В медицинской практике встречаются ситуации, когда сердце у индивида бьется довольно часто, и причина такого явления кроется не в стрессовой ситуации, а это постоянный тип фибрилляции предсердий. В истории болезни эта патология обозначается кодом I 48, согласно МКБ десятого пересмотра. Эта аномалия считается опасной для жизни, так как примерно в тридцати процентах случаев приводит к сбою мозгового кровообращения, т. е. инсульту. При этом с каждым годом таких больных регистрируется все больше. Связано это с увеличением продолжительности жизни, в том числе и пожилых индивидов, имеющих такой диагноз.
Трепетание и фибрилляция предсердий: в чем разница?
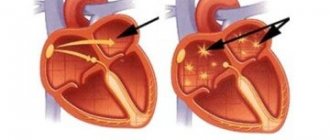
Сбой сердечного ритма, при котором волокна мышц сокращаются хаотично и с огромной частотой, достигающей до шестисот ударов в минуту, называется фибрилляцией предсердий. Внешне такой процесс проявляется частым пульсом, однако его весьма трудно прощупать. Создается впечатление, что он мерцает. Благодаря такому необычному сравнению болезнь получила второе название – аритмия мерцательная.
Более легкой вариацией аритмии считается трепетание. В этом случае до четырехсот ударов в минуту достигает частота сердечных сокращений, но при этом сердце бьется через равные интервалы.
Довольно часто эти два нарушения ритма отождествляют, но делать этого нельзя, так как проявления и генезис этих сбоев различны, что обязательно отражается в историях болезни. Фибрилляция предсердий – это беспорядочное сокращение клеток мышцы сердца с неодинаковыми интервалами, а также наличием нескольких очагов, которые находятся в левом предсердии и посылают внеочередные аномальные разряды. Трепетание осуществляется через одинаковые промежутки времени благодаря согласованному сокращению мышц, так как импульсы идут только из одного очага.
Симптомы фибрилляции предсердий
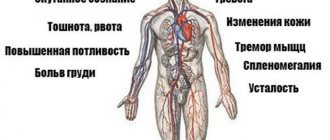
Все основные симптомы фибрилляции предсердий связаны с учащением сердечного ритма. Естественно, что такая частота не может остаться незамеченной для человека, который внезапно отчетливо ощущает сердцебиение, чувствует слабость. Нарушение в ритме приводит к нехватке кислорода, поэтому больной чаще всего чувствует одышку. К описанным признакам могут также добавляться боли в груди.
Симптомы мерцательной аритмии могут быть разными по продолжительности. Как правило, они появляются и исчезают одновременно с приступами. То есть могут занимать от пары секунд до нескольких часов, вплоть до суток (на протяжении этого времени степень проявления может меняться).
На первых парах симптомы мерцательной аритмии исчезают за короткое время даже без применения каких-либо лекарственных препаратов. Но нужно понимать, что подобные приступы никогда не приходят одни. За первым, коротким, приступом придет следующий. Поэтому при возникновении первых признаков следует обращаться за лечением к специалисту.
Классификация фибрилляции предсердий
Рассмотрим систематизации, которые используют практикующие доктора. По форме мерцательная аритмия подразделяется на:
- Впервые выявленную – диагностирована в настоящий момент, и дальнейшие упоминания об ее обнаружении отсутствуют. Такой тип бывает бессимптомным и с выраженной симптоматикой, пароксизмальным или постоянным.
- Персистирующую – фибрилляция длится больше недели. Дифференцировать на практике эту и пароксизмальную форму довольно сложно.
- Длительно персистирующую, или ее еще называют устойчивой, беспокоит пациента в течение года и более. Выраженная клиническая картина наблюдается только в период физических нагрузок.
- На пароксизмальную форму фибрилляции предсердий в истории болезни указывается ее внезапное появление и самостоятельное исчезновение в течение двух суток. Если приступы длятся до семи дней, то их также относят к этой форме заболевания. Пациент ощущает периодические сбои в работе сердца, которые сопровождаются слабостью, перепадами давления, одышкой, головокружением и загрудинной болью. В редких случаях возникает предобморочное состояние.
- Долго персистирующий недуг — постоянная фибрилляция предсердий. В истории болезни отражено обоюдное решение (доктора и пациента), что не будет предприниматься попыток, чтобы восстановить нормальный синусовый ритм. При согласии индивида, т. е. когда он передумал, проводятся мероприятия по контролю ритма. В этом случае аритмия вновь становится затянувшейся персистирующей.
Клиническая классификация или по причине возникновения. Согласно такой систематизации разграничивают фибрилляцию предсердий по сопутствующим болезням или состояниям, которые увеличивают опасность образования аритмии. Рассмотрим типы фибрилляций:
- Вторичная – провокаторами выступают болезни сердца.
- Очаговая – характерна для молодых пациентов, особенно при наличии в прошлом предсердной тахикардии или кратковременных случаев фибрилляции.
- Полигенная – образуется на фоне множественных генных мутаций в довольно раннем возрасте.
- Моногенная – возникает с единичной мутацией гена.
- Постоперационная – провокатором выступают открытые кардиохирургические операции.
- У профессиональных спортсменов – возникает пароксизмами и зависит от напряженных и длинных тренировок.
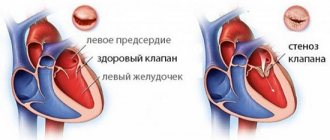
- У больных с аномалией клапанов – образуется после операций по коррекции клапанного аппарата, а также при митральном стенозе.
По степени тяжести. Шкала EAPC, она используется для оценки качества жизни:
- 1 – симптомы недуга отсутствуют.
- 2a – незначительные проявления, угрозы для индивида нет.
- 2b – чувствуется сердцебиение и одышка, но способность выполнять повседневную работу не потеряна.
- 3 – выраженные признаки аритмии: слабость, сердцебиение, одышка.
- 4 – теряется способность себя обслуживать.
Профилактика
Индивидуальная программа диспансерного наблюдения больного.
Врач-кардиолог наблюдает:
- не реже 2 раз в год и при ухудшении состояния больных на профилактической антиаритмической или урежающей ритм терапии;
- первые 6 месяцев и далее — 1-2 раза в год пациентов после неосложнённой катетерной аблации и хирургического лечения, при осложнённых – по потребности;
- консультирование пациентов при ухудшении состояния.
Больным с впервые выявленными ФП/ТП проводится комплексное обследование для исключения ССЗ, синдрома обструктивного апноэ, гипертиреоза и других потенциальных факторов риска.
Плановое амбулаторное обследование 1 раз в год включает:
- ЭКГ в 12 отведениях,
- общий и биохимический анализ крови,
- суточное/многосуточное мониторирование ЭКГ,
- ЭХОКГ,
- анализы крови на гормоны щитовидной железы.
Всем пациентам, получающим АВК, рекомендован контроль МНО не реже 1 раза в 4-6 недель.
Каждые 6 месяцев контроль функции почек у пациентов, принимающих НОАК.
Распространенность. Генетические аспекты
Как показывает анализ медицинской документации, а точнее, историй болезни, ИБС и тахисистолическая форма фибрилляции предсердий встречается у индивидов начиная с двадцати лет и старше, т. е. примерно у трех процентов взрослого населения. Объяснение такому факту следующее:
- раннее выявление;
- возникновение сопутствующих болезней, провоцирующих появление аритмии мерцательной;
- увеличение продолжительности жизни.
Кроме того, было обнаружено, что опасность заболеть выше у мужчин, а вот инсультам больше подвержены представительницы прекрасного пола, так как они имеют много сопутствующих патологий и выраженную клиническую картину сбоя ритма сердца.
Доказано, что в основе недуга лежит мутация генов, т. е. индивид даже при отсутствии у него сопутствующих сердечно-сосудистых рисков подвержен большой опасности возникновения фибрилляции предсердий. Медикам известно примерно четырнадцать вариантов изменений в генотипе, которые приводят к сбою ритма.
Общие сведения
Фибрилляция предсердий это одно из возможных нарушений ритма сердца, причем фибрилляция является, пожалуй, самым распространенным нарушением. Как правило, те изменения в нормальной работе сердца, о которых пойдет речь, происходят как осложнения ИБС (ишемической болезни сердца).
Однако ИБС это хотя и основная, но далеко не единственная причина, приводящая к фибрилляции предсердий. К их числу можно также отнести повышенную функцию щитовидной железы, которая, в свою очередь, также возникает на фоне характерных заболеваний.
В медицине фибрилляция предсердий различается в двух формах: постоянная (также называют хронической) и временная (также называют пароксизмальной).
Говоря вкратце про симптомы фибрилляции предсердий, можно отметить их схожесть с аритмиями. Больной также чувствует периодические перебои в сердечном ритме, периодически может наступать предобморочное или обморочное состояние, которое сопровождается потемнением в глазах. В связи с этим синонимом фибрилляции является мерцательная аритмия.
Хотя заболевание само по себе является осложнением ИБС, оно также может иметь негативные последствия для организма и вызывать другие недуги. Наиболее частыми последствиями становятся инсульты, возникающие вследствие тромбоза сосудов.
Возникновению тромбов в артериях как раз и способствуют изменения сердечного ритма. В результате в крови могут появиться сгустки – тромбы, которые сразу оказываются в предсердии. Там же, прилипнув к внутренней стенке, они развиваются.
Все это говорит о том, что заболевание ни в коем случае нельзя запускать, а также следует неукоснительно выполнять рекомендации врача. Доказано, что в случае если диагностика фибрилляции предсердий проведена своевременно, а пациент соблюдает порядок приема соответствующих препаратов, риск тромбоза, равно как и других осложнений, существенно снижается.
Диагностика
Прежде чем поставить диагноз «фибрилляция предсердий», в историю болезни доктор вносит анамнез, где важной информацией будут следующие сведения:
- наличие аномалий щитовидной железы, ЖКТ, легких и другие;
- имелись ли аналогичные сбои ритма у близких родственников;
- у женщин – проявления менопаузы;
- если больной заметил сам нарушения ритма, то врача заинтересует, сколько они длятся.
Далее осуществляется физикальный осмотр. С его помощью врач проводит и дифференциальную диагностику с трепетанием. При прослушивании частота сокращений сердца будет разниться от частоты пульса на запястье. Заключение о регулярности ритма делается по итогам ЭКГ, которая считается особо информативным способом диагностики. Вся полученная информация также фиксируется в истории болезни. При обследовании индивидов пожилого возраста обязательно показана электрокардиограмма. Такая мера позволяет сократить число пациентов, у которых впоследствии развивается острая сердечная недостаточность и ишемический инсульт, а также улучшить диагностику бессимптомной и пароксизмальной форм фибрилляции. Для диагностики последней лучше всего прибегнуть к круглосуточному холтеровскому мониторированию.
В настоящее время имеются инновационные методики, с помощью которых индивиды самостоятельно смогут выявлять нарушения. Однако по информативности они уступают кардиограмме.
Лечебные мероприятия
После выставления диагноза «фибрилляция предсердий» проводится комплексное лечение. При этом учитываются такие факторы, как:
- симптомы;
- цифры артериального давления;
- частота сердечных сокращений;
- опасность возникновения сбоя мозгового кровообращения;
- вероятность восстановления синусового ритма;
- наличие сопутствующей патологии, усугубляющей течение аритмии.
После оценки состояния пациента врачом решается вопрос о тактике его ведения.
Для профилактики инсульта показаны:
- «Варфарин»;
- «Дабигатран», «Апиксабан».
Для контроля частоты биений сердца придерживаются следующих стратегий:
- контроль частоты биения сердца;
- возобновление естественного синусового ритма.
Безусловно, выбор тактики терапии фибрилляции предсердий зависит от ряда причин – это стаж патологии, выраженность признаков, наличие серьезных сопутствующих недугов, возраст и другое. У пожилых пациентов чаще всего применяют первую стратегию. Благодаря такому подходу проявления болезни уменьшаются, а активность больных в повседневной жизни улучшается.
Медикаментами выбора для быстрого снижения частоты сердечных сокращений являются «Верапамил», «Дилтиазем» и «Бисопролол». При сочетании аритмии с сердечной недостаточностью показаны комбинации бета-блокаторов с производными наперстянки – «Дигоксин». Для индивидов с нестабильным давлением рекомендуют введение «Амиодарона» внутривенно.
На постоянный прием используют:
- Бета-блокаторы – «Карведилол», «Метопролол», «Небиволол». Независимо от возраста они хорошо переносятся.
- «Дигоксин». Важно верно подобрать дозировку ввиду токсичности.
- Лекарство резерва – «Амиодарон».
Таким образом, при болезни — фибрилляции предсердий — для достижения целевого уровня (110 ударов в минуту) частоты сердечных сокращений выбор лекарственных препаратов осуществляется индивидуально. Первоначально рекомендуется минимальная доза, которая далее увеличивается постепенно до получения терапевтического эффекта.
На практике доказано, что чрескожная катетерная абляция результативна в лечении фибрилляции предсердий, а особенно в снижении симптоматики. Использование этого метода вместе с новейшими антикоагулянтами и антиаритмическими средствами нового поколения значительно улучшают прогноз. Лечение мерцательной аритмии – это:
- прием антикоагулянтов;
- коррекция сердечно-сосудистой патологии;
- облегчение симптомов.
Согласно последним клиническим рекомендациям, лечение фибрилляции предсердий основано на новых подходах к антиаритмической терапии. Для урежения частоты возникновения мерцательной аритмии или ограничения ее проявлений активно используют разные немедикаментозные вмешательства.
Неотложная кардиоверсия
По-другому ее еще называют терапией электроимпульсной – это манипуляция, при помощи которой удается восстановить нарушенный ритм сердечных сокращений путем воздействия электрических разрядов. Источником электрических импульсов является синусовый узел, который обеспечивает равномерное сокращение миокарда, он расположен в стенке сердца. Кардиоверсия подразделяется на:
- Фармакологическую – синусовый ритм нормализуется примерно у пятидесяти процентов пациентов при использовании препаратов «Амиодарон», «Флекаинид», «Пропафенон» и других в лечении пароксизмальной фибрилляции предсердий. Наилучший результат она дает, если начата не позднее сорока восьми часов с момента появления приступа. В этом случае нет необходимости в подготовительных мероприятиях, в отличие от аппаратного способа. Кроме того, существует способ нормализовать ритм сердца в домашних условиях. Он получил название «таблетка в кармане». Используют для этого «Пропафенон», «Флекаинид».
- Электрическую – этот метод кардиоверсии показан для индивидов с резко выраженными сбоями кровообращения при образовавшемся пароксизме фибрилляции предсердий.
Рассмотрим случай из практики. Согласно истории болезни, пароксизмальная форма фибрилляции предсердий – это предварительный диагноз, который был поставлен пациенту 25 лет. Он предъявлял следующие жалобы:
- отсутствие возможности вдохнуть полной грудью;
- сердцебиение;
- ощущение нехватки воздуха;
- общая слабость;
- кружение головы.
Молодой человек занимался серьезно пауэрлифтингом и потерял сознание при очередном подходе. Мерцательная аритмия диагностирована у мамы и бабушки пациента. При объективном осмотре:
- бледность дермы;
- одышка в состоянии покоя;
- пониженное давление, верхняя граница которого 90, а нижняя – 60 мм. рт. ст.;
- при аускультации частота сердечных сокращений — 400 ударов в минуту, слышен первый тон громче нормы;
- неправильный ритм на лучевой артерии;
- пульс 250 ударов в минуту.
Для обоснования диагноза были назначены дополнительные обследования.
В период стационарного лечения проводился суточный мониторинг ЭКГ, пароксизмов фибрилляции предсердий в истории болезни не было зарегистрировано, т. е. они не наблюдались. Пациенту сделана фармакологическая кардиоверсия «Дофетилидом». В результате синусовый ритм возобновился. Молодому человеку рекомендовано ограничить физическую активность.
Классификация заболевания
Классифицируют мерцательную аритмию по нескольким критериям. По частоте сердечных сокращений различают следующие формы болезни:
- Тахисистолическая форма. В этом случае частота сердечных сокращений превышает 90 ударов в минуту.
- Брадисистолическая форма. Частота сокращений миокарда не достигает 60 ударов в минуту.
- Нормосистолическая форма. В этом случае частота сокращений колеблется в нормальных пределах, 70 – 80 ударов в минуту
По частоте возникновения приступов и течению классификация представлена так:
- Пароксизмальная форма фибрилляции предсердий. Термин пароксизм в переводе с греческого означает озлобление, раздражение. Это самая тяжелая форма патологии, сопряженная с тяжелыми приступами. Острый пароксизм фибрилляции предсердий на фоне инфаркта миокарда, миокардита, постинфарктного кардиосклероза нередко приводит к смерти пациента. Пароксизмальная форма чаще остальных разновидностей обнаруживается при первичном выявлении болезни, приступы могут длиться от 1 до 5 суток.
- Персистирующая форма фибрилляции предсердий. Характеризуется волнообразным течением, при котором приступы фибрилляции сменяются ремиссией. Приступ длится до 7 дней, но при своевременном выявлении его можно купировать за 3 – 8 часов.
- Перманентный вариант или постоянная форма фибрилляции характеризуется систематическим нарушением ритма, без возможности восстановления нормального синусового ритма.
Как разновидность мерцательной аритмии в отдельную группу выделяют трепетание предсердий. Это вариант очень интенсивных сердечных сокращений, более 400 за минуту, провоцирующий высокую нагрузку на миокард.
Мерцательная аритмия: лечение
Рассмотрим варианты терапии на примере нескольких реальных историй болезни:
- ИБС, пароксизмальная фибрилляция предсердий, сердечная недостаточность – диагноз поставлен на основании данных анамнеза, осмотра, исследований. Больная Н., 70 лет, поступила в стационар с жалобами на сильную сжимающую боль в загрудинной области, которая появляется при нагрузке, сердцебиение, непроходящую одышку и чувство тяжести за грудиной. После принятия «Нитроглицерина» болевой синдром купировался спустя пять-десять минут. У пациентки диагностирована ИБС год назад. Лечения никакого не получала. При поступлении дерма бледная, границы сердца смещены влево. Тоны сердца приглушенные, тахиаритмия, систолический шум, сто двадцать ударов в минуту частота сердечных сокращений. В учреждении здравоохранения было назначено следующее терапевтическое лечение: «Анаприлин», «Кордарон», «Целанид», «Нитроглицерин» и внутривенное вливание глюкозы.
- Следующий пример истории болезни. ИБС, пароксизмальная форма фибрилляции предсердий, желудочковая экстрасистолия, хроническая сердечная недостаточность. Больной Т., 60 лет, на день прибытия в стационарное учреждение предъявляет такие жалобы, как перебои в работе сердца (длятся в течение суток), появляющиеся в основном днем при психоэмоциональном возбуждении и при физической активности, одышка, частое биение сердца, слабость. Остановки в работе главного органа стал ощущать четырнадцать лет назад, сбой ритма по типу пароксизмальной формы фибрилляции предсердий и желудочковая экстрасистолия были диагностированы за месяц до госпитализации. После проведения дополнительных обследований было выявлено: неправильный и нерегулярный синусовый ритм, шестьдесят шесть частота сердечных сокращений, проявления гипертрофии левого желудочка, сбой ритма сердца по типу пароксизмальной фибрилляции предсердий. В истории болезни значится следующее лечение: постельный режим, статины – «Аторвастатин», антикоагулянты – «Клексан», затем «Варфарин», «Аспирин кардио», «Клопидогрель», «Аспаркам», «Престариум», «Беталок ЗОК», внутривенно «Натрия хлорид».
- Больной К, 70 лет, поступил в стационар с жалобами на одышку, быструю утомляемость, несильную загрудинную боль, частое сердцебиение при физической нагрузке. Заболел два года назад (внезапно появилось сердцебиение, слабость, одышка, боли в районе сердца, отдающие в левую конечность и лопатку), случился первый приступ, во время которого потерял сознание. Какое лечение получал и какой поставлен диагноз не помнит. При поступлении пульс неритмичный синхронный, восемьдесят шесть ударов в минуту. После получения результатов дополнительных обследований и данных осмотра, а также истории развития болезни был выставлен клинический диагноз: диффузный кардиосклероз, ИБС, фибрилляция предсердий. В истории болезни указан следующий план лечения: при повторных приступах создать условия, чтобы обеспечить приток свежего воздуха, усадить и успокоить больного. Внутривенно ввести натрия хлорид, «Кордарон», «Изоптин», «Новокаинамид». Использовать сердечные гликозиды, бета-адреноблокаторы.
- Больной В., 66 лет. На момент поступления были жалобы на давящий болевой синдром в районе сердца, возникающий при нагрузке. При этом боль отдает в нижнюю челюсть, левую лопатку и верхнюю конечность. После приема нитратов купируется спустя три минуты. При быстрой ходьбе — одышка. Кроме того, индивид отмечает перебои в функционировании главного органа, которым сопутствует учащенное биение сердца, головокружение, и общую слабость. Впервые недомогание почувствовал шесть лет назад. Лечился амбулаторно и в стационаре, принимал нитроглицерин, «Метопролол», «Верошпирон», ацетилсалициловую кислоту. Предварительный диагноз, согласно истории болезни: «ИБС, фибрилляция предсердий, стенокардия напряжения». Пациенту назначено дообследование. Сформирован план лечения, включающий прием нитратов, бета-адреноблокаторов, антагонистов ионов кальция. При отсутствии монотерапии медикаментами из указанных фармакологических групп – комбинированное лечение.
Проявление мерцательной аритмии
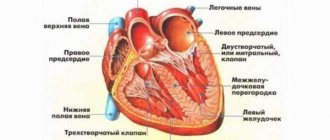
Как мы уже отмечали, фибрилляция предсердий – одна из разновидностей нарушения ритма сердца. В нормальном состоянии этот главный орган человеческого тела, работает как высокоточный механизм, каждые части которого согласованы между собой. В случае описываемого заболевания сокращения предсердий могут существенно учащаться, вплоть до шестисот сокращений в минуту.
Если бы такая же частота передавалась в желудочки, то болезнь была бы еще более серьезной, чем она является. Однако, несмотря на отсутствие координации предсердий и желудочков, до них может дойти лишь частота в пределах до 200 импульсов/минуту. Связано это с тем, что атриовентрикулярный узел не может производить большее количество сокращений и, по сути, выступает как фильтр излишней частоты. Естественно, что при этом синусовый узел уже не выполняет свою функцию «настройки» ритма.
Мы говорили, что мерцательная аритмия существует в двух формах. Если временная форма составляет несколько часов, то риск возникновения тромбов является относительно небольшим. Чего не скажешь про случаи, когда длительности фибрилляции составляет несколько суток. В этом случае риск инсульта повышается в разы. Со временем пароксизмальная форма может перейти в постоянную, тогда к риску инсульта добавляется вероятное развитие сердечной недостаточности.
Купирование мерцательной аритмии
У каждого больного с фибрилляцией предсердий в историях болезни для лечения одновременно указаны две программы из представленных ниже:
- Для всех индивидов – профилактика тромбоэмболий. Это первостепенная задача медиков. Для этих целей применяют непрямые антикоагулянты – «Варфарин», «Дабигатрана этексилат», «Ривароксабан». В случае противопоказаний к их приему используют – «Клопидогрель», «Тикагрелол», ацетилсалициловую кислоту. Ввиду того что применение антитромботической терапии опасно появлением кровотечений, их назначение больным решается индивидуально, учитывая все риски.
- При персистирующей форме – купирование аритмии и профилактика рецидивов, т. е. контроль ритма. При этом типе фибрилляции предсердий в истории болезни медикаментом выбора является «Амиодарон». Кроме того, в клинических рекомендациях указаны и такие лекарства, как «Пропафенон», «Аймалин», «Новокаинамид», «Дофетилид», «Флекаинид».
- При постоянной форме – восстановление частоты сокращений сердца. Для этого показаны препараты с быстрым эффектом – «Метопролол» или «Эсмолол», которые вводят внутривенно, или сублингвально «Пропранолол». При невозможности использования фармакотерапии или отсутствии эффекта применяют абляцию с одновременной имплантацией электрокардиостимулятора.
- При пароксизмальной фибрилляции предсердий в истории болезни расписан план лечения по профилактике новых эпизодов аритмии. Для этой цели рекомендуется регулярный прием антиаритмических средств – «Метопролол», «Бисопролол», «Пропафенон», «Соталол», «Амиодарон». Перечисленные препараты имеют минимальные побочные явления, в том числе и опасность осложнения в виде вторичной аритмии.
Осложнения и прогнозы
Главным осложнением фибрилляции предсердий является высокий риск внезапной смерти пациента. Летальный исход не исключен при любом последующем приступе, особенно в тех случаях, если своевременно не оказана неотложная помощь. Также на фоне мерцательной аритмии развиваются: хроническая сердечная недостаточность, тромбозы, инсульты, кардиомиопатии. Любое осложнение – тяжелейшая патология, ухудшающая жизнь и приводящая к инвалидности.
Прогнозы заболевания благоприятны при своевременной диагностике и соблюдении всех рекомендаций кардиологов, регулярном приеме антиаритмических средств, коррекции образа жизни.
Ухудшает прогноз жизни несвоевременное выявление болезни, наличие хронических патологий, пожилой возраст и неправильный образ жизни.
Лечение ИБС
Для обоснования этого диагноза доказательно устанавливают ее клиническую форму. Инфаркт миокарда или стенокардия – это частые и наиболее типичные проявления. Иные клинические признаки регистрируются редко. Проанализировав тысячи историй болезни, ИБС, аритмический вариант фибрилляции предсердий встретился в единичных случаях. Проявляется такая форма в виде отека легкого, приступов сердечной астмы, одышки. Ее диагностика затруднена. Окончательный диагноз формируется по результатам наблюдения и данных селективной коронарографии или электрокардиографического исследования в пробах с нагрузкой. Конкретная терапия зависит от клинической формы. К общим лечебным мероприятиям относится:
- Ограничение физической активности.
- Диетическое питание.
- Фармакотерапия – антиагреганты, бета-адреноблокаторы, фибраты и статины, нитраты, гиполипидемические и антиаритмические средства, антикоагулянты, мочегонные, ингибиторы АПФ.
- Эндоваскулярная коронароангиопластика.
- Оперативное вмешательство.
- Немедикаментозные способы лечения – стволовыми клетками, гирудотерапия, ударно-волновая и квантовая терапия.
Прогноз патологии неблагоприятный, так как лечение останавливает или замедляет процесс, но не дает полного излечения. Заболевание носит хронический и прогрессирующий характер.
Разные подходы к лечению постоянной формы фибрилляции предсердий. История болезни
У большинства индивидов фибрилляция предсердий переходит в постоянную или персистирующую форму, что усугубляет течение основного недуга.
В этом случае цель нормализации синусового ритма в основном не стоит. Однако при неотягощенной стадии недуга медики иногда делают попытки нормализовать синусовый ритм, используя фармакотерапию или кардиоверсии. В иных случаях ставится задача достичь не более восьмидесяти ударов в состоянии покоя и сто двадцать при нагрузке. Кроме того, необходимо снизить риск возникновения тромбоэмболии. Запрещается синусовый ритм восстанавливать, если при постоянной форме фибрилляции предсердий в истории болезни есть информация о наличии у индивида:
- пороков сердца, требующих хирургического вмешательства;
- тиреотоксикоза;
- аневризмы левого желудочка;
- ревматических болезней в активной стадии;
- хронической сердечной недостаточности третьей степени;
- внутрисердечных тромбов;
- тяжелой артериальной гипертонии;
- кардиомиопатии дилатационной;
- частых приступах аритмии;
- слабости синусового узла и брадикардитической формы фибрилляции предсердий и снижении частоты сердечных сокращений.
При постоянной фибрилляции эффект от использования медикаментов, применяемых для восстановления ритма, находится в пределах сорока процентов. Если недуг длится не более двух лет, то использование электроимпульсной терапии увеличивает шанс на успех на девяносто процентов. Когда сбой ритма длится долго и при этом ни доктор, ни пациент не делают попыток восстановить его, то причина такого поведения в том, что имеются сомнения по поводу сохранения синусового ритма надолго при диагностированной постоянной фибрилляции предсердий.
В истории болезни, которая считается важным медицинским документом, отражается состояние больного, схема диагностических и лечебных манипуляций, динамика болезни. История – это не просто перечисление информации, полученной от пациента, и того, что доктор выявил при обследовании, это обобщенный свод данных, представленный в виде подробного и логически связного отчета. Качество оформления этого документа напрямую зависит от уровня знаний доктора. Кроме того, при ее оформлении следует придерживаться специальных правил, соблюдение которых поможет избежать разных ошибок, в том числе и юридических. Например, при выставленном основном диагнозе «ИБС, фибрилляция предсердий постоянная форма», в истории болезни очень подробно и детально указываются: жалобы, анамнез болезни и жизни, данные объективного и дополнительного обследования, план лечения. В случае постоянного варианта аритмии показано оперативное лечение – абляция и установка специального прибора (электрокардиостимулятора). После хирургического вмешательства прогноз для жизни индивида благоприятный.
Медикаментозное лечение фибрилляции предсердий
Все больные фибрилляцией предсердий, особенно с впервые возникшей, госпитализируются в медицинское учреждение. После проведения общих анализов и диагностики организма назначается лечение с учетом показаний.
- Чаще всего лечение фибрилляции предсердий в условиях стационара начинают с введения дигоксина (сердечного гликозида). Этот препарат хорошо купирует приступ в ⅔ случаев.
- Использование новокаинамида через полчаса после введения дигоксина заметно усиливает действие последнего. Единственно, новокаинамид дает ряд побочных эффектов (тошнота, рвота, головная боль, снижение аппетита, бессонница, галлюцинации).
Препараты могут вводиться только в больничных условиях, поскольку необходим контроль ЭКГ. Неправильное их использование может привести к резкому снижению артериального давления и ЧСС, что способно привести к остановке сердца.
- В некоторых случаях наблюдается спонтанное прекращение непродолжительных пароксизмов. Чаще всего подобное происходит по причине чрезмерной возбудимости больного, поэтому в таких случаях рекомендуется прием седативных средств или таблетку анаприлина под язык.
- Приступ аритмии на фоне алкогольно-токсического происхождения лечится с помощью хлорида калия, которому свойственно высокое противоаритмическое действие. Частая тахикардия снимается дигоксином, при необходимости терапия дополняется таблетированным обзиданом или анаприлином.
- Пароксизм у пожилых людей, которые имеют органические заболевания сердца и сосудов, сначала лечится медленным введением строфантина. Если нет противопоказания (дигиталисная интоксикация) используется дигоксин. Отсутствие результата от введения через полчаса является показанием к применению новокаинамида. Если средство также не дало эффекта, тогда применяется электроимпульсная терапия.
Больные с постоянной формой фибрилляции предсердий госпитализируются только в тех случаях, когда уменьшается рефрактерный период атриовентрикулярного узла или увеличилось ЧСС. В таких случаях используется урежающая терапия, включающая сердечные гликозиды, хлорид калия, изоптин.
История болезни по клинической фармакологии: фибрилляция предсердий
В истории детально описываются следующие анамнезы индивида: жизни, наследственный, экспертно-трудовой, фармакологический, аллергологический. А также данные объективного обследования, итоги инструментальных и лабораторных способов исследования, обоснование дифференциального и клинического диагноза, цель и задачи лечения. Проводится обоснованный выбор фармакологических групп для излечения конкретного пациента. Например, самые важные направления в излечении фибрилляции предсердий – это избавление непосредственно от аритмии и предупреждение тромбоэмболических последствий. Известно два пути лечения мерцательной аритмии:
- Восстановление и удерживание синусового ритма – кардиоверсия (фармакологическая и электрическая). При ее проведении всегда имеется риск тромбоэмболии.
- Контроль желудочкового ритма при сохранении фибрилляции предсердий. Стабилизация синусового ритма обязательно при персистирующей форме фибрилляции предсердий. В историях болезни у разных пациентов встречается проведение как электрической, так и фармакологической кардиоверсии. Кроме того, сохранение синусового ритма необходимо и у индивидов с пароксизмальной формой мерцательной аритмии. Преимущественно применяемые медикаменты для этой цели – «Дизопирамид», «Пропафенон», «Прокаинамид», «Амиодарон».
При выборе препарата из одной группы исключаются медикаменты, способные ухудшить состояние больного. Описывают в истории болезни и взаимодействие отобранных лекарств, и негативные явления, которые могут появиться при проведении фармакотерапии. Далее описывается эффективность лечения.
Европейское общество кардиологов представило рекомендации по фибрилляции предсердий 2020
В новом руководстве Европейского общества кардиологов (ESC), которое пришло на смену рекомендациям 2020 года, предлагается ABC-подход к терапии пациентов с ФП, где А – антикоагуляция для профилактики инсульта, В – лучший контроль симптомов и С – выявление и лечение сопутствующих патологий. При этом эксперты делают акцент на совместном принятии решений врачом и пациентом по выбору терапии. Текст рекомендаций представлен в European Heart Journal.
Авторы рекомендаций отметили недавно предложенный переход от классификации ФП к характеристике заболевания – схеме 4S-AF (Stroke risk, Symptom severity, Severity of AF burden, Substrate severity), которая предлагает оценивать четыре основных фактора: риск инсульта, тяжесть симптомов, тяжесть бремени заболевания, а также риски ССЗ и сопутствующие патологии. Рассматривать проведение такой оценки ESC рекомендует у всех пациентов с ФП.
Основные новые рекомендации
Профилактика тромбоэмболических событий
- Периодическая оценка риска инсульта и кровотечений рекомендована для принятия решений по лечению и предупреждению потенциально модифицируемых факторов риска.
- У пациентов с ФП и изначально низким риском инсульта первая переоценка риска должна проводиться 4–6 месяцев спустя после первой.
- В отсутствие абсолютных противопоказаний к оральным антикоагулянтам (ОАК) риск кровотечения не должен определять решения об использовании ОАК для профилактики инсульта.
- Паттерн ФП (впервые диагностированная, пароксизмальная, персистирующая, длительно персистирующая, постоянная) не должен определять показания для тромбопрофилактики.
Кардиоверсия
- Фармакологическая кардиоверсия ФП показана только для гемодинамически стабильных пациентов после оценки риска тромбоэмболии.
- У пациентов с синдромом слабости синусового узла, нарушениями атриовентрикулярной проводимости и удлинением интервала QT фармакологическая кардиоверсия не должна применяться, за исключением случаев, когда рассмотрены риски проаритмии и брадикардии.
Контроль ритма и катетерная аблация ФП
- Для принятия решения о проведении аблации рекомендовано принять во внимание риски процедуры и основные факторы риска рецидива ФП.
- Повторная изоляция легочных вен (ИЛВ) должна рассматриваться у пациентов с рецидивом ФП при условии улучшения симптомов после первой процедуры ИЛВ.
- ИЛВ должна рассматриваться для контроля ритма у пациентов с пароксизмальной или персистирующей ФП после неудачного лечения бета-блокаторами или плохой переносимости.
- ИЛВ может рассматриваться как первая линия терапии для контроля ритма у определенных пациентов с пароксизмальными эпизодами ФП либо персистирующей ФП без факторов риска рецидива в качестве альтернативы антиаритмическим препаратам классов I и III.
- Контроль факторов риска и избегание провоцирующих факторов рекомендованы как часть стратегии контроля ритма.
Риск инсульта при кардиоверсии и катетерной аблации
- У пациентов с ФП продолжительностью более 24 часов антикоагулянтная терапия должна продолжаться как минимум 4 недели после успешной кардиоверсии для восстановления синусового ритма; при продолжительности ФП менее 24 часов и очень низком риске кровотечения четырехнедельная антикоагулянтная терапия может не применяться.
- Для пациентов с факторами риска инсульта, не принимавших ОАК до катетерной аблации, рекомендовано начало антикоагулянтной терапии. Предпочтительно – ОАК как минимум за 3 недели до процедуры.
- Проведение аблации без прекращения антикоагулянтной терапии рекомендовано для пациентов, начавших применение варфарина, дабигатрана, ривароксабана, апиксабана и эдоксабана.
Длительная терапия антиаритмическими препаратами
- При лечении соталолом рекомендован мониторинг интервала QT, уровня калия в крови, клиренса креатинина и других факторов, влияющих на риск аритмии.
- При лечении флекаинидом следует рассмотреть одновременное использование препаратов для атриовентрикулярной блокады.
Изменение образа жизни, контроль факторов риска и сопутствующих заболеваний
- Выявление и лечение сопутствующих заболеваний, а также факторов риска рекомендовано как часть терапии пациентов с ФП.
- Изменение образа жизни и лечение сопутствующих патологий рекомендовано для снижения бремени ФП и тяжести симптомов.
- Оппортунистический скрининг ФП рекомендован пациентам с гипертензией; также он должен рассматриваться у пациентов с синдромом обструктивного апноэ сна.
Рекомендации при чрескожном коронарном вмешательстве (ЧКВ)
- Для пациентов с острым коронарным синдромом рекомендовано раннее прекращение приема аспирина и продолжение двойной антиагрегантной терапии (ДАТ) сроком до 12 месяцев после ЧКВ, если риск тромбоза низкий или возможный риск кровотечения превышает риск тромбоза; при хроническом коронарном синдроме рекомендованная продолжительность ДАТ – 6 месяцев.
Беременность
- У беременных с гипертрофической кардиомиопатией при персистирующей ФП должна рассматриваться кардиоверсия.
- При неудачном лечении бета-блокаторами следует рассмотреть возможность применения дигоксина или верапамила; в случае неудачи препаратов для атриовентрикулярной блокады следует рассмотреть флекаинид, пропафенон или соталол.
Послеоперационная ФП
- У пациентов с риском инсульта после некардиохирургических операций для профилактики тромбоэмболических событий должна рассматриваться длительная терапия ОАК.
- У пациентов, проходящих некардиохирургические операции, для предупреждения послеоперационной ФП рутинно не должны использоваться бета-блокаторы.