Сердечные отеки — это признаки, сопровождающие основное заболевание. Наблюдение этих симптомов указывает на недостаточную работу сердца, его неспособность перекачивать объемы крови, необходимые для полноценного питания тканей внутренних органов.[toc]
Отечность является реакцией организма на сердечную недостаточность. В большинстве случаев этот симптом наблюдается у пожилых пациентов, что связано со снижением числа сокращений органа и количества выбрасываемой артериальной крови. Для предотвращения перетекания этого состояния в тяжелую форму требуется своевременная терапия.
Что собой представляют сердечные отеки, механизм развития
Отечность — аккумуляция физиологической жидкости в межклеточном пространстве. При сердечно-сосудистых заболеваниях сердце работает «на износ», не справляется с тем количеством крови, которое необходимо распределить по организму. Из-за застойных процессов качество крови меняется.
За ее структуру отвечают:
- белки-альбумины и глобулины, удерживающие жидкую часть внутри сосудов и поддерживающие онкотическое давление;
- глюкоза и натрий — вещества с осмотическими свойствами, вытягивающие жидкость;
- гормоны (ренин, альдостерон, ангиотензин и т. д.) — повышают или снижают проницаемость стенок сосудов и просвета.
Изменение соотношения этих веществ на фоне повышения или снижения артериального давления (АД) «выдавливает» жидкость из сосудов, и она накапливается в мягких тканях, в частях тела, расположенных в самых низких областях. В дневное время суток отеки при сердечных патологий формируются на наружных сторонах стоп, в ночное — на пояснице и ягодицах.
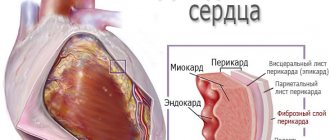
Механизм развития
Система кровообращения млекопитающих, к которым относится человек, состоит из 2 кругов кровообращения — сложных систем всех протоков, лимфатических, крупных и мелких артерий, вен, капилляров. Большой круг обеспечивает питание периферических тканей кислородом и утилизацию углекислого газа. Он начинается в левом желудочке и заканчивается в правом предсердии.
Малый круг кровообращения называют легочным. Из правого предсердия венозная кровь поступает в легочный ствол, который разделяется на 2 ветви, каждая из них подходит к одной части легких (парного органа). Там она насыщается кислородом, возвращается к сердцу, а оттуда уже распространяется по организму по большому кругу. Круги кровообращения перекрещиваются в сердце.
Сердечная недостаточность (СН) развивается постепенно. Сначала миокард не успевает перекачивать всю кровь, она застаивается в крупных сосудах большого круга. Их стенки растягиваются, давление повышается, межклеточная жидкость из сдавливаемых тканей выдавливается. Органы и ткани недополучают кислород, развивается гипоксия. Повышается уровень гормона вазопрессина, сосуды сужаются. Из-за этого затрудняется работа почек. Несмотря на то, что свободной жидкости вырабатывается такое же количество, мочи выделяется меньше. Из-за кислородного голодания активируется выработка веществ, увеличивающих проницаемость стенок сосудов.
Внимание! Нарушение работы сердца часто бывает причиной развития почечной, печеночной или полиорганной недостаточности.
Причины
Кардиальные отеки не всегда возникают из-за патологий сердца или сосудов. Но все же основными факторами, запускающими механизм развития сердечных отеков, являются:
- снижение онкотического давления;
- гипертоническая болезнь, вызванная сужением сосудов;
- недостаточность миокарда, вызванная кардиомиопатией, врожденными пороками сердца, перикардитом;
- развитием аритмий различного характера — тахикардии, брадикардии, стенокардии;
- воспаление сердечных отделов инфекционной этиологии;
- инфаркт миокарда;
- ишемическая болезнь.
Отеки сердечного происхождения могут развиваться при варикозе, вызванном воспалением внутренних стенок сосудов, при болезнях почек, нарушающих отток мочи, печеночной дисфункции — приводит к хронической интоксикации организма. Причиной нарушения обменных процессов могут стать аллергии — острые и хронические, эндокринные патологии, лимфостаз. Поэтому лечить сердечные отеки нужно только после того, как точно определяют этиологию происхождения. Симптоматическая терапия помогает кратковременно, а как только терапевтический курс заканчивается, отечность возвращается вновь.
Терапия сердечных отеков
Лечение этого нарушения требует устранения не видимых симптомов, а источников нарушения лимфотока. Терапия заболеваний сердца приводит к самостоятельному налаживанию организмом движения жидкости без проведения интенсивных процедур. Для большей эффективности терапии необходимо придерживаться нескольких ограничений:
- снижение потребления солесодержащих блюд, консервантов;
- ограничение объемов употребляемой жидкости;
- включение в рацион калийсодержащих продуктов: сухофруктов, томатов, тыквы, орехов и др.
Медикаментозная терапия сердечной отечности включает применение 3-х видов препаратов: сердечных гликозидов; диуретиков; ингибиторов ангиотензинпревращающего фермента.
Первая категория препаратов представляет собой компоненты растительного происхождения, оказывающие стимулирующее воздействие на работу сердечной мышцы. Под воздействием этих средств орган выполняет большую работу при сниженном числе сокращений и меньшем потреблении кислорода. К числу сердечных гликозидов относят Дигоксин, Строфатин, Дигитоксин и др.
Диуретики являются обязательными компонентами терапии любого нарушения, связанного с застоем влаги. Они оказывают стимулирующее действие на работу почек, способствуют ускорению фильтрации жидкости. Отдельные препараты дополнительно стабилизируют водно-электролитный баланс крови, из-за чего из организма быстрее выводятся или удерживаются необходимые элементы. Эти средства подбираются лечащим врачом исходя из состояния пациента и степени отечности. Применение диуретиков предполагает использование на начальном этапе компонентов слабого действия и в малых дозах, которые постепенно снижают.
Эффект ингибиторов направлен на повышение свойств диуретиков и снижение выработки ангиотензинпревращающего фермента, оказывающего сужающее действие на сосуды. Они благотворно влияют на работу сердца, нормализуя кровообращение. Препаратами этой группы являются Эналаприл, Квинаприл, Лизиноприл, Фозиноприл и др.
Помимо применения представленной группы медикаментов терапия отеков включает прием специальных средств для устранения конкретной причины сердечной недостаточности и соблюдение профилактических мер.
Характерные признаки отеков, вызванные нарушением работы сердечно-сосудистой системы
В отличие от скопления жидкости в мягких тканях, вызванных нарушением работы почек, сердечные отеки появляются не утром, а вечером. Обычно они симметричные и поднимаются сверху — первые возникают на обратной стороне стопы, затем — переходят на лодыжки. Если лечение не начинают вовремя, они поднимаются к бедрам, захватывают на ягодицы. В тяжелых случаях жидкость скапливается в брюшной полости (асцит сопровождает 5%случаев сердечной недостаточности).
Внимание! Неравномерную опухлость нижних конечностей при сердечных патологиях объясняют развитием варикозной болезни. Эти патологии часто возникают одновременно.
Отеки при заболеваниях сердца увеличиваются к вечеру. В течение дня приходится находиться в горизонтальном положении, межклеточная жидкость под воздействием силы тяжести скапливается внизу. Сердце не способно перекачивать весь объем крови, она застаивается в крупных венах, сосуды расширяются, общее состояние утяжеляется.
Основным симптомом сердечных отеков — снижение температуры тела в области припухлостей. Застойные процессы нарушают межклеточный метаболизм, уменьшается поступление кислорода, замедляются процессы окисления. Начинают мерзнуть ноги, на них появляются «мурашки».
Интересно! Отеки при воспалительных процессах на ощупь горячие, почечные — на ощупь такие же, как окружающие ткани.
Из-за уже вышеперечисленных изменений — нарушения обменных процессов, гипоксии — меняется цвет кожи. Сначала она бледнеет, затем приобретает голубоватый оттенок, а в дальнейшем — синюшно-фиолетовый. Еще один характерный признак — плотность. Кожа сверху натянута. Если нажать на пораженную область пальцами, то остается ямка, которая длительное время не разглаживается. При этом пациент не испытывает боль — чувствительность снижается из-за атрофии нервных окончаний.
«Отек сердца» появляется постепенно, на происхождение указывает медленное нарастание. Сначала застаиваются небольшие порции венозной крови, которые под действием силы тяжести «стекают» в нижние конечности, расширяя сосуды и выдавливая межклеточную жидкость. Избавиться от припухлостей трудно — не помогают мочегонные, растирания, припарки, компрессы. Наоборот, они могут привести к тому, что образования увеличатся. Отеки спадают только при восстановлении насосной функции сердца.
Застой межклеточной жидкости — не единственный симптом СН. На патологию сердечных мышц указывают и другие органические нарушения:
- Одышка — сбой ритма дыхания, усиливающийся при физических нагрузках. При снижении скорости движения крови в большом круге кровообращения замедляется ее прохождение по малому. Пациенты жалуются на невозможность сделать глубокий вдох, нехватку воздуха.
- Слабость и головокружение — появляются из-за гипоксии. При замедлении кровотока в мышцы и головной мозг поступает недостаточно кислорода. Нарастает слабость, становится трудно сосредоточиться, нарушаются функции памяти, координационные способности. Эти симптомы возникают раньше, чем отеки сердечного происхождения.
- Цианоз — кожа становится сначала бледной, а потом — голубеет. Это происходит потому, что в артериальной крови недостаточно кислорода. Больше всего страдают капилляры. Если они находятся близко к поверхности эпителия, лицо кажется «прозрачным».
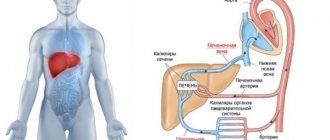
- Сердечные боли сначала локализуются с левой стороны грудной клетки (наиболее сильные проявления при ишемической болезни). Затем они иррадиируют в левое плечо, в правое подреберье. Если правый желудочек сердца из-за патологических изменений не справляется с нагрузкой, возникает застой крови в воротной вене. В нее поступает кровь из печени после фильтрации. Кровь накапливается, растягивая капсулу печени, а та давит на окружающие ткани.
Еще один признак сердечной недостаточности — пальцы «Гиппократа» или «барабанные». При хронической дыхательной и СН меняются формы ногтевых фаланг пальцев —они утолщаются, становятся тусклыми. Страдают обе верхние конечности одновременно. Если начинать лечение сердечных отеков при первых признаках болезней, то развитие тяжелых симптомов удастся предупредить.
Механизм возникновения
В основе нарушения лежит изменение скорости, эффективность кровотока в большом и малом круге.
Итогом падения сократительной способности миокарда оказывается замедленное движение соединительной ткани.
Застой в венах приводит к увеличению давления и выходу жидкой фракции, плазмы в межклеточное пространство.
По своей сути отек — это увеличение объема мягких тканей по указанной причине. Поскольку сила гравитации действует строго вертикально, сверху-вниз, первыми страдают ноги.
По мере прогрессирования патологического процесса состояние ухудшается, но на это требуется время. В среднем на развитие комплексного заболевания уходит от 2 до 6-7 лет.
Периферические отеки формируются также в результате дальнейшего становления вторичных патологических процессов. Вроде почечной недостаточности, дисфункции печени.
Отграничить состояния друг от друга проблематично, особенно на поздних стадиях кардиальной декомпенсации.
Интенсивность симптома становится выше, что говорит о продолженном прогрессировании. Точку в вопросе ставят диагностические мероприятия, множественные.
Диагностика
Даже после того, как пациент озвучил жалобы, оценивая клиническую картину, происхождение отечности установить невозможно. Диагностические мероприятия начинаются со стандартных обследований: мониторинга артериального давления; сдачи крови — развернутый анализ, на холестерин, на тиреоидные гормоны; анализ мочи. Во время осмотра врач проводит физикальное обследование — с помощью фонендоскопа прослушивает биение сердца и тоны легких. Если раньше обязательно проводили перкуссию — с помощью пальпации определяли границы органов, то сейчас пациентов направляют на УЗИ.
Специфические обследования при первичном обращении:
- ультразвуковое — чтобы исключить патологические изменения почек и печени;
- электрокардиография — выявляет нарушение ритма пульса гипертрофию сердечных желудочков;
- сдают кровь на предсердный натрийуретический гормон — маркер СН;
- рентгенография — назначают пациентам с выраженными отеками.
Комплекс диагностических процедур назначают каждому пациенту отдельно. Для исключения дисфункции почек или печени назначают анализ на биохимию. Во время него определяют показатели: билирубин, АЛаТ, АСаТ, протромбиновый индекс, мочевина, креатинин. Возможно, дадут направление на МРТ или КТ.
Интересно! Иногда проводят специфическое диагностическое мероприятие — эксперимент Кауфмана. По нему можно определить, с дисфункцией какого органа связано появление отечности. Процедура до сих пор популярна у врачей, работающих в медицинских учреждениях, не оснащенных дорогостоящим оборудованием.
Пациенту предлагают выпить по 400-500 мл воды каждый час в течение 3 часов. Затем его укладывают, подложив под ноги валик, чтобы они оказались выше уровня сердца. Еще 2 часа нужно ходить или стоять. Периодически берут анализ мочи. Динамику кровообращения при сердечной недостаточности определяют по плотности пробы. Если в первой плотность в норме, во второй — после того, как пациент лежал, низкая, третья — когда пациент ходил — наиболее высокая, диагноз СН подтверждается. При декомпенсированной СН метод Кауфмана применять опасно.
Признаки
Часто люди не догадываются, что причина отека ног – неполадки в деятельности сердца. Поэтому долго не предпринимают никаких действий, а болезнь, тем временем, прогрессирует. Отеки на ногах при сердечной недостаточности имеют характерные признаки, которые отличаются от похожего проявления болезней почек или печени:
- В начальной форме заболевание охватывает нижнюю часть ноги – отекает ступня.
- Симметричность появления (на обеих ногах).
- Нижние конечности становятся упругими на ощупь.
- После надавливания пальцем остается медленно исчезающая ямка.
- Возможно увеличение печени.
- Тяжелая форма заболевания сопровождается отеками на других участках тела. Возникают новые симптомы – тахикардия, одышка, бледная кожа, хроническая усталость.
Если появились отеки ног, похожие на симптом при сердечной недостаточности, нужно сразу идти к врачу и начинать лечение. Своевременная помощь спасет от страшных последствий, таких как инфаркт или инсульт.
Лечение
Если диагноз установлен и накопление внеклеточной жидкости в мягких тканях вызывает сердечная дисфункция, необходима комплексная терапия. Когда процесс нарастает стремительно, появился, как осложнение после инфекционных заболеваний, пациенту предлагают госпитализацию. Лечение на дому разрешается при рецидивах хронической СН, или пациентам, у которых отеки умеренные. Лечение направлено на устранение или приведение к ремиссии основного заболевания. Чтобы избавиться от отеков, может потребоваться симптоматическая терапия. К тому же пациенту придется длительное время придерживаться специально диеты.
Основное лечение
Терапия и дополнительные мероприятия зависят от стадии болезни. На первой достаточно 1 раз в полгода поддерживать себя с помощью медицинских препаратов — комплекс уточняет кардиолог. Коррекция режима дня не требуется, поскольку симптомы проявляются только при интенсивной физической нагрузке.
На второй стадии А (II-A), при нарушении кровообращения в малом круге, уже бледнеет кожа, синеют губы. В этом случае рекомендуется хотя бы 1 раз в год ложится в стационар. Специальная диета обязательна, а физическую нагрузку придется ограничивать. На cтадии Б (II-B), при нарушении кровообращения в большом и малом круге, пациенты уже жалуются на боль в груди. Им необходима коррекция режима дня, переход на специальную диету, ограничение физической активности. Их могут признать нетрудоспособными.
На третьей стадии пациентам дают инвалидность. К основному заболеванию обычно присоединяются почечная и печеночная недостаточность, цирроз печени, диффузный пневмосклероз. Остановить конечную стадию консервативной терапией нельзя. Стабилизация возможна только с помощью хирургического вмешательства, при условии, что патологические изменения внутренних органов не достигли терминального этапа.
Из-за быстрого ухудшения состояния, лечение СН нужно начинать на ранних этапах. Чтобы привести состояние к ремиссии, могут назначить:
- Ингибиторы АПФ. В эту группу входят: Лизиноприл, Рамиприл, Каптоприл, Эналаприл и подобные. Эти препараты останавливают деградацию структуры миокарда.
- Бета-блокаторы — Атенолол, Бисопролол, Анаприлин. Купируют тахикардию, уменьшают потребность миокарда в кислороде.
- Сердечные гликозиды — чаще Дигоксин. Увеличивают выброс крови, усиливая сократительную способность.
- Диуретики — Гипотиазид, Фуросемид, Лазикс. Лекарства устраняют отеки.
- Препараты с калием и магнием — Аспаркам, Панангин, Кудесан. Если не восполнить резерв минеральных веществ, которые удаляются вместе с межклеточной жидкостью, стабилизировать сердечный ритм не получится.
- Статины — Аторвастатин, Ливазо, Крестор, Розувастатин. Они необходимы при ишемической болезни.
- Непрямые антикоагулянты — Гепарин, Венолайф, Варфарин. Снижают свертываемость крови, предупреждают формирование тромбов.
Как симптоматическую терапию используют: периферические вазодилататоры (Празозин, Натрия нитропруссид), чтобы снять ангинозную боль; негликозидные инотропные стимуляторы (Адреналин, Добутамин) — при гипотонии. Возможно назначение и друших лекарственных средств на основании клинической картины.
Внимание! Лечение проводят под контролем врача. Может потребоваться коррекция дизировок или изменение терапевтической схемы.
Народная медицина
При подключении рецептов, изготовленных из лекарственных растений, необходимо проконсультироваться с лечащим врачом. Травяные отвары и настои не всегда сочетаются с фармакологическими препаратами.
Наиболее часто используют:
- Ягоды калины, повышающие мочеотделение. Свежие (или высушенные) плоды, 1 ч. л., заваривают 1 стаканом кипятка, кипятят 10 минут. Настой разводят медом. В день можно принять до 3 стаканов.
- Полынь полезна при тахикардии, отдышке, стенокардии. В день выпивают 45- мл, равными порциями, за 30 минут до еды. Для приготовления отвара 2 ст. л. заливают 0,5 л воды, кипятят 15 минут, дают постоять, процеживают, доводят до первоначального объема.
- Двудомная крапива нормализует процессы кровообращения. Чтобы сделать настой, высушенное растительное сырье заваривают, как крепкий чай, из расчета 1 ст. л. на стакан кипятка. Пьют, вместо чая, утром и вечером.
- Витаминный чай для восполнения витаминно-минерального резерва. Смешивают в равном количестве ягоды шиповника и красной рябины. Заваривать лучше в термосе, пьют, как компот или морс. Подслащать лучше акациевым или гречишным медом.
- Семена петрушки — выраженный мочегонный эффект. Настаивают не меньше 10 часов в термосе, залив 1 ч. л. семян стаканом холодной воды. В день выпивают все равными порциями через равное количество времени.
- Спаржа улучшает обменные процессы в миокарде. Растение высушивают целиком, заваривают насыщенный настой в термосе — 3 ст. л. на 250 мл кипятка. Через 2 часа процеживают. Пьют по 1 ст. л. каждый час в течение 3-5 дней.
- Мочегонный сбор составляют из 1 части хвоща, 2 — спорыша, 3 — цветков боярышника. Заваривают горячей водой: 1 ст. л.— 1 стакан. Выпить нужно до 13.00 часов, каждый прием — несколько глотков.
- Ландыш — в составе растения сердечные гликозиды. Это натуральное сырье — ядовитое, поэтому перед тем, как вводить настой в терапевтический курс, необходимо проконсультироваться с кардиологом. Действие выраженное. Настой заваривают из расчета: 1 ч. л. — 200 мл кипятка. Принимают по половине столовой ложке 3 раза в день.
- Успокаивающий сбор снижает нагрузку на сердечную мышцу. Смешивают 3 части корней валерианы, такое же количество мяты перечной, 4 — мелиссы. Заваривают, как чай, принимают по половине стакана утром и перед сном.
- Мята — успокаивающее действие. Заваривают с утра, пьют с утра по половине стакана.
- Для стимуляции кровообращения в нижних конечностях, рекомендуют делать ножные ванночки. Крапиву — лучше свежую, измельчают, настаивают 2-3 горсти в 1,5 л кипятка 15 минут. Остужают до 45-50°С, опускают ноги на 10 минут.
В народных рецептах часто дают рекомендации: «заварить, как чай». Подразумевается, что нужно залить 1 ст. л. растительного сырья 250 мл (стаканом) крутого кипятка и настаивать под крышкой 15-20 минут.
Внимание! Продолжительность лечебного курса лекарственными настоями и отварами — не дольше 1,5-2 месяцев, если нет иных рекомендаций. Ванночки можно делать 1 раз в 2 дня до 7-8 месяцев.
Питание
Рекомендуется придерживаться диеты №10 по Певзнеру. Отказаться от соли и уменьшить ее содержание до минимума, добавляя уже в готовые блюда. Снижают калорийность, снижая содержание углеводов и жиров. Технология приготовления: тушения, отваривание, запекание в фольге, паровая обработка. Дневная калорийность — 2500 ккал.
Нужно ограничить: кофе, крепкий чай, масла — сливочное и растительное,зеленый горошек, белокочанную капусту, редьку, газированные напитки, терпкие овощи — лук и чеснок. Допускается есть сельдь, но предварительно вымочить в молоке Запрещены: копчености, консервы, шоколад, субпродукты, крепкие бульоны, грибы, рыба.
Разрешаются:
- хлеб — не сдобный;
- выпечка — с отрубями;
- супы — на ненасыщенных бульонах, молочные;
- нежирное мясо и рыба;
- яйца — не больше 3 шт. в неделю;
- овощи — картофель, помидоры, огурцы, свекла, кабачки, морковь;
- крупы и макароны;
- молоко и кисломолочные продукты;
- сладкие фрукты — персики, груши, сливы;
- десерты лучше ягодные — варенье, муссы, зефир, мармелад;
- напитки — чаи: слабый черный или фруктовый, компоты, морсы, соки.
Есть нужно небольшими порциями, 5-6 раз в сутки, не забывая о продуктах, богатых калием — печеной картошке, бананах, изюме, гречневой каше. Во время лечения диуретиками в рацион добавляют орехи, семечки, виноград. Соль лучше заменить соевым соусом или соком лимона.
Приблизительное дневное меню при отеках:
- Завтрак — манная каша, хлеб со сливочным сыром, чай с молоком.
- Перекус — сухофрукты, не больше горсти.
- Обед — суп-пюре из картофеля и цветной капусты со сметаной, парную инжейку с картофелем, компот из фруктов.
- Полдник — галетное печенье с отваром шиповника.
- Ужин — тушеная рыба с морковным пюре или сладкий плов, чай с молоком.
- На ночь — кефир или йогурт.
При тяжелой сердечной недостаточности и выраженных отеках лучше придерживаться диеты Кареля. Дневной рацион делят на 8-10 приемов. В течение 3 дней ограничиваются 800 мл теплого молока и 100 мл отвара шиповника равными порциями. Еще 3 дня в меню вводят 200 г манки на молоке и 50 г хлеба с маслом.
Следующий цикл, тоже рассчитанный на 3 дня — 700 г молока, 150 г хлеба (несдобного), 200 г пюре из разрешенных овощей, масло — кусочек 50 г, 2 яйца. В дальнейшем переходят на диету по Певзнеру. Такая разгрузка при ухудшении состояния помогает быстро избавиться от отеков.
Терапия
Своевременное медикаментозное вмешательство помогает преодолеть патологию полностью. Лишняя жидкость выводится из организма, облегчая работу всех его систем. Кроме того, больным с сердечной недостаточностью следует следить за своим рационом питания. Пить минимум жидкости.
Диета
Больным, страдающим сердечной недостаточностью, на ранних этапах появления отечности предписывается щадящая диета № 10. Основополагающими ее принципами являются:
- Уменьшение калорийности пищи.
- Уменьшение потребления соли (до 3 г в сутки).
- Уменьшение порций.
Особенности диеты №10
Питание должно быть дробным, не менее пяти приемов пищи за день. Из рациона исключаются блюда, обогащенные жирами и углеводами. Пищу рекомендуют не жарить, а запекать, тушить или варить. В меню должны преобладать белковые блюда животного и растительного происхождения.
Допускается ржаной хлеб, выпечка с отрубями, молочные, овощные и фруктовые супы. В ограниченном количестве – различные каши, сладкие фрукты. Есть необходимо больше овощей, зелени. Из сладкого разрешено: варенье, зефир, мармелад, различные ягодные и фруктовые муссы. Всего за сутки допускается употребление не более 2500 килокалорий.
На поздних этапах заболевания больному назначается диета Карреля. Она более строгая и дает возможность эффективно выводить жидкость из организма, устранить отеки и одышку. Диета подразделяется на несколько этапов:
В первые трое суток больной пьет теплое молоко, а в конце последнего дня – отвар шиповника. Питание должно быть дробным, не реже восьми раз на день.- Последующие два-три дня к рациону добавляют твердую пищу. Разрешается съесть кусочек ржаного хлеба, тарелку манной каши с маслом.
- В течение шестого-девятого дня диеты добавляют овощное пюре с маслом, два вареных яйца.
- На протяжении десятого-шестнадцатого дней количество твердой пищи возрастает.
Суточная норма жидкости на поздних этапах диеты не должна превышать 1-1,2 литра. Нужно стараться пить больше плодовых отваров.
Консервативное лечение
Когда возникают заметные отеки ног, назначается адекватное лечение, способное полностью устранить патологию. При несложных случаях и отсутствии противопоказаний врач назначает прием таких мочегонных препаратов:
- Фуросемид.
- Лазикс.
- Гипотиазид.
- Индапамид.
- Верошпирон.
- Спиронолактон.
Чтобы укрепить стенки венозных сосудов, рекомендуется прием следующих средств:
- Эскузан.
- Троксевазин.
- Детралекс.
- Нормовен.
Для понижения вязкости крови подойдут следующие лекарства:
- Кардиомагнил.
- Лоспирин.
- Аспекард.
- Аспирин.
Чтобы восстановить потерянные ионы калия принимают:
- Панангин.
- Аспаркам.
При тяжелом течении болезни пациента кладут в стационар. Первоначально впрыскивают внутривенно калий-поляризующую смесь. Она способствует улучшению состояния сердечно-сосудистой системы. Капельницы запрещены. Введение препарата посредством капельниц способно лишь усугубить и без того тяжелое состояние больного, повлечь отек легкого.
Спустя несколько дней, если артериальное давление пациента стабильно, ему дают мочегонные средства. Если давление пониженное или повышенное, проводят терапию, направленную на его стабилизацию.
Возможные осложнения
Отеки, появляющиеся изредка после чрезмерных физических нагрузок, стрессов, изнуряющих заболеваний и как последствия осложнений, опасными не являются. Но если они сохраняются дольше 2 недель, периодически возникают, сопровождаются одышкой и слабостью — причина обратиться к врачу.
Симптом указывает на нарушение кровообращения, которое, в дальнейшем, может не только утяжелить СН, но и спровоцировать развитие печеночной и почечной недостаточности. Негативное влияние оказывают сами отеки. Застой крови в нижних конечностях, выдавливает межклеточную жидкость, нарушает обменные процессы в эпителиальных тканях.
Осложнения, которые могут развиваться из-за пренебрежительного отношения к собственному здоровью:
- лимфаденомы (отеки нижних конечностей) — стимулируют формирование трофических язв, появляются участки, куда не поступают питательные вещества, возникают флегмоны, участки некроза;
- гидроторакс — жидкость скапливается в плевральной полости;
- асцит — межклеточная ткань накапливается в брюшной полости;
- гидроперикард — транссудат стекает околосердечную сумку, перикард (состояние называют сердечной водянкой).
Хирургическое вмешательство на фоне сердечной недостаточности затруднено. Прогноз на восстановления зависит от основного заболевания, вызвавшего отеки. Если заболевания сердца начинают лечить при первых признаках, то одутловатость быстро пропадает. Но судить о том, что болезнь удалось победить, по исчезновению припухлостей, нельзя. Это на конечный прогноз не влияет.
Профилактика и общие рекомендации
Эффективными средствами, направленными на уменьшение отечности, являются различные ванночки из целебных трав, массаж конечностей. Рекомендуется делать компрессы из натертой картошки. Поскольку сердечные отеки сопровождают человека в течение длительного времени, следует большое внимание уделять профилактическим мерам.
Как избавиться от отеков сердечного характера? Рекомендуется регулярно проходить медицинские обследования, придерживаться специального режима питания, избавиться от вредных привычек, стараться свести к минимуму попадание в стрессовые ситуации. При чрезвычайных ситуациях в организм выбрасывается гормон адреналин. В ответ на это сердце начинает работать удвоенной силой, происходит спазм сосудов. Нагрузка на органы в такой ситуации существенно увеличивается. Курение и алкоголь приводят к развитию атеросклероза сосудов, провоцируют к образованию почечных и сердечных отеков.
Важным условием профилактики является лечение соматических заболеваний: анемии, лихорадки, сахарного диабета, заболеваний органов дыхания. Тонзиллит зубов – опасное заболевание. Инфекция попадает в кровь, в результате развивается эндокардит – воспаление сердечной мышцы. Не долеченный тонзиллит может стать причиной появления сердечной недостаточности в молодом возрасте.
Галина Половникова / автор статьи
Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
Профилактика
При появлении припухлостей сердечного типа, нужно принять меры, чтобы не допустить развития основного заболевания.
- Уменьшить количество соли в рационе, отказаться от пряных и острых блюд.
- Увеличить употребление свежих овощей, фруктов, напитков — кроме алкоголя, сладких тоников и крепкого кофе
- Увеличить физическую активность, делать массаж ног, ванночки — в том числе контрастные. Выделить время на пешие прогулки.
- Придерживаться здоровой диеты, не допускать увеличения веса.
- Отказаться от курения и алкоголя.
Диета
Это важная часть комплексной терапии, так как снять отечность без соблюдения режима питания нельзя. Что делать для эффективной борьбы с отеками? Вот несколько правил:
- Снизить количество потребляемой воды. Сюда относятся первые блюда, соки, молочные каши, другие продукты с высоким содержанием жидкости. Лишняя вода в организме нагружает больное сердце, провоцируя образование отеков. Общий объем чистой воды (вместе с пищей) не должен превышать полутора литров. Если того требует конкретная ситуация пациента, врач назначает еще более строгое ограничение.
- Питаться часто, но малыми порциями. Оптимальный вариант – 5-6 раз в день. Переедание неприемлемо. Интервал между последним приемом пищи и сном должен составлять не менее 4 часов. Такой режим питания создает условия для быстрого переваривания и усвоения полезных веществ.
- Минимизировать потребление соли. Идеальный вариант – совсем исключить из рациона. При желании, можно заменить ее небольшим количеством лимонного сока во время приготовления пищи. Соль напрямую влияет на застой жидкости в организме. Сердце становится все слабее, а отеки – все больше.
- Отказаться от жареных, копченых, жирных продуктов питания. Они также имеют свойство увеличивать отечность. Пищу готовить полезными способами – варить в воде или на пару, запечь в духовке без добавления масла. Это касается и овощных, и мясных блюд.
- Сбалансировать питание. Нужно снизить уровень потребляемых жиров, а вот белки и углеводы должны поступать в организм в достаточном количестве, не ниже суточной нормы – 2500 ккал. Регулярное употребление продуктов, богатых витаминами, минералами (свежие овощи, фрукты, зелень) благотворно повлияет на весь организм в целом.
Чтобы стало понятней, как лечить отечность при сердечной недостаточности с помощью коррекции рациона, объединим примерный список полезных и вредных продуктов в одну таблицу.
| Можно | Нельзя |
| Нежирное мясо (курица, говядина, телятина). | Продукты из переработанного мяса (колбаса, сосиски, ветчина), сало, свинина, гусятина. |
| Молочные, овощные супы. | Жирные бульоны. |
| Нежирная рыба (не соленая). | Консервы (мясные, рыбные), соленая и копченая рыба. |
| Черствый или подсушенный хлеб, сухари. | Свежая выпечка (хлеб, блины, оладьи). |
| Вареные яйца. | Жареные яйца. |
| Крупы, макароны | Бобовые (горох, соя, фасоль) |
| Кисломолочные продукты (сыр, творог, кефир). | Соленые сыры (брынза), сливки, сметана. |
| Ванилин, корица. | Острые специи. |
| Растительное масло. | Животные жиры, маргарин. |
| Зефир, мусс, желе, пастила. | Шоколад, десерты с жирным кремом. |
| Свежие фрукты и овощи (только не надо злоупотреблять), отварные или запеченные. | Соленые, маринованные овощи, орехи, грибы, шпинат, редька, редис. |
| Сок, компот, некрепкий чай. | Напитки с кофеином (кофе, какао, крепкий чай), алкоголь, лимонад. |
Сроки соблюдения диеты определяет врач. Обычно рекомендуется придерживаться ограничений в рационе в период лечения отечности, а также первое время после него (около месяца).
Осложнения и прогноз
Прогрессирование кардиальных отеков на протяжении 1-2 недель и отказ от посещения медучреждения приводит к нарушению кровообращения и трофики тканей, их дальнейшей некротизации.
В отсутствие терапии могут возникнуть трофические язвы, лимфедема, асцит, анасарка, скопление жидкости в легких. Опасные патологии становятся причиной смерти пациента.
При выполнении всех рекомендаций кардиолога лечение первичного заболевания (и устранение синдрома) проходит успешно.
Что такое «сердечные отеки» и когда они возникают
Заболеваний сердца существует много. Это и ишемическая болезнь сердца, при которой участок сердечной мышцы недостаточно кровоснабжается, и пороки сердца, когда одно из отверстий – между предсердием и желудочком, или между желудочком и идущими от него сосудами – становится или чересчур узким, или, наоборот, расширяется. К болезням сердца относятся также кардиомиопатия, при которой по неизвестным причинам нарушается нормальная структура миокарда, миокардиодистрофия, гипертоническая болезнь и другие.
Все их объединяет то, что при отсутствии адекватного лечения они приводят к перегрузке сердечной мышцы, миокарда. Называется это сердечной недостаточностью. Когда она развивается постепенно, и затрагивает правый желудочек, формируются отеки. Они так и называются – отеки при правожелудочковой сердечной недостаточности.
«Просто», при неосложненных болезнях сердца жидкость в коже скапливаться не будет. Это произойдет только в том случае, когда правый желудочек, работающий с большим кругом кровообращения, не сможет прокачивать стандартный объем крови и станет «оставлять» ее в сосудах.
Общие отеки
Общие отеки в зависимостиот причин возникновения делятся на:
- Сердечные
- Почечные
- Гипоонкотические алиментарного генеза
- Печеночные
- Микседематозные
Сердечные отеки
Отеки убольного с заболеванием сердечно-сосудистойсистемы являются признаком правожелудочковойнедостаточности и венозного застоя вбольшом круге кровообращения.
Механизм возникновениясердечных
отеков:
- Снижение сократительной способности правого желудочка приводит к повышению гидростатического давления в венах большого круга кровообращения, вследствие чего жидкая часть крови по градиенту гидростатического давления выходит за пределы сосудистого русла в ткани. Снижается объем циркулирующей крови, развивается гиповолемия.
- В ответ на гиповолемию активируются гормональные механизмы: выработка АДГ в гипофизе и альдостерона в надпочечниках, что приводит к повышению реабсорбции натрия и воды в почечных канальцах и усугублению отеков.
- Вследствие гиповолемии снижается почечный кровоток, происходит раздражение ЮГА, активация РААС (первичный гиперальдостеронизм) усугубляет задержку в организме натрия и воды.
- Гиповолемия и венозная гипертензия в большом круге приводят к гипоксии тканей, следствием чего является повышение проницаемости капилляров.
- Длительный венозный застой в печени приводит к нарушению ее обезвреживающей функции, вследствие чего избыток альдостерона не успевает обезвреживаться в печени (вторичный гиперальдостеронизм).
На поздних стадиях сердечной недостаточности печень теряет способность синтезировать альбумины, что приводит к снижению онкотического давления крови и усугублению отеков вплоть до развития анасарки, то есть скопления жидкости не только в подкожной жировой клетчатке, но и в полостях.
Клиническая характеристика
сердечных отеков:
- появляются или усиливаются к вечеру, утром исчезают или уменьшаются.
- появляются сначала на тыле стоп, лодыжках (у лежачих больных – на крестце), затем распространяются на голени и бедра, симметричные
- синюшные – сопровождаются акроцианозом; при длительном застое в большом круге кровообращения становятся «цветными», что обусловлено диапедезом эритроцитов, образованием и постепенным распадом гемосидерина.
- плотные, ямка от надавливания долго не расправляется.
- холодные
- при длительном существовании отеки могут сопровождаться трофическими нарушениями – появляются трофические язвы, может присоединяться вторичное инфицирование.
Почечные отеки
По патогенезу (по пусковомумеханизму) отеки при заболеваниях почекделятся на:
-нефритические
-нефротические
-ретенционные
Нефритическиеотеки.
Причинойнефритических отеков является острыйгломерулонефрит и пролиферативныеварианты хронического гломерулонефрита.
Механизм нефритическихотеков:
- При аллергически-воспалительном поражении клубочков нефрона происходит сдавление почечных сосудов воспалительным отеком. Нарушение кровоснабжения почек вызывает раздражение юкстагломерулярного аппарата, увеличивается выделение ренина. Последний стимулирует надпочечники, начинающие усиленно секретировать альдостерон.
Это ведет к задержке в организме натрия
, раздражению осморецепторов тканей, в результате чего
усиливается секреция АДГ
. Увеличение количества последнего ведет к возрастанию реабсорбции воды почечными канальцами, и вода начинает накапливаться в тканях.Компенсаторной реакцией на гипернатриемию является перераспределение натрия с его переходом из сосудистого пространства во внесосудистое. Таким образом формируется тканевой гипернатриоз, приводящий к повышению осмолярности межуточной ткани и росту Р т, это приводит к переходу воды в межуточное пространство.
Данный процесс наблюдается во всех участках тела, однако больше отекают рыхлые гидрофильные участки клетчатки. Этим объясняется локализация отеков.
- Патогенный агент воздействует на базальную мембрану почечных клубочков и изменяет ее структуру так, что белки мембраны становятся в антигенном отношении чужеродными для собственного организма.
В связи с этим к ним начинают вырабатываться антитела, которые в свою очередь воздействуют на сосудистые мембраны вообще, поскольку в последних есть антигены, общие с антигенами мембран почечных клубочков.
Таким образом, в организме в целом повышается проницаемость сосудистых мембран и в нефритический отек включается мембранный фактор – развивается системный капиллярит.
Клиническая характеристика:
нефритические отекилокализуются на лице, плотные, неподвижные,больше выражены в утренние часы,уменьшаются или исчезают к вечеру.
Нефротическиеотеки.
Причины нефротических отеков:непролиферативные варианты хроническогогломерулонефрита (болезнь малых отростковподоцитов, мембранозная нефропатия,фокально-сегментарный гломерулосклероз),амилоидоз почек, диабетическая нефропатия,тромбоз почечных вен.
Механизм нефротическихотеков:
основноймеханизм их развития – гипоонкотический.
- Увеличение фильтрации белка и уменьшение его реабсорбции при нефротическом синдроме приводят к массивной протеинурии, в результате чего развивается гипопротеинемия со снижением онкотического давления крови. Это, в свою очередь, вызывает выход жидкости по градиенту онкотического давления в ткани – развиваются отеки.
- Снижается ОЦК, что ведет к повышению выработки АДГ и альдостерона, к активации РААС, а это в свою очередь ведет к задержке жидкости и усугубляет формирование отеков.
Клиническаяхарактеристика:
нефротическиеотеки массивные, мягкие, подвижные,сочетаются с одновременным накоплениемтранссудата в плевральных полостях, вперикарде, в брюшной полости с развитиеманасарки.
Отличияпочечных отеков от сердечных.
Почечные отеки отличаютсяот сердечных рядом особенностей:
- почечные отеки появляются обычно на лице, а сердечные — на ногах; это различие особенно характерно для нефритических отеков.
- при сердечной недостаточности отеки на ногах обычно появляются или усиливаются к вечеру, а за ночь сходят или уменьшаются. Отеки при гломерулонефритах (нефритические, наоборот, более выражены после сна, а днем сходят или уменьшаются: ночью отечная жидкость застаивается в подкожной клетчатке век вследствие отсутствия мигания, днем же мышечные сокращения при мигании способствуют лучшему оттоку ее через лимфатические пути.
- Кожа над сердечными отеками цианотична, холодная с бурой индурацией. Кожа у почечных больных над отеками бледная.
- Почечные отеки мягкие, подвижные (особенно нефротические), а сердечные плотные.
Ретенционныеотеки
при заболеванияхпочек возникают при прекращении илирезком снижении образования мочи почками(анурии), наблюдающемся у больных с ОПН,а также в терминальной стадии ХПН.
Приэтом снижение клубочковой фильтрацииприобретает значение лишь при наличиии других предпосылок к развитию отеков,а не в качестве самостоятельного фактора.
Так, при тяжелой почечной недостаточностис резким нарушением фильтрации отекинередко отсутствуют или даже исчезают,если были до этого.
Источник: //studfile.net/preview/6066110/page:2/
Терапия патологии
Цель проведения лечебных мероприятий — купирование основного заболевания. Наиболее эффективным методом пресечения патологии является комплексная терапия, включающая прием медикаментов и использование народных средств.
Запрещается заниматься самолечением сердечных отеков. Подобрать пациенту оптимальную схему оздоровления может только лечащий врач.
Медикаментозное лечение
Восстановить функциональность миокарда и устранить застой крови помогает задействование 6 групп препаратов:
- Бета-блокаторы, выравнивающие работу сердца, понижающие потребность мышцы в кислороде (Небилет, Корвитол).
- Ингибиторы АПФ (ангиотензинпревращающего фермента), способствующие снижению высокого артериального давления, купирующие прогрессирование изменений в миокарде — Эналаприл, Рамиприл. При появлении у больного, принимающего перечисленные препараты, приступообразного кашля, схема терапии корректируется: в лечении используются средства, блокирующие ангиотензиновые рецепторы — Лозартан, Валсартан.
- Сердечные гликозиды, улучшающие питание тканей, увеличивающие объем кровотока (Строфантин, Дигоксин).
- Антиаритмические медицинские товары. В их перечне — различные группы лекарств. Выбор осуществляется после определения типа аритмии.
- Медикаменты, улучшающие трофику миокарда (Вазонит, Кардонат).
- Мочегонные препараты — диуретики.
Рассмотрим последнюю категорию более подробно.
Диуретики
Группа объединяет несколько видов лекарств, уменьшающих количество жидкости путем комплексного влияния на организм. В перечне механизмов их работы:
- снижение реабсорбции солей и воды;
- увеличение объема выводимых с уриной веществ;
- повышение скорости образования мочи.
Для лечения отека ног при сердечной недостаточности применяется Верошпирон, Фуросемид, Торамесид, Пиретанид.
Побочным эффектом терапии диуретиками является понижение уровня ионов калия в крови (гипокалиемия). Прием перечисленных таблеток следует сочетать с препаратами, восполняющими утраченные витамины, минералы. Для восстановления баланса обычно назначается Панангин.
Диета
Соблюдение особого режима питания позволяет контролировать объемы поступающей в организм жидкости и питательных веществ.
Сильные отеки ног помогает убрать стол №10, характерная особенность которого — сокращение ежедневно употребляемых углеводов, жиров. Основные правила лечебной диеты:
- ограничение количества используемой для приготовления блюд соли;
- исключение из меню крепкого чая, шоколада, кофе, бобов, грибов и капусты;
- насыщение рациона фруктами, морепродуктами, овощами;
- отказ от алкоголя, а также острого и жареного.
Количество приемов пищи в день увеличивается до 6 раз. Пациентам советуют употреблять вегетарианские супы, отварное нежирное мясо, молоко, каши, салаты, компоты. Общая энергетическая ценность продуктов не может превышать 2600 ккал.
Свободная жидкость должна присутствовать в объеме не более 1200 мл.
Ужинать рекомендуется не позже, чем за 3 часа до отхода ко сну.
Десятый стол способствует снижению нагрузки на ЖКТ, сердце и сосуды;
стабилизирует обмен веществ, улучшает кровообращение.
Режим дня и образ жизни
Бороться с отеками сердечного происхождения помогает соблюдение здорового образа жизни, физический и психический покой.
Больной должен избегать:
- повышенных нагрузок;
- стрессов;
- длительной непрерывной деятельности.
Утром рекомендуется принимать контрастный душ, в течение дня — совершать короткие пешеходные прогулки, вечером — задействовать ножные ванночки с различными отварами сырья лекарственных трав, делать массаж.
При сидячей работе необходимо менять позу не реже 1 раза в 30 минут, выполнять упражнения для восстановления циркуляции крови.
На ночной сон следует отводить не менее 9 часов.
Народные средства
Закрепить результаты медикаментозной терапии и уменьшить отеки в домашних условиях помогут рецепты нетрадиционной медицины.