Кардиальная дисфункция встречается после перенесенного инфаркта, как итог длительного течения артериальной гипертензии, врожденных или приобретенных пороков развития сердца и сосудов.
На ранних этапах проявляет себя скудно, не дает пациенту оснований для тревоги и обращения к врачу. По мере прогрессирования сердечной недостаточности клиническая картина осложняется застоем крови в венозном русле.
Объективно это проявляется отёком ног: первыми страдают ноги на уровне лодыжек, затем процесс поднимается выше.
Это специфический признак сердечной недостаточности, но симптом встречается и на фоне внекардиальных патологий. Например, варикозного расширения вен, тромбоза, почечной недостаточности и прочих.
Эффективное разграничение возможно только на ранних стадиях, поскольку дисфункция сердца обязательно приведет к полиорганной недостаточности. А значит, в процесс будут вовлечены почки, печень.
Отеки станут смешанными, точная диагностика окажется затруднительной и потребует много времени.
Механизм возникновения
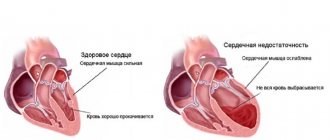
В основе нарушения лежит изменение скорости, эффективность кровотока в большом и малом круге.
Итогом падения сократительной способности миокарда оказывается замедленное движение соединительной ткани.
Застой в венах приводит к увеличению давления и выходу жидкой фракции, плазмы в межклеточное пространство.
По своей сути отек — это увеличение объема мягких тканей по указанной причине. Поскольку сила гравитации действует строго вертикально, сверху-вниз, первыми страдают ноги.
По мере прогрессирования патологического процесса состояние ухудшается, но на это требуется время. В среднем на развитие комплексного заболевания уходит от 2 до 6-7 лет.
Периферические отеки формируются также в результате дальнейшего становления вторичных патологических процессов. Вроде почечной недостаточности, дисфункции печени.
Отграничить состояния друг от друга проблематично, особенно на поздних стадиях кардиальной декомпенсации.
Интенсивность симптома становится выше, что говорит о продолженном прогрессировании. Точку в вопросе ставят диагностические мероприятия, множественные.
Отличие сердечных отеков от других
Типичные черты кардиального симптома таковы:
- Полное отсутствие болезненных проявлений при пальпации, ходьбе и любой физической нагрузке, мануальном воздействии.
На фоне тромбоза или варикозной болезни дискомфорт выраженный, усиливается после любой активности и давления на пораженный участок. Это надежный признак для отграничения двух состояний.
- Симметричность, соответствующая опухлость обнаруживаются сразу с обеих сторон. Такого практически не бывает при тромбозе, редко признак встречается на фоне варикозной болезни. Как правило, поражена одна нога.
- Отеки сердечного происхождения появляются в вечернее время. Обычно после длительной нагрузки, коей в состоянии недостаточности считаются даже простая ходьба, подъем по лестнице.
Почечная дифункция проявляется утренними отеками. В светлое же время суток избыток жидкости при патологиях сердечнососудистой системы спадает и полностью исчезает.
Нарушения при тромбозе и варикозе возникают внезапно. Обычно сопряжены с физической активностью.
- Цианоз дермы пораженных конечностей. Синеватый оттенок кожи на месте отека при заболеваниях сердца. В остальных случаях он бледный (почечные проблемы), красный и т.д. Это характерный дифференциальный признак.
- Склонность к деформации. При надавливании на участок поражения остается хорошо видная белая вмятина, которая постепенно устраняется.
На фоне почечных патологий степень деформации меньше. А варикоз или тромбоз характеризуются повышением плотности ткани. На ощупь они жесткие, каменные. Не пальпируются.
Основу же дифференциальной диагностики составляют не указанные выше моменты, а сопутствующие проявления.
Клиническая картина разнится во всех случаях, потому оценивать нужно в первую очередь ее, а прочие рутинные моменты рассматриваются в рамках подтверждения гипотез.
В любом случае без вспомогательных исследований не обойтись.
Проявление отека
По причине того, что во время инфаркта больной ощущает сильную боль, он не может различить другие патологические симптомы, которые являются сигналом осложнений. Признаки при инфарктном отеке легких развиваются стремительно, могут проявиться как в период приступа, так и через несколько дней после него. Патология может возникнуть один раз, а может развиваться периодично. Основными признаками отека являются:
- проявление хрипов (сначала сухих, потом влажных) из-за попадания крови в легкие;
- повышение температуры;
- слабость;
- ощущение боли в области груди и сердца;
- развитие тахикардии;
- нарушение дыхательной функции;
- изменение цвета кожи (становится синюшней);
- набухание вен на шее;
- появление нервозности.
Читать также: Продолжительность жизни после инфаркта миокарда
Воздух, который проходит через скопленную жидкость, в таких условиях имеет свойство вспенивания. Данный процесс полностью блокирует дыхательные пути, чем провоцирует удушье.
Дополнительные симптомы
Сердечные отеки ног имеют массу сопутствующих признаков. Их развитие обусловлено самой кардиальной недостаточностью.
На первой стадии
Все может ограничиться такими явлениями:
- Незначительная одышка. После интенсивной физической нагрузки. Среднестатистический человек не проявляет достаточной активности, чтобы заметить отклонение от нормы. У спортсменов и представителей физического труда симптом заметен сразу.
- Необъяснимая слабость, усталость. Астенические проявления на фоне прочего относительного благополучия. Пациент вялый, сонливый. Самочувствие списывает на недосып или переработку.
- Незначительные отклонения ритма по типу синусовой тахикардии. Сердце еще активно, потому организм старается скорректировать недостаток питания увеличением частоты сокращений. Эффекта это не дает, по мере прогрессирования ритм все больше смещается в сторону урежения, пока не достигнет критической отметки.
Вторая стадия
Примерно со второй стадии заболевания клиническая картина приобретает законченные черты. Проявления сердечные, пока еще прочие органы и системы не задействованы.
Среди типичных моментов:
- Боли в грудной клетке неясного происхождения. Пациент не всегда увязывает дискомфорт с кардиальными проблемами, потому не обращается к врачу сразу. Эпизоды кратковременные. Продолжаются не более нескольких минут, а то и секунд. Характер синдрома — давящий или жгучий, возникает нарушение регулярно.
- Аритмия по типу брадикардии. Урежение частоты сердечны сокращений до уровня 60 ударов и ниже. При этом у спортсменов и работников физического труда симптом как таковой отсутствует до полной декомпенсации состояния.
Восстановление проводится специальными препаратами. Помимо брадикардии могут добавляться прочие формы, в том числе экстрасистолия (возникновение внеочередных ударов между сокращениями), фибрилляция (хаотичная работа всего сердца).
Это фактора развития раннего летального исхода. Без лечения смерти не избежать. Причина — остановка сердца.
- Одышка. На фоне полного покоя. Позже невозможной оказывается даже минимальная физическая активность. Поход в магазин, легкая пешая прогулка — это большие сложности для сердечника. На стадии субкомпенсации обычно все не столь плачевно, ограничения есть, но не критические. Процесс характеризуется как снижение толерантности к механической нагрузке.
- Головная боль. Локализуется в затылке. Возникает как итог попеременного изменения тонуса сосудов. Обычно на фоне падения артериального давления — гипотонии.
- Виртиго. Нарушение ориентации в пространстве. Пациент не может нормально ходить, даже стоять. Мир идет кругом. Симптом неспецифичен, указывает на поражение церебральных структур ишемического плана. Проще говоря, кровоток ослаблен, нервные ткани недополучают питательных веществ.
- Потеря сознания. Обморочные состояние. Коррекция срочная. Это негативный прогностический признак, он указывает на ослабление питания мозга и повышает риски инсульта, острого нарушения церебрального кровотока.
Периферическая отечность усиливается и охватывают все нижние конечности от паха до стопы. Отличается стойкостью, плохо купируется подручными средствами.
Изменение положения тела не помогает, потому как причина в снижении насосной функции сердца.
Выраженная стадия
Дает массу проявлений помимо кардиальных.
- Увеличение размеров печени. Итог индуцированного вторичного гепатита. Воспаления органа. Сопровождается болезненностью, обнаруживается при пальпации правого подреберья.
- Пожелтение склер глаз и кожи. В результате выхода билирубина в кровеносное русло.
- Асцит. Скопление жидкости в животе и увеличение его размеров. Специфический признак патологий печени.
- Боли в пояснице, снижение суточного объема мочи. Так называемая олигурия. Сопровождает почечную недостаточность. Восстановление представляет большие сложности.
Отеки на фоне дисфункции выделительной системы выраженные. Трудно отграничить их от таковых при кардиальных патологиях.
Отеки на ногах при сердечной недостаточности хорошо дистанцируются от прочих по первичным признакам только на ранних этапах. Затем дело осложняется иными симптомами и множественностью этиологии.
Снимаем отеки после инфаркта
Отеки ног – одно из частых осложнений крупноочагового инфаркта миокарда. Сначала жидкость скапливается в области ступней и голеней. По мере прогрессирования сердечной недостаточности отеки могут распространиться на бедра и живот. Крайняя степень отечности называется анасарка. В этом случае, обычно присоединяется асцит (жидкость в брюшной полости), гидроторакс (жидкость в плевральной полости около легких) и увеличение печени. Все эти признаки характеры для застоя крови в большом круге кровообращения.
Причины отеков после инфаркта
Основные причины отеков после инфаркта миокарда включают:
- Снижение сердечного выброса;
- Повышение объема внутрисосудистой жидкости;
- Повышение сосудистого сопротивления;
- Нарушение венозного оттока.
При развитии любых отеков ведущую роль играет нарушение равновесия между фильтрацией и абсорбцией внутрисосудистой жидкости через стенку капилляров. После инфаркта миокарда организм претерпевает серьезные изменения. Это происходит не только из-за чисто механического ухудшения насосной функции крови, но и из-за выработки определенных гормонов, которые отвечают за функцию почек. Получается что на больший объем жидкости «мотор» работает с меньшей интенсивностью. Вследствие этого несоответствия и развиваются отеки.
Лечение отеков после инфаркта
Как и многие другие заболевания, отеки после инфаркта легче предупредить, чем потом лечить. Поэтому при выписке пациента врач дает строгие рекомендации относительно дальнейшего образа жизни.
Правильный образ жизни против отеков
Во-первых, рекомендации касаются питьевого режима
. Человек, перенесший крупноочаговый инфаркт миокарда не должен употреблять в сутки более литра воды. В особо тяжелых случаях необходимо контролировать весь объем потребляемой жидкости и сопоставлять его с объемом выделенной мочи. Эти показатели должны примерно совпадать. Более простой способ отследить накопление жидкости в организме – ежедневно взвешиваться натощак и вести дневник.
Во-вторых, необходимо исключить
из рациона
соленые
и острые
продукты
. Содержащийся в соли натрий приводит к нарушению работы почек, и как следствие, накоплению жидкости в тканях.
И в-третьих, нужно бороться с гиподинамией
. то есть выполнять умеренные физические упражнения. После перенесенного инфаркта это в основном неспешные прогулки по парку. В результате работы мышц ног улучшается венозный отток от нижних конечностей и вероятность развития отеков снижается.
Лекарственные препараты для лечения отеков
Самая большая группа, применяемая при отеках после инфаркта миокарда, — мочегонные
средства. Следует помнить, что вместе с мочой из организма выводится большое количество микроэлементов, в частности калий и магний, поэтому очень важен дополнительный прием панангина или его заменителя.
Почти всем больным после инфаркта миокарда назначают ингибиторы
ангиотензин превращающего фермента (АПФ). Препараты этой группы не только нормализуют артериальное давление, но и возвращают нарушенное равновесие почечной фильтрации.
Есть и другие, менее популярные, классы препаратов для улучшения работы сердца и уменьшения отеков после инфаркта (бета-блокаторы, дигоксин). Не стоит забывать, что самолечение может быть опасным и перед применением лекарств необходима консультация кардиолога.
Диагностика
Проводится под контролем кардиолога, в зависимости от этапа процесса обследование может осуществляться в стационарных или амбулаторных условиях. Вопрос решается на усмотрение специалистов.
Примерный перечень мероприятий:
- Устный опрос больного. Позволяет объективизировать симптомы, составить четкую клиническую картину. Используется в рамках рутинного первичного осмотра.
- Сбор анамнеза. Кратко. Чем болел человек, когда. Насколько долго. Образ жизни, семейная история, прочие моменты также уточняются. Обе методики относятся к основным. Они необходимы для определения вектора дальнейших действий.
- Аускультация, выслушивание сердечного звука. Если недостаточность, и, как следствие, отеки ног возникают на фоне порока кардиальных структур, обнаруживаются глухие неправильные тона, расщепление.
- Измерение артериального давления и частоты сердечных сокращений. Первый показатель стабильно ниже нормы, потому как нарастают явления паления сократительной функции. ЧСС сначала по типу тахикардии, то есть ускорения, затем обратного процесса.
- Суточное мониторирование. Обычно назначается в рамках комплексной диагностики. Фиксирует жизненно важные показатели на протяжении 24 часов. Динамическое наблюдение.
- Электрокардиография. Выводит «на поверхность» аритмии и возможные пороки. Но расшифровка требует качественной подготовки специалистов.
- Эхокардиография. Показывает отклонения анатомического плана.
Интрамуральный инфаркт миокарда
Лечение отека легких при инфаркте миокарда начинается с нейролептанальгезии. Внутривенно струйно вводят фентанил (1 — 2 мл 0,005% раствора) и дроперидол (2-4 мл 2,5% раствора). При отсутствии этой смеси можно ввести внутривенно 1 мл 1% раствора морфина (для старых людей 0,5 мл) или промедол.
При отеке легких без болевого синдрома показана нейролепсия дроперидолом (2,5% раствор, 2-4 мл) внутривенно струйно. Для разрушения пены используются ингаляции кислорода с парами 20-50 градусного спирта или 10% спиртовой раствор антифомсилана.
При нормальном или повышенном АД внутривенно струйно вводится лазикс (фуросемид) из расчета 1 — 2,5 мг/кг. Сразу после введения, еще до усиления диуреза, проявляется его экстраренальное действие — уменьшение объема циркулирующей крови в легких за счет ее перераспределения.
Уже на догоспитальном этапе при сердечной астме и начинающемся отеке легких рекомендуется сублингвальный прием нитроглицерина. Его дают по 1 табл. (0,5 мг) через 2 минуты 3-5 раз при постоянном контроле АД, не допуская снижения более чем на 30% от исходного.
В условиях стационара лечение отека легких начинают с внутривенного струйного введения 0,5- 1,0 мл 1% раствора нитроглицерина, растворенного в 20 мл изотонического раствора. При этом необходим тщательный контроль за артериальным давлением и рекомендуется не снижать его больше, чем на 30% от исходного.
Если отек легких не купируется и артериальное давление остается высоким, введение нитроглицерина уже через 5- 15 минут можно повторить в той же дозе. Суммарная доза струйно введенного нитроглицерина не должна превышать 5 мл (50 мг).
ПОДРОБНОСТИ: Идиопатическая аритмия лечение —
В дальнейшем, если отек легких еще сохраняется, а артериальное давление остается на повышенных цифрах, можно перейти на внутривенное капельное введение нитроглицерина в дозе 6 мл 1% раствора на 400 мл изотонического раствора со скоростью 8-10 капель в минуту.
Вместо нитроглицерина может быть применен ганглиоблокатор (0,5 мл 5% раствора пентамина в 20 мл 40% раствора глюкозы или изотонического раствора натрия хлорида или арфонад 50-150 мг внутривенно капельно).
Пентамин вводят очень медленно в вену (за 5-10 мин). Каждые 3 минуты измеряют артериальное давление, прерывая инъекцию пентамина. Полностью прекращают инъекцию пентамина в момент снижения систолического давления до 110-120 мм рт.ст. так как падение давления может продолжаться еще 5-10 мин после инъекции.
https://www.youtube.com/watch?v=8VzLRcUvPq4
Действие пентамина особенно быстро сказывается при отеке легких, протекающем со значительным подъемом артериального давления. Например, у больного с уровнем систолического давления около 200 мм рт.ст.
ощущение удушья (как и влажные хрипы) может исчезнуть уже через 15-20 мин после внутривенной инъекции пентамина. Если же систолическое давление незначительно превышает норму (около 150 мм рт.ст.), то отек легких, несмотря на введение пентамина, затягивается на 1/2-4 часа (М.СКушаковский, 1990).
Другой вариант лечения инфарктного отека легких, сопровождающегося значительным подъемом артериального давления, связан с применением периферического вазодилататора — натрия нитропруссида (нанипрусса, ниприда).
Однако нитроглицерин быстрее купирует отек легких, не так резко снижает артериальное давление, как пентамин, и не вызывает синдрома «обкрадывания», как нитропруссид натрия.
Убольныхс нормальным артериальным давлением (систолическое давление выше 100- 110 мм рт.ст.) лечение отека легких начинают с внутривенного капельного вливания нитроглицерина: 1 — 2 мл 1% раствора нитроглицерина разводят в 200 мл изотонического раствора натрия хлорида и вводят со скоростью 20- 30 кап/мин через установленный в вене катетер (постоянный контроль за уровнем АД!).
При отеке легких у больных с пониженным артериальным давлением (систолическое давление ниже 100 мм рт.ст.) пентамин, нитропруссид натрия, нитроглицерин противопоказаны. Нет предпосылок и для раннего назначения мочегонных.
По-прежнему показаны препараты для нейролептанальгезии. В вену струйно вводят 90-150 мг преднизолона, налаживают капельное вливание 0,25 мл 0,05% раствора строфантина в 200 мл реополиглюкина. К этому раствору можно добавить 125 мг (5 мл) гидрокортизона ацетата (скорость вливания 60 кап/мин).
Внутривенно капельно вводят допамин 200 мг (5 мл 4% раствора) на 400 мл 5% раствора глюкозы или изотонического раствора натрия хлорида (начальная скорость внутривенного вливания — 5 мкг/кг в минуту), или 10 капель 0,05% раствора в 1 минуту.
Постепенно скорость вливания повышают до 20 кап/мин. При такой скорости вливания отмечается возрастание диуреза. Последующее увеличение скорости вливания (30 кап/мин) приводит к повышению диастолического давления и учащению пульса.
В этот момент вливание допамина лучше приостановить или прекратить. Токсические дозы допамина вызывают желудочковую тахикардию. Повысившийся уровень артериального давления (90 мм рт.ст. и выше) позволяет с осторожностью провести внутривенное капельное вливание (через другую капельницу) нитроглицерина (1 мл 1% раствора в 200 мл изотонического раствора натрия хлорида) со скоростью 20 кап/мин.
Естественно, что требуется систематический контроль за уровнем артериального давления: если АД понижается, то его регулируют введением допамина (не ниже 100-110 мм рт.ст.). На этом фоне внутривенно вводят 80-120 мглазикса.
При сочетании отека легких и кардиогенного шока у больных острым инфарктом миокарда также применяют комбинацию нитроглицерина с допамином, но доза допамина соответственно увеличивается. Лазикс (80- 120 мг) вводится тогда, когда удается повысить систолическое артериальное давление не ниже 90 мм рт.ст. Вводится также 4% раствор гидрокарбоната натрия 100- 150 мл и преднизолон 90 мг.
Прогноз при отеке легких в сочетании с кардиогенным шоком крайне неблагоприятен. В остальных случаях он, как правило, хорошо поддается лечению.
A.А. Mapтынoв
Дифференциация с патологиями выделительной системы
В рамках дифференциальной диагностики проводятся такие исследования:
- УЗИ почек.
- Анализ мочи клинический. Используется для оценки фильтрующей функции парного органа. На фоне недостаточности отсутствуют соли или их мало, также удельный вес существенно снижен.
- УЗИ печени и органов брюшной полости.
- Сцинтиграфия структур выделительной системы.
- Доппрерография сосудов нижних конечностей. Для оценки скорости кровотока, эффективности трофики тканей. Используетя наиболее часто для дифференциальной диагностики.
На поздних стадиях обследование может затянуться на продолжительный срок. Не менее недели, а то и больше. Важно не затягивать и обращаться к врачу при первых отклонениях в самочувствии.
Лечение
Терапия проводится в рамках комплексного воздействия. Нет смысла снимать только отеки, они сами опасности не несут. Угроза исходит от сердечной недостаточности.
Устранение первопричины медикаментозное. Хирургическое вмешательство требуется для в рамках коррекции пороков: анатомических дефектов вроде недостаточности трикуспидального, аортального или митрального клапанов, прочих состояний.
Основные препараты и их группы:
- Сердечные гликозиды. Усиливают сократительную способность миокарда, корректируют объем поступающей в большой круг крови, восстанавливают питание тканей. Дигоксин или настойка ландыша.
- Диуретики мягкого действия с антагноистическим эффектом к альдостерону. Спиронолактон или Верошпирон (аналоги). Выводят лишнюю жидкость, предотвращают спазм сосудов. Косвенно влияют на концентрацию ангиотензина-II, ренина.
- Бета-блокаторы на ранних стадиях для устранения тахикардии. С той же целью назначаются ингибиторы АПФ.
Лечение отеков ног как таковых или же купирование симптома проводится с помощью мочегонных средств. При интенсивной проявлении используются более активные медикаменты, вроде Фуросемида.
Хирургическое лечение, как было сказано, проводится по показаниям. Если имеет место порок сердца, анатомический дефект сосуда.
Примерный перечень заболеваний включает в себя: аневризму стенки мышечного органа, аорты в любом отделе, недостаточность трикуспидального, митрального клапанов, перегородок и прочие.
Предпочтение отдается малоинвазивным вмешательствам, с эндоваскулярным доступом (через бедренную артерию).
Патологический процесс, обуславливающий отеки требует пожизненной коррекции привычек, независимо от стадии недостаточности.
Рекомендации простые, нужно следовать правилам здравого смысла:
- Отказаться от сигарет, алкоголя, тем более наркотиков.
- Не принимать препараты без назначения специалистов. Особенно опасны или кардиотоксичны противовоспалительные нестероидного происхождения (абсолютный рекордсмена — Диклофенак, что было неоднократно доказано), оральные контрацептивы, антибиотики, противопаразитарные медикаменты и другие.
- Спать не менее 7 часов в течение ночи. Примерно четверть периода должна приходиться на момент до 22.00.
- Ограничить количество жиров в рационе, потреблять меньше поваренной соли (не более 7 граммов в день).
- Стараться не сидеть постоянно на одном месте. Гиподинамия только усугубляет застойные явление в организме, в том числе снижают скорость кровотока.
Если есть склонность к варикозной болезни состояние станет хуже. Нужно двигаться, подойдут пешие прогулки на свежем воздухе. Перенапрягаться нельзя, это чревато осложнениями вплоть до остановки сердца.
- Пить 1.5-1.7 литров воды. Больше — избыточная нагрузка. Возможно меньше, зависит от общего состояния здоровья человека. По показаниям объем сокращают.
Также важно избегать стрессов. Освоить методики релаксации, при необходимости обратиться к психотерапевту для коррекции статуса немедикаментознями способами или с применением легких седативных на основе лекарственных трав.
Лечить отеки ног при сердечной недостаточности следует под контролем кардиолога. В рамках расширенной терапии на развитых стадиях — целого консилиума специалистов.
Осложнения в остром периоде
Это наиболее тяжелые ранние последствия инфаркта миокарда. ОСН по левожелудочковому типу развивается довольно часто. Ее тяжесть зависит от размера области поражения миокарда. Кардиогенный шок считается тяжелой стадией острой сердечной недостаточности и характеризуется снижением насосной функции сердца в результате некроза ткани.
Лечение заключается в приеме нитроглицерина, ингибиторов АПФ, сердечных гликозидов, диуретиков, бета-адреностимуляторов, вазопрессорных средств. К эндоваскулярным методам относится коронарная ангиопластика и внутриаортальная баллонная контрпульсация. В тяжелых случаях проводится хирургическое вмешательство.
Происходит в первые пять суток от начала инфаркта миокарда. Чаще случается у женщин, пожилых людей, при гипертонии, высокой ЧСС, при передних инфарктах. Обычно показано ранее оперативное лечение, возможно применение эндоваскулярных методов. Из медикаментов назначают сосудорасширяющие препараты.
В большинстве случаев после инфаркта миокарда развивается легкая или умеренная митральная недостаточность. Обычно она бывает преходящей. Опасна для жизни тяжелая форма, обусловленная разрывом сосочковой мышцы, который случается, как правило, в первые сутки от начала инфаркта. Данное осложнение возникает чаще всего при инфарктах нижней локализации.
При митральной недостаточности проводится медикаментозное лечение. При тяжелой форме, вызванной ишемией, а не разрывом сосочковой мышцы, показана коронарная ангиопластика. При разрыве сосочковой мышцы нужна срочная операция, иначе можно говорить о неблагоприятном прогнозе.
Бывает только в случае трансмурального инфаркта миокарда. В первые пять дней происходит 50% разрывов. В зоне повышенного риска находятся пациенты с первым инфарктом, женщины, пожилые люди и страдающие артериальной гипертонией. Требуется срочная помощь в виде хирургического закрытия дефекта.
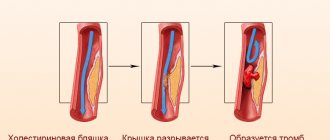
Тромбоэмболия большого круга кровообращения обычно возникает в первые десять дней от начала сердечного приступа. Как правило, наблюдается при инфарктах передней локализации. При больших инфарктах показано медленное введение в вену гепарина в первые сутки, затем назначают антикоагулянтную терапию варфарином.
Это воспалительное заболевание развивается у 10 % больных в случае инфаркта миокарда в течение первых 1-4 суток. Перикардит развивается чаще всего при трансмуральном инфаркте, когда поражаются все три слоя сердца. При перикардите показан прием аспирина от 4 до 6 раз в сутки.
Аритмии – самое частое осложнение инфаркта миокарда раннего периода, которое наблюдается примерно у 90% больных. Обычно развивается фибрилляция левого желудочка, пароксизмальная мерцательная аритмия левого желудочка. Аритмии после инфаркта могут угрожать жизни, поэтому нужна неотложная медицинская помощь.
Как правило, случается при трансмуральном инфаркте, но не исключен и при небольших поражениях ткани. Развивается чаще всего в первую неделю от начала заболевания. Его причина – острая сердечная недостаточность. При отеке легких требуется срочная помощь. Больному вводят диуретики и гликозиды внутривенно.
Развивается, как правило, в случае трансмурального инфаркта миокарда с локализацией на верхушке левого желудочка. Острая аневризма чревата тяжелой сердечной недостаточностью и шоком. Назначают сосудорасширяющие препараты внутривенно, ингибиторы АПФ, внутриаортальную баллонную контрпульсацию. В случае упорной сердечной недостаточности и нарушении ритма возможно оперативное лечение.
Поздние осложнения инфаркта миокарда появляются спустя 3-4 недели после начала болезни. Самые частые последствия этого периода – хронические аритмии и хроническая сердечная недостаточность .
При постинфарктном синдроме одновременно воспаляется плевра, перикард, легкие. Случается, что развивается только одна патология, чаще всего – это перикардит, к которому могут присоединиться плеврит и пневмонит. Этот синдром возникает как иммунологическая реакция организма на некроз ткани. Показано гормональное лечение.
Есть мнение, что заболевание имеет аутоиммунный механизм развития. Возникает в период от 1 до 8 недель после начала инфаркта миокарда. Вначале показан аспирин, затем могут быть назначены глюкокортикоиды.
Развивается после трансмурального инфаркта миокарда. Характеризуется образованием тромбов на стенках сердечных камер.
При данном осложнении сердце не в состоянии перекачивать кровь в нужном объеме, а значит, и снабжать ткани и органы кислородом. Характерные признаки – одышка и отеки. Требуется вести здоровый образ жизни, избавиться от вредных привычек, следить за давлением. Как правило, назначают бета-блокаторы, чтобы снизить потребность сердечной мышцы в кислороде.
Хроническая аневризма образуется спустя 1,5 – 2 месяца после начала инфаркта миокарда. К этому времени она полностью рубцуется, мешает работе сердца, способствует развитию сердечной недостаточности. Показано медикаментозное лечение. В некоторых случаях необходимо оперативное вмешательство, при котором аневризму иссекают, а дефект сердечной мышцы ушивают.
Развивается в результате замещения погибших во время инфаркта тканей миокарда грубой соединительной тканью. Такой диагноз ставят спустя 2-4 месяца после начала инфаркта. В результате образования рубцовых участков ухудшается сократительная функция сердца, что приводит к нарушению сердечного ритма и проводимости, а также к развитию сердечной недостаточности.
После инфаркта миокарда не исключены осложнения со стороны мочеполовой системы и ЖКТ, нарушения психики (психозы, депрессии).