Описание патологии
Чаще всего происходит инфаркт миокарда левого желудочка или же одновременное поражение обоих отделов. При правожелудочковой патологии обычно затрагивается задняя стенка левой части сердца. Реже происходит развитие некроза задней стенки правого желудочка, впоследствии переходящее на его боковую или даже переднюю стенку.
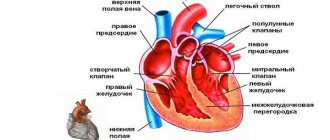
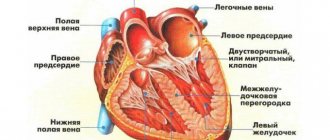
Правый желудочек представляет собой толстостенную камеру, состоящую из мышц. Его основная функция заключается в перекачивании крови из вен в легкие и зону левого желудочка. При наличии сбоев в правом отделе, в первую очередь страдает легочная система и левый желудочек. Это сопровождается понижением давления. Инфаркт данного типа чаще всего не является изолированным заболеванием и развивается по следующему сценарию:
- Возникает ишемический очаг в задней стенке левого желудочка.
- Со временем подобный процесс перетекает в некроз тканей.
- В процессе прогрессирования заболевания начинается отмирание задней стенки правого желудочка.
Подобное разрастание некротической зоны имеет плохой прогноз. Но если речь идет об изолированном инфаркте, то основной причиной его возникновения является развитие атеросклероза правой коронарной артерии. Ввиду блокады сосуда образуется участок острой ишемии, который затем переходит в некроз.
Изолированный правожелудочковый инфаркт обычно затрагивает три узла:
- атриальный;
- синоатриальный;
- атриовезикулярный.
По причине повреждения вышеописанных узлов, на фоне правожелудочкового инфаркта могут развиваться аритмии. Также возможен целый ряд других осложнений:
- синусовая брадикардия;
- AV-блокада;
- фибрилляция предсердий;
- инфаркт предсердий (встречается крайне редко).
Возможные осложнения и последствия
Самое тяжелое осложнение – острая сердечная недостаточность. Существует 4 класса проявления недостаточности со способами их лечения:
- 1-й класс – отсутствуют хрипы и «ритм галопа» в лёгких (патологический ІІІ тон сердца). Возникает у 40-50% больных, а смертность при первом классе составляет 10%.
- 2-й класс – появляются хрипы на площади менее 50% лёгочных полей или появляется «ритм галопа». 2-м классом болеют 30-40% человек, а уровень смертности – 20%.
- 3-й класс – хрипы на 50% площади лёгочных полей совместно с «ритмом галопа». Болеют 10-15% человек, а смертность – 40%.
- 4-й класс – появляются симптомы кардиогенного шока (острая левожелудочковая недостаточность крайней тяжести). Переносят это 5-20% пациентов, а смертность достигает до 90%.
Причины развития
Если некротический процесс затрагивает правый желудочек, то это свидетельствует о тяжелом течении заболевания. Происходить подобное явление может по нескольким причинам.
- Развитие атеросклеротических изменений.
- Ишемическое поражение.
- Некроз миокарда со стороны правого желудочка.
Профилактика инфаркта
Самое главное – это вести здоровый образ жизни, бросить вредные привычки, умеренно заниматься спортом и держать под контролем вес тела. Конечно, важное значение имеет правильное питание. В рацион включаются овощи и зелень, корнеплоды и рыба с мясом. Исключается соленая пища, контролируется давление, уровень сахара и холестерина.
Если вдруг неожиданно начался приступ, то надо лечь, принять таблетку Аспирина. Также можно выпить Корвалол или Валокордин.
Подробнее о профилактике инфаркта – читать тут.
Если больной пройдёт полностью лечение в больнице с неукоснительным соблюдением всех показаний и инструкций врача, то это даст ему гарантию полнейшего выздоровления, нормализует работу правого желудочка и улучшит само состояние пациента, который перенёс инфаркт рассматриваемого типа.
Клиническая картина
По мере прогрессирования заболевания возможна полная блокада сосуда. В результате происходит образование ишемического участка, который при отсутствии своевременной терапии приводит к некрозу тканей.
При значительном отмирании тканей правого желудочка начинается проявление первых симптомов его недостаточности. У больного возникают отеки, давление снижается, могут быть выявлены признаки гипотензии ввиду неполноценности работы миокарда. При этом уровень давления в правом желудочке значительно превышает норму, а вследствие инструментальной диагностики отмечается увеличение печени.
Один из наиболее явных признаков инфаркта правого желудочка – это существенное увеличение шейных вен при вдохе. Это происходит по причине возрастания притока крови, с которым орган уже не в состоянии справиться. В результате возникают значительные кровяные скопления в большом круге кровообращения. Другие проявления заболевания:
- Одышка, пациент жалуется на постоянную нехватку воздуха. Причиной этого выступает недостаточное его количество для снабжения крови кислородом.
- Загрудинные боли, имеющие продолжительность от пяти минут до четверти часа.
- Предобморочные состояния, обмороки и сильные головокружения. Этот симптом связан с низким давлением и нарушением мозгового кровоснабжения.
- Ввиду недостатка кислорода возникает спутанность сознания. Пациент постоянно хочет спать, имеет проблемы с мышлением. Возможны перемены в настроении, от апатии до немотивированной агрессии.
- Из-за нарушенного кровоснабжения почек (вызванного гипотензией) возможно снижение объемов выработки мочи.
- Посинение кожи конечностей ввиду кровяного застоя венозного круга и кислородного голодания.
Причины
Факторов, способствующих возникновению инфаркта миокарда правого желудочка, несколько. Прежде всего, к ним можно отнести следующие:
- изменения атеросклеротического характера в области правой коронарной артерии;
- ишемия отделов сердца, расположенных с правой стороны;
- некроз правостороннего желудочка.
Поскольку правый желудочек не способен повышать ударный объем крови по мере возрастания притока крови, самым ярким клиническим признаком сердечно-сосудистой патологии являются сильно увеличенные шейные вены во время вдоха (синдром Куссмауля). Из-за этого происходит застой крови в большом круге кровообращения. В некоторых случаях уровень артериального давления равен давлению в области предсердия.
Для инфаркта миокарда правого желудочка характерна определенная симптоматика. Подозрение на патологию должны вызвать:
- одышка, которую провоцирует нехватка кислорода, поступающего в кровь;
- длительный болевой синдром в грудине (продолжительностью до 15 минут);
- обморочные состояния, головокружения, вызванные пониженным давлением и недостаточным количеством крови, поступающей в мозг;
- помутненное сознание, сонливость, ухудшение процесса мышления, вялость или агрессия;
- нарушение кровоснабжения почек и, соответственно, уменьшение количества выделяемой урины в совокупности с гипотензией;
- синюшность определенных участков кожного покрова, рук, ног из-за дефицита кислорода.
Если некроз охватывает значительную площадь, не только зону правого желудочка, у человека резко снижается давление, появляются отеки.
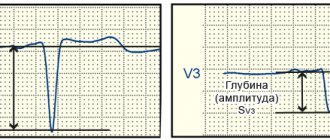
Как проявляется инфаркт правого желудочка на ЭКГ
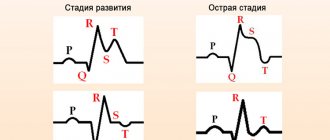
Одним из наиболее точных методов выявления данного заболевания является кардиограмма. Она позволяет безошибочно определить наличие патологического процесса. При остром проявлении патологии на ЭКГ заметны следующие изменения:
- Подъем ST-сегмента. При ишемическом голодании задней стенки органа возможно появление патологического зубца Q, что говорит об образовании Q-инфаркта.
- Наблюдается угнетение Т-зубца.
- Незначительный подъем сегмента ST в грудных отведениях при его падении в передних, говорит о правожелудочковой ишемии.
- В отведении V2 происходит понижение ST.
Подъем последнего сегмента, наблюдаемый в правых отведениях, необязательно свидетельствует о наличии инфаркта правого желудочка. Речь может идти об ишемической болезни. При своевременном оказании помощи такая патология не оборачивается некрозом, возможно полное восстановление кровотока даже без образования рубцовой ткани.
Следует заметить, что восстановительный потенциал правого желудочка является более высоким, нежели левого. Это можно объяснить отсутствием сокращений в полную силу, благодаря чему расходуется не весь его энергетический запас.
К вопросу ЭКГ-диагностики инфаркта миокарда правого желудочка
В статье обращается внимание на важность диагностики инфаркта миокарда правого желудочка. ЭКГ-диагностика инфаркта миокарда правого желудочка осуществляется при снятии так называемых дополнительных правых грудных отведений V3R-V6R, при этом обнаруживают патологический Q, подъем сегмента ST, отрицательный Т. Мотивацией к снятию дополнительных правых грудных отведений являются как особенности клинической картины заболевания, так и, главным образом, наличие ЭКГ-признаков нижнедиафрагмального или заднебазального инфаркта миокарда.
To question about ECG diagnosis of myocardial infarction of right ventricle.
The article pay attention to the importance of diagnostics of myocardial infarction of the right ventricle. ECG diagnosis of myocardial infarction of the right ventricle is carried out when removing the so-called additional right precordial leads V3R-V6R, in this case show pathological Q, rise segment ST, negative T. The motivation for the withdrawal of additional right precordial leads are both features of clinical disease and, mainly, the presence of ECG-signs inferior phrenic or posterobasal myocardial infarction.
Распознавание инфаркта миокарда правого желудочка в широкой практике носит казуистический характер. В то же время его частота составляет около 3%. Большое количество больных имеет одновременно инфаркт миокарда левого и правого желудочков, при этом особенно часто инфаркт миокарда правого желудочка встречается у больных с поражением нижней стенки левого желудочка (до 30% больных). У 13% больных имеется сочетание инфаркта миокарда правого желудочка и передней стенки левого желудочка. На аутопсии сочетанное поражение обоих желудочков выявляется у 14-84% умерших (Н.А. Мазур, 2009). К сожалению (в плане диагностики), у больных инфарктом миокарда правого желудочка не имеется четких специфических отличий в клинических проявлениях заболевания. Н.А. Мазур (2009) отмечает, что у некоторых больных наблюдается быстрое развитие правожелудочковой недостаточности без застоя крови в малом круге кровообращения. В то же время А.В. Шпектор и Е.Ю. Васильева (2008) обращают внимание на то, что в острой стадии инфаркта правого желудочка правожелудочковая недостаточность проявляется обычно не застоем крови по большому кругу кровообращения, который развивается позже по мере накопления жидкости, а гипотонией. Это связано с тем, что особенностью механики работы правого желудочка является ее высокая зависимость от преднагрузки. И поэтому, если у больного с признаками инфаркта миокарда правого желудочка снижено АД, ему необходима массивная инфузионная терапия. При этом вазопрессоры опасны, т.к., повышая системное давление, они повышают давление и в сосудах малого круга кровообращения, что резко увеличивает нагрузку на пораженный правый желудочек. Объем же необходимой инфузии при гипотонии, связанной с инфарктом миокарда правого желудочка, нередко достигает нескольких литров. Это достаточно безопасно, если имеется изолированное поражение правого желудочка, т.к. при здоровом левом желудочке отек легких не развивается. Однако если имеется сочетанное поражение обоих желудочков, то инфузию необходимо проводить под контролем заклинивающего давления в легочной артерии, чтобы избежать перегрузки малого круга кровообращения. В связи с повышенной чувствительностью правого желудочка к преднагрузке еще одной особенностью лечения инфаркта миокарда правого желудочка является крайняя осторожность в использовании нитратов и диуретиков (т.к. они уменьшают преднагрузку). Необходима осторожность и в применении морфина у таких больных, т.к. морфин обладает умеренным вазодилатирующим действием.
Нужно ли использовать тромболитики при инфаркте миокарда правого желудочка? Специальных исследований по этому вопросу не проводилось, но имеется согласие экспертов о целесообразности их применения, особенно в случае гипотонии; больным инфарктом миокарда правого желудочка также показано проведение ангиопластики. Следует отметить, что возникновение фибрилляции предсердий у больных инфарктом миокарда правого желудочка приводит к быстрому ухудшению состояния, в таких случаях необходима срочная электрическая кардиоверсия.
Как же диагностируют инфаркт миокарда правого желудочка в обычной клинической практике с помощью ЭКГ?
Известно, что правая коронарная артерия является общим источником кровоснабжения как задних отделов левого желудочка, так и правого желудочка. Поэтому до 1/3 задних инфарктов миокарда левого желудочка сочетается с инфарктом миокарда правого желудочка. При крайне правом типе коронарного кровообращения ветви правой коронарной артерии могут распространяться и на боковую стенку левого желудочка, и на верхушку. А.В. Шпектор и Е.Ю. Васильева (2009) отмечают, что у 75% больных инфарктом миокарда выявлены множественные поражения коронарных артерий, что нередко приводит к развитию коллатерального кровообращения. В этой стадии распространенность инфаркта миокарда может не соответствовать классической анатомии коронарного русла. Так, если у больного был субтотальный стеноз передней межжелудочковой артерии и кровоснабжение ее зоны обеспечивалось во многом за счет коллатералей из правой коронарной артерии, то тромбирование правой коронарной артерии может приводить к развитию огромного циркулярного инфаркта миокарда.
Диагностируется инфаркт миокарда правого желудочка на ЭКГ с помощью дополнительных отведений ЭКГ — так называемых правых грудных отведений: V3R-V4R-V5R-V6R. Эти отведения необходимо снимать во всех случаях заднедиафрагмальных и заднебазальных инфарктов миокарда, а также когда локализация инфаркта миокарда по стандартным отведениям ЭКГ неясна (Candell — Riera J. et al., 1981; Wenger N. et al., 1981; Goldberger A., 1984; Wagner G., 1994; Шевченко Н.М., 1994; Дощицин В.Л., 1999; Мазур Н.А., 2009). Регистрация V3R-V6R или хотя бы V4R в первые часы заболевания имеет очень большое значение для распознавания инфаркта миокарда правого желудочка (Н.А. Мазур, 2009).
Для того чтобы снять дополнительные правые грудные отведения, активный электрод накладывают на правую половину грудной клетки «зеркально», симметрично по отношению к традиционным грудным отведениям (рис. 1). При этом электроды V1-2 оставляют без изменения, а электроды V3-6, перенесенные на правую половину грудной клетки, формируют правые грудные отведения.
Рисунок 1. Дополнительные правые грудные отведения
а — схема наложения дополнительных правых грудных отведений
б — наложение грудных электродов на пациентке
в — ЭКГ, снятая с левыми грудными и дополнительными правыми грудными отведениями у практически здорового человека
При инфаркте миокарда правого желудочка в правых грудных отведениях обнаруживаются следующие изменения:
1) высокоспецифично наличие подъема сегмента ST на 0,5-1 мм в этих отведениях (однако подъем сегмента ST у половины больных сохраняется не более 10 часов от начала заболевания);
2) патологический зубец Q; комплекс QRS при этом имеет форму QR или QS (В.Л. Дощицин, 1999). Н.А. Мазур (2009) отмечает, что патологический Q в правых грудных отведениях имеет низкую специфичность;
3) отрицательный зубец T;
4) в случае некроза боковой и передней стенок правого желудочка эти же изменения регистрируются при наложении электродов V3R-V4R-V5R-V6R на два ребра выше (Люсов В.А. и др., 2008).
Кроме того, высокую предсказательную точность (около 80%) имеет депрессия сегмента ST в отведениях V2 и aVF; часто возникают блокада правой ножки пучка Гиса и атриовентрикулярная блокада.
Мы наблюдали больного Ш., 70 лет, в 11-й городской больнице г. Казани с обширным циркулярным инфарктом миокарда, когда на ЭКГ в течение первых суток госпитализации сначала был обнаружен подъем сегмента ST на 3 мм в V1-V4 отведениях, депрессия сегмента ST в I, aVL, далее развилась полная блокада правой ножки пучка Гиса, а затем произошел подъем сегмента ST в III и aVF. ЭКГ-признаки нижнего инфаркта миокарда (подъем сегмента ST в III и aVF) побудили нас к снятию правых грудных отведений ЭКГ. При снятии правых грудных отведений были обнаружены патологический Q, подъем сегмента ST и отрицательный Т в V3R-V6R, что указывает на развитие инфаркта миокарда также и правого желудочка.
Приводим ЭКГ больного Ш., 70 лет (рис. 2).
Рисунок 2. ЭКГ больного Ш., 70 лет.
Обширный циркулярный инфаркт миокарда с зубцом Q: инфаркт миокарда с зубцом Q переднеперегородочной области левого желудочка с распространением на верхушку и боковую стенку левого желудочка, инфаркт миокарда с зубцом Q нижней стенки левого желудочка и правого желудочка; полная блокада правой ножки пучка Гиса
При последующем проведении селективной коронарной ангиографии (в МКДЦ) был обнаружен правовенечный тип коронарного кровообращения. Детали ангиографического исследования таковы: левая коронарная артерия — ствол без особенностей, ПМЖВ — окклюзия в среднем сегменте, дистальный отдел ПМЖВ не контрастируется, субокклюзия 1ДВ в проксимальном отделе, ОВ — стеноз высоко отходящей 1ВТК в проксимальном отделе до 50%, стеноз ЗВТК в среднем отделе до 75%. Правая коронарная артерия — стеноз в среднем сегменте до 50%, стеноз устья ПЖА до 90%, ЗБВ — стенозы в среднем отделе до 90% и 80%. ЗМЖВ — окклюзия в проксимальном отделе, дистальные отделы контрастируются по внутрисистемным анастомозам.
Итак, настоящим сообщением мы хотим привлечь внимание к вопросу ЭКГ-диагностики инфаркта миокарда правого желудочка. В обычной клинической практике при ЭКГ-признаках инфаркта миокарда задней локализации надо обязательно снимать ЭКГ в дополнительных правых грудных отведениях V3R-V6R, что позволяет диагностировать инфаркт миокарда правого желудочка при обнаружении в этих отведениях патологического зубца Q, подъема сегмента ST и отрицательного зубца Т. Диагностирование инфаркта миокарда правого желудочка вносит существенную коррекцию в тактику ведения больного инфарктом миокарда.
В.Н. Ослопов, О.В. Богоявленская, Ю.В. Ослопова, М.А. Макаров, Р.Т. Хабибуллина, М.Г. Трегубова
Казанский государственный медицинский университет
Городская клиническая больница № 11 УЗ г. Казани
Богоявленская Ольга Владимировна — кандидат медицинских наук, доцент кафедры пропедевтики внутренних болезней
Литература:
1. Мазур Н.А. Практическая кардиология. — М.: Медпрактика-М, 2009. — 616 с.
2. Шпектор А.В., Васильева Е.Ю. Кардиология: клинические лекции. — М.: АСТ: Астрель, 2008. — 765 с.
3. Candell-Riera J., Figueras J., Valie V. et al. Right ventricular infarction. Relationships between ST segment elevation in V4R and hemodynamic, scintigraphic and echocardiographic findings in patients with acute inferior myocardial infarction. — Am. Heart J., 1981. — V. 101. — P. 281.
4. Wenger N.K., Mock M.B., Ringqvist I. Ambulatory electrocardiographic reсording. — Chicago: Year Book Med. Publ., 1981. — 456 p.
5. Goldberger A.L. Myocardial infarction. Electrocardiographic differential diagnosis: 3-rd ed. — St. Louis: Mosby, 1984. — 336 p.
6. Wagner G.S. Marriot’s practical electrocardiography. 9-th ed. — Baltimore: Williams & Wilkins, 1994. — 434 p.
7. Шевченко Н.М. Основы клинической электрокардиографии. Квалификационные тесты по интерпретации ЭКГ. — М.: Оверлей, 1994. — 156 с.
8. Дощицин В.Л. Клиническая электрокардиография. — М.: Медицинское информационное агентство, 1999. — 373 с.
9. Люсов В.А., Волков Н.А., Гордеев И.Г. Инфаркт миокарда. В кн.: Руководство по кардиологии: Учебное пособие в 3 т. / под ред. Г.И. Сторожакова, А.А. Горбаченкова. — М.: ГЭОТАР-Медиа, 2008. — Т. 1 — С. 514-515.
Tags:Инфаркт миокарда правого желудочка, Практическая медицина 05 (10) Кардиология, ЭКГ-диагностика
Диагностические методики
Определения инфаркта миокарда правого желудочка на ЭКГ может быть недостаточно для получения полной картины заболевания.
Поэтому, чтобы иметь все сведения о развитии патологического процесса, специалисты используют следующие методики:
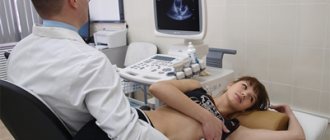
- ЭхоКГ. Выполняется в двухмерном и доплеровском режимах. Проводя данную процедуру, врач должен обратить внимание на расширения исследуемого отдела, объем выбрасываемой крови, наличие изменений в межжелудочковой перегородке, ритмичность движения стенок и т. д.
- Коронароангиография. Процедура позволяет выявить признаки стеноза коронарных артерий.
Диагностика острого приступа
Триадой признаков, которые присущи правожелудочковому инфаркту считают: гипотонию, повышение объема шейных вен и то, что при прослушивании легких нет хрипов.
Данные обследования помогают обнаружить такие нарушения:
- ЭКГ – ST выше изолинии в V4R, зубец Q в V1-3, нарушение ритма в виде фибрилляции предсердий или блокады. Изменения могут ограничиваться смещением Т в правых грудных отведениях.
- ЭхоКГ – повышено давление в правом предсердии, полость желудочка расширена, подвижность стенки, на которой есть зона некроза, понижена. Перегородка между желудочками смещается по направлению к левому. Нижняя полая вена шире, чем в норме, в период вдоха недостаточно спадает.
- ФоноКГ – патологический 3 тон, ритм галопа, систолический шум.
- Катетеризация и коронарография – давление в правом предсердии превышает 10 мм рт. ст., систолический показатель давления крови в системе легочных и других центральных артерий в норме или понижен.
ЭКГ при инфаркте правого желудочка
Особенности лечения
Выбранная терапия зависит от наличия осложнений данного заболевания и прочих патологий, сопутствующих его течению, общего состояние пациента. Немаловажную роль играют возраст и половой фактор.
Лечение инфаркта правого желудочка предполагает осуществление следующих процедур:
- Тромболитическая терапия, которая предполагает введение в сосуды пациента специальных средств, способствующих разрушению кровяных сгустков. Данная методика позволяет нормализовать состояние больного в течение короткого времени.
- Коронарная баллонная ангиопластика, которая позволяет расширить просвет артерии малоинвазивным способом. В процессе операции в вену пациента вводится специальный баллонный катетер. Врач следит за его движением посредством рентгеновского оборудования. Достигнув места сужения сосуда, баллон надувается, что позволяет ему расширить просвет. При своевременном и профессиональном проведении вмешательства, удается полностью восстановить нормальный кровоток.
- Прием препаратов, повышающих сердечные сокращения. Самый популярный среди них – «Добутамин»
- Если на фоне инфаркта возникает аритмия, то больному может быть прописан «Атропин». Если же его прием является невозможным ввиду наличия противопоказаний, проводится кардиостимуляция.
Лечение инфаркта правого желудочка предполагает комплексный подход, включающий в себя следующие меры:
- снижение физических нагрузок;
- контроль частоты сердечных сокращений;
- реперфузия, характеризующаяся возобновлением нормального кровотока в ишемической зоне;
- нормализация выброса сердца посредством использования ноотропных препаратов.
При выявлении артериальной гипотонии, больному прописывается внутривенное введение ряда специальных растворов, таких как «Реополиглюкин», «Хлорид натрия», «Декстран». Они способствуют улучшению кровяной циркуляции. Если же данные средства не принесли желаемых результатов, то врач дополнительно назначает такие препараты, как «Добутамин» или «Допамин». При отсутствии ожидаемых результатов лечения, пациент направляется на ангиопластику или тромболитическую терапию. В качестве дополнительной методики используется устранение локальных гемодинамических последствий.
Особые указания
При выявлении правожелудочкового инфаркта, специалисты обычно не назначают пациентам нитратные или диуретические препараты. Объясняется это тем, что пораженная область является слишком чувствительной к повышенным нагрузкам. Это касается и анальгетиков, которые способствуют сужению сосудов. Если прием средств данной группы необходим для стабилизации состояния больного, то их заменяют аналогами. В качестве поддерживающей терапии, современная медицина широко применяет специальные растворы, вводимые в вены пациента. Их использование позволяет в значительной степени облегчить течение заболевания, восстановить кровоток и повысить уровень давления. Также применяются средства, способствующие учащению сокращений сердечной мышцы.
Принципы лечения
в перечень распространенных препаратов входят хлорид натрия, декстран либо реополиглюкин. Имена и названия других средств необходимо уточнять у врача. Эти меры направлены на повышение циркулярной функции крови. Иногда они не приносят результатов, и тогда врач назначает прием допамина либо добутамина.
Крайней мерой является ангиопластика баллонного типа либо назначение тромболитической терапии, а также ЭКС. Обычно для улучшения состояния больного достаточно нормализовать ОЦК и обеспечить достаточный уровень давления при наполнении ПЖ. Дополнительно во время лечения понадобится устранить локальные гемодинамические последствия.
- процедуры реперфузии в зоне ишемического очага;
- резкое снижение физических нагрузок;
- постоянный контроль ЧСС;
- поддержание выброса сердца при помощи приема ноотропных препаратов.
Артерия до и после ангиопластики
Особые указания
В процессе лечения инфаркта миокарда ПЖ врачи стараются не назначать диуретические и нитратные препараты, поскольку область пораженной зоны, в том числе и во время ишемического поражения, имеет избыточную чувствительность к дополнительным нагрузкам. Данные препараты, а также средства для сужения сосудов, обычно исключают из терапии, чтобы не перегружать зону ПЖ.
Введение особых растворов при инфаркте ПЖ позволяет за короткий срок нормализовать состояние больного и заметно облегчить ряд неприятных симптомов. Целью введения раствора является восстановление объема крови в желудочке и устранение пониженного давления, которое сопровождает инфаркт такого типа в подавляющем большинстве случаев.
Когда применение раствора неэффективно, пациенту назначают прием специальных препаратов для повышения частоты сокращений мышц. В перечень самых распространенных лекарств такого типа входят препараты допамин и добутамин. При наличии аритмии рекомендуется специальная коррекция при помощи атропина, в случае невозможности его приема из-за различных противопоказаний применяют временную кардиостимуляцию.
Установленный кардиостимулятор
Профилактика
По статистике, большинство пациентов с выявленным инфарктом правого желудочка могли предотвратить развитие данного заболевания. Для этого нужно как минимум ответственно относиться к состоянию здоровья, а именно:
- Своевременно выявлять и лечить кардиологические заболевания (в особенности это касается ишемической болезни и гипертонии).
- Вести здоровый образ жизни с правильным питанием и режимом сна.
- Отказаться от вредных привычек в виде курения и алкоголя.
- Как можно больше двигаться и выполнять кардиологические упражнения.
Следовательно, инфаркт миокарда правого желудочка – это редкое и опасное заболевание, которое при отсутствии адекватной терапии может привести к летальному исходу. Только при своевременном обнаружении симптомов болезни и прохождении тщательного обследования, пациент сможет избежать серьезных осложнений. Лечение патологии предполагает комплексный подход и во многом зависит от профессионализма врача.
Прогноз и нюансы реабилитации
Здоровье и жизнь пациента зависят от умения врача распознать симптоматику и патологические изменения на электрокардиограмме, поставить диагноз и назначить правильное лечение.
Важно знать, что при инфаркте правого желудочка строго запрещено самостоятельно принимать нитраты (нитроглицерин). При их назначении требуется тщательное наблюдение пациента в условиях стационара. Морфин также не подходит для обезболивания и применяется только при острой необходимости, поскольку он расширяет сосуды и приводит к понижению артериального давления и нарушению гемодинамики.
Основное задание терапии – умеренное снижение нагрузки на правый желудочек, контроль частоты и ритмичности сердечных сокращений, регуляция низкого артериального давления путем внутривенного капельного введения физраствора и других восстанавливающих недостающий объем крови препаратов (Реополиглюкин, Реосорбилакт, Стирофундин).
Процесс лечения контролируется с помощью ЭхоКГ и ЭКГ. Для пациента важно сохранять покой, поскольку лишние движения, даже такие, как переход из горизонтального положения в вертикальное при вставании с постели, нагружают сердце и могут привести к усугублению состояния.
Еще одним нюансом восстановления после перенесенного инфаркта является предпочтение медикаментозному лечению, поскольку инвазивные вмешательства и исследования могут дестабилизировать работу сердечно-сосудистой системы. При своевременном назначении тромболитиков операция может не понадобиться.
Последствием трансмурального инфаркта правого желудочка часто является аритмия, которую нужно контролировать во время восстановительного периода, регулярно проводить электрокардиографии и использовать антиаритмические препараты.
Лечение больного
Терапию инфаркта миокарда правого желудочка нужно начинать с увеличения величины преднагрузки на сердце. Это достигается введением через капельницу физиологического раствора, Полиглюкина, Реополиглюкина, коллоидов. Критерием успешности этого этапа служит повышение давления в правом предсердии до 15 мм рт. ст.
Сосудосуживающие препараты назначать опасно, так как они не могут изолированно повысить давление в артериальной сети, не влияя на легочной круг. Высокое давление в сосудах легких создает избыточную нагрузку на сердце.
При слабой эффективности медикаментозной терапии назначается баллонная пластика коронарных артерий. Тромболитическая терапия проводится Гепарином или его низкомолекулярными аналогами, ферментами.
Развитие фибрилляции предсердий усугубляет правожелудочковую недостаточность, поэтому нужно добиться восстановления ритма препаратами или электрической кардиоверсией.
При замедлении сердечного ритма по типу брадикардии подкожно вводится Атропин.
Инфаркт миокарда правожелудочковой локализации чаще бывает следствием обширного трансмурального поражения. Его развитие провоцирует перегрузка легочного круга кровообращения. Типичными признаками является низкое давление, отсутствие хрипов над легкими и переполнение кровью шейных вен.
Рекомендуем прочитать статью о постинфарктном кардиосклерозе. Из нее вы узнаете о причинах и симптомах патологии, видах постинфарктного кардиосклероза, проведении диагностики, лечении и реабилитации.
А здесь подробнее о гипертрофии миокарда.
Для стабилизации гемодинамики вводят плазмозамещающие растворы и кардиотоники, нитраты использовать не рекомендуется. Течение болезни тяжелое при комбинированном инфаркте обоих желудочков.
Распознать инфаркт миокарда на ЭКГ бывает непросто в силу того, что разные стадии имеют разные признаки и варианты скачков зубцов. Например, острая и острейшая стадия в первые часы может быть незаметна. Свои особенности имеет и локализация, инфаркт на ЭКГ трансмуральный, q, передний, задний, перенесенный, крупноочаговый, боковой отличается.
Возникает постинфарктный кардиосклероз довольно часто. Он может быть с аневризмой, ИБС. Распознание симптомов и своевременная диагностика помогут спасти жизнь, а ЭКГ признаки — установить правильный диагноз. Лечение длительное, требуется реабилитация, могут быть и осложнения, вплоть до инвалидности.
Выявленная блокада ножек пучка Гиса указывает на многие отклонения в работе миокарда. Она бывает правой и левой, полная и неполная, ветвей, передней ветви. Чем опасна блокада у взрослых и детей? Какие ЭКГ-признаки и лечение?
Читать также: Аускультация при инфаркте миокарда
Хоть и не так часто, но все же после инфаркта случается разрыв миокарда как осложнение восстановительного периода. Причины могут скрываться в несоблюдении рекомендаций врача. Показания на ЭКГ помогут выявить и восстановить стенки сердца, его работу.
Причины возникновения мелкоочагового инфаркта миокарда схожи со всеми остальными видами. Довольно непросто его диагностировать, острый на ЭКГ имеет атипичную картину. Последствия при своевременном лечении и реабилитации намного легче, чем при обычном инфаркте.
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
Из-за внутренних проблем (пороки, нарушения) может быть выявлена нагрузка на правое предсердие на ЭКГ. Признаки повышенной нагрузки проявляются головокружением, одышкой. У ребенка к ней приводят ВПС. Симптомы — повышенная утомляемость, желтушность и прочие.
Как итог повышенной нагрузки на сердце может развиться гипертрофия правого желудочка, как у взрослых, так и у детей. Признаки заметны на ЭКГ. Также может быть гипертрофия сочетанная — правого и левого желудочка, правого предсердия и желудочка. В каждом случае решается индивидуально, как лечить патологию.
Такой симптом, как боль, при инфаркте миокарда является важным показателем. Какая бывает боль в сердце по локализации, характеру, продолжительности? Может ли возникнуть головная боль или иррадиирующая? Может ли быть инфаркт без боли?