Что это такое
За кровоснабжение селезенки отвечает специальная артерия. Если просвет сосуда сужается вследствие спазма или закупоривается тромбом, то питание органа резко нарушается. Возникает ишемия, а затем и омертвение тканей. Если вследствие нарушения кровообращения в органе появляются некротические изменения, то врачи диагностируют инфаркт селезенки.
Заболевание чаще встречается у пожилых людей. Это связано с возрастными изменениями в сосудах. Патология с одинаковой частотой отмечается у мужчин и у женщин.
Этиология
Что может привести к омертвению тканей органа кроветворения? Врачи выделяют следующие причины инфаркта селезенки:
- Онкологические заболевания органов кроветворения (лейкоз, лимфома). Эти патологии приводят к закупорке селезеночной артерии тромбами.
- Изменение состава крови. Снижение гемоглобина и увеличение показателей тромбоцитов способствуют появлению сгустков в сосудах.
- Болезни сердца. При кардиологических патологиях замедляется циркуляция крови, что приводит к нарушению питания тканей селезенки.
- Сосудистые патологии (васкулит, атеросклероз, эндартериит). Эти заболевания сопровождаются сужением просвета сосудов и нарушениями кровообращения.
- Травмы живота. Ушибы селезенки нередко провоцируют образование тромбов в артериях органа. При переломах ребер сосуды могут быть повреждены осколками костей.
- Инфекционные патологии. На фоне общей интоксикации организма возникает спазм селезеночной артерии, что приводит к ухудшению кровоснабжения органа.
- Новообразования в селезенке. Опухоли в этом органе сдавливают сосуды. Это становится причиной ишемии, а затем и инфаркта.
- Длительный прием гормональных контрацептивов. Побочным действием эстрогенов является тромбообразование.
Причины инфаркта селезенки
Главной непосредственной причиной инфаркта селезенки является резкое ухудшение притока крови к ней по системе кровеносных сосудов, которое наблюдается из-за уменьшения их просвета. Конкретно страдает селезеночная артерия – патологические изменения касаются ее основного ствола либо отдельных ветвей. Чем крупнее ветка, тем больше страдает кровоток, тем большая площадь паренхимы селезенки оказывается «заложницей» нарушенного кровоснабжения и подвергается омертвению.
В свою очередь, уменьшение поперечного сечения сосудов может наблюдаться из-за причин:
- анатомических;
- функциональных.
В первом случае просвет кровеносных сосудов уменьшается из-за:
- их закупорки изнутри (обструктивный тип нарушения кровотока);
- сдавливания снаружи (рестриктивный тип нарушения кровотока).
Во втором случае уменьшение просвета селезеночной артерии или ее ветвей может наступить из-за их:
- спазма;
- паралича.
Спазмирование стенки сосудов имеет обратимый характер – когда спазмы «проходят», кровоток по ним (а значит, и питание селезеночной паренхимы) может быть возобновлен в полной мере.
В ряде случаев наблюдается комбинирование анатомических и функциональных причин нарушения кровотока по сосудам селезенки.
Закупорить селезеночную артерию и ее ветви могут:
- тромб;
- эмбол.
Тромб – это сгусток крови, который образуется на внутренней поверхности сосудистой стенки и мешает току крови по сосуду.
Эмбол – это любой объект, который способен перемещаться по просвету сосудов. В качестве эмбола чаще всего могут выступать:
- оторвавшийся тромб;
- жировая ткань;
- конгломерат паразитов;
- пузырьки воздуха.
Важно
В первую очередь необходимо опасаться эмболизации селезеночной артерии и ее сосудов, так как она, в отличие от формирования тромба, нередко наступает остро – эмбол может внезапно занестись током крови и спровоцировать развитие инфаркта селезенки.
Тромб превращается в эмбол при условии, если он давний, большой, и кровь буквально «раскачала» его и оторвала от стенки сосуда.
Тромбообразование наблюдается при целом ряде заболеваний и патологических состояний. Они разделены на группы:
- злокачественные болезни крови;
- злокачественное поражение лимфоидных структур;
- изменения свойств крови;
- патология сердца;
- системные и воспалительные болезни;
- травматическое поражение;
- инфекционные болезни – бактериальные и паразитарные;
- болезни самой селезенки.
Из всех злокачественных гематологических заболеваний чаще всего провоцируют образование тромбов, эмболизацию магистральных сосудов и развитие инфаркта селезенки следующие патологии:
- лимфома – нарушение со стороны лимфоидной ткани, при котором в крови наблюдается бесконтрольное накопление «опухолевых» лимфоцитов;
- лейкоз – злокачественная клональная патология кроветворной системы. При этом клон происходит из незрелых кровяных клеток костного мозга, а также созревающих и зрелых клеток крови.
Из всех лимфоидных патологий чаще всего к тромбообразованию и закупорке селезеночной артерии приводит лимфогранулематоз – злокачественная патология лимфоидной ткани, при которой в крови появляются специфические гигантские клетки.
Изменения свойств крови, способные спровоцировать тромбообразование, могут наступить на фоне:
нарушения обмена общего белка и его фракций;- затянувшегося приема пероральных контрацептивов;
- терапии эритропоэтином (это один из гормонов почек, который контролирует выработку красных кровяных клеток);
- серповидно-клеточной анемии – нарушения со стороны эритроцитов, при котором они приобретают специфическую форму;
- гемолитической анемии – уменьшения количества эритроцитов из-за их разрушения;
- врожденных и приобретенных нарушений со стороны свертывающей системы крови.
Тромбообразование в таких случаях наблюдается, потому что изменяются состав и реологические свойства (текучесть) крови.
Заболевания сердца могут привести к формированию тромбов по той причине, что на их фоне кровоток замедляется, из-за чего формируются сгустки крови, которые затем попадают в систему селезеночной артерии. В первую очередь, это такие болезни, как:
- инфекционный эндокардит – бактериальное поражение внутреннего слоя сердца;
- пороки клапанного аппарата – нарушение их строения и, как следствие, смыкания;
- инфаркт миокарда – омертвение участка сердечной мышцы на фоне нарушения сердечного кровотока;
- сбой сердечного ритма
и некоторые другие.
Системные и воспалительные заболевания сосудов причастны к тромбообразованию по той причине, что приводят к сужению просвета сосуда, а затем и его закупорке, а также способны спровоцировать образование тромбов на поврежденном фрагменте сосуда, их отрыв и дальнейшую закупорку селезеночной артерии.
В первую очередь, это такие патологии, как:
- васкулит – воспалительное поражение сосудистой стенки с ее последующим разрушением;
- атеросклероз – образование на внутренней поверхности сосуда атеросклеротической бляшки с последующим уменьшением ее просвета и ухудшением кровотока по ней;
- облитерирующий эндартериит – прогрессирующее поражение артерий, которое сопровождается их стенозом (сужением) и облитерацией (зарастанием).
Травматические поражения могут быть причастными к инфаркту селезенки в том плане, что при них также образуются тромбы, которые, оторвавшись, заносятся с током крови в систему селезеночной артерии. Помимо этого, травматизация может привести к возникновению жировой и воздушной эмболии, которая также является причиной инфаркта селезенки. Из всех травматических повреждений наиболее важными в контексте описываемой патологии являются:
- открытое или закрытое повреждение органов брюшной полости;
- такое же повреждение органов грудной клетки;
- переломы ребер.
Инфекционные заболевания способны спровоцировать развитие инфекционно-токсического шока, из-за чего наблюдаются централизация кровообращения, спастическое изменение сосудов селезенки и образование инфаркта. Зачастую это:
- сепсис – распространение инфекционного агента с током крови по всему организму с возможным формированием вторичных инфекционных очагов;
- сыпной тиф – поражение организма риккетсиями с последующими нарушениями со стороны нервной и сердечно-сосудистой систем;
- малярия – поражение плазмодиями (передаются через укусы самок малярийных комаров), которое влечет за собой периодическую лихорадку
и ряд других.
Некоторые заболевания селезенки также могут привести к ее инфаркту. В основном это:
- перекручивание подвижной селезенки;
- ее киста.
При этом происходят сдавливание селезеночных сосудов, нарушение кровотока с последующим нарушением питания и, как результат, ишемия, перерастающая в инфаркт селезенки.
Сдавливание селезеночной артерии снаружи реже приводит к описываемой патологии. Давить на селезеночную артерию могут:
- опухоли;
- рубцы;
- инородные тела;
- соединительнотканные тяжи.
Обратите внимание
Просвет селезеночной артерии, на фоне сужения которого развивается инфаркт селезенки, может быть изменен из-за ее врожденных аномалий – в частности, перекручивания.
Спазм и паралич селезеночной артерии в сравнении с описанными патологиями становятся причинами нарушения кровотока по ней довольно редко.
Отдельная категория причин инфаркта селезенки – разрыв селезеночной артерии, который нельзя причислить ни к рестриктивному, ни к обструктивному типу нарушения кровотока.
Виды патологии
Симптомы, лечение и прогноз инфаркта селезенки во многом зависят от формы патологии. Врачи выделяют следующие разновидности данного заболевания:
- ишемическую;
- геморрагическую.
Рассмотрим эти формы болезни более подробно. Ишемический инфаркт селезенки возникает вследствие острой закупорки селезеночной артерии или ее ответвлений. В результате орган очень слабо снабжается кровью. Изменение цвета тканей — характерный признак ишемической формы инфаркта селезенки. Описание окраски органа можно встретить в специальной медицинской литературе. Его ткани становятся очень бледными из-за дефицита кровоснабжения. Поэтому такую форму патологии иначе называют белым инфарктом.
При геморрагической разновидности инфаркта орган переполнен кровью. Селезеночная артерия при этом закупорена. Однако кровь поступает в орган обходными путями, а ее отток нарушен. Геморрагический инфаркт также возникает вследствие венозного застоя. В селезенке появляются очаги некроза, которые выглядят как гематомы.
Лечение патологии
Большинство инфарктов селезенки, особенно бессимптомные формы, не требуют хирургического вмешательства. Операция необходима лишь при абсцессе, сепсисе, образовании псевдокист или кровотечении.
Медикаментозная терапия
Из-за редкости этого заболевания специальные клинические рекомендации по его медикаментозной терапии не разработаны. Основа лечения – обезболивающие средства. Сначала могут применяться наркотические анальгетики, а затем нестероидные противовоспалительные средства.
Дополнительно могут назначаться антибиотики или антиагреганты. Проводится лечение основного заболевания, вызвавшего инфаркт селезенки.
Хирургическое вмешательство
При любой возможности хирурги стремятся сохранить селезенку. Но при развитии осложнений инфаркта их помощь становится необходимой.
- При перекруте сосудистой ножки выполняется спленопексия – подшивание органа к окружающим тканям, сальнику или помещение его в забрюшинное пространство. Может использоваться лапароскопия.
- Кровотечение или псевдокисту можно устранить путем частичной спленэктомии – удаления части органа.
- Однокамерный абсцесс можно лечить путем прокола через кожу и дренирования, то есть промывания.
Удаление селезенки
Чтобы уменьшить кровопотерю, проводится эмболизация селезеночной артерии перед операцией или ее перевязка в ходе самого вмешательства.
Перед хирургическим вмешательством больному назначаются антибиотики, внутривенное введение растворов, Гепарин.
Если инфаркт селезенки развился у пациента с онкогематологическим заболеванием (лейкозом), бывает полезна предоперационная химиотерапия.
При необходимости селезенка удаляется либо открытым способом, либо лапароскопически. Операция со вскрытием брюшной полости чаще выполняется в неотложных случаях, при тяжелом состоянии больного. Всегда по возможности врачи должны постараться сохранить часть органа.
Открытый способ удаления селезенки
После удаления селезенки вводится вакцина против пневмококка и гемофильной палочки. При повышении количества тромбоцитов более миллиона в 1 микролитре назначают антитромбоцитарные препараты. Показано раннее вставание, введение Гепарина и обезболивающих препаратов.
Хирургическое лечение инфаркта селезенки может сопровождаться такими осложнениями:
- пневмония;
- послеоперационная инфекция раны;
- внутреннее кровотечение;
- травма поджелудочной железы или желудка;
- постспленэктомический сепсис – редкое (0,5%), но смертельное осложнение, вызванное тяжелым нарушением иммунной функции; из-за этого и стараются избежать полного удаления органа.
Прогноз определяется тяжестью основного заболевания.
Начальные проявления
Если очаг некроза небольшой, то пациент может не ощущать никаких неприятных симптомов. Довольно часто на ранней стадии больные не замечают проявлений ишемии. Селезенка содержит очень мало нервных окончаний. Поэтому в начале патологии болевой синдром отсутствует.
Начальные симптомы и первые признаки инфаркта селезенки проявляются лишь в небольшом общем недомогании и слабости. Человек испытывает беспричинную усталость, которая не проходит даже после длительного сна и усиливается по утрам. У пациента снижается работоспособность, он очень быстро утомляется. Однако больные обычно не связывают такие проявления с патологией селезенки. Обращение к врачу нередко откладывается.
Ранним симптомом и первым признаком инфаркта селезенки у женщин может стать слабовыраженный болевой синдром. Неприятные ощущения появляются слева под ребрами. У мужчин боли на начальном этапе отсутствуют. Это связано с тем, что у женщин хуже развита мускулатура живота, и селезенка более подвижна.
Кроме этого, женщины чаще страдают кистой селезенки. Причиной этого заболевания могут стать гормональные сбои. Киста обычно сопровождается болезненностью. Ишемия органа возникает из-за сжатия сосудов опухолью. Поэтому симптомы инфаркта селезенки более выражены у женщин, чем у мужчин.
Развернутая симптоматика
Как уже упоминалось, пациенты редко приступают к лечению на начальном этапе болезни. Если нарушение кровоснабжения продолжается, то очаг ишемии со временем увеличивается. В тканях появляются новые участки некроза. Для этой стадии характерны следующие симптомы инфаркта селезенки:
- Болевой синдром. Боли возникают с левой стороны под ребрами и иррадиируют в спину. Сначала неприятные ощущения появляются периодически, чаще всего после физической нагрузки. По мере развития ишемии болевой синдром становится постоянным.
- Диспепсические явления. У пациентов отмечаются расстройства пищеварения: тошнота, диарея, отсутствие аппетита.
- Ухудшение общего самочувствия. У пациентов поднимается температура до +39 градусов, отмечается одышка и частое сердцебиение.
- Ощущение тяжести и распирания под ребрами слева. Такой симптом чаще отмечается при геморрагической форме, когда в селезенке образуется застой крови.
При пальпации определяется увеличение селезенки. Прощупывание органа сопровождается выраженной болезненностью.
При обширном инфаркте селезенки симптомы патологии выражены еще более резко. Боли становятся нестерпимыми. Они иррадиируют в спину, область желудка и грудную клетку. Нередко пациенты принимают такие проявления за признаки болезней сердца или органов ЖКТ. В дальнейшем развивается непроходимость кишечника, сильные запоры и распирающие боли в животе.
Осложнения
Запущенный инфаркт селезенки опасен своими осложнениями. Без лечения это заболевание может привести к следующим последствиям:
- Абсцессу селезенки. Омертвевшие ткани очень подвержены инфицированию. Если в них проникают бактерии, то в органе образуется гнойник. Если абсцесс прорывается в брюшную полость, то это может привести к заражению крови и перитониту. Эти состояния угрожают жизни пациента.
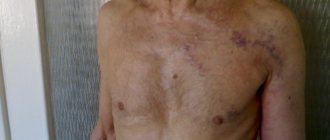
- Кровотечению из органа. Такое осложнение возможно при геморрагической форме инфаркта. Переполненные сосуды лопаются, и кровь изливается в брюшную полость.
- Кисте селезенки. На некротизированных участках могут образовываться доброкачественные опухоли, заполненные жидкостью.
Кроме этого, пораженные участки становятся очень уязвимыми ко всем неблагоприятным воздействиям. При ишемии органа даже небольшая физическая нагрузка или ушиб могут стать причиной разрыва тканей.
Прогноз и профилактика
Прогноз болезни зависит от объема поражения, грамотной диагностики и лечения. При небольших размерах инфаркта селезенки, своевременном распознавании болезни и проведении лечебных мероприятий прогноз благоприятный. На месте некроза образуется рубцовая ткань. Массивный инфаркт, осложненный образованием кисты и абсцесса, может привести к распространению инфекции и развитию сепсиса. Профилактика инфаркта направлена на рациональное лечение хронических заболеваний, способных спровоцировать развитие ишемии и некроза, прохождение периодических осмотров необходимых специалистов. При первых симптомах заболевания необходимо обратиться к хирургу.
Вконтакте
LiveJournal
Диагностика
Диагностировать это заболевание иногда бывает довольно сложно. Ведь на начальной стадии выраженная симптоматика может отсутствовать. Врач-хирург начинает обследование с внешнего осмотра пациента и прощупывания правого подреберья. При пальпации определяется увеличение органа, на поздних стадиях отмечается болезненность при нажатии.
С целью определения характера патологии назначают следующие диагностические процедуры:
- УЗИ. Инфаркт селезенки можно легко выявить с помощью ультразвуковой диагностики. Обследование показывает увеличение органа и изменения структуры тканей в очагах ишемии.
- МРТ. Это наиболее точный метод диагностики. С помощью томографии можно определить локализацию и размер участков некроза.
- Дуплексное сканирование. Это исследование показывает изменения в селезеночной артерии и ее ветвях.
- Биопсию селезенки. Эту диагностическую процедуру назначают редко, так как она довольно травматична. Однако пункция необходима при подозрении на наличие осложнений. Под местным обезболиванием врач делает прокол в области селезенки и забирает кусочек ткани на микроскопию.
В некоторых случаях назначают клиническое исследование крови. Но начальных стадиях этот тест малоинформативен. Кровяные показатели могут оставаться в пределах нормы. Лишь на поздних стадиях отмечаются признаки анемии, а также повышение лейкоцитов и СОЭ.
Лечебные мероприятия
Борьба с инфарктом селезенки складывается, в первую очередь, из лечения основного заболевания, вызвавшего тромбоз сосудов. Например, противосвертывающими препаратами для предотвращения последующих тромбозов, лечение химиопрепаратами заболеваний крови (лейкемии, лимфомы).
Хирургическое лечение показано только при возникновении осложнений – разрывов или абсцессов. В остальных ситуациях врачи придерживаются консервативной наблюдательной тактики. Выполняют УЗИ-исследования или компьютерную томографию с контрастированием сосудов для определения величины зоны инфаркта.
Инфаркт селезенки – довольно редко встречающееся, но серьезное заболевание
Важно постоянно находиться под наблюдением врачей, чтобы вовремя начать лечение начавшихся осложнений
Консервативная терапия
Если очаги некроза небольшие, то возможно консервативное лечение инфаркта селезенки. Пациенту рекомендуется избегать любых физических нагрузок и соблюдать постельный режим.
Для уменьшения болей показаны холодные компрессы на область селезенки. Также назначают анальгетики и спазмолитики:
- «Ибупрофен».
- «Кетанов».
- «Анальгин».
- «Баралгин».
- «Спазмалгон».
При ишемической форме патологии назначают препарата «Варфарин». Это антикоагулянт, который препятствует тромбообразованию. Однако при геморрагическом инфаркте это средство категорически противопоказано, так как оно может спровоцировать кровотечение.
На ранних стадиях назначают уколы препарата «Фибринолизин». Он расщепляет нити фибрина, из которых впоследствии образуются тромбы.
С профилактической целью назначают антибиотики:
- «Ципрофлоксацин».
- «Азитромицин».
- «Эритромицин».
- «Цефтриаксон».
Антибактериальная терапия помогает предотвратить инфицирование пораженных тканей и образование абсцесса.
Как лечить
При инфаркте селезенки лечение должно проводиться в условиях стационара. Терапевтическая тактика составляется индивидуально в зависимости от состояния больного и масштабов поражения паренхимы органа. Лечебным мероприятиям предшествует установление причины развития некроза. Предполагается как медикаментозное воздействие, так и инвазивное вмешательство.
При легкой форме инфаркта больному показан постельный режим, прикладывание холода на место расположения селезенки, прием анальгетиков. Психические и физические нагрузки противопоказаны.
Медикаменты
Пациентам с инфарктом селезенки назначают препараты, снижающие свертываемость крови. Их действие направлено на препятствие тромбообразованию. При незначительных поражениях можно ограничиться приемом обезболивающих средств.
Важная информация: Этапы реабилитации больных после инфаркта миокарда в домашних условиях
Медикаментозная терапия необходима и в послеоперационный период. Когда причина заболевания заключается в изменении основных свойств крови, что нередко случается при терапии эритропоэтином клеточной анемии, назначаются антикоагулянты. Препараты этой группы сдерживают скорость свертываемости крови. Часто применяются Варфарин или Гепарин.
После операции всегда назначают антибиотики, обладающие широким спектром действия, такие как Азитромицин, Офлоксацин, Цефазолин, Цефтриаксон, Эритромицин. Кроме того, показан прием фибринолитиков, они способствуют разрушению уже образовавшихся тромбов. Это Стрептокиназа или Фибринолизин. Также назначаются противовоспалительные средства и иммуностимуляторы.
Хирургические методы
При обширном инфаркте, а также высоком риске развития осложнений необходима операция. Во время хирургического вмешательства удаляют омертвевшие ткани или весь орган полностью. В настоящее время операции на селезенке проводятся преимущественно лапароскопическими способами.
Даже полное удаление селезенки не сказывается отрицательно на здоровье пациента. В этом случае функцию кроветворения берут на себя костный мозг или печень. Восстановление после операции занимает несколько недель. Во время реабилитационного периода необходимо соблюдать щадящую диету и носить специальный бандаж. После хирургического вмешательства пациенту показан курс медикаментозной терапии. Назначают анальгетики, антибиотики, иммуномодуляторы и антикоагулянты.
Лечение инфаркта селезенки
При подозрении на инфаркт селезенки необходима госпитализация в клинику. Тактика лечения зависит от степени поражения органа и общего состояния пациента. В первую очередь, следует ликвидировать причину, которая вызвала нарушение кровоснабжения селезенки, далее проводят лечение собственно самой патологии.
При небольших некрозах объем лечения следующий:
- строгий постельный режим;
- холод на область левого подреберья;
- антикоагулянты.
При обширной форме инфаркта селезенки проводят его хирургическое лечение – удаление с классическим открытым или лапароскопическим доступом. Некоторые клиницисты предлагают удалять фрагмент селезенки, подвергшийся некротизации – но структура селезеночной паренхимы такова, что ее ушивание технически крайне затруднительно, поэтому при обширных инфарктах селезенки приходится проводить ее полное удаление (спленэктомию).
Консервативное лечение при обширном некрозе также применяется, но как дополнительное. Это:
- антибактериальные препараты;
- антикоагулянтные средства;
- инфузионная терапия – с целью дезинтоксикации. При этом внутривенно капельно вводят электролиты, солевые препараты, сыворотку крови, глюкозу и так далее;
- иммуностимулирующие препараты – с заместительной целью.
В реабилитационный период назначаются:
- щадящая диета;
- физиотерапевтические процедуры для предупреждения образования спаек в брюшной полости;
- ношение бандажа во избежание образования послеоперационных грыж.
Особенности питания
Как уже упоминалось, селезенка отвечает за кроветворение. При патологиях этого органа у пациента снижается гемоглобин и показатели эритроцитов. Поэтому в рацион нужно регулярно включать продукты, богатые железом. Этот элемент необходим для нормального образования кровяных клеток.
Железо содержится в следующих продуктах:
- говяжьей и свиной печени;
- легких;
- гречневой крупе;
- морской капусте;
- гранатах;
- цитрусовых;
- грецких орехах.
Нужно ограничить количество соли в рационе и полностью исключить алкоголь. Спиртное отрицательно сказывается на работе органа кроветворения.
Народные средства
Вылечить патологию селезенки только одними домашними средствами невозможно. Однако рецепты народной медицины можно использовать на этапе выздоровления, например, после операции. Рекомендуется употреблять отвары следующих растений:
- ромашки;
- календулы;
- шалфея;
- зверобоя.
Эти травы обладают противовоспалительным эффектом. Их применение способствует быстрому восстановлению поврежденных тканей.
Прогноз
При своевременной медикаментозной терапии или операции возможно полное излечение. Однако на исход заболевания влияет общее состояние здоровья человека. Если инфаркт спровоцирован опасными патологиями (например, болезнями сердца или лейкозом), то прогноз ухудшается. Геморрагическая форма инфаркта труднее поддается лечению, чем ишемическая.
Смертность при данной патологии составляет менее 1,5%. Летальный исход отмечается при наличии таких осложнений, как множественные абсцессы, сепсис, перитонит, а также при тяжелых кровотечениях.
Профилактика
Как предотвратить возникновение инфаркта органа кроветворения? Врачи-хирурги советуют соблюдать следующие рекомендации:
- Беречь область живота от ушибов и других травм.
- Ограничить употребление продуктов с холестерином. Такая пища способствует развитию атеросклероза, а это одна из причин нарушений кровообращения.
- Вовремя излечивать инфекционные болезни, а также патологии сердца и сосудов.
- Избегать подъема тяжестей.
- Во время приема гормональных контрацептивов регулярно сдавать анализ крови на свертываемость и показатели тромбоцитов.
Эти меры помогут значительно снизить риск возникновения ишемии селезенки.
Можно ли шоколад для диабетиков
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Если у вас сахарный диабет и вы любите сладости, нет повода для беспокойства: вопреки ограничениям в питании, шоколад для диабетиков не входит в список запретных продуктов. Существует несколько разновидностей шоколада. Но больным сахарным диабетом нужно знать, какими свойствами они обладают и какой именно вид не принесет им вреда. Получить полезную информацию они могут, пообщавшись с диетологом или лечащим врачом.
Высокое содержание сахара в продуктах является главной причиной того, что их нельзя употреблять при сахарном диабете. Но при правильном подходе к этой проблеме можно улучшить качество жизни.
Можно ли есть сладости при диабете?
При сахарном диабете у человека происходят сбои в обменных процессах. Это приводит к серьезным ограничениям в питании, например, нужно исключить жир и сахар.
Таким людям нельзя употреблять:
- сдобу;
- конфеты;
- торты;
- газированные сладкие напитки;
- сладкие фрукты и ягоды.
Жить при таком режиме довольно тяжело. Любое нарушение режима питания грозит резким повышением глюкозы в плазме. Даже те, кто не особенно любит сахар и все сладкое, иногда хочет побаловать себя чем-то сладким. Как быть в этом случае? Можно ли употреблять, например, шоколад?
И какой выбрать, ведь он бывает:
- молочный;
- десертный;
- горький;
- белый.
Как наладить рацион? Современная медицина относится к диабету по-новому. При сахарном диабете в рацион должны входить продукты, обеспечивающие больного всеми необходимыми питательными веществами. И если жиры, белки и углеводы будут находиться в разумных пропорциях, скачков уровня сахара не будет, а значит, пациент будет застрахован от гипогликемии и гипергликемии.
Какой шоколад наиболее полезен?
Среди всех видов этого сладкого продукта особую пользу, особенно при сахарном диабете, принесет именно горький шоколад. Почему горький?
Обычный шоколад – это просто «сахарная бомба». Он очень калорийный за счет содержания огромного количества сахара. Нужно отметить, что горький шоколад не может похвастаться тем, что у него совсем нет этого сладкого компонента, но его количество в разы меньше, чем в других видах.
По шкале «вредности» для диабетиков первое место и, пожалуй, единственное занимают два вида шоколада:
- белый;
- молочный.
Горький шоколад может принести не только удовлетворение от съеденного кусочка сладости, но определенную пользу, ведь глюкоза в умеренных количествах нужна даже диабетикам.
Изучив, из чего состоит горький шоколад, можно убедиться в его несомненной пользе для организма при диабете.
Итак, диабетический шоколад имеет такие преимущества:
- содержит мало сахара;
- в его состав входят какао-бобы (около 85%);
- в нем много полифенолов;
- он не влияет на состав крови;
- имеет низкий гликемический индекс;
- в его состав входит витамин Р (позволяющий уменьшать проницаемость и ломкость сосудов).
Что же касается пользы для здоровья, то диабетический шоколад:
- Уменьшает количество плохого холестерина.
- Снижает кровяное давление.
- Снабжает организм железом.
- Дает силы, улучшает работоспособность.
Поскольку в состав какао-бобов входят полифенолы, которые снижают нагрузку на сердце и сосуды, то для диабетиков любого типа горький шоколад даже полезен. Его можно есть хоть каждый день, но не превышать при этом суточную норму. Она составляет 30 г.
В каждом супермаркете есть отдел для диабетиков. В нем можно выбрать сладости, которые не повредят больному человеку.
1 голос
2 голоса
Получить бесплатную консультацию
0 голосов
Зачем вы кормите аптеки, если гипертония, как огня, боится обычную…
Табаков раскрыл уникальное средство против гипертонии! Чтобы снизить давление, сохранив сосуды, добавьте в…
- О проекте
- Соглашение
- Контакты