Гиперхолестеринемия – что это такое? В переводе с греческого – высокий холестерин в крови. Это и есть характеристика заболевания. Строго говоря, гиперхолестеринемия даже не заболевание – патологический синдром, симптом.
А по сути – причина многих нарушений в деятельности сердца и кровеносных сосудов. Чтобы оценить серьезность заболевания-симптома, следует разобраться в его происхождении и особенностях развития. Это поможет предотвратить возникновение гиперхолестеринемии, а в случае проявления – вовремя выявить и определиться с оптимальными методами лечения.
Биохимические нарушения
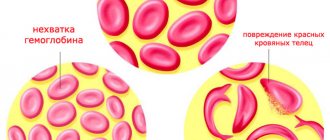
Разобраться с механизмом изменений, вызываемых тем или иным патологическим процессом, помогает биологическая химия. Биохимия гиперхолестеринемии – это сбой в обмене липидов. В человеческий организм поступают разнотипные жиры. В результате сложного, многоэтапного процесса они расщепляются и «обрабатываются» соответствующими ферментами. Свободный холестерин не растворяется в крови.
Легкие жиры в расщепленном состоянии «захватываются» эритроцитами, трансформируясь в хиломикроны –
транспортные формы. С током крови и лимфы они перемещаются по организму, неся холестерин. Но чтобы проникнуть внутрь органов, «транспорту» необходима помощь липопротеинов – комплексов липидов и белка.
Именно липопротеины провоцируют развитие гиперхолестеринемии. Они отличны по плотности. Липопротеины с пониженной плотностью (ЛПНП) ответственны за перенос холестерина из печени в ткани органов. В основном это холестерин, поступающий в организм с продуктами питания. При его увеличении в клетки переносится много так называемого «плохого» холестерина.
Липопротеины высокой плотности (ЛПВП) транспортируют избыточный холестерин из клеток обратно в печень. Гиперхолистеринемия возникает при нарушениях в деятельности липопротеинов.
Причины
В основном расстройство провоцируется следующими факторами:
- Сахарный диабет. Хроническое заболевание. Для него типично снижение выработки инсулина или чувствительности к таковому. Отсюда нарушения обмена веществ. Ключевой способ коррекции — диета. Также контроль уровня сахара, а сама гиперхолестеринемия лечится симптоматически.
- Недостаточная выработка гормонов щитовидной железы. Гипотиреоз.
- Применение некоторых лекарственных средств. О возможности роста уровня холестерина нужно узнавать в аннотации к конкретному препарату.
- Патологии со стороны печени. От гепатита до цирроза.
- Неправильное питание. Выступает ключевым фактором риска. Но в качестве основного момента не рассматривается, поскольку здоровый организм вполне способен скорректировать изменений самостоятельно.
- Отягощенная наследственность. Как уже было выяснено, существуют генетически обусловленные формы патологического процесса.
- Среди факторов риска можно назвать такие моменты, как избыточная масса тела, неправильное питание высоким содержанием животного жира, артериальная гипертензия, недостаток физической активности.
Причины могут рассматриваться и в комплексе. Нередко природа проблемы складывается из целой группы факторов.
Виды гиперхолестеринемии
Патологический синдром классифицируют, исходя из причин его развития, но специфических особенностей протекания или внешних проявлений его разновидности не имеют. Различают три вида гиперхолистеринемии:
- Первичная – передающаяся детям «по наследству» от родителей. Обусловлена она дефектами генов и может быть:
- Гомозиготной (поврежденные гены получены от отца и матери);
- Гетерозиготной (ген с дефектом передан одним из родителей).
- Вторичная – последствие развития определенных заболеваний, состояний организма;
- Алиментарная – возникает при чрезмерном потреблении жиров животного происхождения.
Диагноз «чистая гиперхолестеринемия» ставят больному при уровне холестерина, превышающем 5,18 ммоль/л. Это уже явный предвестник атеросклероза.
Классификация
Основной способ подразделения нарушения разработан еще в середине прошлого века. Используется типизация по Фредриксону.
Этот метод основывается на таком критерии, как вид вещества, провоцирующего гиперхолестеринемию.
Соответственно, называют 6 видов расстройства.
Тип 1
Повышается концентрация хиломикронов. Это небольшие частицы, которые довольно хорошо закрепляются на стенках сосудов. Тем не менее, образования бляшек таковые практически никогда не провоцируют.
В большинстве своем, названная разновидность процесса имеет наследственное происхождение. Потому полноценное лечение заключается в подавлении дальнейшей дисфункции, радикальным образом на этиологию не удастся воздействовать.
В основном используются препараты-статины. Для выведения избытка жиров. Встречаемость диагноза крайне мала.
Тип 2а
Растет концентрация липопротеинов низкой плотности. В просторечье это соединение называют «плохой» холестерин. Согласно исследованиям, эта разновидность нарушения также имеет генетически обусловленную природу. Наследственный фактор играет ключевую роль.
Методы терапии примерно те же. Используется никотиновая кислота, препараты-статины.
Тип 2b
Опасная форма. Характеризуется комплексностью. Растут триглицериды, липопротеины низкой и очень низкой плотности.
Необходимы системные меры коррекции. Без лечения вероятно развитие бляшек. Однако, несмотря на это, нарушение протекает вяло, медленно. Есть время на проработку стратегии терапии.
Тип 3
Изучен недостаточно хорошо. При этом развитие расстройства характеризуется наследственной этиологией. Типично повышение липопротеинов промежуточной плотности.
Специфичной чертой является отсутствие каких-либо симптомов на протяжении очень долгого времени.
Внимание:
Применение статинов здесь неэффективно. Предпочтение отдают фибратам.
Тип 4
Определяется ростом концентрации липопротеинов очень низкой плотности. Один из основных видов по частоте развития холестериновых бляшек на стенках сосудов.
Становление атеросклероза стремительное, несет большую опасность для жизни. Необходимо лечение. Используется никотиновая кислота. В меньшей мере статины, поскольку их эффективность в таком случае недостаточна.
Тип 5
Комбинированная, опасная форма. Имеет одновременно черты нескольких расстройств: повышаются липопротеины очень низкой плотности и хиломикроны.
Патологический процесс имеет наследственное происхождение, как и множество описанных ранее. Терапия должна начинаться как можно быстрее. Времени на восстановление не так много.
Чистая гиперхолестеринемия (код по МКБ-10 e78.0), это когда растет концентрация только холестерина, т.е. липопротеинов низкой плотности (тип 2а), встречается редко. Обычно развиваются комбинированные формы расстройства.
Есть и другие способы подразделить нарушение.
По происхождению:
- Первичный процесс. Семейная форма гиперхолестеринемии. Передается непосредственно от родителей к детям. Сопровождается расстройствами с начала жизни. Обнаружить их довольно трудно, поскольку симптоматика проявляется позже.
- Вторичная форма. Намного более распространенная. Обусловлена другими диагнозами: от сахарного диабета до процессов со стороны печени.
Существуют и более дробные классификации, касающиеся происхождения. Все они используются врачами-эндокринологами для точного описания сути процесса.
Симптомы патологии
Явных признаков гиперхолестеринемия не имеет, на образе жизни и состоянии человека до поры до времени не сказывается.
С течением патологии на ее развитие могут указывать:
- Пятна оранжевого или желтого цвета на веках;
- Серая полоска по периферии роговицы глаз;
- Вздутия и бугры (ксантомы) на пальцах, локтях, лодыжках, коленях;
- Проявления стенокардии.
В дальнейшем холестерин, осевший на стенках артерий, образуется бляшки. Проходы сосудов сужаются, теряется их эластичность, ток крови ухудшается. Холестериновые бляшки становятся причиной тромбообразования.
Признаки гиперхолестеринемии плавно «перетекают» в симптомы сердечно-сосудистых патологий.
Диагностика
Обследование проводится под контролем эндокринолога. Необходимо проведение ряда мероприятий:
- Устный опрос пациентов на предмет жалоб. Важно выявить все симптомы. Клиническая картина подсказывает суть расстройства.
- Сбор анамнеза. Используется в качестве меры выявления этиологии нарушения. Изучается семейная история, перенесенные ранее болезни, текущие в данный момент отклонения. Имеет смысл оценить образ жизни, характер питания, вредные привычки.
- Общий анализ крови. Используется для выявления наиболее грубых форм гиперхолестеринемии.
- Биохимическое исследование.
- Также липидограмма. Применяется активно, в качестве базового мероприятия.
- Некоторые дынные может предоставить визуальная оценка тканей. Пальпируются сухожилия рук, суставы, также осматриваются веки, роговица глаза. Проявления подобного плана встречаются не всегда, потому гарантий получения информации нет.
По мере необходимости проводится оценка состояния внутренних органов. УЗИ, рентген, ангиография.
Терапия гиперхолестеринемии
Понижения концентрации холестерина в крови можно достичь изменением образа жизни и применением лекарственных препаратов. Корректировка привычного уклада жизни при гиперхолестеринемии – по сути профилактические мероприятия для поддержания приемлемых показателей холестерина.
Если они не помогли, доктор предпринимает медикаментозные меры, назначая:
- Омега-3 кислоты – понижают риск патологических изменений сердечного ритма, увеличивают продолжительность жизни пациентов после инфаркта. Поддерживают нормальное содержание холестерина, предотвращают тромбообразование, делая сосуды эластичнее и прочнее.
- Фибраты – корректируют липидный обмен в организме, активируют фермент липопротеидлипазу, ускоряя обмен жиров. Способствуют повышению уровня «хорошего» холестерина, препятствуя развитию атеросклероза. Могут применяться одновременно со статинами.
- Секвестранты желчных кислот – используют холестерин, продуцируемый печенью, для своего синтеза. Уменьшают возможность развития патологий сердца, в том числе ишемии, снижают количество летальных случаев от инфаркта миокарда.
- Ингибиторы – всасывают холестерин из кишечника, понижая его содержание в крови. Относительно безвредны, могут приниматься пациентами, страдающими серьезными заболеваниями (к примеру, печени). Можно принимать со статинами.
- Статины – угнетают выработку холестерина печенью и понижают его концентрацию внутри клеток. Способствуют разрушению жиров, увеличивают срок жизни больных, понижают количество возможных последствий атеросклероза и интенсивность сосудистых нарушений. Способны провоцировать негативные изменения мышечных тканей и печени, в связи с чем их прием требует систематического контроля анализов крови на предмет признаков поражений печени. При печеночных недугах не назначаются.
Омега-3 кислоты
Статины
Медикаментозное лечение
Если немедикаментозная терапия не помогла снизить холестерин, тогда доктор назначает перечень медикаментозных препаратов.
Препараты назначаются индивидуально:
| группа медикаментозных препаратов | название медикаментов |
| группа секвестранты жёлчи | · Колестерамин; |
| · Колесевелам. | |
| препараты группы омега 3 | · Солгар. |
| группа антиагрегантов | · Аспирин; |
| · Тромб Асс. | |
| группа фибратов | · Клофибрат; |
| · Безафибрат; | |
| · Фенофибрат. | |
| группа статинов | · Аторвастатин; |
| · Ловастатин; | |
| · Розувастатин; |
Данные медикаментозные препараты снижают активность клеток печени в выработке собственного холестерина, что снижет общий холестерин и лечит гиперхолестеринемию.
Народные средства
Лечение гиперхолестеринемии предусматривает комплексный подход. Помочь в решении проблем с холестерином способны средства народной медицины, доступные и безопасные.
При гиперхолестеринемии хороший эффект дают:
- Шиповник. 20 г сушеных измельченных ягод залить стаканом кипятка. Варить 15 минут, профильтровать. Пить дважды в день по полстакана;
- Бессмертник. 10 г измельченных цветков залить стаканом воды. Варить 30 минут. Пить натощак по десертной ложке три раза в день. Курс – месяц. Сделав 10-дневный перерыв, лечение можно продолжить;
- Вахта трехлистная. Посыпать измельченными листьями приготовленную пищу в качестве приправы; Расторопша. Растереть семена в муку. Принимать по чайной ложечке во время еды;
- Чеснок. 350 г измельченного чеснока залить стаканом спирта. Поставить на сутки в темное место, профильтровать. Пить 2-3 раза в день: 20 капель на стакан молока;
- Грейпфрут. Очистив, мелко нарезать, добавить тертую морковь, две чайных ложечки меда, два измельченных грецких ореха и полстакана кефира (обезжиренного). Хорошенько размешать, пить раз в день.
Диета при гиперхолестеринемии
На начальных стадиях гиперхолестеринемии достаточно исключить из рациона продукты с «плохим» холестерином. Эта мера позволит удерживать его показатель в допустимых нормах.
Общие указания в отношении диеты при гиперхолестеринемии могут быть изложены в нескольких простых правилах:
- Понизить количество потребляемых калорий, особенно при малоподвижном образе жизни;
- Не наедаться на ночь, контролировать вес тела;
- Уменьшить количество употребляемого животного жира, заменив его растительными маслами;
- Включать в рацион продукты, содержащие витамины и микроэлементы;
- Не отказываться от употребления мяса нежирных сортов;
- Ограничить потребление соли;
- При выборе диетического стола помнить о пищевых пристрастиях и не возводить профилактику в ранг наказания.
В таблице приведен примерный перечень продуктов, рекомендованных и противопоказанных диетой при гиперхолестеринемии.
При гиперхолестеринемии все блюда готовятся на пару, варятся или запекаются.
Профилактика
Профилактические меры логически продолжают рекомендации по лечебному питанию и поддержанию здорового образа жизни:
- Устранение из жизни вредных факторов – курения (а также пассивного курения) и приёма алкоголя;
- Занятия физкультурой, укрепляющей сердечно-сосудистую систему;
- Насыщение организма достаточным количеством витаминов, минералов и антиоксидантов;
- Формирование рациона, включающего в себя полезные продукты.
Регулярное наблюдение с помощью анализов за составом крови и состоянием здоровья, избегание вредностей, рациональное питание и поддержание физической формы помогут уберечь сосуды от холестериновых отложений и вовремя принять меры для их очищения.
Примерное меню одного дня
Диета при гиперхолестеринемии разнообразна и проста. Особых затруднений составление меню вызвать не должно. Не может больной обходиться без мяса, пусть ест с удовольствием. Главное, чтобы оно не было жирным и жареным.
Однодневный прием пищи для него может, к примеру, содержать:
- Завтрак: овсянка с изюмом, зеленый чай;
- Второй завтрак: грейпфрут;
- Обед: суп из овощей, отварной рис с куском нежирной отварной телятины, яблочный сок;
- Полдник: отвар плодов шиповника, свежие фрукты;
- Ужин: запеканка из творога, травяной чай;
- На ночь можно выпить стакан кефира. Суммарное количество хлеба в сутки не должно превышать 120 г.