Анатомия
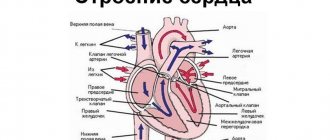
Рис. 1. Схематическое изображение проводящей системы сердца: 1 — ветви правой ножки атриовентрикулярного пучка; 2 — правая ножка атриовентрикулярного пучка; 3 — атриовентрикулярный узел; 4 — передний межузловой пучок; 5 — задний межузловой пучок; 6 — пучки, направленные к ушку правого предсердия и нижней полой вене; 7 — синусно-предсердный узел; 8 — пучок, идущий к верхней полой вене; 9 — задний межвенозный пучок (обозначен пунктиром); 10 — пучок, идущий к левому предсердию и устьям легочных вен; 11 — пучок, идущий к ушку левого предсердия; 12 — атриовентрикулярный пучок; 13 — левая ножка атриовентрикулярного пучка.
В П. с. с. выделяют две взаимосвязанные части: синусно-предсердную и атриовентрикулярную (предсердно-желудочковую). К синусно-предсердной части относят синусно-предсердный узел (nodus sinuatrialis) с отходящими от него пучками сердечных проводящих миоцитов. Атриовентрикулярная часть представлена атриовентрикулярным узлом (nodus atrioventricularis), пучком Гиса, или атриовентрикулярным пучком (предсердно-желудочковый пучок, Т.; fasc. atrioventricularis) с его левой и правой ножками и периферическими разветвлениями — проводящими волокнами Пуркинье (myofibrae conducentes purkinjienses). На рис. 1 представлена схема проводящей системы сердца.
Виды дополнительных проводящих путей
От предсердий отходят такие пучки мышечных волокон:
- Джеймса – идет к конечной части АВУ от синусового узла;
- Кента-Паладино – соединяет предсердия с желудочками (есть правый и левый) в обход проводящей системы АВУ;
- Брешенмаше – от правого предсердия к пучку Гиса.
Пучок Махайма объединяет ствол Гиса и АВУ, правый желудочек и перегородку. Иногда дополнительные пути называют узловыми шунтами, так как они помогают обойти АВУ, к этой же группе относятся и короткие волокна в самом узле. Бывают и варианты с множественными путями.
Эмбриология
Формирование основных элементов П. с. с. у эмбриона начинается на стадии трубчатого сердца, в, к-ром,, по данным Венинка (А. С. G. Wenink, 1976), кроме будущего сократительного миокарда, имеются еще четыре морфологически специализированных мышечных кольца: бульбовентрикулярное, атриовентрикулярное, синоатриальное и трункобульбарное. Из этих колец в процессе петлеобразования и формирования камер сердца развиваются все компоненты П. с. с. Бульбовентрикулярное кольцо участвует в образовании атриовентрикулярного пучка и его ножек, атриовентрикулярное — в формировании атриовентрикулярного узла и пучка, синоатриальное кольцо дает начало синусно-предсердному и атриовентрикулярному узлам. Из трункобульбарного кольца формируются структуры, функционирующие только в сердце эмбрионов.
Распространенная ранее теория Молла (F. P. Mall, 1912), согласно к-рой П. с. с. представляет остаток аурикулярного канала, в настоящее время признана несостоятельной.
Синусно-предсердный узел (nodus sinuatrialis), описанный в 1906 г. Кисом и Флеком (A. Keith, М. Flack), является генератором импульсов возбуждения сердечных сокращений (см. Автоматия). Он расположен на верхней поверхности правого предсердия между устьем верхней полой вены и ушком правого предсердия. Узел всегда выявляется макроскопически. Длина его 8—26 мм, ширина 4—13 мм, толщина 1—3 мм. Связанные с узлом пучки сердечных проводящих миоцитов проводят возбуждение к миокарду различных отделов предсердий и атриовентрикулярному узлу. Выделяют пучки, направленные к верхней и нижней полым венам, задний межвенозный пучок, описанный в 1906—1907 гг. Венкебахом (К. F. Wenckebach), передний и задний межузловые пучки,, последний был описан в 1909 г. Торелем (Ch. Thorel). Пучок, проводящий возбуждение от узла к левому предсердию и устьям легочных вен, описал в 1913 г. Ю. Тандлер, а пучок, направленный к ушку левого предсердия, обнаружил в 1916 г. Бахманн (J. G. Bachmann). Размеры и положение пучков индивидуально изменчивы, они не всегда выявляются макроскопически, хотя всегда могут быть обнаружены с помощью гистологических методов исследования (см.).
Рис. 2. Макропрепарат сердца с отпрепарированной левой ножкой пучка Гиса (полость левого желудочка вскрыта): левая ножка (1) пучка Гиса разделяется на переднюю (2), две промежуточные (3) и заднюю (4) ветви.
Атриовентрикулярный узел (nodus atrioventricularis) был описан в 1906 г. Таварой (S. Tawara) и Л. Ашоффом. Он располагается в правом фиброзном треугольнике у передневерхней части устья синуса полых вен ниже прикрепления перегородочной створки трехстворчатого клапана. Атриовентрикулярный узел, так же как пучок Гиса и его ножки, всегда выявляется макроскопически (рис. 2). Форма узла чаще округлая. Длина его 3—15 мм, ширина 1—7 мм, толщина 0,5—2 мм. От узла отходит пучок Гиса, который проникает через правый фиброзный треугольник в перепончатую часть межжелудочковой перегородки, разделяясь у верхнего края ее мышечной части на левую и правую ножки. Часть пучка на протяжении от узла до начала деления на ножки называют стволом (truncus), длина его 3—20 мм. Положение пучка в межжелудочковой перегородке индивидуально изменчиво. Левая ножка (crus sinistrum) пучка Гиса длиной 5—27 мм и шириной у места отхождения от ствола 1,5—15 мм располагается под эндокардом на левой поверхности межжелудочковой перегородки и разделяется на одном уровне на 2—4 ветви (rr. cruris), которые переходят в проводящие мышечные волокна Пуркинье. Правая ножка (crus dextrum) располагается под эндокардом на правой поверхности межжелудочковой перегородки в виде одного, значительно более тонкого, чем левая ножка, ствола, от к-рого на всем протяжении отходят ветви к миокарду правого желудочка.
Описаны также добавочные проводящие тракты — пучки Кента, Джеймса, волокна Махейма, которые макроскопически не выявляются.
Консервативное лечение
Если у пациентов нет проявлений нарушения ритма (одышка, обмороки, боли в сердце, нарушения кровообращения), то специфического лечения не требуется. Таким больным необходимо периодическое обследование (не реже раза в год) и профилактический прием препаратов для улучшения обменных процессов в миокарде (Панангин, Рибоксин, Магне В6).
Особая настороженность нужна при семейных формах аритмии, особенно при случаях внезапной остановки сердца у близких родственников, а также лицам, профессии которых связаны с физическими (спортсмены) или нервно-эмоциональными (водители, летчики) перегрузками.
Приступ аритмии вначале пытаются снять при помощи массажа каротидного синуса (вблизи угла нижней челюсти), надавливания на глазные яблоки, задержкой дыхания на вдохе и натуживанием, вызыванием кашлевого или рвотного рефлекса. При неэффективности применяют внутривенное введение Аймалина, Новокаинамида, Кордарона, Ритмонорма. В дальнейшем пациентов переводят на поддерживающую антиаритмическую терапию таблетками.
Противопоказано применение медикаментов из группы антагонистов кальция, сердечных гликозидов и бета-блокаторов, так как они улучшают проведение по дополнительному пути, что увеличивает частоту сокращений желудочков и возможность развития их фибрилляции.
Кровоснабжение
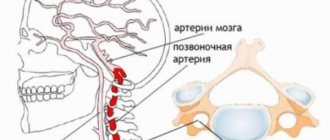
Синусно-предсердный узел получает артериальную кровь из ветви синусно-предсердного узла (r. nodi sinuatrialis), отходящей чаще от правой коронарной (венечной, Т.) артерии, реже от огибающей ветви (r. circumflexus) левой коронарной артерии. Капиллярная сеть, образованная артериолами, отходящими от ветви синусно-предсердного узла, ориентирована по ходу волокон. Посткапиллярные венулы, образующие густую сеть, формируют 1—3 вены диаметром до 0,5 мм, впадающие в вены стенки верхней полой вены, в вены ушка правого предсердия. Пучки сердечных проводящих миоцитов, связанные с синусно-предсердным узлом, васкуляризируются от близлежащих ветвей коронарных артерий. Кровь в атриовентрикулярный узел поступает из ветви атриовентрикулярного узла (r. nodi atrioventricularis), отходящей чаще от правой коронарной артерии и очень редко от огибающей ветви (r. circumflexus) левой коронарной артерии. Отток венозной крови из узла происходит по посткапиллярам и венулам в дренирующие вены, идущие к венечному синусу сердца (sinus coronarius) и к средней вене сердца (v. cordis media). К стволу атриовентрикулярного пучка и его ножкам подходят мелкие артерии и артериолы, идущие от артерии, снабжающей кровью атриовентрикулярный узел, а также от первой перегородочной межжелудочковой ветви (r. mterventricularis septalis I) и передней межжелудочковой ветви (r. interventricularis anterior) левой коронарной артерии. Плотность артериол в атриовентрикулярном узле в 10 раз меньше, чем в пучке. Венозный отток из узла и пучка осуществляется по мелким венам к большой вене сердца (v. cordis magna). Артериолы и венулы в атриовентрикулярном пучке расположены параллельно сердечным проводящим миоцитам. По данным Ван-дер-Хауарта, Струбандта, Верхаге (L. G. Van der Hauwaert, R. Stroobandt, L. Verhaeghe, 1972), анастомозы между сосудистыми образованиями П. с. с. и сосудами межжелудочковой перегородки отсутствуют.
Синдром и внезапная смерть
Кардиальные патологии считаются столь опасными, поскольку могут привести к летальному исходу. Преждевременное возбуждение желудочков сердца хотя и является редким, но относится к опасным заболеваниям. Ретроспективный анализ электрокардиограмм, снятых у пациентов, перенесших остановку сердца, доказывает, что у половины пострадавших регистрировалась повышенная скорость передачи импульса к кардиальным камерам после восстановления нормального ритма.
Наибольшему риску осложнений при этом подвержены люди, которые страдают от тахиаритмий и порока Эбштейна. Высоки шансы внезапной остановки сердца и у пациентов, при снятии ЭКГ у которых было выявлено укорочение интервала R-R.
Мнение по поводу зависимости прогноза от пола и возраста ошибочно. Также не влияет на риски развития неприятных последствий недуга уровень холестерина в крови.
Гистология
В состав образований П. с. с., помимо специализированных кардиомиоцитов, входят нервные элементы (нервные стволы различной толщины, состоящие из миелиновых и безмиелиновых нервных волокон, нервные окончания), соединительная ткань с сосудами. В отличие от сократительного миокарда для П. с. с. характерно количественное преобладание соединительнотканных и нервных элементов над мышечными и сосудистыми. По данным Труэкса (R. Truex) с соавт. (1974), кардиомиоциты П. с. с. при общепринятых гистол. окрасках выглядят светлее, чем клетки сократительного миокарда и отличаются от них по размерам. С помощью электронно-микроскопических исследований установлено, что в этих клетках хорошо развиты комплекс Гольджи (см. Гольджи комплекс), локализующийся около ядра или субсарколеммально, зернистая и незернистая эндоплазматическая сеть (см. Эндоплазматический ретикулум), рибосомы (см.); имеются мелкие округлые митохондрии (см.), небольшое количество лизосом (см.), содержатся гранулы гликогена. Характерной особенностью специализированных кардиомиоцитов является наличие туннелевидных инвагинаций сарколеммы, содержащих соединительнотканные и нервные элементы, выраженных субсарколеммальных цистерн, комплекса миофиламентов с полирибосомами. В зависимости от размера, формы клеток, количества и положения миофибрилл выделяют четыре типа специализированных кардиомиоцитов. Клетки I, II, III типов обнаружены в составе П. с. с. практически у всех млекопитающих, в т. ч. и у человека. Они имеют меньший размер, чем клетки сократительного миокарда. К клеткам I типа относят кардиомиоциты веретеновидной формы, которые по сравнению с кардиомиоцитами сократительного миокарда содержат меньшее количество неправильно ориентированных миофибрилл. Кардиомиоциты II типа имеют неправильную отростчатую форму, содержат примерно такое же количество миофибрилл, как и клетки сократительного миокарда, но в отличие от последнего миофибриллы в кардиомиоцитах II типа расположены беспорядочно.
К кардиомиоцитам III типа относят клетки веретеновидной формы с малым количеством упорядоченно расположенных вдоль длинной оси клетки миофибрилл и большим количеством гранул гликогена. Клетки IV типа (клетки Пуркинье) встречаются лишь у некоторых видов животных. У большинства млекопитающих и человека имеются клетки, подобные клеткам Пуркинье, которые сходны с клетками Пуркинье по функциональным показателям.
Разные части П. с. с. содержат различные типы специализированных кардиомиоцитов. Синусно-предсердный узел состоит из клеток I и II типов, атриовентрикулярный узел — из клеток II и III типов, пучок Гиса содержит клетки всех типов, ножки этого пучка и его концевые разветвления состоят из клеток III типа и клеток, подобных клеткам Пуркинье, или только из последних.
Различают несколько видов контактов между кардиомиоцитами П. с. с. С помощью вставочных дисков и нексусов контактируют между собой гл. обр. клетки II типа, а также клетки III типа. Между клетками I типа эти контакты редки, для них характерны простые контакты. Простые контакты встречаются также и между всеми другими типами кардиомиоцитов П. с. с.
Распространение возбуждения по сердечной мышце
Деполяризация, возникающая в синусно-предсердном узле, распространяется радиально по предсердиям и затем сходится (конвергирует) в АВ-соединении. Деполяризация предсердий полностью завершается в течение 0,1 с. Так как проведение в АВ-узле происходит медленнее по сравнению с проведением в миокарде предсердий и желудочков, возникает предсердно-желудочковая (АВ-) задержка длительностью 0,1 с, после которой возбуждение распространяется на миокард желудочков. Продолжительность предсердно-желудочковой задержки сокращается при стимуляции симпатических нервов сердца, тогда как под влиянием раздражения блуждающего нерва её длительность увеличивается.
От основания межжелудочковой перегородки волна деполяризации с большой скоростью распространяется по системе волокон Пуркинье ко всем частям желудочка в течение 0,08–0,1 с. Деполяризация миокарда желудочка начинается с левой стороны межжелудочковой перегородки и распространяется прежде всего вправо сквозь среднюю часть перегородки. Затем волна деполяризации проходит по перегородке вниз к верхушке сердца. Вдоль стенки желудочка она возвращается к АВ-узлу, переходя с субэндокардиальной поверхности миокарда на субэпикардиальную.
Пучок Гиса. Кардиомиоциты этого пучка проводят возбуждение от АВ-соединения к волокнам Пуркинье. Проводящие кардиомиоциты пучка Гиса входят также в состав синусно-предсердного и предсердно-желудочкового узлов.
Волокна Пуркинье. Проводящие кардиомиоциты волокон Пуркинье — самые крупные клетки миокарда. Кардиомиоциты волокон Пуркинье не имеют Т-трубочек и не образуют вставочных дисков. Они связаны с помощью десмосом и щелевых контактов. Последние занимают значительную площадь контактирующих клеток, что обеспечивает наиболее высокую скорость проведения возбуждения по миокарду желудочков.
Дополнительные проводящие пути сердца
Бахмана пучок начинается от синусно-предсердного узла, часть волокон расположена между предсердиями (межпредсердный пучок к ушку левого предсердия), часть волокон направляется к предсердно-желудочковому узлу (передний межузловой тракт).
Венкебаха пучок начинается от синусно-предсердного узла, его волокна направляются в левое предсердие и к предсердно-желудочковому узлу (средний межузловой тракт).
Джеймсапучок соединяет одно из предсердий с АВ-соединением или проходит внутри этого соединения, по этому пучку возбуждение может преждевременно распространиться на желудочки. Пучок Джеймса важен для понимания патогенеза синдрома Лауна–Генона–Ливайна. Более быстрое распространение импульса при этом синдроме через дополнительный проводящий путь приводит к укорочению интервала PR (PQ), однако расширения комплекса QRS нет, поскольку возбуждение распространяется от АВ-соединения обычным путём.
Кентапучок — дополнительное предсердно-желудочковое соединение — аномальный пучок между левым предсердием и одним из желудочков. Этот пучок играет важную роль в патогенезе синдрома Вольффа–Паркинсона–Уайта. Более быстрое распространение импульса через этот дополнительный проводящий путь приводит к: 1) укорочению интервала PR (PQ); 2) более раннему возбуждению части желудочков — возникает волна D, обусловливающая расширение комплекса QRS.
Махейма пучок (атриофасцикулярный тракт). Патогенез синдрома Махейма объясняется наличием дополнительного проводящего пути, связывающего пучок Гиса с желудочками. При проведении возбуждения через пучок Махейма импульс распространяется через предсердия к желудочкам обычным путём, а в желудочках часть их миокарда возбуждается преждевременно в связи с наличием дополнительного проводящего пути. Интервал PR (PQ) при этом нормальный, а комплекс QRS уширен из-за волны D..
Экстрасистола — преждевременное (внеочередное) сокращение сердца, инициированное возбуждением, исходящим из миокарда предсердий, AВ-соединения или желудочков. Экстрасистола прерывает доминирующий (обычно синусовый) ритм. Во время экстрасистолы пациенты обычно ощущают перебои в работе сердца.
Свойство сократимости миокарда обеспечивает контрактильный аппарат кардиомиоцитов, связанных в функциональный синцитий при помощи ионопроницаемых щелевых контактов. Это обстоятельство синхронизирует распространение возбуждения от клетки к клетке и сокращение кардиомиоцитов. Увеличение силы сокращения миокарда желудочков — положительный инотропный эффект катехоламинов — опосредовано β1- адренорецепторами (через эти рецепторы действует также симпатическая иннервация) и цАМФ. Сердечные гликозиды также усиливают сокращения сердечной мышцы, оказывая ингибирующее влияние на Na+,K+ — АТФазу в клеточных мембранах кардиомиоцитов.
• Необходимый исходный уровень знаний:
1. Расположение и особенности структуры узлов автоматии и проводящей системы сердца человека.
2. Мембранно — ионные механизмы происхождения ПП и ПД в возбудимых структурах.
3. Механизмы и природу передачи информации в мышечной ткани.
4. Ультраструктуру скелетной мышечной ткани и роль клеточно-субклеточных образований, участвующих в сокращении.
5. Строение и функцию основных сократительных и регуляторных белков.
6. Основы электромеханического сопряжения в скелетной мышечной ткани.
7. Энергетическое обеспечение процесса возбуждение – сокращение — расслабление в мышцах.
План проведения занятия:
1.Вводное слово преподавателя о цели занятия и схеме его проведения. Ответы на вопросы студентов -10 минут.
2. Устный опрос — 30 минут.
3. Учебно-практическая и исследовательская работа студентов — 70 минут.
4. Выполнение студентами индивидуальных контрольных заданий — 10 минут.
Вопросы для самоподготовки к занятию:
1. Физиологические свойства и особенности сердечной мышцы.
2. Автоматия сердечной мышцы, её причины. Части проводящей системы сердца. Основной водитель ритма сердца, механизмы его ритмообразовательной функции. Особенности возникновения ПД в клетках синусного узла.
3. Градиент автоматии, роль атриовентрикулярного узла и других отделов проводящей системы сердца.
4. Потенциал действия рабочих кардиомиоцитов, его особенности.
5. Анализ распространения возбуждения по сердцу.
6. Возбудимость сердечной мышцы.
7. Сократимость сердечной мышцы. Закон “всё или ничего”. Гомео- и гетерометрические механизмы регуляции сократимости миокарда.
8. Соотношение возбуждения, сокращения и возбудимости в течение кардиоцикла. Экстрасистолы, механизмы его образования.
9. Возрастные особенности у детей.
Учебно-практическая и исследовательская работа:
Задание № 1.
Посмотрите видеофильм “Свойства сердечной мышцы”.
Задание № 2.
Рассмотрите слайды “Возникновение и распространение возбуждения в сердечной мышце”. Зарисуйте в тетради (для запоминания) расположение основных элементов проводящей системы. Отметьте особенности распространения возбуждения в ней. Зарисуйте и запомните особенности потенциала действия рабочих кардиомиоцитов и клеток водителя ритма.
Задание № 3.
После изучения теоретического материала и просмотра (слайдов, фильмов), ответьте на следующие вопросы:
1. Какова ионная основа мембранного потенциала действия клеток миокарда?
2. Из каких фаз состоит потенциал действия клеток миокарда?
3. Как развивались представления клеток миокарда?
4. Каково значение диастолической деполяризации и порогового потенциала в поддержании автоматии сердца?
5. Из каких основных элементов состоит проводящая система сердца?
6. Каковы особенности распространения возбуждения в проводящей системе сердца?
7. Что такое рефрактерность? В чём различие между периодами абсолютной и относительной рефрактерности?
8. Как влияет исходная длина волокон миокарда на силу сокращений?
Задание № 4.
Проанализируйте ситуационные задачи.
1. Мембранный потенциал пейсмекерной клетки сердца увеличился на
20 мВ. Как это повлияет на частоту генерации автоматических импульсов?
2. Мембранный потенциал пейсмекерной клетки сердца снизился на 20 мВ. Как это повлияет на частоту генерации автоматических импульсов?
3. Под влиянием фармакологического препарата укоротилась фаза 2 (плато) потенциалов действия рабочих кардиомиоцитов. Какие физиологические свойства миокарда изменятся и почему?
Задание № 5.
Посмотрите видеофильмы знакомящие с методиками проведения экспериментов. Обсудите увиденное с преподавателем.
Задание № 6.
Выполните эксперименты. Проанализируйте и обсудите полученные результаты. Сделайте выводы.
1. Анализ проводящей системы сердца методом наложения лигатур (лигатуры Станниуса), (см. практикум, с.62-64).
2. Возбудимость сердца, экстрасистола и реакция на ритмические раздражения. (см. Практикум с.67-69).
Рекомендуемая литература:
1. Материал лекций.
2. Физиология человека: Учебник/Под ред. В.М.Смирнова
3. Нормальная физиология. Учебное пособие./ В.П.Дегтярев, В.А.Коротич, Р.П.Фенькина,
4. Физиология человека: В 3-х томах. Пер. с англ./ Под. Ред. Р. Шмидта и Г. Тевса
5. Практикум по физиологии /Под ред. М.А. Медведева.
6. Физиология. Основы и функциональные системы: Курс лекций/ Под ред. К. В.Судакова.
7. Нормальная физиология: Курс физиологии функциональных систем. /Под ред. К.В.Судакова
8. Нормальная физиология: Учебник/ Ноздрачев А.Д., Орлов Р.С.
9. Нормальная физиология: учебное пособие : в 3 т. В. Н. Яковлев и др.
10. Юрина М.А Нормальная физиология (учебно-методическое пособие).
11. Юрина М.А. Нормальная физиология (краткий курс лекций)
12. Физиология человека / Под редакцией А.В. Косицкого.-М.: Медицина, 1985.
13. Нормальная физиология / Под ред. А.В. Коробкова.-М.; Высшая школа, 1980.
14. Основы физиологии человека / Под ред. Б.И. Ткаченко.-Спб.; 1994.
⇐ Предыдущая3Следующая ⇒
Функциональное значение
П. с. с. определяет частоту, последовательность и силу сокращений сердца. Пусковым механизмом сокращения миокарда является импульс возбуждения, возникающий в специализированных пейсмекерных (см. Пейсмекер) кардиомиоцитах I типа, входящих в состав синусно-предсердного узла. Этот импульс возникает в узле через равные промежутки времени от 60 до 80 раз в 1 мин. В норме синусно-предсердный узел является водителем сердечного ритма. Из узла импульс возбуждения распространяется со скоростью 0,8—1 м/сек по пучкам сердечных проводящих миоцитов к кардиомиоцитам сократительного миокарда предсердий и к атриовентрикулярному узлу. В проведении импульса по пучкам участвуют медленнопроводящие кардиомиоциты II типа. Из атриовентрикулярного узла импульс возбуждения со скоростью 1 — 1,5 м/сек проходит по быстропроводящим кардиомиоцитам III типа и пуркиньеподобным клеткам пучка Гиса и его ножек и затем со скоростью 3—5 м/сек— по их ветвям и проводящим волокнам Пуркинье к кардиомиоцитам сократительного миокарда желудочков сердца (см. также Сердце, физиология) .
Диагностика дополнительных путей в миокарде
Для обнаружения аномальных проводящих путей применяется ЭКГ-исследование.
Синдром Вольфа-Паркинсона-Уайта
Характеризуется ускоренным проведением импульсов в обход АВУ по путям Кента, Брешенмаше или одновременное движение по пучкам Джеймса и Махайма. Бывает явным и скрытым (только в обратном направлении), постоянным или периодическим. В последнем случае отмечается нормальное прохождение сигнала, но при существенной задержке в АВУ включается дополнительный путь.
Проявляется аритмией – наджелудочковая тахикардия, трепетание и фибрилляция предсердий. Приступы ощущаются как обморочные состояния, головокружение, одышка.
На ЭКГ обнаруживают:
- короткий PQ до 0,1;
- дополнительную волну (дельта);
- измененный комплекс QRS;
- блокада ножки Гиса;
- нормальные предсердные зубцы;
- приступы тахикардии или мерцательной аритмии.
Синдром Клерка-Леви-Кристеско
Связан с активацией пучка Джеймса. Клинических проявлений у большинства пациентов нет. При физической или эмоциональной нагрузке изредка может возникать сильное сердцебиение, нехватка воздуха. На ЭКГ проявляется в виде укорочения интервала PQ, при этом желудочковый комплекс нормальной формы, нет дельта волны. При отсутствии симптоматики имеет доброкачественное течение.
Активирование пучка Махайма
В этом случае импульс практически полностью проходит атриовентрикулярный узел, но потом по дополнительному пути быстро продвигается к пучку Гиса. Это вызывает блокаду правой (чаще) или левой ножки, расширение QRS и образование дельта волны. Предсердный зубец и расстояние от него до желудочкового комплекса не меняется. У больных часто появляются суправентрикулярные тахикардии.
Патология
Пороки развития П. с. с. могут возникать вследствие нарушения формирования межжелудочковой перегородки, при этом двойной контакт бульбовентрикулярного и атриовентрикулярного колец может привести к образованию двух (переднего и заднего) раздельных атриовентрикулярных узлов. Аномальные связи между другими специализированными мышечными кольцами приводят к возникновению ряда дополнительных проводящих структур, описанных в 1976 г. Венинком у некоторых животных и человека: ретроаортального узла, узлоподобных структур в межпредсердной перегородке, проводящих элементов атриовентрикулярного кольца. Исследования Андерсона (R. Н. Anderson) с соавт. (1977) показали, что нарушение нормальной связи предсердного и желудочкового миокарда при отделении атриовентрикулярного узла от одноименного пучка может привести к врожденной полной блокаде сердца, а наличие дополнительных проводящих путей (пучок Кента) между предсердиями и желудочками, идущих в обход атриовентрикулярного пучка, может способствовать развитию синдрома Вольффа — Паркинсона — Уайта (см. Вольффа-Паркинсона-Уайта синдром). При наличии пучка Джеймса, соединяющего миокард предсердия со стволом атриовентрикулярного пучка, или волокон Махейма, соединяющих ствол атриовентрикулярного пучка с миокардом желудочков, могут развиваться различные формы синдрома преждевременного возбуждения желудочков.
Приобретенная патология П. с. с. может возникать при функциональных или органических ее повреждениях (воспалении, ишемии, некрозе, дистрофии). В зависимости от уровня, степени и характера поражения П. с. с. развиваются различного типа нарушения нормальной координации сокращений между различными участками миокарда или отделами сердца (см. Аритмии сердца, Блокада сердца, Мерцательная аритмия, Пароксизмальная тахикардия, Сердце, патология, Экстрасистолия),
Библиография:
Братанов В. С. Индивидуальные и возрастные особенности топографии предсердно-желудочковой проводящей системы человека, Вестн. хир., т. 105, № 10, с. 22, 1970; Михайлов С. С. и Ч укбар А. В. Топография элементов проводящей системы сердца человека, Арх. анат., гистол, и эмбриол., т. 44, № 6, с. 56, 1982; У м о-в и с т В. Н. Проводящая система при врожденных дефектах перегородок сердца, Киев, 1973, библиогр.; X у б у-тия Б. И., Ермолова 3. С. и Телятников С. С. Хирургическая анатомия проводящей системы сердца, Грудн. хир., № 1, с. 41, 1975; Ч е р в о-в а И. А. и Павлович Е. Р. Морфология основных отделов проводящей системы сердца крысы, Арх. анат., гистол, и эмбриол., т. 77, № 8, с. 67, 1979; А п-d er son R. Н. а. о. Congenitally complete heart block, developmental aspects, Circulation, v. 56, p. 90, 1977; В 1 о о г С. М. Cardiac pathology, Philadelphia, 1978; Brechenmacher C. Atrio-His bundle tracts, Brit. Heart J.* v. 37, p. 853, 1975; В u г с h e 1 1 H. B. In support of Kent, J. thorac. cardiovasc. Surg., v. 79, p. 637, 1980; The conduction system of the heart, Structure, function and clinical implications, ed. by H. J. Wel-lens a. o., p. 55, Leiden, 1976; D a-v i e s M. J. Pathology of conducting tissue of the heart, L., 1971; E 1 i s k a O. a. E 1 i s k о у a M. Venous circulation of the human cardiac conduction system, Brit. Heart J., v. 42, p. 508, 1979; они ж e, Lymphatic drainage of the ventricular conduction system in man and in the dog, Acta anat., v. 107, p. 205, 1980; Gardner E. a. O’ R a h i 1 1 у R. The nerve supply and conducting system of the human heart at the end of the embryonic period proper, J. Anat., v. 121, p. 571, 1976; Michailow S. Neue anatomische Forschungsergebnisse vom Nerven- und Reizleitungssystem des Herzens, S. 84, Stuttgart, 1974; Navaratnam V. The human heart and circulation, L.— N. Y., 1975; Osterwalder B. a. Schneider J. Morphologische Untersuchungen am menschlichen Reizleitungs, в кн.: Probleme der Medizin in der Ud SSR, hrsg. v. V. Parin u. L. Staroselsij, system, Schweiz, med. Wschr., S. 953, 1976; Sherf L. a. James Th. N. Fine structure of cells and their histologic organization within internodal pathways of the heart, clinical and electrocardiographic implications, Amer. J. Cardiol., v. 44, p. 345, 1979; Van der Hauwaert L. G., Stroobandt R. a. Yerhaeghe L. Arterial blood supply of the atrioventricular node and main bundle, Brit. Heart J., v. 34, p. 1045, 1972; Wenink A. C. G. Development of the human cardiac conducting system, J. Anat., v. 121, p. 617, 1976.
С. С. Михайлов, И. А. Червова.
Эндоваскулярная деструкция дополнительных проводящих путей
Для разрушения дополнительных проводящих путей может быть использовано лазерное излучение, прижигание холодом иди электрическим током. Наиболее эффективным признано радиочастотное точечное воздействие на миокард – радиоабляция. К ее достоинствам относятся:
- хорошая переносимость;
- краткий реабилитационный период;
- возможность отказаться от приема антиаритмических препаратов, обладающих высокой токсичностью.
При наличии дополнительных проводящих путей перед операцией, помимо стандартной ЭКГ, суточного мониторирования по Холтеру, нагрузочных проб необходимо провести электрофизиологическое исследование сердца. Иногда требуется и УЗИ с допплерографией, МРТ.
Показания и противопоказания
Проведение прижигания миокарда радиоволнами проводится при выявлении у пациента:
- приступов потери сознания, сосудистого коллапса;
- снижения объема сердечного выброса;
- прямого и обратного проведения импульса с пароксизмальной тахикардией;
- скрытой формы синдрома Вольфа-Паркинсона-Уайта при отягощенном наследственном анамнезе, высоком профессиональном риске;
- плохой переносимости медикаментов или устойчивости к ним, наличии противопоказаний;
- фибрилляции и трепетания предсердий;
- реципрокной (связанной с циркуляцией импульса) тахикардии;
- нескольких проводящих добавочных путей со сложным нарушением ритма.
Операцию не рекомендуют при онкологических заболеваниях, остром инфаркте миокарда, кардиомиопатии, нарушении ритма с множеством эктопических очагов, нестабильной стенокардии, тромбозе вен или артерий, сосудистых аневризмах.