Что такое преждевременная деполяризация желудочков и предсердий?
Преждевременная деполяризация желудочков
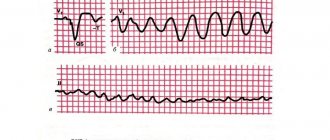
Преждевременная деполяризация желудочков (ПДЖ) — это состояние, также известное как преждевременный желудочковый комплекс или желудочковая экстрасистолия.
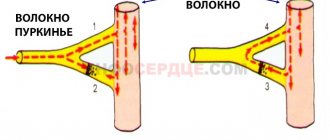
Это относительно распространенное состояние, при котором сердцебиение инициируется волокнами Пуркинье в желудочках, а не в синусовом узле — месте, откуда поступает электрический импульс. ЭКГ позволяет обнаружить преждевременную деполяризацию желудочков и легко выявить нарушения сердечного ритма. И хотя данное состояние иногда является признаком пониженной оксигенации сердечной мышцы, часто ПДЖ являются природными, и могут быть свойственны даже в целом здоровому сердцу.
Рисунок 1. Преждевременная деполяризация желудочков
ПДЖ может ощущаться как обычное учащенное сердцебиение или «пропущенный удар» сердца. При нормальном сердцебиении активность желудочков после предсердий четко согласована, так желудочки могут перекачивать максимальное количество крови, как в легкие, так и к остальным органам тела.
При преждевременной деполяризации желудочков они становятся активными раньше времени (преждевременно сокращаются), следовательно, нормальная циркуляция крови нарушается. Однако ПДЖ обычно не представляет опасности и протекает бессимптомно у здоровых людей.
Преждевременная деполяризация предсердий
Деполяризация и реполяризация
В разделе «Основные принципы электрокардиографии и нарушения» рассматривается общее понятие «электрическое возбуждение», которое означает распространение электрических импульсов по предсердиям и желудочкам. Точное название электрического возбуждения, или активации сердца, – деполяризация. Возврат кардиомиоцитов к состоянию расслабления после возбуждения (деполяризации) – реполяризация. Эти термины подчёркивают, что в состоянии покоя клетки миокарда предсердий и желудочков поляризованы (их поверхность электрически заряжена). На рисунке 2-1, А изображено состояние поляризации нормальной мышечной клетки предсердий или желудочков
Внешняя сторона клетки в состоянии покоя заряжена положительно, а внутренняя сторона – отрицательно [около -90 мВ (милливольт)]. Поляризация мембраны обусловлена разницей концентраций ионов внутри и вне клетки.
При возбуждении мышечной клетки сердца происходит её деполяризация. В результате внешняя сторона клетки в области возбуждения становится отрицательной, а внутренняя сторона – положительной. Возникает разница электрического напряжения на внешней поверхности мембраны между деполяризованным участком в состоянии возбуждения и невозбуждённым поляризованным участком см. рис. 2-1, Б . Затем возникает небольшой электрический ток, который распространяется вдоль клетки до её полной деполяризации см. рис. 2-1, В .
Направление деполяризации показано стрелкой см. рис. 2-1, Б . Деполяризация и реполяризация отдельных мышечных клеток (волокон) происходит в одном направлении. Однако во всём миокарде деполяризация идёт от внутреннего слоя (эндокардиального) к наиболее удалённому слою (эпикардиальному), а реполяризация – в противоположном направлении. Механизм этого различия до конца не ясен.
Деполяризующий электрический ток регистрируют на электрокардиограмме в виде зубца Р (возбуждение и деполяризация предсердий) и комплекса QRS (возбуждение и деполяризация желудочков).
Через некоторое время полностью охваченная возбуждением деполяризованная клетка начинает возвращаться к состоянию покоя. Этот процесс называют реполяризацией. Небольшой участок на внешней стороне клетки вновь приобретает положительный заряд см. рис. 2-1, Г , затем процесс распространяется вдоль клетки до её полной реполяризации. Реполяризации желудочков на электрокардиограмме соответствуют сегмент ST, зубцы Т и U (реполяризация предсердий обычно скрыта потенциалами желудочков).
На электрокардиограмме отражена электрическая активность всех клеток предсердий и желудочков, а не отдельных клеток. В сердце деполяризация и реполяризация обычно синхронизированы, поэтому на электрокардиограмме можно записать эти электрические потоки в виде определённых зубцов (зубцы P, T, U, комплекс QRS, сегмент ST).
Этиопатогенез экстрасистолии у детей
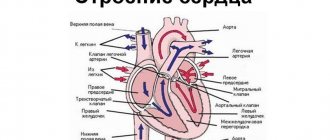
Сердце человека состоит из четырех камер. Две верхние камеры называются предсердиями, а две нижние — желудочками.
Предсердия направляют кровь в желудочки, из желудочков кровь поступает в легкие и другие органы тела. Правый желудочек направляет кровь в легкие, а левый — к другим органам. Сердцебиение (или пульс), который считают при проведении диагностики, является результатом сокращения желудочков сердца.
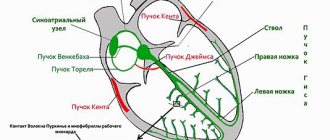
Сердцебиение регулируется электрической системой сердца. Электрическая система сердца состоит из синусового узла (SA), атриовентрикулярного узла (AV) и специальной ткани желудочков, проводящей электрические импульсы.
Синусовый узел является электрическим регулировщиком ритма сердца. Это небольшой участок клеток, расположенных в стенке правого предсердия.
Частота, с которой синусовый узел выпускает электрические импульсы, определяет скорость, с которой бьется сердце в нормальном состоянии. Синусовый узел способствует поддержанию нормального сердцебиения.
В состоянии покоя частота электрических импульсов, исходящих от синусового узла, является низкой, поэтому сердце сокращается в нижнем диапазоне нормы (от 60 до 80 ударов в минуту). Во время физических упражнений или в состоянии нервного возбуждения частота импульсов синусового узла увеличивается.
У людей, которые регулярно занимаются спортом, частота сердечных сокращений может быть ниже общепринятой нормы в пожилом возрасте, это не должно вызывать беспокойства.
Электрические импульсы проходят от синусового узла сквозь специальные ткани предсердия в атриовентрикулярный узел и через AV-узел к желудочкам, заставляя их сокращаться.
Экстрасистолы могут быть врожденными и приобретенными; этиологически обусловленными кардиальными, экстракардиальными и сочетанными факторами.
К кардиальным причинам аритмии относятся врожденные и приобретенные пороки сердца, первичная и вторичная кардиомиопатия, ревмокардит, инфекционный эндокардит, неревматический кардит и другая внутрисердечная патология.
Доказано более частое наличие экстрасистолии у детей с пролапсом митрального клапана и другими малыми структурными аномалиями сердца в сравнении с детьми без таковых.
Особую этиологическую группу составляют генетически детерминированные заболевания, при которых аритмии (желудочковая ЭС, желудочковая тахикардия) являются основным клиническим проявлением.
, Corrado D. Marcus F.
, 2009; Бокерия Л. А
, Ревишвили А. Ш
, Неминущий Н. М
, 2011). В половине случаев заболевание носит семейный характер и является частой причиной внезапной сердечной смерти.
АДПЖ необходимо исключать у каждого больного, имеющего моно- или политопную желудочковую ЭС. В настоящее время для диагностики АДПЖ используют критерии Marcus F.
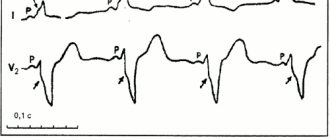
(2010), основанные на данных электрокардиографии, эхокардиографии, МРТ, вентрикулографии, гистологического исследования. Важным ЭКГ-критерием АДПЖ является наличие эпсилон-волны (e-wave) у больных с желудочковыми нарушениями ритма сердца.
Эпсилон-волна — это воспроизводимые малоамплитудные сигналы между конечной частью QRS и началом Т в правых грудных отведениях (рис. 1).
Экстрасистолы могут наблюдаться при заболеваниях нервной и эндокринной системы (сахарный диабет, тиреотоксикоз, гипотиреоз), острых и хронических инфекционных процессах, интоксикации, передозировке или неадекватной реакции на лекарственные препараты, дефиците некоторых микроэлементов, в частности магния, калия, селена.
До настоящего времени имеются указания на роль очагов хронической инфекции, в частности хронического тонзиллита, в генезе экстрасистолии, однако она до конца не доказана.
Установлено, что ЭС может быть проявлением висцеро-висцеральных рефлексов при холецистите, болезнях гастродуоденальной зоны, гастроэзофагеальном рефлюксе, диафрагмальной грыже и др.
Появление ЭС после выраженных эмоциональных и физических перегрузок объясняют повышением концентрации катехоламинов в крови. На генез экстрасистолии влияют также вегетативная дисфункция и психогенные изменения.
Что собой представляет?
Сокращение мышц под воздействием электрического тока было известно с момента первого получения электрических зарядов и создания батареек и электрических элементов. Немного позже было обнаружено, что нервная ткань может проводить электрический ток и вызывать сжатие иннервируемой мышцы.
Генетические изменения в свойствах ионных каналов были инкриминированы, но никакого устойчивого генетического профилирования не проводилось. Данные были собраны из центров в 22 странах, были зарегистрированы люди, не достигшие 60 лет, и были сопоставлены с данными контрольной группы. Информация об истории обморока, уровне физической активности, результатах по усредненной по сигналам электрокардиографии и фармакологическом тестировании была подтверждена результатами электрофизиологического тестирования с использованием многоэлектродных катетеров.
Еще до появления методов, позволяющих исследовать электрическую активность в органах и тканях, ученые пришли к выводу, что мышечное сокращение и проведение импульса по нервным волокнам связано с электрическим током.
Электрической активностью обладают только три типа клеток: нервная, мышечная и железистая.
Первичная конечная точка была исследована в течение 30-летнего периода наблюдения. Из этих исследований возникла определенная разногласия, и были высказаны сомнения в обоснованности этих результатов. Кроме того, частота возникновения аритмии была значительно выше в последующий период у этих лиц.
Более важный факт следует учитывать, что после опубликования этих результатов более пристальное внимание было уделено этому «доброкачественному» явлению. Интегрировать все вышесказанное это или это не доброжелательно и почему так важно знать? Прежде всего, мы должны принять во внимание, что внезапная сердечная смерть вовсе не является необоснованной причиной смерти; большинство таких внезапных случаев сердечной недостаточности вызвано желудочковыми тахиаритмиями, которые встречаются у лиц без структурной болезни сердца в 6-14% случаев, поэтому важно, чтобы какой-либо инструмент определения популяции подвергался риску.
Синдром реполяризации желудочков
Откуда же берется электрический ток, а именно разность потенциалов? Долгое время, из-за невозможности исследования процессов, происходящих внутри клетки, а тем более в очень тонких клеточных мембранах, ученые считали, что происходит какая-то примитивная электрохимическая реакция, как в аккумуляторе автомобиля.
Для этого лица не существует специального лечения, принимая во внимание, что его патологический характер не установлен. Не зная, что именно вызывает это явление, трудно заявить о его доброкачественности. Ранний синдром реполяризации: новое электрическое расстройство, связанное с внезапной сердечной смертью.
Кардиологическая реполяризация — базовая и клиническая наука. Ранний реполяризационный синдром: аутосомная доминантная злокачественная форма у крупных французских семей. Это последовало из-за преобладающего мнения о том, что характер этих явлений был в значительной степени «доброкачественным». Ранние изменения реполяризации, согласующиеся с синдромом Бругады, были интерпретированы как «невинные» и поэтому игнорировались в течение десятилетий до тех пор, пока так называемый «ранний синдром реполяризации» повсеместно и недвусмысленно считался «нормальным», «нормальным вариантом» или доброкачественным ранним реполяризация до.
Разобраться с процессами, происходящими в клеточной мембране помогли ученым головоногие моллюски. Был обнаружен вид кальмаров с огромными нейронами, они были в десятки, а то и в сотни тысяч раз больше клеток человека. Аксоны кальмаров были размером 1 мм, а если провести несколько часов в поиске, то можно найти целых 2 мм!
В такую клетку можно было полностью погрузить гигантские электроды середины прошлого века и измерять напряжение.
Имеющиеся экспериментальные данные предполагают, что. Устойчивый прогресс за последнее десятилетие продвинул наше понимание молекулярной, клеточной и генетической основы этой первичной наследственной каналопатии и ее аритмогенного потенциала. Следует отметить, что подобные изменения могут появляться и в других направлениях, но, в меньшей степени.
Электрофизиологические особенности
В этих случаях генетические тесты иногда полезны для определения первичной каналопатии и, следовательно, наиболее подходящего лечения. Фенотипическая экспрессия сильно зависит от или модулируется.
Сотовые, молекулярные и генетические соображения
Поэтому идентификация пациентов с высоким риском является одной из самых сложных задач в клинической кардиологии.
За исследование химических процессов и возникновения мембранных потенциалов на гигантских аксонах кальмаров Ходжкин и Хаксли получили Нобелевскую премию по физиологии и медицине.
Откуда же берется электричество?
Ионный состав внеклеточной и внутриклеточной жидкости оказался разным. Внутри клеток возбудимых тканей намного больше ионов калия и ионов белков, чем снаружи клеток. Снаружи клеток многократно больше натрия и хлора. Осмотическое давление внутри и снаружи клеток одинаково, но заряд разный из-за того, что анионы белков поливалентные, а анионы хлора – одновалентные.
Лечение, последующие и клинические рекомендации
Электрические заболевания сердца: генетика, механизмы, лечение, профилактика. Ранняя картина реполяризации в общей популяции клинически коррелирует и наследуется. Понимание ранней реполяризации. Распространенность электрокардиографических аномалий у атлетов из Западной Азии и Африки.
Сердечная адаптация у спортсменов черной национальности: дифференциация патологии от физиологии. Сердце спортсмена или гипертрофическая кардиомиопатия? Ранняя реполяризация у пациентов с травмой спинного мозга: распространенность и клиническое значение.
Электрическая схема укорочения импульсов
Возбуждение клетки – деполяризация, происходит, когда из клетки, по градиенту концентрации, выходят ионы калия, а внутрь клетки заходят ионы натрия. Несмотря на то, что клеточная мембрана, это классическая полупроницаемая мембрана, и есть огромная разница в концентрациях ионов, этот транспорт энергозависимый.
Два из этих факторов: ранний синдром реполяризации и синдром Бругады довольно хорошо характеризуются, что позволяет правильно диагностировать у большинства пациентов. Первая часть реполяризации желудочкового миокарда определяется током Ито, то есть быстрым наружным током калия. Предлагаемый механизм фибрилляции желудочков и желудочковых тахикардийных штормов является более быстрым я-течением в эпикарде, чем в эндокарде, приводит к электрическому градиенту, который образует субстрат для повторного включения фазы 2.
Предотвращение течения Ито с хинидином поддерживает этот механизм. Ключевой проблемой является выявление лиц с повышенным риском внезапной сердечной смерти. Роль исследования электрофизиологии для провоцирования желудочковой тахикардии или фибрилляции еще не определена. Радиочастотная абляция эпикардиального субстрата в правом желудочке при синдроме Бругады также находится под критической оценкой. В медицине это определяется как любая комбинация признаков и симптомов, которые указывают на конкретное заболевание или расстройство с множественной этиологией.
В его состав входит 8 полезных лекарственных растений, которые обладают крайне высокой эффективностью в лечении и профилактике аритмии, сердечной недостаточности, атеросклероза, ИБС, инфаркта миокарда, и многих других заболеваний. При этом используются только натуральные компоненты, никакой химии и гормонов!
Электрическая активность, регистрируемая электрокардиограммой, представляет собой запись потенциалов действия, возникающих в результате движения ионов через миокардиальную мембрану, вызывающих деполяризацию, с последующим возвратом ионов в основное состояние, вызывающим реполяризацию.
Генезис аномального потенциала действия
Этот потенциал действия имеет пять компонентов, обозначенных как фазы 0-4, 0 — деполяризация и 1-4 реполяризации. Мы обсудим патофизиологию, клиническое созвездие симптомов, диагностические методы и лечение этих состояний. Существует 8 типов токов калия. Вентрикулярный миокард имеет фактически три слоя мышц: эпикардиальный, М-клетки и эндокардиальный слой. В некоторой степени М-клетки напоминают клетки Пуркинье.
В мембране клетки есть специальные насосы, которые для перекачки ионов используют энергию фосфатных связей АТФ.
Следом за деполяризацией и возникновением потенциала действия, происходит реполяризация. Возвращение электрического потенциала клеточной мембраны, намного более энергоемкий процесс. Натриевый и калиевые насосы качают ионы против градиента концентрации, на это уходит в разы больше энергии, чем на деполяризацию. Если в клетке реполяризация наступает быстро, значит она быстрее восстанавливает свою функцию.
Ранний синдром реполяризации
В нормальном состоянии существует однородный генезис потенциала действия через три слоя. Аномалия любого слоя приведет к аберрации в потенциале действия и развитию ионного градиента между слоями с последующим развитием медленной проводимости, образуя подложку для повторного входа в фазу. Тип 1: Ранняя картина реполяризации преимущественно в латеральных предсердных отведениях.
Тип 3: ранняя модель реполяризации во всем мире в нижнем, боковом и правом прекардиальных отведениях и связана с самым высоким уровнем риска развития злокачественной аритмии. Генетическая основа ранней реполяризации не определена. Рекомендации относительно участия в спорте и отбора членов семьи пока не определены, но, надеюсь, текущие исследования покажут нам свет в ближайшем будущем.
Реполяризация — это физический термин. В состоянии покоя клеточная мембрана поляризована, внутри клетки накапливается отрицательный потенциал по отношению к среде снаружи клеточной мембраны. Исчезновение поляризации называется деполяризацией, а восстановление — реполяризацией.
Это распространено в странах Азии и Юго-Восточной Азии, особенно в Таиланде, на Филиппинах и в Японии, достигая 5-1 в некоторых частях Азии. БРС, по-видимому, является наиболее распространенной причиной естественной смерти у мужчин моложе 50 лет. Причина этой более высокой распространенности в Азии неизвестна. Наличие более заметного транзиторного наружного тока у мужчин может быть полезным.
Более высокие уровни тестостерона также могут играть значительную роль в преобладании мужчин. До сих пор сообщалось о двенадцати ответственных генах. Эти симптомы часто возникают во время лихорадочной болезни, отдыха или сна или с ваготонными состояниями, но редко во время физических упражнений.
Таким образом, без процесса реполяризации клетки миокарда не смогли бы выполнять свою основную задачу, а именно функцию сокращения.
Врачи обращают внимание на состояние, когда клетки левого желудочка начинают восстанавливать свою поляризацию раньше положенного времени, это состояние и называют синдромом ранней реполяризации желудочков.
Синдром обычно проявляется во взрослую жизнь, со средним возрастом внезапной смерти 41 ± 15 лет. Все авторы не имеют права объявлять. Доклад комитета Американской ассоциации сердца по стандартизации электрокардиографической номенклатуры. Внезапная остановка сердца, связанная с ранней реполяризацией. Экспериментальная гипотермия: изменения дыхательной системы и крови в связи с сердечной функцией.
У кого обнаруживают аналогичные нарушения?
Фибрилляция желудочков вызывает внезапную смерть у иммигрантов из Юго-Восточной Азии. Характеристика рецидивирующей фибрилляции желудочков, связанная с нефролатеральной ранней реполяризационной ролью лекарственной терапии. У нее не было боли в груди, а сердечные биомаркеры были нормальными.
Учитывая, что синдром ранней реполяризации левого желудочка — это электрофизиологический процесс, обнаружить такое состояние можно только на электрокардиограмме.
Синдром ранней реполяризации желудочков — это определенные изменения на электрокардиограмме, при котором поднимается сегмент ST, смещается . Кроме этих признаков возможны также изменения зубца Т и Р, характерным является наличие волны J.
Доброкачественная ранняя реполяризация плюс перикардит
Пример 1. Пример 2. Особенности, указывающие на перикардит. Эти особенности имеют ограниченную специфику, поэтому не всегда можно сказать разницу между этими двумя условиями. Исторически сложилось так, что считается признаком хорошего здоровья, потому что он более распространен среди спортсменов, молодых людей и при более низких частотах сердечных сокращений. Ученые из Масонской медицинской исследовательской лаборатории находились на переднем крае исследований в этой ранней реполяризации. Его давно игнорировали как просто безобидную аномалию, но на самом деле это показатель того, что некоторые формы ранней реполяризации могут привести к развитию угрожающих жизни аритмий.
Отзыв нашей читательницы Виктории Мирновой
Я не привыкла доверять всякой информации, но решила проверить и заказала пакетик. Изменения я заметила уже через неделю: постоянные боли и покалывания в сердце мучившие меня до этого — отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Оба могут привести к внезапной сердечной аритмичной смерти. Затем они трансформируют фибробласты из биопсии кожи в стволовые клетки и направляют дифференцировку стволовых клеток в клетки сердца. Мышцы отвечают за циркуляцию крови по всему телу и используют электрические сигналы от сердца, чтобы управлять сердечным ритмом. Когда электрическая система сердца не работает, как предполагается, может развиться ранняя реполяризация.
Молодые взрослые афро-американцы Спортсмены. . Время от времени это даже считалось показателем хорошего здоровья. Во время физического осмотра врач будет слушать сердце пациента, чтобы определить, есть ли ненормальная частота сердечных сокращений. Пациентам также предлагается подробное описание любых симптомов, которые могут присутствовать, поскольку эти симптомы могут указывать на другое состояние сердца.
На рисунке представлена электрокардиограмма с изменениями, характерными для реполяризации сердца.
Синдром ранней реполяризации желудочков
Причины возникновения
- Сердечная недостаточность.
- Острая дыхательная недостаточность, гипоксия, хроническое обструктивное заболевание легких.
- Шейный остеохондроз.
- Пороки сердца.
- Ишемическая болезнь сердца.
- Избыточный вес, стресс, переутомление.
- Действие некоторых лекарственных препаратов (наперстянка, новокаинамид, хинидин).
- Употребление алкоголя, кофе, курение.
- Беременность, климакс, предменструальный период, пубертат.
- Тиреотоксикоз.
- Анемия.
- Болезни сердца — пороки сердца с поражением клапанов, ишемия миокарда, миокардит, травма сердца, тахикардия
- Общие патологии — электролитные нарушения, вегетативная дистония, климакс, предменструальный период, гипоксия, гиперкапния, анестезия, инфекция, хирургическое вмешательство, стресс.
- Прием лекарственных препаратов, в том числе антиаритмических, эуфиллина, амитриптилина.
- Употребление алкоголя, наркотических средств, курение.
Процесс ранней реполяризации изучен еще не полностью. Самая популярная гипотеза его происхождения утверждает, что развитие синдрома связано либо с повышенной восприимчивостью к сердечному приступу при ишемических заболеваниях, либо с незначительными изменениями в потенциале действия кардиомиоцитов (клеток сердца).
Согласно этой гипотезе, развитие ранней реполяризации связано с процессом выхода калия из клетки.
Другая гипотеза о механизме развития СРРЖ указывает на связь между нарушениями процессов деполяризации и реполяризации клеток в отдельных участках сердечной мышцы. Примером этого механизма является синдром Бругада 1 типа.
Генетические причины развития СРРЖ продолжают изучаться учеными. В их основе лежат мутации определенных генов, которые влияют на баланс между поступлением одних ионов внутрь клеток сердца и выходом других наружу.
— длительный прием или передозировка препаратами группы адреномиметиков;
— переохлаждение;
— семейный тип гиперлипидемии (врожденное повышенное содержание липопротеидов низкой плотности и недостаточный уровень липопротеидов высокой плотности в крови), следствием которой является атеросклеротическая болезнь сердца;
— наличие у пациента диспластических нарушений соединительной ткани в виде появления добавочных хорд в полости желудочков сердца;
— обструктивная гипертрофическая кардиомиопатия в 12% случаев сопряжена с проявлениями синдрома ранней реполяризации;
— наличие у больного врожденного или приобретенного порока сердца.
В последнее время стали появляться исследования, направленные на выявление возможной генетической природы данной патологии, но пока что достоверных данных о передаче синдрома ранней реполяризации по наследству не выявлено.
Причины преждевременной деполяризации предсердий
Основными причинами ППД являются такие факторы:
- курение;
- употребление алкоголя;
- стрессы;
- усталость;
- плохой, беспокойный сон;
- прием лекарственных препаратов, вызывающих побочные эффекты со стороны сердца.
Обычно преждевременная деполяризация предсердий не опасна и не является поводом для беспокойства. Нередко предсердная экстрасистолия происходит из-за травмы сердца или заболевания, связанного с функцией сердца.
Причины преждевременной деполяризации желудочков
Основными причинами ПДЖ являются:
- острый инфаркт миокарда;
- клапанная болезнь сердца, особенно пролапс митрального клапана;
- кардиомиопатия (например, ишемическая, дилатационная, гипертрофическая, инфильтративная);
- ушиб сердца (последствие травмы);
- брадикардия;
- тахикардия (избыток катехоламинов);
Некардиологические причины ПДЖ могут быть такими:
- электролитные нарушения (гипокалиемия, гипомагниемия, гиперкальциемия);
- прием лекарственных препаратов (например, дигоксина, трициклических антидепрессантов, эуфиллина, амитриптилина, псевдоэфедрина, флуоксетина);
- прием таких наркотических препаратов, как кокаин, амфетамины;
- употребление кофеина и алкоголя;
- прием анестетиков;
- хирургические вмешательства;
- инфекционные заболевания с тяжелым воспалением;
- стрессы и бессонница.
Причины
С учетом того, что СРРЖ является заболеванием с большой долей условности, к предлагаемому перечню возможных (!) факторов риска следует отнестись с известным скептицизмом. Сами же причины могут быть следующими:
- прием некоторых препаратов (адреномиметики);
- слишком высокие физические нагрузки, особенно если они стимулируются фармакологическими препаратами;
- сердечно-сосудистые заболевания любой этиологии (ИБС — ишемическая болезнь сердца);
- наследственный фактор (семейная гиперлипидемия);
- гипертрофия левого желудочка;
- возраст: как мы уже говорили, у детей и подростков СРРЖ встречается чаще;
- факторы внешней среды, самый вероятный из которых — переохлаждение;
- нейроциркуляторная дистония;
- нарушение электролитного баланса.
Определение экстрасистолии. Классификация нарушений ритма сердца у детей
ЖЭ разделяются в зависимости от локализации на правожелудочковые (наиболее часто у детей из выводного отдела) и левожелудочковые (из выводного отдела, передней или задней ветви левой ножки пучка Гиса).
По данным литературы желудочковая экстрасистолия из левого желудочка часто имеет доброкачественное течение, разрешаясь спонтанно с возрастом. ЖЭ из выходного тракта правого желудочка у детей обычно тоже благоприятна, однако, ЖЭ данной локализации может быть проявлением аритмогенной дисплазии правого желудочка (АДПЖ) [7,8].
Классификации синдрома и теории его происхождения
В настоящее время практически каждая кардиологическая школа занимается изучением феномена реполяризации левого желудочка, составляет свои классификации, изучает причины и прогноз этих нарушений.
Почему выявляется синдром ранней реполяризации желудочков?
Чтобы исключить другие условия, врач может заказать тесты для изучения сердечной мышцы, кровотока через сердце и любого потенциального протекания в клапанах сердца. Если ненормальный сердечный ритм прерывистый, пациенту может потребоваться носить монитор Холтера. Это портативное устройство позволяет медицинской команде наблюдать за сердечной деятельностью пациента в течение более длительного периода времени, и это помогает диагностировать состояние, если ненормальный ритм происходит, когда пациент не находится в больнице.
Рассмотрим основные варианты классификаций:
- Классификация, основанная на наличии или отсутствии кардиологической патологии у людей с такими изменениями кардиограммы.
- Классификация, основанная на количестве электрокардиографических признаков и отведений, в которых фиксируются данные изменения.
- Классификация, основанная на постоянстве электрокардиографических признаков в сочетании с нарушениями ритма и .
- Классификация, основанная на степени выраженности реполяризации в зависимости от количества отведений, где регистрируются изменения.
Реполяризация на ЭКГ
Теорий происхождения этого феномена также несколько, существуют в настоящий момент такие варианты:
- Наличие дополнительных путей проведения импульса. Это приводит к преждевременному появлению электрического импульса в .
- Неравномерность процессов реполяризации в различных отделах левого желудочка.
- Повышенная активность симпатической нервной системы.
- Электролитные нарушения, а именно повышенное содержание калия и кальция в клетках миокарда.
Этиопатогенез экстрасистолии у детей
В последнее время кардиологи отмечают тенденцию к увеличению заболеваемости синдромом ранней реполяризации желудочков среди лиц детского возраста.
Сам феномен не вызывает выраженных расстройств сердечной деятельности, детям с синдромом ранней реполяризации обязательно необходимо пройти стандартное исследование крови и мочи, ЭКГ-регистрацию в динамике, а также эхокардиографию с целью определения возможной причины заболевания и сопутствующих заболеваний.
Обязательным является профилактическое прохождение УЗИ сердца и ЭКГ 2 р. в год и при необходимости коррекция медикаментозного лечения врачом-кардиологом.
Антиаритмические средства целесообразно назначать только при подтвержденных нарушениях ритма сердечной деятельности при ЭКГ-исследовании. В профилактических целях детям рекомендовано применение препаратов, в состав которых входит магний.
Экстрасистолия у детей нередко протекает бессимптомно, что не позволяет точно установить время ее появления. По нашим данным, около 70 % случаев аритмии выявляют случайно родители или медицинский персонал во время профилактических осмотров или в связи с переносимой или перенесенной респираторной инфекцией.
Действительно, доказана связь НРС и респираторных инфекций, что обусловлено возможным наличием кардита, вегетативной дисфункции с гиперактивностью трофотропного аппарата в ранний период реконвалесценции, когда преобладает тонус вагуса на фоне снижения активности симпатоадреналового отдела.
Согласно нашим наблюдениям, многие больные не предъявляют жалоб и не знают о существовании у них ЭС, пока их не информирует об этом врач Иногда описанные ощущения сопровождаются кратковременной (1–2 с) острой болью в области верхушки сердца.
Такие проявления, как головокружение, слабость, отмечаются лишь при экстрасистолической аритмии на фоне тяжелого поражения сердца с расстройством гемодинамики.
Вопросы лечения экстрасистолии до настоящего времени разработаны недостаточно, в них много спорного, вероятно, из-за разной оценки степени органической «заинтересованности» сердца при экстрасистолии. Необходимо использовать все возможности для постановки этиологического диагноза.
Наличие структурных изменений в сердце, соматической патологии, которые могли стать причиной аритмии, требуют лечения основного заболевания.
Дети с редкой желудочковой экстрасистолией, как правило, не нуждаются в лечении. Важным является динамическое наблюдение пациентов не реже 1 раза в год, а при наличии клинических симптомов ЭС рекомендовано проведение холтеровского мониторирования 1 раз в год в связи с доказанностью сохранения или трансформации ЭС в другую сердечно-сосудистую патологию в последующих возрастных периодах согласно данным Фремингемского исследования.
Важно объяснить больному, что экстрасистолия безопасна, особенно при устранении потенциально значимых аритмогенных факторов: психоэмоционального напряжения, нарушения режима дня, вредных привычек (курение, алкоголь, токсикомания), приема симпатомиметических препаратов.
Большое значение имеет здоровый образ жизни: достаточная продолжительность сна, прогулки на свежем воздухе, создание благоприятного психологического климата в семье и школе. Пища должна содержать продукты, богатые калием, магнием (абрикосы, чернослив, печеный картофель, сушеные фрукты), селеном (оливковое масло, морепродукты, сельдь, маслины, бобовые, орехи, гречневая и овсяная крупы, свиное сало) и витаминами.
Экстрасистолия, особенно желудочковая, нарушает правильность сердечного ритма из-за преждевременности сокращений желудочков, постэкстрасистолических пауз и связанной с этим асинхронности возбуждения миокарда.
Однако экстрасистолы, даже частые, как правило, не влияют или мало влияют на гемодинамику, если отсутствуют выраженные диффузные или крупноочаговые поражения миокарда. Это связывают с эффектом так называемой постэкстрасистолической потенциации — увеличением силы следующего за экстрасистолой сокращения.
Помимо увеличения силы сокращения имеет значение и компенсаторная пауза (если она является полной), обеспечивающая увеличение конечно-диастолического объема желудочков сердца. При органической патологии миокарда перечисленные механизмы компенсации оказываются несостоятельными, и ЭС может стать причиной снижения сердечного выброса и способствовать развитию застойной сердечной недостаточности.
Прогноз экстрасистолии зависит от наличия или отсутствия органической патологии сердца, электрофизиологических характеристик экстрасистолии (частоты, степени преждевременности, локализации), а также от способности экстрасистолии оказывать отрицательное влияние на кровообращение — гемодинамической эффективности экстрасистолии.
Критериями благоприятного прогноза клинического течения ЭС являются: мономорфная ЭС, исчезающая при физической нагрузке, гемодинамически стабильная (эффективная), не ассоциированная с органической патологией сердца.
Особенности протекания у детей и подростков
Синдрому подвержены не только взрослые, но и дети. Заболевание встречается достаточно редко, но имеет широкий возрастной диапазон.
Раннюю реполяризацию диагностируют как у младенцев, так и у детей более старших возрастов. Нередко заболеванию подвержены и подростки.
Внешняя симптоматика, указывающая на синдром, также, как и у взрослых — отсутствует. Большинство родителей даже не слышали об этой патологии до проведения процедуры ЭКГ.
При сохранении синусового ритма, СРРЖ у детей является возрастной нормой и не должен быть поводом для паники. У здоровых детей по мере взросления он проходит без лечения.
Иногда для его устранения родителям достаточно скорректировать образ жизни ребенка. Он будет заключаться в обеспечении ребенка сбалансированным питанием, контроле над соблюдением режима дня. Также родителям следует снизить физические и эмоциональные нагрузки ребенка, по мере возможности уменьшить воздействие стрессовых факторов.
В случае с недавно родившимися малышами следует провести полную комплексную диагностику сердца на предмет выявления возможных отклонений. Если речь идет о подростках, то причина проявления данного синдрома часто кроется в активных гормональных изменениях, которые проходят без последствий по мере взросления.
Признаки появления преждевременной деполяризации предсердий
- Аритмия развивается за счет повышения автоматизма синусового узла в результате влияния вегетативной нервной системы. При синусовой тахикардии желудочки и предсердия сокращаются координированно, укорачивается только диастола.
- Экстрасистолы представляют собой преждевременное сокращение сердца, при этом импульс располагается в различных отделах предсердия. Ритм сердца может быть нормальным или учащенным.
- Пароксизмальная тахикардия характеризуется приступами учащения сердцебиения, активация которого находится вне синусового узла.
Виды аритмии и причины их развития
Чтобы выяснить причины нарушения ритма, необходимо понять природу нормальной ритмичности сердца. Последняя обеспечивается проводящей системой, состоящей из системы последовательных узлов, формирующихся из высокофункциональных клеток. Эти клетки обеспечивают возможность создания электрических импульсов, проходящих вдоль каждого волокна и пучка сердечной мышцы. Такие импульсы обеспечивают ее сокращение. В большей мере за генерацию импульсов отвечает синусовый узел, расположенный в верхней части правого предсердия. Сокращение сердца происходит в несколько этапов:
- Импульсы из синусового узла распространяются на предсердия и на атриовентрикулярный узел.
- В атриовентрикулярном узле импульс замедляется, что позволяет предсердиям сократиться и перегнать кровь в желудочки.
- Далее импульс проходит через ножки пучка Гиса: правая проводит импульсы, проходящие через волокна Пуркинье, к правому желудочку, левая — к левому желудочку. В результате этого запускается механизм возбуждения и сокращения желудочков.
Если все структуры сердца функционируют бесперебойно, ритм будет нормальным. Нарушения ритма случаются из-за патологии одной из составляющих проводящей системы или из-за проблем с проведением импульса по мышечным волокнам сердца.
Существуют такие виды аритмии:
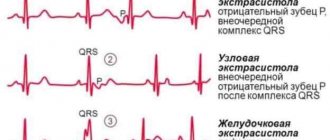
- Экстрасистолы — преждевременные сокращения сердца, импульс при которых исходит не от синусового узла.
- Мерцательная аритмия, или фибрилляция предсердий — нарушения ритма сердца, спровоцированные неупорядоченным возбуждением и сокращением волокон предсердий.
- Синусовая аритмия обусловлена неправильным синусовым ритмом, сопровождающимся чередованием замедления и учащения.
- Трепетание предсердий — увеличение частоты сокращений предсердий до 400 ударов в минуту, сочетающееся с их регулярным ритмом.
- Суправентрикулярная тахикардия формируется в пределах небольшого участка ткани предсердия. Наблюдается нарушение проводимости предсердия.
- Желудочковая тахикардия — ускорение сердечного ритма, исходящее от желудочков, из-за которого они не успевают нормально наполняться кровью.
- Фибрилляция желудочков — хаотичное трепетание желудочков, спровоцированное потоком импульсов из них. Такое состояние делает невозможным сокращение желудочков и, соответственно, дальнейшее перекачивание крови. Это наиболее опасный вид нарушения ритма, так человек за несколько минут впадает в состояние клинической смерти.
- Синдром дисфункции синусового узла — нарушение образования импульса в синусовом узле и его перехода к предсердиям. Этот вид аритмии может провоцировать остановку сердца.
- Блокада возникает на фоне замедления проведения импульса или его прекращения. Могут проявляться как в желудочках, так и в предсердиях.
К причинам аритмии относят:
- Органическое поражение органа: врожденные или приобретенные пороки, инфаркт миокарда и т. д.
- Нарушение водно-солевого баланса, произошедшее из-за интоксикации или потери калия (магния, натрия) организмом.
- Заболевания щитовидной железы: из-за усиления функции щитовидки повышается синтез гормонов. Он усиливает обмен веществ в организме, из-за чего усиливается сердечный ритм. При недостаточном продуцировании гормонов щитовидкой происходит ослабление ритма.
- Сахарный диабет повышает риск развития ишемии сердца. При резком падении уровня сахара происходит нарушение ритмичности его сокращений.
- Гипертония провоцирует утолщение стенки левого желудочка, тем самым снижая его проводимость.
- Употребление кофеина, никотина и наркотических веществ.
Симптомы и диагностика
Диагноз ставится на основании жалоб пациента, осмотра и данных исследования. Симптоматика заболевания разнообразна и жалобы могут как отсутствовать, так и иметь следующие признаки:
- сердцебиение.
- боль, дискомфорт, чувство тяжести в левой половине грудной клетки.
- общая слабость, головокружение, страх, возбуждение.
- тошнота, рвота.
- повышенное потоотделение.
- ощущение трепетания в области сердца.
- после приступа – обильное мочеиспускание за счет расслабления сфинктера мочевого пузыря.
- бледные кожные покровы, набухание шейных вен.
- при осмотре – тахикардия, артериальное давление снижено или в норме, учащение дыхания.
Для уточнения диагноза проводится ЭКГ-исследование, на котором регистрируются изменения:
- синусовый ритм, укорочение интервала между сердечными комплексами, тахикардия.
- желудочковый комплекс не изменен, зубец Р может отсутствовать, быть отрицательным, двухфазным. Наблюдается неполная компенсаторная пауза.
- на фоне тахикардии развивается депрессия сегмента ST.
Клинические проявления патологии можно разделить на две группы.
Первая группа
Первая группа включает тех пациентов, у которых этот синдром приводит к осложнениям – обмороку и остановке сердца. Обморок – это кратковременная потеря сознания и мышечного тонуса, которая характеризуется внезапным началом и спонтанным восстановлением.
Он развивается вследствие ухудшения кровоснабжения головного мозга. При СРРЖ самой частой причиной обмороков является нарушение ритма сокращений желудочков сердца.
Остановка сердца – это внезапное прекращение кровообращения вследствие неэффективных сердечных сокращений или их полного отсутствия. При СРРЖ остановка сердца вызывается фибрилляцией желудочков.
Фибрилляция желудочков – самое опасное нарушение сердечного ритма, которое характеризуется быстрыми, нерегулярными и нескоординированными сокращениями кардиомиоцитов желудочков. В течение нескольких секунд от начала фибрилляции желудочков пациент обычно утрачивает сознание, затем у него исчезают пульс и дыхание.
Без оказания необходимой помощи человек чаще всего умирает.
Вторая группа
По поводу определения специфических клинических симптомов, характерных исключительно для синдрома ранней реполяризации было проведено множество экспериментальных масштабных исследований, но они не увенчались успехом. Изменения ЭКГ-показателей регистрируются в равных условиях не только у больных кардиальными патологиями, но и среди здоровых молодых людей.
Симптомы преждевременной деполяризации предсердий
Основными симптомами преждевременной деполяризации предсердий являются следующие состояния:
- ощущение интенсивных толчков, происходящих в сердце (такое состояние может быть следствием сокращений желудочка после паузы);
- умеренные гемодинамические нарушения, например, сердцебиение более активное, чем обычно;
- одышка;
- слабость;
- головокружение.
Нередко симптомы отсутствуют вообще, а ППД диагностируется после расшифровки ЭКГ или при прощупывании пульса с обнаружением так называемого «выпадения» одного удара.
Симптомы преждевременной деполяризации желудочков
Иногда симптомы полностью отсутствуют. В ряде других случаев могут присутствовать такие симптомы:
- временное усиление силы сокращения сердца;
- ощущение сильных толчков;
- обморок, тошнота;
- ощущение трепетания сердца;
- боль в груди;
- потливость;
- затрудненное дыхание;
- пульс более 100 ударов в минуту в состоянии покоя.
Можно ли избежать?
Учитывая, что такой синдром является сопутствующим у многих кардиологических больных, избежать его появления можно такими же методами, как и всех других заболеваний сердечно-сосудистой системы.
Несмотря на недостаточную изученность этой патологии, можно сказать с уверенностью, что раннее возбуждение мембраны клеток на протяжении длительного периода времени точно ни к чему хорошему не приведет, поэтому профилактика этого состояния необходима.
Профилактика сердечно-сосудистых заболеваний основана на здоровом образе жизни (имеется ввиду не только отказ от курения и злоупотребления алкоголем, а также борьба с избыточным весом и гиподинамией). Часто заболевания сердца возникают после продолжительных психоэмоциональных нагрузок, поэтому нужно избегать любых ситуаций, которые могут привести к стрессу.
Для профилактики атеросклеротического поражения сосудов и артериальной гипертензии необходимо ограничивать употребление животных жиров и поваренной соли, чаще употреблять в пищу морскую рыбу. Полностью отказаться от курения, есть побольше растительной пищи, особенно богатой жирами.
Подводя итоги, можно сказать, что синдром ранней реполяризации желудочков — это еще недостаточно изученное состояние. Обнаружение соответствующих изменений на электрокардиограмме говорит о необходимости изменить образ жизни для профилактики возникновения сердечно-сосудистых заболеваний. Периодичность обследований и консультаций нужно уточнить у кардиолога.
Сергей, 28 лет. Около 10 лет занимается волейболом, каждый день тренируется два раза по два часа. Ежегодно проходит медосмотр, никаких заболеваний ранее не было выявлено. Во время последнего медосмотра на ЭКГ выявлен синдром ранней реполяризации левого желудочка. Молодой человек, обеспокоенный своим здоровьем, пришел на прием к кардиологу без всяких жалоб на состояние своего здоровья.
Кардиолог посоветовал пересмотреть питание, и некоторое время уменьшить эффективность тренировок. Через месяц Сергей пришел на повторный прием, никаких изменений как в самочувствии, так и на ЭКГ не произошло. Теперь спортсмену нужно проходить ЭКГ два раза в год и с такой же периодичностью осматриваться у кардиолога.
Короткая справка: Синдром ранней реполяризации левого желудочка у спортсменов очень распространенное явление, по данным некоторых авторов около 50% спортсменов в профессиональном спорте имеют такие изменения.
Описаны случаи остановки сердца при таких изменениях и возникновение аритмий. Поэтому спортсмены нуждаются в особенно тщательном контроле состояния сердца.
Вы все еще думаете что избавиться от ЗАБОЛЕВАНИЙ СЕРДЦА невозможно!?
- У Вас часто возникают неприятные ощущения в области сердца (боль, покалывание, сжимание)?
- Внезапно можете почувствовать слабость и усталость…
- Постоянно ощущается повышенное давление…
- Об одышке после малейшего физического напряжения и нечего говорить…
- И Вы уже давно принимаете кучу лекарств, сидите на диете и следите за весом …
Но судя по тому, что вы читаете эти строки – победа не на Вашей стороне. Именно поэтому мы рекомендуем прочитать историю Ольги Маркович, которая нашла эффективное средство от сердечно-сосудистых заболеваний.
Что нужно сделать для того, чтобы уговорить себя обратиться к врачу? Вопрос не такой праздный, как может показаться. Какие факторы должны заставить вечно куда-то спешащего человека отбросить важные дела, изменить график встреч, отказаться от просмотра футбольного матча или похода с подругами по близлежащим магазинам? Причины могут быть самыми разными. Невыносимая боль, беспокойство о здоровье детей или любые иные угрожающие симптомы (заметим для ясности, нередко надуманные), которые могут принудить нас отказаться от привычного уклада жизни. В таком случае мы готовы не только потратить несколько часов на посещение врача, но и начать лечение.
Но что делать в том случае, если человек столкнулся с чем-то непонятным? Какие-либо признаки болезни отсутствуют, симптомы кажутся несущественными, а с патологиями сердца мы знакомы только по рассказам бабушки. Скажете, такого не бывает? Оказывается, не все так просто. Синдром ранней реполяризации желудочков — феномен довольно интересный. Заметить его можно только на ЭКГ, а все лечение заключается в ненавязчивой рекомендации кардиолога бросить курить. Но любые заболевания сердца, какими бы безобидными они ни казались, всегда могут обернуться большими проблемами. Потому мы решили, что синдром ранней реполяризации достоит отдельного обстоятельного разговора.
Диагностика
Симптоматика состояния разнообразна и протекает как бессимптомно, так и с жалобами на ощущение замирания сердца, пульсации, сердцебиение, слабость. Другие признаки могут быть проявлением основного заболевания, приведшего к аритмии.
При анализе анамнеза следует учитывать наличие структурного поражения сердца, вредных привычек, прием медикаментов. Во время осмотра наблюдается пульсация шейных вен, уменьшение звучности сердечных тонов.
На ЭКГ выявляется не только экстрасистолия, тахикардия, но и заболевание сердца, вызвавшая преждевременную деполяризацию желудочков. Регистрируется деформированный и широкий желудочковый комплекс, компенсаторная пауза. Предсердный комплекс не зависит от желудочкового, экстрасистолы могут быть одиночными и политопными, моно- и полиморфными.
В нашем медицинском центре для уточнения диагноза помимо ЭКГ-исследования, специалист может назначить и другие виды диагностических мероприятий:
- Холтеровское мониторирование ЭКГ.
- УЗИ сердца.
- электрофизиологическое исследование.
Так как заболевание может не проявляться, рекомендуется всем проходить профилактический осмотр с обязательным снятием ЭКГ.
- Рекомендовано проведение электрокардиографии [2, 9].
(Сила рекомендаций – 1; достоверность доказательств – А)
- Рекомендована консультация врача-генетика [11,12].
(Сила рекомендаций – 2; достоверность доказательств – С)
Симптомы
Для каждого вида нарушения ритма характерны определенные симптомы. При экстрасистолах человек практически не ощущает какого-либо дискомфорта. Иногда может ощущаться сильный толчок, исходящий от сердца.
При мерцательной аритмии прослеживаются такие симптомы, как боль в груди, одышка, слабость, потемнение в глазах и характерное клокотание в области сердца. Мерцательная аритмия может проявляться в виде приступов, которые длятся несколько минут, часов, дней или быть постоянной.
Симптомы синусовой аритмии следующие: учащение (замедление) пульса, крайне редко боль в левой части груди, обморочное состояние, потемнение в глазах, одышка.
При трепетании предсердий стремительно падает артериальное давление, учащается сердцебиение, ощущается головокружение и слабость. Наблюдается также усиление пульса в шейных венах.
Что касается суправентрикулярной тахикардии, то некоторые люди, имеющие подобное нарушение сердечного ритма, вовсе не ощущают каких-либо симптомов. Однако чаще всего такая аритмия проявляется учащением пульса, поверхностным дыханием, обильной потливостью, давлением в левой части груди, спазмом горла, частым мочеиспусканием и головокружением.
При нестойкой желудочковой тахикардии наблюдаются такие симптомы, как ощутимое сердцебиение, головокружение, обморочное состояние. При стойкой аритмии подобного вида отмечается ослабевания пульса в шейных венах, нарушение сознания, усиление ритма сердца до 200 ударов в минуту.
Лечение
При отсутствии болезней сердца и симптомов обычно не требуется лечения. Рекомендуется отказ от вредных привычек, вызывающих аритмию, коррекция нарушений электролитов, замена лекарственных препаратов. При плохой переносимости экстрасистолии будет полезной седативная терапия, коррекция дисбаланса в работе вегетативной нервной системы.
Дети с ЖЭ, как правило, не нуждаются в неотложной терапии.
Решение о начале терапии для лечения частой ЖЭ у детей зависит от возраста, наличия симптомов заболевания, наличия сопутствующей патологии сердца и гемодинамических влияний ЖЭ.
С учетом доброкачественного течения идиопатических ЖЭ в большинстве случаев лечения не требуется [2,9].
Решение о назначении терапии, выборе препарата или определение показаний для проведения РЧА субстрата ЖЭ должно быть строго индивидуальным, с оценкой и сопоставлением пользы от терапии и рисков возможных осложнений.
Выбор тактики лечения детей с ЖЭ
- Рекомендовано проведение комплексного обследования бессимптомным пациентам с частой ЖЭ или ускоренным идиовентрикулярным ритмом, имеющим нормальную сократительную способность миокарда. Не рекомендована медикаментозная терапия и РЧА [9].
(Сила рекомендаций – 1; достоверность доказательств – С)
- Детям с частой ЖЭ, которая явилась причиной развития аритмогенной дисфункции миокарда рекомендована ААТ или РЧА [9].
- Рекомендовано назначение быть в-блокаторы у асимптомных пациентов с частой или полиморфной ЖЭ, а в случае их неэффективности может быть оправдано применение блокаторов кальциевых каналов [2,9].
- В группе детей с редкой ЖЭ и ее хорошей переносимости, рекомендовано только проведение комплексного обследования.
- Рекомендовано рассмотреть вопрос об антиаритмической терапии b-блокаторами или проведении РЧА субстрата аритмии при наличии у пациента симптомов заболевания, которые коррелируют с частой желудочковой эктопией или ускоренным идиовентрикулярным ритмом [9,13].
- При наличии у ребенка частой или полиморфной ЖЭ, в случае неэффективности b-блокаторов или блокаторов кальциевых каналов, рекомендовано использование антиаритмических препаратов I или III классов.
- Консервативная (медикаментозная) терапия основана на коррекции основных патофизиологических механизмов развития ЖЭ и включает коррекцию метаболических нарушений, воздействие на нейровегетативную основу аритмии и конкретный электрофизиологический механизм аритмии.
- Цель медикаментозной терапии ЖЭ – предотвратить развитие аритмогенной дисфункции миокарда и восстановить синусовый ритм.
- Подбор антиаритмических препаратов проводят строго под контролем ЭКГ и Холтеровского мониторирования с учетом доз насыщения и циркадного характера аритмии. Максимум терапевтического действия препарата целесообразно рассчитывать с учетом того, в какие периоды суток максимально выражена ЖЭ. Исключение составляют препараты длительного действия и Амиодарон. Поддерживающая доза антиаритмического препарата определяется индивидуально. При увеличении продолжительности интервала QT более, чем на 25% от исходной препараты III класса отменяются.
Для лечения многих форм желудочковых аритмий препаратами первого ряда являются b-блокаторы. Учитывая, что это наиболее безопасные антиаритмические препараты, лечение разумно начинать именно с них, а при их неэффективности приходится осуществлять последовательный подбор препаратов других классов.
Блокаторы кальциевых каналов являются эффективными препаратами для лечения желудочковых аритмий, хотя они, как правило, не рекомендуется детям младше 12 месяцев из-за риска развития тяжелых гемодинамических осложнений [2,9,14,15,16].
- Рекомендована консервативная, антиаритмическая терапия в качестве метода лечения у пациентов с частой или полиморфной экстрасистолией, в том числе, когда экстрасистолия явилась причиной развития дисфункция миокарда [2, 9].
(Сила рекомендаций – 1; достоверность доказательств – В)
К хирургическому методу лечения желудочковой экстрасистолии относится проведение радиочастотной катетерной аблации очага желудочковой эктопии.
Радиочастотная аблация очага ЖЭ
- Проведение РЧА очага ЖЭ рекомендовано при наличии у пациента аритмогенной дисфункции миокарда, обусловленной ЖЭ [9, 13].
Всем лицам, страдающим синдромом ранней реполяризации, противопоказана выраженная физическая активность. Коррекция пищевого поведения подразумевает включение в рацион продуктов, содержащих калий, магний и витамины группы В (зелень, овощи и фрукты в сыром виде, морская рыба, соя и орехи).
В большинстве случаев синдром ранней реполяризации желудочков не нуждается в медикаментозной коррекции, но если у больного имеются достоверные признаки сопутствующей кардиальной патологии (коронарный синдром, различные формы аритмии), то рекомендовано назначение специфической лекарственной терапии.
Многочисленными рандомизированными исследованиями доказана эффективность препаратов энерготропной терапии в купировании признаков синдрома ранней реполяризации как у детей, так и у взрослых. Конечно, препараты этой группы не относятся к препаратам выбора при данной патологии, но их применение улучшает трофику сердечной мышцы и предотвращает возможные осложнения со стороны деятельности сердца.
Среди энерготропных препаратов наиболее эффективными в данной ситуации являются: Кудесан в суточной дозе 2мг на 1 кг веса, Карнитин 500 мг 2 р. в сутки, комплекс витаминов группы В, Нейровитан 1 драже в сутки.
Среди антиаритмических средств целесообразно назначение группы препаратов, замедляющих процесс реполяризации – Новокаинамид в дозе 0,25 мг каждые 6 часов, Хинидина сульфат 200 мг 3 раза в сутки, Этмозин 100 мг 3 раза в сутки.
Методы лечения преждевременной деполяризации предсердий
При любых заметных изменениях сердечного ритма, сопровождающихся описанными выше симптомами, необходимо обратиться к врачу. Преждевременная деполяризация предсердий нередко не нуждается в лечении, однако при дискомфорте или плохом самочувствии назначают такие средства, как бета-блокаторы или антиаритмические препараты.
Эти препараты обычно подавляют преждевременные сокращения и способствуют нормализации электрической активности сердца.
Методы лечения преждевременной деполяризации желудочков
Преждевременная деполяризация желудочков требует чуть большего внимания как со стороны больного, так и со стороны врача. Если ПДЖ сопровождается такими симптомами, как обморок и приступы тошноты, если больной чувствует боли в сердце, необходима катетерная абляция или установка электрокардиостимулятора.
Такой метод лечения, как электрокардиостимулятор, применяется, когда речь идет о неустранимой аномалии электрической активности сердца.
При отсутствии заболевания сердца, а также других нарушений функции сердца, преждевременную деполяризацию желудочков лечить не нужно. Вспомогательные методы лечения это:
- кислородная терапия;
- восстановление баланса электролитов;
- профилактика ишемии или инфаркта.
Существует несколько факторов, на которые необходимо обратить внимание до начала лечения. К ним относятся:
- гипоксия;
- токсичные препараты;
- правильный электролитный баланс.
Ранняя диагностика и правильное лечение ишемической болезни сердца обязательны для успешного восстановления электрической активности сердца.
Лекарственные препараты, применяемые для лечения преждевременной желудочковой деполяризации, это:
- пропафенон, амиодарон;
- бета-адреноблокаторы: бисопролол, атенолол, метопролол и другие;
- омега-3 жирные кислоты, верапамил, дилтиазем, панангин, дифенилгидантоин.
Профилактика
С целью профилактики нарушения электрической активности сердца рекомендуется физическая активность, контроль массы тела, уровня сахара в крови.
Рекомендуются следующие продукты:
- орехи, натуральные масла;
- продукты, богатые клетчаткой и витаминами;
- жирная рыба;
- молочные продукты.
Методы проведения лечения
Тактика терапии пациентов зависит от заключения врача-кардиолога. Если пациент не имеет кардиологических отклонений и на фоне выявленного сбоя реполяризации у него сохраняется нормальный синусовый ритм — то специального лечения не проводится.
В качестве профилактики могут быть назначены противоаритмические препараты.
Для предупреждения осложнений на фоне синдрома ранней деполяризации пациентам следует выполнять следующие рекомендации:
- Исключить напитки, содержащие алкоголь, сигареты, наркотические вещества.
- Оптимизировать и сбалансировать физические нагрузки.
- Контролировать эмоциональное состояние.
- Питаться продуктами, которые содержат элементы, незаменимые для согласованной работы сердца и сосудов. Высокое содержание фосфора, калия и магния присутствует в сезонных овощах, фруктах, красной рыбе, орехах и сухофруктах.
При наличии у пациента прочих сердечно-сосудистых патологий лечение заболевания будет иметь медикаментозный характер.
В таблице ниже будут приведены примеры основных групп препаратов, назначаемых при СРРЖ, и их названия:
Профилактика и диспансерное наблюдение
5.1 Профилактика
У пациентов с наличием кардиальной патологии, такой как ВПС, в том числе после хирургической коррекции ВПС, кардиомиопатий, с учетом потенциальной возможности развития желудочковой тахикардии, необходимо регулярное динамическое наблюдение (с обязательным проведением ЭКГ, Холтеровского мониторирования и, по показаниям стресс-теста).
5.2 Ведение пациентов с желудочковой экстрасистолией
Все пациенты с желудочковой экстрасистолией нуждаются в наблюдении детского кардиолога.
Детям с редкой ЖЭ, в отсутствие данных за органическое поражение сердца, динамическое наблюдение осуществляется 1 раз в год и включает проведение ЭКГ и суточного мониторирования ЭКГ.
Первичная госпитализация в специализированное кардиологическое отделение связана с диагностикой причины впервые выявленной частой желудочковой экстрасистолии и проведением этиотропного лечения. Продолжительность госпитализации определяется основным заболеванием.
При наличии частой ЖЭ у пациентов с наличием/отсутствием патологии сердца амбулаторное наблюдение включает выполнение ЭКГ, суточного мониторирования ЭКГ и ультразвукового исследования сердца не реже одного раза в 6 месяцев.
При прогрессировании ЖЭ в ходе динамического наблюдения и/или появлении симптомов, связанных с наличием частой ЖЭ (утомляемость, головокружение, обмороки) выполняется внеплановое обследование в условиях стационара.
Госпитализация осуществляется в специализированное кардиологическое отделение городской/областной/республиканской детской больницы. Цель госпитализации: определить наличие показаний к назначению антиаритмической терапии и терапии хронической сердечной недостаточности, в случае формирования аритмогенной дисфункции миокарда, определить наличие показаний для проведения эндоЭФИ и радиочастотной катетерной аблации аритмогенного очага.
Продолжительность госпитализации определяется тяжестью состояния пациента, но не должна превышать 14 дней.
Назначение нового препарата с антиаритмическим действием I-IV класса возможно после оценки 24-х часового профиля сердечного ритма после элиминации предыдущего из-за риска усугубления проаритмогенного эффекта.
При длительном назначении Амиодарона 1 раз в 6 месяцев рекомендуется оценивать размеры, структуру (УЗИ) и гормональную функцию щитовидной железы.
При стойкой медикаментозной ремиссии ЖЭ, проводится плановая отмена терапии и при отсутствии экстрасистолии (не ранее, чем через год после полной отмены терапии) перед снятием с диспансерного учета проводится контрольное обследование (с обязательным проведением ЭКГ, ЭХО-КГ, стресс-теста, Холтеровского мониторирования).
При отсутствии желудочковой эктопической активности – снятие с диспансерного учета с рекомендациями проведения ЭКГ после интеркуррентных заболеваний и в декретированные возрастные периоды.