0
Автор статьи: Марина Дмитриевна
2018.07.04
1 315
Инфаркт
В последнее время все чаще врачи сталкиваются с ситуациями, когда инфаркт случается у людей в молодом возрасте. Своеобразное «омоложение» коронарного заболевания миокарда и смертельные случаи после приступов – тревожный сигнал. Примерно на одну тысячу человек, независимо от пола, приходится 7% случаев инфарктов. У беременных подобная ситуация случается с частотой 1 случай на 10 тысяч родов.
Инфаркт в 20 лет
Причины и факторы инфаркта миокарда у молодых?
Главным фактором риска заболевания является атеросклероз тех сосудов, которые отвечают за подачу крови к сердцу. Но есть и другие факторы риска, которые встречаются не менее часто:
- генетика;
- курение;
- лишняя масса тела;
- высокое артериальное давление;
- пассивный образ жизни, недостаток двигательной активности;
- прием гормональных контрацептивов;
- проблемы с толерантностью к глюкозе.
Несмотря на обширный список рисков, причины зачастую остаются невыясненными. Спровоцировать нарушение может что угодно. Для снижения вероятности заболевания требуется уже с молодости внимательно относиться к своему здоровью, заниматься спортом, вести активную жизнь, отказаться от вредных привычек.
Когда молодой человек перенес инфаркт, часто выявляется воздействие на организм сразу нескольких факторов. При плохой генетике и высоком риске стеноза артерий вероятность инфаркта выше в 2 раза, а угроза неожиданной смерти – в 4 раза.
Помимо такой патологии, как ранний атеросклероз сосудов, к инфаркту у молодых приводят:
- нарушение коронарного кровотока, провоцирующее спазм венечных артерий;
- нарушение свертываемости крови, которое приводит к тромбозу и тромбоэмболии;
- расслоение венечных сосудов;
- аномалии строения артерий;
- проблемы с коронарными артериями – токсического или инфекционно-аллергического характера, обычно с вторичным фиброзом.
Обходные пути
Средний возраст пациентов, которые поступают к нам в кардиохирургию, — около 70 лет. Мы по этому поводу много шутим, сетуем, что молодёжи не хватает, но втайне гордимся этим фактом: если пациенту в 65–70 лет сделать операцию на сердце, то это значительно увеличивает его шансы дожить до 80–90 лет, радуя своих близких. Более того, сердца у многих пожилых пациентов, даже перенёсших инфаркт, работают неплохо: холестериновые бляшки в сосудах у них росли постепенно, организм успел к ним адаптироваться, образовать обходные сосудистые пути. Это позволяет сердцу быть более устойчивым к резкому нарушению кровоснабжения, и при инфаркте у них есть что спасать.
Другое дело — молодые пациенты 35–45 лет. Суть даже не в том, что в столь юном возрасте инфаркт заработать попросту обидно и для таких пациентов он — как гром среди ясного неба. Их сердце оказывается совершенно не готово к такому повороту событий, и поражённый участок сердечной мышцы, который у пожилого человека мог бы худо-бедно дотянуть до операции, у молодых быстро погибает. Именно у молодых чаще всего развиваются такие осложнения, как разрыв сердца или формирование аневризмы — мешотчатой полости, стенки которой превратились в фиброзную ткань, неспособную к сокращению.
Статья по теме Без катастроф! Как поддержать сердце после инфаркта
Патогенез и симптомы развития
Инфаркт миокарда – это патологическое состояние, которое дополняется нарушением поступления крови в мышцу сердца и гибелью ее участков. Проблемы кровообращения проявляются из-за прекращения поступления артериальной крови, когда организм не может обеспечить потребности сердца в кислороде. В итоге к миокарду перестает поступать питание и возникает инфаркт.
Механизм последовательного прогрессирования патологии такой:
- частичная закупорка одной или больше коронарных артерий;
- вторичное кислородное голодание тканей сердца, провоцирующее сбой в его работе;
- миокард не получает питание, в связи с чем частично отмирает.
При своевременном оказании помощи пострадавшему процесс завершается рубцеванием и последующим кардиосклерозом.
При отсутствии помощи острый инфаркт может привести к летальному исходу. Независимо от возрастной группы, не получится восстановить функции миокарда без профессиональной медицинской помощи.
Патогенез и симптомы
В молодом возрасте инфаркт проявляется внезапно, становится первым и единственным признаком проблем с сердцем. В большинстве случаев человек даже не жалуется на боли в сердце. А иногда между симптоматикой, предвещающей беду, и самим приступом проходит менее 1 недели.
Симптомы инфаркта миокарда различаются в зависимости от стадии прогрессирования состояния.
- Предынфарктный период: одышка, учащенное сердцебиения, выступание холодного пота, боли в сердце под влиянием сужения просвета коронарного сосуда и образования тромба.
- Острейшая стадия: в течение получаса может произойти образование некроза, за грудиной развивается сильная боль, отдающая в руку, лопатку и шею слева, редко повышается температура, проявляется панический страх, усиливается потоотделение, на фоне бледности кожи возникает акроцианоз, также состояние сопровождается болевыми ощущениями в эпигастрии и животе, реже рвотой.
- Острая стадия: на протяжении 2 – 14 дней расплавляется мышечная ткань сердца, боль на этом фоне стихает, но одышка и акроцианоз сохраняются, к патологическим симптомам добавляется озноб и головокружения, в анализах крови повышена СОЭ, лейкоцитарная формула сдвигается влево.
- Подострая стадия: происходит рубцевание миокарда, этот процесс может затянуться на 1 – 2 месяца, за которые стихают все клинические симптомы заболевания, состояние медленно приходит в норму.
- Постинфарктная стадия: полное отступление симптоматики и возвращение показателей лабораторной диагностики в норму говорит о завершении рубцевания и привыкании сердца к рубцу.
Да, возможности выздоровления после инфаркта сохраняются, но чаще последствия не поддаются восстановлению. В молодом возрасте важно своевременная диагностика и помощь.
Симптоматика
Для классической (типичной, ангинозной) формы инфаркта миокарда характерны следующие симптомы:
- Боль в груди. Она может возникать постепенно как при стенокардии. Со временем боль усиливается. Длительность ее более 30 минут. Боль постоянная, колющая, давящая или жгучая, иррадиирует в лопатки, зубы, челюсть, шею или плечо. В отличие от приступа стенокардии, при инфаркте болевой синдром не исчезает после приема нитратов.
- Бледность кожных покровов.
- Слабость.
- Учащенное сердцебиение.
- Одышка.
- Беспокойство.
- Усиленное потоотделение.
- Повышение температуры тела.
- Беспокойство.
- Частое дыхание.
- Чувство страха смерти.
- Потеря сознания.
Нередко появляются признаки отека легких и аритмии. Острейший период продолжается всего 2 часа. Симптомы обусловлены некрозом миокарда. Острый период инфаркта длится до 10 дней и более. За ним следуют подострый и постинфарктный периоды.
Все чаще встречаются атипичные формы инфаркта. Они отличаются специфической симптоматикой и отсутствием выраженной боли в груди. Заболевание может протекать под маской астмы, аритмии, желудочно-кишечной патологии, коллапса и инсульта. Наблюдаются следующие симптомы:
- головокружение, головная боль, тошнота, рвота, нарушение речи, зрительные расстройства, парезы и шум в ушах (признаки церебральной формы инфаркта);
- отеки (возникают при отечной форме заболевания);
- одышка и приступы удушья (характерны для астматической формы инфаркта миокарда);
- диспепсия (боль в животе, нарушение стула, вздутие).
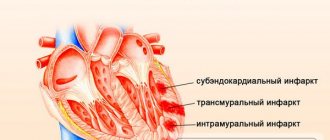
Выраженность симптоматики у молодых людей зависит от глубины и размера зоны некроза. Наиболее тяжело протекает обширный трансмуральный инфаркт миокарда. Симптомы инфаркта у женщин не имеют специфических особенностей.
Диагностика
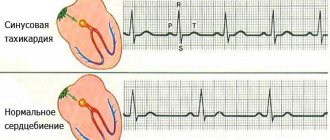
При подозрении на некротическое поражение тканей миокарда сразу назначается электрокардиограмма. Обследование подтвердит или опровергнет нарушения в сердце, поможет установить ритмичность его работы и присутствие некротических очагов.
Проведение обследования
Сразу после поступления в стационар проводится забор крови для лабораторной диагностики и анализа на выявление некротических изменений.
Если время позволяет, то организуется МРТ, УЗИ сосудов с допплером, ангиография, эхокардиография. Как правило, эти методы помогают определить обширность некроза и его точное место расположения.
Лечение патологии
Самые первые признаки развития инфаркта требуют оказания срочной доврачебной помощи:
- вызов скорой помощи;
- обеспечение поступления в помещение свежего воздуха;
- укладывание пострадавшего горизонтально, с подушкой под голову, чтобы уменьшить объем циркулирующей в мозге крови;
- устранить любую тесную одежду;
- дать таблетку Аспирина для предупреждения тромбоза;
- дать Нитроглицерин для купирования боли;
- измерить АД, периодически повторяя замеры, фиксируя уровень для передачи информации медработникам.
На этапе ожидания бригады медиков важно следить за сердцебиением, дыханием. При неожиданной остановке требуется искусственная вентиляция легких, непрямой массаж сердца.
Первая помощь
Цель последующего стационарного лечения:
- остановить болевой приступ;
- предотвратить опасные осложнения, угрожающие жизни;
- нормализовать коронарное кровообращение;
- ограничить прогрессирование некроза.
В течение 3 – 4 дней назначается полный покой, соблюдение строгого постельного режима, прием наркотических анальгетиков, проведение кислородных ингаляций. Тромболитическое лечение и уменьшение концентрации холестерина в этот период помогут улучшить состав крови, а нитроглицерин и бета-блокаторы начнут восстанавливать и регулировать функции сердца.
Терапия в стационаре продолжается приблизительно 1 месяц, затем проводится амбулаторно. Врач обязательно рекомендуется специальное питание, ведение активного образа жизни.
Современные технологии помогают вовремя диагностировать нарушение, поэтому кардиологи могут оценить состояние миокарда еще до приступа, назначив эффективное лечение, предотвращающее проблему.
Если после поступление в больницу и оказания помощи боль в сердце не утихает, проводится ингаляционный наркоз газовой смесью закиси азота и кислорода. Затем организуется оксигенотерапия, вводятся все необходимые лекарства. Также из медикаментов показаны:
- нитросодержащие препараты для снижения нагрузки на миокард;
- антикоагулянты для предупреждения тромбоза;
- бета-адреноблокаторы – для уменьшения нагрузок на миокард, купирования тахикардии;
- противоаритмические лекарства – для поддержания правильной работы сердца;
- ингибиторы АПФ для нормализации высокого давления;
- седативные, снотворные лекарства для снижения показателей тревожности и нормализации сна.
В соответствии с сопутствующими болезнями врач может дополнять терапию другими медикаментами.
При тяжелой форме может назначаться операция: аортокоронарное шунтирование, баллонная ангиопластика. Это позволит предотвратить ухудшение самочувствия и снизить риск летального исхода.
При полной закупорке сосуда и запрете на постановку стента сначала проводится открытая операция, которая предполагает замену клапанов на искусственные. Только потом вводится стент.
Восстановление после инфаркта
Разрешается вставать с кровати только с 3-х суток при условии отсутствия осложнений.
В первый месяц после инфаркта пациенту назначается низкокалорийное питание, требуется отказаться от жирной пищи, продуктов с клетчаткой, соли и большого количества жидкости. В первые дни допускается употребление только протертой пищи.
В целом по статистике уровень смертности от инфаркта молодых людей не слишком высокий. Но при этом часто происходит рецидив из-за более агрессивного протекания патологии в сравнении с людьми преклонного возраста.