Симптомы
Артериальная гипертензия часто протекает без выраженных симптомов. Но при резком повышении давления могут возникать следующие проявления:
- головная боль. Неприятные ощущения могут локализоваться в висках, области затылка или не иметь четкой локализации;
- тошнота с рвотой. Приступ рвоты не приносит облегчения;
- головокружения и сильная слабость, появление мушек перед глазами, шум в ушах;
- боли в области сердца, нарушение чувствительности конечностей, онемение. Эти признаки наблюдаются в тяжелых случаях.
Причин, по которым может произойти резкое повышение артериального давления, достаточно много.
Опасность гипертонического криза
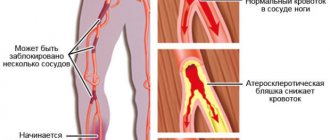
Очень часто подобное состояние требует лечения в условиях стационара, так как гипертонический криз может спровоцировать серьезные нарушения. Высокие показатели АД больше всего вредят сердцу и сосудам. Также они вызывают нарушения кровообращения, опасные для головного мозга. Наиболее уязвимыми в таком состоянии считаются почки и печень. Повреждения тканей возникают из-за того, что к ним не поступает достаточно кислорода и питательных веществ.
Резкий скачок показателей АД может привести к:
- инфаркту миокарда или инсульту головного мозга;
- энцефалопатии;
- болезни Паркинсона;
- снижению интеллектуальных способностей;
- параличу;
- нарушениям зрительной функции;
- острой почечной недостаточности;
- сбоям в функциях печени;
- сердечно-сосудистой недостаточности;
- тромбоэмболии артерий;
- гипертрофическим изменениям в желудочках сердца;
- отеку легких или головного мозга;
- ишемической болезни сердца;
- аневризме аорты.
Относительно легким осложнением криза считаются постоянные головные боли и головокружения. Важно помнить, что тяжелые формы патологии могут стать причиной летального исхода.
Существует несколько факторов, которые повышают вероятность развития осложнений. К ним относят наличие в анамнезе сахарного диабета, ишемической болезни, повышения уровня холестерина в крови.
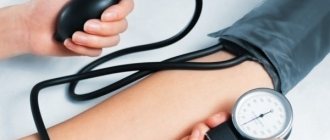
При каком давлении следует вызвать скорую помощь
Если человек будет знать, какие параметры кровяного давления являются нормальными, и при каком его состоянии требуется врачебная помощь, он сможет вовремя избежать крайне опасных последствий для своего здоровья.
Как известно, общепринятым нормальным показателем считается давление 120/80, однако с учетом некоторых факторов его параметры могут незначительно колебаться. К таковым следует отнести:
- Пол человека.
- Физическая активность.
- Время суток.
Однако в тех ситуациях, когда наблюдается разительное отклонение от допустимых параметров нормы — больше 15 единиц, и при этом сопровождается характерной симптоматикой, что указывает на присутствие серьезных недугов сердца и кровяных сосудов, возникает риск развития серьезных осложнений. Во избежание их появления необходимо обратиться за высококвалифицированной медицинской консультацией.
При каком давлении необходимо вызывать скорую помощь? Кардиологи подчеркивают, строгих рекомендаций в отношении звонка на пункт неотложки для ее вызова в случае повышения либо понижения АД не имеется. В данной ситуации важную роль играет самочувствие больного человека.
Особенно внимательно к скачкам давления следует отнестись пожилым людям и беременным женщинам:
- Для людей старше 60 лет максимальным показателем АД считается 147/91. Если тонометр показал выше 169/95 – это уже критическая цифра, при которой необходимо вызывать скорую бригаду.
- Если при беременности тонометр показал уровень АД выше 150/70, следует вызвать неотложку. Такой показатель давления чреват развитием эклампсии, опасной для будущей мамы проявлением тяжелых симптомов, приводящих к гибели плода.
Рассмотрим более подробно ситуации острого повышения и понижения кровяного давления, при котором необходимо вызывать бригаду неотложной помощи.
Высокие показатели
Гипертония – патологический процесс, при котором диагностируется увеличение артериального уровня намного больше 140/90.
В каких эпизодах приезжает скорая помощь при повышенном давлении? Врачи акцентируют, если тонометр фиксирует состояние АД не выше 110/70-139/89, то это не является критическими цифрами. Такой показатель кровяного состояния можно стабилизировать полноценным отдыхом. Но если измерительный прибор показывает больше 140/90, нужно принять меры для его регуляции.
Крайне опасная ситуация возникает, когда результаты измерения показывают уровень АД выше 169/95. Необходимо срочно вызывать врачебную неотложку — такое состояние чревато инсультом и другими последствиями.
Однако неотложное врачебное вмешательство может потребоваться и при такой клинике:
- Гипертонический криз случился в первый раз.
- Принимаемые препараты для нормализации АД, не дали ожидаемого эффекта. В течение часа после их употребления давление не понизилось.
- При высоком АД человек испытывает резкую боль в груди, которая не купируется медикаментозно.
- На фоне скачка кровяного давления наблюдается снижение слуха, зрения, существенная потеря двигательных функций, оцепенение конечностей.
При проявлении подобных факторов специалисты принимают решение госпитализировать тяжелобольного человека.
Низкие показатели
Гипотония диагностируется намного реже, чем гипертония, однако она также может быть опасна для человека. Под гипотоническим недугом подразумевается состояние АД ниже:
- 100/60 у мужчин.
- 95/60 у женщин.
В большинстве случаев гипотоникам для нормализации давления достаточно полноценно отдохнуть, принять чашечку кофе или сладкого чая и прогуляться на свежем воздухе.
Какой должна быть величина низкого давления, при котором вызывают скорую помощь? Специалисты подчеркивают, если нормализовать низкий уровень давления никак не получилось, при этом тонометр показывает, что АД упало на целых 20% от изначального своего состояния, это считается поводом для срочного вызова неотложки.
Алгоритм действий при внезапном повышении артериального давления
При периодических повышениях давления каждый гипертоник должен знать, как помочь себе самостоятельно. Если приступ возник первый раз, то больной может растеряться, поэтому его близкие должны знать, что делать в этой ситуации.
В первую очередь необходимо успокоиться. Нервничать категорически запрещено, это может усугубить положение. Под влиянием эмоциональных переживаний АД может повыситься еще больше.
При развитии гипертонического криза следует вызвать скорую помощь. До ее приезда нужно нормализовать психоэмоциональное состояние. Пациента нужно усадить так, чтобы ноги были ниже тела, избавить от сдавливающей одежды, обеспечить приток свежего воздуха и измерить артериальное давление.
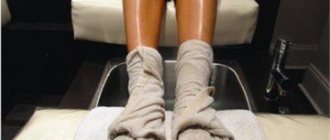
Оказание первой помощи при высоком артериальном давлении может включать применение ванночек для ног. Они обладают такими свойствами:
- Приводят тонус сосудов в норму.
- Способствуют оттоку крови к ногам.
Это позволяет уменьшить нагрузку крови на сосуды на несколько пунктов. В аптечке у гипертоника всегда должны быть гипотензивные препараты. Для снижения показателей нужно принять таблетку Каптоприла или Нифедипина, или другого лекарства, назначенного врачом.
Эти средства быстро действуют и в течение получаса стабилизируют систолическое и диастолическое давление. Если облегчение не наступило, нужно принять лекарство еще раз. Для быстрого результата таблетку следует положить под язык.
Срочная помощь должна подразумевать постепенное снижение показателей. Если это сделать резко, то может возникнуть ишемический инсульт. Параметры должны стабилизироваться в течение нескольких часов. Больной в этот период не должен совершать резких движений: лучше сидеть или пребывать в горизонтальном положении.
В случаях, когда криз сопровождается сильными болями в области грудной клетки, нужно дать таблетку Нитроглицерина.
Избавиться от чувства страха и тревожности, нормализовать психоэмоциональное состояние можно с помощью Корвалола и Валокордина.
Современные методы лечения гипертонической болезни
* Дополнительные и «новые» факторы риска (не учитываются при стратификации риска).
Степени риска АГ:
Группа низкого риска (риск 1).
Эта группа включает мужчин и женщин в возрасте моложе 55 лет с АГ 1 степени при отсутствии других факторов риска, поражения органов- мишеней и ассоциированных сердечно-сосудистых заболеваний. Риск развития сердечнососудистых осложнений в ближайшие 10 лет (инсульта, инфаркта) составляет менее 15%.
Группа среднего риска (риск 2).
В эту группу входят пациенты с АГ 1 или 2 степени. Основным признаком принадлежности к этой группе является наличие 1-2 других факторов риска при отсутствии поражения органов-мишеней и ассоциированных сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет (инсульта, инфаркта) составляет 15-20%.
Группа высокого риска (риск 3).
К этой группе относятся пациенты с АГ 1 или 2 степени, имеющие 3 или более других факторов риска или поражение органов-мишеней.
В эту же группу входят больные с АГ 3 степени без других факторов риска, без поражения органов- мишеней, без ассоциированных заболеваний и сахарного диабета.
Риск развития сердечно-сосудистых осложнений в этой группе в ближайшие 10 лет колеблется от 20 до30%.
Группа очень высокого риска (риск 4).
К этой группе относятся пациенты с любой степенью АГ, имеющие ассоциированные заболевания, а также пациенты с АГ 3 степени, с наличием других факторов риска и/или поражением органов-мишеней и/или сахарным диабетом даже при отсутствии ассоциированных заболеваний. Риск развития сердечнососудистых осложнений в ближайшие 10 лет превышает 30%.
Стратификация риска для оценки прогноза больных АГ
| Современные методы лечения гипертонической болезни Стандарты лечения гипертонической болезни Протоколы лечения гипертонической болезни Современные методы лечения артериальной гипертензии Стандарты лечения артериальной гипертензии Протоколы лечения артериальной гипертензии Гипертензивная болезнь с преимущественным поражением сердца Гипертонический криз. Профиль: терапевтический. Коды МКБ: I11.0 Гипертензивная (гипертоническая) болезнь с преимущественнымпоражением сердца с (застойной) сердечной недостаточностью. Определение: Гипертоническая болезнь (артериальная гипертония) – стабильное повышение систолического артериального давления 140 мм.рт.ст. и более и /или диастолического артериального давления 90 мм.рт.ст. и более. Гипертонический криз – внезапное повышение АД, сопровождающееся клиническими симптомами и требующее немедленного снижения (необязательно до нормальных значений) для предупреждения поражения органов-мишеней. Классификация: ВОЗ/МОАГ 1999 г. Категории нормального АД:Оптимальное АД 110Изолированная систолическая гипертензия >140/ 55 лет – женщины > 65лет • Курение • Уровень общего холестерина крови > 6,5 ммоль/л • Сахарный диабет • Семейные случаи раннего развития сердечно-сосудистых заболеваний. 2. Другие факторы, неблагоприятно влияющие на прогноз:* • Сниженный уровень холестерина ЛПВП • Повышенный уровень холестерина ЛПНП • Микроальбуминурия (30-300 мг/сут) при сахарном диабете • Нарушение толерантности к глюкозе • Ожирение • Сидячий образ жизни • Повышенный уровень фибриногена в крови • Социально-экономические группы с высоким риском •Географический регион высокого риска | • Гипертрофия левого желудочка (ЭКГ, ЭхоКГ, рентгенография); • Протеинурия и/или небольшое повышение креатинина плазмы (106 – 177 мкмоль/л);• Ультразвуковые или рентгенологические признаки атеросклеротического поражения сонных,повздошных и бедренных артерий, аорты; • Генерализованное или очаговое сужение артерий сетчатки. | Цереброваскулярные заболевания: • Ишемический инсульт; • Геморрагический инсульт;• Транзиторная ишемическая атака. Заболевания сердца: • Инфаркт миокарда; • Стенокардия; • Реваскуляризация коронарных сосудов; • Застойная сердечная недостаточность. Заболевания почек: • Диабетическая нефропатия; • Почечная недостаточность (креатинин > 177 мкмоль/л).Сосудистые заболевания: • Расслаивающая аневризма;• Поражение переферических артерий с клиническими проявлениями. Выраженная гипертоническая ретинопатия: • Геморрагии или экссудаты; • Отек соска зрительного нерва. | |
| Другие факторы риска* (кроме АГ), поражения органов-мишеней, ассоциированные заболевания | Артериальной давление, мм.рт.ст. | ||
| Степень 1 САД 140-159 ДАД 90-99 | Степень 2 САД 160-179 ДАД 100-109 | Степень 3 САД >180 ДАД >110 | |
| I. Нет факторов риска, поражения органов-мишеней, ассоциированных заболеваний | Низкий риск | Средний риск | Высокий риск |
| II. 1-2 фактора риска | Средний риск | Средний риск | Оченьвысокий риск |
| III. 3 фактора риска и более и/или поражение органов-мишеней | Высокий риск | Высокий риск | Оченьвысокий риск |
| IV. Ассоциированные (сопутствующие) клинические состояния и/или сахарный диабет | Очень высокий риск | Очень высокий риск | Очень высокий риск |
Классификация гипертонических кризов (JNC-6):
– Осложненный гипертонический криз (критический, emergency) сопровождается развитием острого клинически значимого и потенциально фатального повреждения органов-мишеней, что требует экстренной госпитализации и немедленного снижения уровня АД с применением парентеральных антигипертензивных средств.- Неосложненный гипертонический криз (некритический, urgency) ппротекает с минимальными субъективными и объективными симптомами на фоне имеющегося существенного повышения АД. Он не сопровождается острым развитием поражением органов-мишеней. Требует снижения уровня АД в течение нескольких часов. Экстренной госпитализации не требует. Неосложненный ГК хапрактеризуется малосимптомной АГ при следующих состояниях, ассоциированных с повышением АД: тяжелая и злокачественная АГ без острых осложнений, обширные ожоги, лекарственно- индуцированная АГ, периоперационная гипертония, острый гломерулонефрит с тяжелой АГ, криз при склеродермии.
Поступление:
экстренное.
Показания для госпитализации: осложненный гипертонический криз, т. е.
диагностируются следующие состояния, ассоциированные с повышением АД:- острая гипертоническая энцефалопатия;- острое нарушение мозгового кровообращения;- острая левожелудочковая недостаточность (сердечная астма, отек легких);- острый коронарный синдром (инфаркт миокарда, нестабильная стенокардия);- расслаивающая аневризма аорты;- тяжелое артериальное кровотечение;- эклампсия.
Критерии диагностики:
– относительно внезапное начало;- индивидуально высокий уровень АД (ДАД как правило превышает 120-130 мм.рт.ст.);- наличие признаков нарушения функции центральной нервной системы, энцефалопатии с общемозговой (интенсивные головные боли диффузного характера, ощущение шума в голове, тошнота, рвота, ухудшение зрения. возможны судороги, сонливость, выраженные нарушения сознания) и очаговой симптоматикой (парастезии кончиков пальцев рук, губ, щек, ощущение слабости в руках, ногах, двоение в глазах, преходящие нарушения речи, преходящие гемипарезы);- нейровегетативные расстройства (жажда, сухость во рту, ощущение «внутренней дрожи», сердцебиение, ознобоподобный тремор, гипергидроз);- кардиальная дисфункция различной степени выраженности с субъективными и объективными проявлениями;- выраженные офтальмологические признаки (субъективные признаки и изменения глазного дна – резко вывраженное спазмирование артериол, расширение венул, отек соска зрительного нерва, кровоизлияния, отслойка сетчатки);- впервые возникшие или усугубившиеся нарушения функции почек.
Перечень основных диагностических мероприятий:
1. Измерение АД каждые 15-30 мин.;2. Электрокардиография;3. Эхокардиография4. Общий анализ крови;5. Общий анализ мочи;6. Биохимические анализы крови – натрий, калий, кальций, мочевина, креатинин, коагулограмма, фибриноген;7. Офтальмоскопия;8. Консультация невропатолога.
Перечень дополнительных диагностических мероприятий:
1. Гликемический профиль;2. Липидный спектр;3. Суточное мониторирование артериального давления;4. Проба Реберга;5. Реоэнцефалография и определение типа мозговой гемодинамики.
Тактика лечения:
Выбор лечебных мероприятий (препарат, путь введения, предполагаемая скорость и степень снижения АД) зависит от тяжести криза и наличия осложнений.
Неотложные мероприятия должны быть направлены на снижение повышенной работы левого желудочка, устранение периферической вазоконстрикции и гиперволемии (если имеется), ишемии головного мозга (особенно при судорогах), острой коронарной или сердечной недостаточности.
Тактика лечения при осложненном ГК – внутривенное введение гипотензивных средств, мониторирование АД, экстренная госпитализация в ОИТ, управляемая гипотензия, с последующим переводом на таблетированные лекарственные средства. В случае ухудшения на фоне санижения АД введение лекарственных средств следует прекратить. В течение 30-120 мин.
АД снижают на 15-25%. В течение 2-6 ч – до 160/100 мм.рт.ст.Тактика лечения при неосложненном ГК – наблюдение в течение 3-6 часов. Постепенное снижение АД с помощью таблетированных лекарственных средств, коррекция проводимой ранее терапии.
Лечение неосложненного криза
• Нифедипин – 10-20 мг прием внутрь, разжевать (при отсутствии признаков ухудшения мозговой гемодинамики и атеросклеротического поражения сосудов)• Эналаприлат – 1,25 мг в\в, медленно в течение 3 мин.• Каптоприл – 25-50 мг под язык (Предлагается включить в список жизненно важных препаратов данное лекарственное средство короткого действия группы ИАПФ в качестве препарата для купирования неосложненного ГК).• Клонидин – 0,075 мг под язык (при ГК на фоне прекращения приема клонидина).• b-блокаторы: Анаприлин 10-40 мг.; пропранолол 40-80 мг.Гипертонический криз с гипертонической энцефалопатией требует осторожного снижения АД. Для этого используют в/в инфузию нитропруссида натрия (0,25-10 мкг/мин). При судорожном синдроме вводят диазепам (в/в 10 мг).
Гипертонический криз с острой левожелудочковой недостаточностью.
Показано в/в инфузия нитроглицерина (первоначально 5 мкг/мин, при необходимости дозу увеличивают на 5 мкг/мин каждые 3-5 мин до 20 мкг/мин, если эффект не достигнут, дозу увеличивают по 10-20 мкг/мин до 100 мкг/мин). При отсутствии острого инфаркта миокарда возможно в/в струйное введение эналаприлата (0,625 – 1,25 мг в течение 5 мин.
, при необходимости повторно каждые 6 ч). Дилатация легочных и периферических вен в сочетании с подавлением тахипноэ и уменьшением психомоторного возбуждения достигается дробным в/в введением 2-4 мг морфина гидрохлорида каждые 5-25 мин. Для снижения ОЦК и давления в легочной артерии вводят фуросемид в/в в дозе 0,5-1 мг/кг.
Периферическая вазодилатация при нормальном и повышенном АД достигается вначалеприемом нитроглицерина под язык, затем в/в капельной инфузией нитроглицерина (инфузия 10 мкг/мин, при необходимости увеличение дозы на 5-10 мкг/мин каждые 5-10 мин до уменьшения одышки или среднего АД на 10% при исходно нормальном АД и 30% при АГ).
В/в инфузия нитратов особенно показана в случае развития острой левожелудочковой недостаточности при инфаркте миокарда, а также на фоне ГК без мозговой симптоматики. Обеспечение оптимальной оксигинации артериальной крови достигается дыханием увлажненного кислорода, в тяжелых случаях показана интубация трахеи и ИВЛ.
Гипертонический криз с острым коронарным синдромом.
Препаратом выбора является в/в инфузия нитроглицерина (5-200 мкг/мин). Нитропруссид натрия при ишемии миокарда использовать нежелательно.
Расслаивающая аневризма аорты.
Пропранолол 1-3 мг или верапамил 5 мг в/в стр., нитроглицерин в/в, морфин.
Перечень основных медикаментов:
1. Нифедипин 10-20 мг, табл2. Эналаприл 1,25 мг/1 мл, амп3. Каптоприл 25-50 мг, табл4. Фуросемид 0,5-1 мг/кг, амп5. Нитроглицерин 0,0005 г, табл, 0,1% амп Перечень дополнительных медикаментов:1. Клонидин 0,15 мг, табл2. Морфин 1 % 1 мл, амп3. Верапамил 5 мг, амп4. Дыхание увлажненным кислородом.
Критерии перевода на следующий этап лечения:
– стабилизация АД;- улучшение самочувствия пациента;- отсутствие или уменьшение признаков общемозговых и очаговых симптомовпоражения нервной системы, нейровегетативных расстройств, кардиальных жалоб и других проявлений дисфункции сердечно-сосудистой системы.
Источник: https://ruslekar.com/publ/standarty_lechenija_bolnykh_v_stacionare/sovremennye_metody_lechenija_gipertonicheskoj_bolezni/3-1-0-186
Госпитализация
Резкое изменение показателей АД в несколько раз увеличивает нагрузку на сосуды. Сердечная мышца при этом страдает от недостатка кислорода, что может вызвать инфаркт.
Доврачебная помощь состоит из применения гипотензивных препаратов и ванночек для ног. Но часто не удается обойтись без врача. Если в домашних условиях не удалось исправить ситуацию, то показатели давления нормализуют в условиях стационара.
Если развитие гипертонического криза произошло впервые, то больного госпитализируют. Медицинская помощь нужна, когда боль в области сердца не удается устранить Нитроглицерином, возникли нарушения речи, снизилась чувствительность, больной потерял сознание, препараты не снижают показатели АД. Также читают: Особенности гипертонической болезни 2 степени
В медучреждении больного обследуют, чтобы определить все причины, вызвавшие аномальное повышение давления. Подходящий курс лечения могут назначить только после постановки диагноза.
Терапию гипертонического криза проводят в условиях стационара. На протяжении дня контролируют показатели сердечных сокращений и давления, следят за тем, как снижается АД.
После выписки пациент должен:
- Спать не менее восьми часов.
- Избегать чрезмерных физических нагрузок.
- Регулярно принимать назначенные препараты.
- Периодически проходить обследование.
- Контролировать показатели АД ежедневно.
- Вовремя лечить сопутствующие заболевания, которые могут вызвать криз.
- Правильно питаться, избегать вредных привычек.
С помощью подобных мероприятий можно увеличить продолжительность жизни, уменьшить риск летального исхода и осложнений. С каждым новым приступом шансы на инсульт или ишемическую болезнь повышаются.
Поэтому первая помощь должна быть оказана до приезда врача. Если дать больному лекарство и сделать ванночку для ног, то можно продержаться до приезда медиков.
Лечение гипертонии
Артериальная гипертония – заболевание, от осложнений которого становятся инвалидами и преждевременно наступает смерть. Сначала клиника артериальной гипертонии не представляет угрозу для здоровья. Но именно с незначительных симптомов должно начинаться комплексное лечение гипертонии, подобранное специалистом.
Группы препаратов, предназначенных для лечения артериальной гипертонии
Эффективное лечение гипертонии ориентировано на механизмы развития заболевания:
- если этиология и клиника гипертонии связана с задержкой соли и воды, то назначаются гипотензивные препараты вместе с диуретиками;
- при вовлечении в патологический процесс ангиотензина, врач назначает препараты, которые блокируют рецепторы этого гормона;
- уменьшить нагрузку на сердце и сопротивление сосудов удается с помощью ингибиторов АПФ;
- часто лечение гипертонии проводится с участием препаратов, которые влияют на центральную нервную систему;
- если клиника гипертонии сопровождается ишемической болезнью сердца, то врач назначает бета-адреноблокаторы.
Часто специалист комбинирует препараты, учитывая этиологию, патогенез, сопутствующие заболевания.
Самое главное в лечении заболевания, чтобы клиника артериальной гипертонии не проявлялась, а показатели давлении были в пределах нормы. Только тогда риск возникновения осложнений минимален.
Медикаментозное лечение гипертонии
Лечение гипертонии в Москве проводится в амбулаторных условиях. Это значит, что врач проводит диагностику, и прописывает препараты, которые пациент должен принимать под постоянным контролем давления.
Многие задаются вопросом: где лечат гипертонию в Москве? Как и любое другое соматическое заболевание без осложнений, гипертония лечится в поликлиниках или частных клиниках участковым терапевтом.
При сопутствующей патологии к терапии могут подключать узких специалистов – офтальмолога, нефролога и др. Лечение гипертонии без таблеток может проводиться только при первой стадии заболевания. Если у пациента возник гипертонический криз, то его госпитализируют в стационар.
Там, назначаются препараты, уменьшающие симптомы криза и предупреждающие осложнения.
Лучшие клиники по лечению гипертонии в Москве применяют в лечении следующие препараты:
- ИАПФ – Энап, Лизиноприл;
- АИР – Альбарел, Моксонидин;
- блокаторы кальциевых каналов – Нифедипин, Циннаризин;
- сартаны – Лозартан, Эпросартан;
- мочегонные – Индапамид;
- в-адреноблокаторы – Конкор, Атенолол.
Лечение почечной гипертонии
Врачом выявляются симптомы и проводится лечение почечной гипертонии у лиц с продолжительным заболеваниями почек, а также при их аномальном строении.
Симптомы почечной гипертонии:
- повышение артериального давления;
- отеки конечностей;
- постоянная слабость;
- боль в области поясницы;
- головные боли.
При злокачественном течении давление повышается быстро, поражает зрение, значительно сокращает качество и продолжительность жизни. При доброкачественной гипертонии патологический процесс имеет медленное течение.
Лечение почечной гипертонии сводится к следующим мероприятиям:
- восстановление функционирования почек;
- нормализация артериального давления.
Восстановить нормальную работу почек удается с помощью медикаментозных препаратов, а также хирургическими методами. Операция потребуется, если имеется поликистоз, врожденные аномалии, онкологическое заболевание. При почечной недостаточности пациенту показан гемодиализ – то есть очищение крови от токсинов, которые почки не способны вывести самостоятельно.
Нормализовать артериальное давление удается с помощью средств, которые используются для терапии первичной гипертонии.
Комплексное лечение подразумевает соблюдение диеты с содержанием фруктов, овощей. Из рациона питания должна быть исключена соль и продукты ее содержащие. Возлагается полный запрет на алкоголь и курение.
Следует бережно, чутко относиться к своему здоровью, не заниматься самолечением, выполнять назначения врача – только тогда можно улучшить качество жизни.
Опасные заблуждения при приеме препаратов
- Часто можно услышать ошибочное мнение, что употребление препаратов должно быть только, когда значения артериального давления выше нормы. Данное убеждение опасно для здоровья и жизни. При таком подходе повышается риск неблагоприятных исходов.
- Не каждый пациент уверен в том, что диуретики можно употреблять постоянно. Многие до сих пор думают, что данные препараты вымывают из организма калий. На самом деле, современные диуретики вымывают его в ничтожных количествах. Потери легко восполняются употреблением продуктов, содержащих калий.
- Продолжительное употребление препаратов отражается на здоровье печени. В действительности, не все препараты настолько токсичны, что от них стоит отказываться в ущерб здоровью всего организма. Препараты, которые значительным образом отражаются на здоровье печени, не назначаются пациентам, у которых имеются проблемы с данным органом.
- Народная медицина лучше, чем таблетки. Действительно, некоторые рецепты с применением трав могут снизить показатели давления до нормальных значений. Однако достичь качественного снижения при 2 и 3 стадии гипертонии подобными способами не представляется возможным.
Лечение гипертонии без лекарств
Методика лечения гипертонии не всегда связана с медикаментами. В качестве профилактических мер, а также при первой стадии заболевания полезным окажется соблюдение правил здорового образа жизни. Известно, что табачный дым, алкоголь оказывают влияние на просвет кровеносных сосудов. Вредные привычки несовместимы с заболеванием.
Лечение гипертонии 1 степени связано с правильным питанием. Доказано, что употребление соли больше рекомендуемой нормы, приводит к гипертонии. Предотвратить заболевание или облегчить состояние при уже имеющейся гипертонии можно, если ограничить употребление жирной, жареной пищи, включить в рацион больше фруктов, овощей, обезжиренной рыбы, орехов.
Уменьшить нервную возбудимость можно с помощью средств народной медицины, например, настоев, отваров мяты, пустырника, валерианы и др.
Нормализовать давление удается, если выполнять специальные упражнения, заниматься йогой, оказывать воздействие на организм с помощью контрастного душа.
Течение, симптомы и лечение гипертонии 1 степени должен контролировать только врач.
Какие препараты используют
Чтобы оказать эффективную помощь при гипертоническом кризе, необходимо использовать антигипертензивные препараты. Их кладут под язык, чтобы эффект наступил быстрее. Лекарство всасывается в кровь через сосуды, расположенные под языком. В таких случаях используют следующие таблетки:
- Нифедипин. Дозировка не должна превышать 20 мг. После его употребления АД снижается в течение получаса. Показатели падают на 25%. Если нет результата, то через 30 минут можно принять еще одну таблетку. Ее действие можно наблюдать в течение пяти часов. Препарат разрешен при отсутствии болей в сердце и тахикардии.
- Каптоприл. Он снижает давление через несколько минут и сохраняет эффект на протяжении часа.
- Нитроглицерин. Он помогает избавиться от сильных болей в сердце. Побочным эффектом от применения могут быть сильные головные боли.
- Клофелин. Снижает АД через четверть часа.
При гипертонии таблетки используют всегда. Но во время криза они действуют слишком медленно, поэтому ситуацию исправляют с помощью уколов или внутривенных инъекций.
Подходящую методику для устранения приступа подбирают в зависимости от механизма развития, причины, сопутствующих симптомов и осложнений. Для ускорения терапевтического эффекта препараты могут комбинировать.
Для устранения проблемы используют:
- Магнезию. Средство обладает спазмолитическим действием, устраняет возбуждение нервной системы, способствует стабилизации сердечного ритма и расслаблению мышц. С его помощью можно предупредить развитие инсульта, атеросклероза, тромбоза. Лекарство производится в виде раствора для капельниц, которые капают дважды в день. В чистом виде Магнезию не используют от давления. Ее разводят с глюкозой или Новокаином и очень медленно вводят.
- Дибазол. Препарат предотвращает локальное нарушение кровообращения в сердце и головном мозге, регулирует кровоток в почках. Средство эффективно при гипертоническом кризе и помогает снизить АД на несколько часов.
- Папаверин. Его часто сочетают с Дибазолом. После капельницы нормализуются показатели систолического и диастолического давления. Препарат используют для снижения АД на короткое время. Сочетание двух лекарств избавляет от головокружения и головных болей.
Народными средствами пытаться исправить ситуацию не желательно. Лекарственные растения действуют достаточно медленно и помогают не всем. А при гипертоническом кризе действовать нужно быстро.