Что такое ЧКВ
ЧКВ в кардиологии – это пластика артерий, требующая для своего выполнения минимального инвазивного вмешательства. Оно назначается не только при ярко выраженных дисфункциях, например, высокий риск возникновения инфаркта, но и для стабилизации состояния на начальных этапах заболеваний.
Чрескожное коронарное вмешательство – одна из наиболее часто проводимых операций, связанных с сердечно-сосудистой системой.
Характерными чертами, которые являются преимуществами ЧКВ в сравнении с альтернативными методами воздействия на функциональность артерий, являются:
- простота проведения операции (ЧКВ делают в любом кардиологическом центре или отделении городской больницы, то есть для получения медицинской помощи больному нет необходимости ехать в крупные города);
- низкая заболеваемость после процедуры (после проведения чрескожного коронарного вмешательства минимальному количеству пациентов требуется повторное лечение или назначение операции);
- возможность проведения операции в любом возрасте.
В случае проведения ЧКВ в кардиологии неопытным хирургом возможен летальный исход
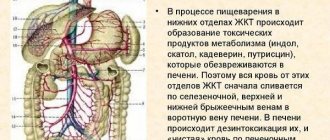
Во избежание возникновения непредвиденных реакций организма на вмешательство в функционирование его составляющих, перед проведением ЧКВ необходимо пройти полное обследование, включающее не только исследование здоровья сердца и сосудов, но и почек, головного и спинного мозга.
ЧКВ: что это такое?
Чрескожное коронарное вмешательство (ЧКВ) является общим термином, который предполагает ряд мероприятий, направленных на расширение стенок коронарной артерии. Рассмотрим подробнее, что это такое.
Улучшение кровотока осуществляется такими методами:
- транслюминальной баллонной дилатацией;
- стентированием;
- эксимерной лазерной ангиопластикой.
Понятие ЧКВ
Суть заключается во введении расширяющего полого имплантата в артерию и продвижении его к коронарной артерии. Благодаря процедуре расширяется просвет, к сердцу поступает больше крови, и сердечная мышца не так сильно нуждается в кислороде.
Процедура осуществляется при проникновении в артерию. Имплантат вводится в плечо, тазобедренный сустав, а далее продвигается к аорте сердца.
ЧКВ в кардиологии решает две основные задачи:
улучшает отдаленный прогноз, препятствует наступлению инфаркта миокарда и наступлению летального исхода;- снижает до минимума частоту приступов стенокардии, которые возникают из-за ишемии миокарда.
К сожалению, процедура не лечит. Она лишь облегчает состояние больного, нивелируя патофизиологическое влияние гемодинамически значимых атеросклеротических бляшек. В дальнейшем патологические процессы могут продолжать прогрессировать, в том числе и в месте установки баллона. Со временем может возникнуть тромбоз имплантата.
Показания к проведению операции
Чрескожное коронарное вмешательство назначается больному обычно после его обращения к кардиологу с жалобами на боль в сердце или приступы нехватки воздуха, сопровождающиеся ощущением сдавленности в области груди.
Основными показаниями для медицинских манипуляций подобного типа считаются:
- Риск возникновения инфаркта миокарда. При выявлении врачом нестабильного состояния пациента, а также существующей склонности к внезапной остановке сердца в абсолютном большинстве случаев назначается ЧСВ.
- Нестабильные и стабильные типы стенокардии. Такое заболевание может стать причиной нарушения кровообращения в сердечно-сосудистой системе, провоцирующей развитие склонности к инфаркту или инсульту.
- Поражение коронарного русла с неблагоприятными последствиями для общего состояния пациента.
- Наличие ишемических поражений миокарда.
- Возрастные изменения в системе кровообращения. У пожилых людей возрастает риск возникновения окклюзий в силу изношенности организма и наличия большого количества заболеваний, влияющих на состояние сердечно-сосудистой системы.
Чтобы операция прошла максимально быстро и без негативных последствий, перед ЧКВ важно не только сдать все необходимые анализы (список выдается наблюдающим кардиологом), но и временно скорректировать образ жизни, включая рацион питания и режим дня.
О чем расскажет наш портал: кардиология, лечение и профилактика сердечно-сосудистых заболеваний
Как указано на порталах по кардиологии и кардиохирургии, основными средствами, применяемых для терапии патологий сердца и сосудов являются:
- Альфа-адреноблокаторы (Празозин, Доксазозин, Теразозин) широко применяются для лечения тяжелых форм артериальной гипертензии, протекающей с гипертоническими кризами.
- Блокаторы кальциевых каналов (Дилтиазем, Фалипамил, Амлодипин). Применяют для лечения гипертонии, купирования приступов стенокардии, устранения симптомов ишемической болезни сердца.
- Антиагреганты и антикоагулянты (Гепарин, Клопидогрел, Тирофибан, Кардиомагнил). Назначают для профилактики и лечения инсультов, тромботических осложнений атеросклероза.
- Антиаритмические средства (Пропранолол, Атенолол, Амиодарон, Нибентан). Прописывают для нормализации сердечного ритма при синусовых тахикардиях, брадиаритмиях, экстрасистолии.
- Блокаторы ангиотензиновых рецепторов (Лозартан, Валсартан) показаны при гипертонии, сердечной недостаточности, ишемической болезни.
К мерам профилактики заболеваний сердечно-сосудистой системы относят в первую очередь изменение образа жизни, принципов питания, повышение физической активности. Кроме того, лечение подобных патологий должно сочетаться с иммунологией, гастроэнтерологией, коррекцией метаболизма. С развитием российских образовательных сайтов, портал кардиология приобретает все большее распространение не только среди специалистов, но и пациентов.
Противопоказания
ЧКВ в кардиологии – это неопасное хирургическое вмешательство, требующее тем не менее внимательного исследования общего состояния здоровья больного. Среди основных противопоказаний к чрескожному коронарному вмешательству кардиологи отмечают:
- устойчивость организма к антитромбоцитарной терапии;
- почечная недостаточность (ее острая или хроническая форма);
- дисфункции желудочно-кишечного тракта, в том числе продолжительные кровотечения;
- лихорадочные состояния (особенно при невозможности определения причин, спровоцировавших их возникновение);
- недавно перенесенный инсульт;
- анемия (средней и высокой степени);
- гипертензия (не поддающаяся контролю и медикаментозному воздействию);
- электролитные нарушения (при чем не только ярко выраженные, но и в скрытой форме);
- невозможность поддерживать контакт с оперируемым, например, по причине его нахождения в бессознательном или неадекватном состоянии;
- наличие тяжелого заболевания, на которое может оказать негативное влияние ЧКВ;
- отказ больного от послеоперационного медицинского сопровождения (при таких обстоятельствах невозможно контролировать потенциально опасные последствия для организма пациента);
- интоксикация;
- индивидуальная непереносимость ряда медикаментозных средств. В том числе анестезирующего типа;
- сердечная недостаточность в тяжелой форме.
В зависимости от количества и типа противопоказания врачом принимается решение о целесообразности проведения ЧКВ в конкретном случае. Отказ от коронарной пластики может быть временным, поскольку некоторые из перечисленных выше обстоятельств поддаются коррекции и частичному или полному устранению.
Коронарография в вопросах и ответах
Вопрос: что такое коронарография (КАГ, коронарная ангиография)?
Ответ:
коронарография – исследование сосудов сердца, позволяющее увидеть внутренний контур сосудов сердца на рентгенограмме. Чаще всего этот метод используется не для постановки диагноза, а для определения тактики оперативного лечения — т.е. врачи могут определить, возможно ли оперативное лечение, и выбрать наиболее предпочтительный вид операции.
#image.jpg
медицинскую формулировку этого термина Вы найдете здесь
Вопрос: как проводится это коронарография?
Ответ:
иглой пунктируют бедренную артерию в паховой области, альтернативный доступ — через лучевую артерию. Через иглу в просвет сосуда вводят тонкую проволоку (проводник), иглу удаляют. По проводнику в просвет сосуда вводят катетер (катетер представляет собой тонкую и гибкую полую трубку). Катетер на проводнике виден при рентгеноскопии.
Под рентгенконтролем кончик катетера устанавливается у устья коронарной артерии, после чего вводится специальное контрастное вещество. видимое в рентгеновском излучении. Выполняется ряд рентгеновских снимков в разных проекциях (под разными углами), что позволяет увидеть внутренние контуры сердца, места сужений (стенозов) или расширений (аневризм ).
Вопрос: необходим ли наркоз при проведении коронарографии?
Ответ:
исследование проводится под местной анестезией. т.е. пациент находится в сознании, обезболивается только место пункции. Обычно дополнительно вводят седативные (успокаивающие) препараты. Исследование не сопровождается болевыми ощущениями, все остальные чувства сохранены.
Вопрос: какие показания к проведению коронарографии?
Ответ:
в ответе на первый вопрос, мы уже отмечали, что КАГ чаще всего используется для определения
возможности и тактики оперативного вмешательства
. Т.о, показанием к коронарной ангиографии является решение о необходимости оперативного вмешательства у пациента и ишемической болезнью сердца. Решение о необходимости операции принимается пациентом на основании информации, полученной от врача. Если пациент категорически отказывается от хирургического вмешательства, то смысла в проведении коронарографии нет
В некоторых, чаще всего экстренных случаях, КАГ может использоваться как диагностическая процедура, когда состояние пациента не позволяет использовать иные методы диагностики, например, когда клиническая картина похожа на острый инфаркт миокарда, но уверенности в диагнозе нет. В таких случаях, если диагноз на исследовании подтверждается, то пациенту предлагают экстренное оперативное вмешательство.
Вопрос: есть ли противопоказания к коронарографии?
- непереносимость контрастного вещества почечная недостаточность, креатинин больше 150 ммоль/л недостаточность кровообращения 3-4 стадии неконтролируемая артериальная гипертензия декомпенсация сахарного диабета нарушения психики обострение язвенной болезни поливалентная аллергия эндокардит обострение тяжелых хронических заболеваний
Вопрос: какие осложнения могут развиться во время или после КАГ?
Чем ЧКВ отличаются от открытых операций на сердце
Чрескожное коронарное вмешательство отличается от открытых операций на сердце не только большей безопасностью, но и техникой своего проведения.
Помимо этого, среди характерных черт можно также выделить:
- отсутствие необходимости помещать человека под общий наркоз на продолжительное время (с возрастом, а также ввиду наличия ряда обстоятельств пациентам бывает сложно выходить из «медикаментозного сна»);
- менее долгий реабилитационный процесс (целостность кожного покрова после чрескожного коронарного вмешательства восстанавливается уже спустя несколько недель после проведения операции);
- большое количество противопоказаний, носящих «временный характер» (например, лихорадочные состояния, отказ больного от дальнейшего сопровождения или отсутствие возможности поддерживать контакт с оперируемым);
- отсутствие необходимости длительной подготовки к проведению операции (обычно наблюдающий пациента кардиолог рекомендует сдать анализы крови на выявление патологий, а также пройти ультразвуковое исследование отдельных систем организма и получить заключение узких специалистов).
Оборудование, используемое во время проведения ЧСВ менее дорогостоящее, чем «рабочие инструменты» хирургов, работающих с открытыми операциями на сердце. Это обуславливает возможность проводить медицинские манипуляции такого типа в большинстве больниц, имеющих кардиологическое отделение.
Риски вмешательства
ЧКВ, несмотря на простоту своего проведения, как и любое хирургическое вмешательство в кардиологии, подразумевает наличие ряда рисков.
Это не только отторжение организмом устанавливаемого в ходе операции стента, но и потенциально опасная возможность:
- повреждения стенки сосудов;
- возникновения беспричинных кровотечения (при чем не только внешних, но и внутренних);
- летального исхода;
- формирования тромбоза стентов;
- возникновения или прогрессирования уже существующего острого коронарного синдрома;
- развития рестеноза;
- заражения инфекцией мягких тканей;
- формирования ложных аневризмов;
- возникновения гематом (в том числе пульсирующих);
- разрыва коронарных артерий (несмотря на то, что риск возникновения такого последствия ЧКВ минимален, при таких обстоятельствах летальных исход пациента неминуем).
Несмотря на имеющиеся риски, важно понимать, что абсолютное большинство из них обусловлены не соответствующим обследованием общего состояния организма перед проведением чрескожного коронарного вмешательства.
В условиях следования рекомендациям кардиолога (врача необходимо выбирать с учетом его опыта, полученной квалификации, а также отзывов пациентов), риск возникновения непредвиденных ситуаций на операционном столе минимален.
Осложнения
Осложнения после проведения чрескожного коронарного вмешательства возможны по причине скрытой предрасположенности организма человека, например, к аллергическим реакциям или кровотечениям.
Помимо этого, на возникновение непредвиденных обстоятельств в течение операции и после нее может повлиять непрофессионализм хирурга, а также несоблюдение пациентом его рекомендаций перед ЧКВ.
Несмотря на то, что количество осложнений после ЧКВ стремительно сокращается, до сих пор, согласно статистике, имеются случаи:
- летальных исходов;
- провоцирование инфаркта миокарда;
- инсульта;
- возникновения обстоятельств, требующих незамедлительного проведения коронарного шунтирования;
- проявлений ишемических атак;
- осложнений состояний в области артериального доступа, сделанного врачами для удобства хирургических манипуляций;
- возникновения почечной недостаточности и ряда других проблем с мочевыделительной системой;
- аллергических реакций организма на рентгеноконтрастные вещества;
- замедления кровотока.
Перечисленные осложнения наиболее часто встречаются у пожилых людей, представительниц женского пола, людей, имеющих ожирение или дефицит массы тела, атеросклероз, а также у тех, кому проводят ЧКВ повторно.
Методы чрескожных коронарных вмешательств
ЧКВ в кардиологии – это инвазивное вмешательство, которое в зависимости от методики своего выполнения классифицируется на 2 типа:
| Разновидность чрескожного коронарного вмешательства | Краткая характеристика типа |
| Стентирование |
· Увеличение продолжительности жизни достигается путем нормализации кровотока и препятствования образованию застоев и тромбов |
| Коронарное шунтирование |
|
Метод чрескожного коронарного вмешательства определяется врачом только после полного обследования пациента. Ввиду наличия ряда противопоказаний к каждому из типа ЧКВ, специалист оценивает целесообразность проведения операции в зависимости от многих факторов (хронические заболевания, возраст пациента, непереносимость конкретных препаратов и так далее).
Чрескожные коронарные вмешательства
В настоящее время чрескожные коронарные вмешательства (транслюминальная баллонная дилатация, стентирование, эксимерная лазерная ангиопластика) играют важную роль в решении двух основных задач при ведении пациентов с ишемической болезнью сердца. Во-первых, они позволяют улучшить отдалённый прогноз, предотвратить развитие инфаркта миокарда и внезапную сердечную смерть, а, во-вторых, способствуют уменьшению частоты и/или снижению интенсивности стенокардитических приступов, обусловленных ишемией миокарда.
При этом нужно понимать, что вмешательства такого типа не устраняют саму причину данного заболевания, то есть не воздействуют непосредственно на атеросклероз. Они лишь нивелируют патофизиологическое влияние гемодинамически значимых атеросклеротических бляшек. При этом сам патологический процесс может прогрессировать далее, причём не только в других сегментах коронарного русла, но и в стентированном, и баллонированном участках венечной артерии.
Помимо этого, имплантация инородного тела, коим является стент, способна породить ятрогенную патологию — тромбоз имплантата, который может возникнуть и в позднем периоде. Для снижения риска развития коронарных и церебральных осложнений, а также вероятности летального исхода у пациентов, перенесших чрескожные коронарные вмешательства, необходимо с особым вниманием отнестись к мерам вторичной профилактики ишемической болезни сердца. В том числе, в соответствии с рекомендациями, полученными от лечащего врача при выписке из стационара, им следует увеличить свою физическую активность, учитывая полноту реваскуляризации сердечной мышцы, наличие перенесенного инфаркта миокарда либо хронической сердечной недостаточности и т.д.
Если больной без отягчающих факторов в анамнезе после полной реваскуляризации, буквально сразу после заживления места, где была произведена пункция, практически не имеет ограничений в плане физнагрузки, то лица с хронической сердечной недостаточностью или недавно перенесенным острым коронарным синдромом требуют специальной реабилитации с постепенным расширением уровня нагрузки. В целом, пациентам после чрескожного коронарного вмешательства, как и другим больным ишемической болезнью сердца рекомендуют не менее 30-60 минут умеренной аэробной активности (быстрая ходьба, домашние дела, работа на даче и т.д.) в течение нескольких дней в неделю (лучше, конечно, ежедневно).
Согласно многолетним клиническим наблюдениям, стентирование по сравнению с баллонной дилатацией в меньшей степени сопряжено с такими осложнениями, как рестеноз и острая окклюзия сосуда. В этой связи на современном этапе оно применяется всё чаще. Хотя, по сути, распространённое мнение о том, что стентирование коронарной артерии всегда предпочтительнее банального баллонирования, не основано на результатах рандомизированных исследований. Сведения о том, что имлантация стента обеспечивает получение лучших ангиографических и клинических результатов при меньшем количестве осложнений, имеются лишь в отношении достаточно ограниченного числа анатомических ситуаций. Поэтому в каждом отдельно взятом случае для достижения наилучшего эффекта при выборе методики следует ориентироваться на конкретно сложившуюся ситуацию.
(495) 506-61-01 — где лучше оперировать коронарные сосуды
Больница «Магдалена»
Стентирование
Стентирование — один из наиболее эффективных методов избавления больного от риска возникновения инфаркта, инсульта, а также постоянных приступов стенокардии. Оно помогает снабдить миокард необходимым количеством кислорода за счет установки сосудистого имплантата – стента.
Восстановление проходимости кровотока происходит под рентгенологическим контролем на протяжении всей операции. Хирурги, постоянно контролируя сердечный ритм оперируемого, вводят через катетер в тазобедренную артерию контрастное вещество.
Оно при смешивании с кровью заполняет сосуды, помогая врачам визуализировать область проведения работ. Наркоз при стентировании не требуется. Ввиду простоты и кратковременности операции достаточным является местное обезболивание, позволяющее врачам поддерживать контакт с оперируемым в процессе установки коронарных стентов.
С другой стороны, через плечевую артерию, вводится другой катетер со специальными «баллончиком», расширяющим внедренный ранее имплантат до размеров сосуда. В зависимости от состояния сосудистой системы и закупорки конкретной артерии, может устанавливаться не один, а 2 или даже 3 стента.
На заключительном этапе хирурги проверяют результат своей работы, оценивая, насколько беспрепятственно теперь проходит кровь по травмированному раннее коронарному сосуду.
Рекомендации после процедуры
Есть несколько советов:
- Нужно в течение пары часов или до суток находиться в клинике. В зависимости от того, что решит лечащий специалист или диагност.
- Обо всех проявлениях, нужно сообщать медицинскому персоналу. Это вопрос безопасности.
- По окончании мероприятия важно пить жидкость. Это позволит избежать образования тромбов.
- В течение 2-3 дней противопоказаны интенсивные физические нагрузки, равно как и перегрев, переохлаждение.
- Не стоит потреблять спиртное хотя бы на протяжении такого же срока.
Разновидности стентов
ЧКВ в кардиологии – это процесс, подразумевающий использование передовых изобретений. К одному из таких относится стент. Он представляет собой тонкую металлическую трубку, сформированную из мелких ячеек. После внедрения в организм стент раздувается до размеров сосуда специальным баллоном, вводимым через артерию.
Различия между его типами обусловлены многими факторами: материалом, используемыми при изготовлении, покрытием, наносимым поверхность, типом раскрытия после установки в сосуде и так далее.
Основная классификация подразумевает подразделение имплантатов на:
- Проволочные (при производстве используется 1 тип проволоки).
- Тубулярные (в основе их конструкции лежит трубка в форме цилиндра).
- Кольцевые (конструкция подразумевает наличие нескольких колец, скрепленных между собой).
- Сетчатые (внешне выглядят как сетка).
- Самораскрывающиеся (после установки в сосуд увеличиваются в нем до требуемых размеров без использования дополнительного оборудования).
- Раскрывающиеся с помощью «баллончика» (приобретают необходимый размер после «раздувания» приспособлением, вводимым через артерию).
Разновидность стента, выбранная хирургом для конкретного человека, зависит от места внедрения имплантата, а также наличия противопоказаний у самого оперируемого (например, аллергические реакции на металлический сплав).
Диагностика
К основным методам диагностики ДМЖП относятся:
- Электрокардиограмма. В ходе исследования определяется степень перегрузки желудочков, а также наличие и выраженность легочной гипертензии. Кроме того, у больных старшего возраста могут определяться признаки аритмии и нарушения проводимости сердца.
- Фонокардиография. С помощью ФКГ можно зафиксировать высокочастотный систолический шум в 3-4-м межреберье слева от грудины.
- Эхокардиография. ЭхоКГ позволяет выявить отверстие в межжелудочковой перегородке или заподозрить его наличие, исходя из нарушений кровообращения в сосудах.
- Ультразвуковое исследование. УЗИ оценивает работу миокарда, его структуру, состояние и проходимость, а также два очень важных показателя – давление в легочное артерии и величину сброса крови.
- Рентгенография. На рентгене органов грудной клетки можно увидеть усиление легочного рисунка и пульсации корней легких, значительное увеличение сердца в размерах.
- Зондирование правых полостей сердца. Исследование дает возможность выявить повышенное давление в легочной артерии и желудочке, а также повышенную оксигенацию венозной крови.
- Пульсоксиметрия. Метод определяет степень насыщенности крови кислородом – низкие показатели являются признаком серьезных проблем с сердечно-сосудистой системой.
- Катетеризация сердечной мышцы. С ее помощью врач оценивает состояние структур сердца и определяет давление в его камерах.
Антикоагулянтная терапия
Антикоагулянтная терапия практикуется врачами в профилактических целях для препятствования возникновения у пациента тромбоза и тромбоэмболии после проведения ЧКВ. Такие меры требуют от больного приема медикаментозных препаратов, препятствующих чрезмерной свертываемости крови.
Антикоагулянты, наиболее часто назначаемые людям после чрескожного коронарного вмешательства, бывают 2 типов:
- прямого действия (средства, активным компонентом которых является гепарин и герудин);
- непрямого действия (средства, включающие в свой состав варфарин, фениндион, аценокумарол, требуют накопления в организме больного).
Выбор конкретного типа терапии зависит от общего послеоперационного состояния больного, а также результатов анализов, взятых после чрескожного коронарного вмешательства.
Лечение миграции водителя ритма
Если дополнительное обследование сердечно-сосудистой системы не выявило никаких патологий, то и лечение не требуется.
Если же у вас обнаружили какие-либо отклонения, то методика терапии будет зависеть от разновидности заболевания.
Болезни, провоцирующие миграцию водителя ритма, и их лечение:
| Патология | Как лечат |
| Синдром слабости синусового узла | Устанавливают кардиостимулятор. |
| Ишемия сердца | Назначают статины (Ловастатин, Розувастатин), антиагреганты (Аспирин), бета-адреноблокаторы (Анаприлин), ингибиторы АПФ (Каптоприл). Для снятия приступа боли в сердце – Нитроглицерин. |
| Миокардит | Запрещают физические нагрузки на 1–2 месяца. Предписывают антивирусные (Римантадин) или противобактериальные (Цефтриаксон, Эритромицин) препараты. |
| Пороки сердечных клапанов | Назначают симптоматическое лечение сердечной недостаточности (диуретики, гликозиды, бета-адреноблокаторы, ингибиторы АПФ, антиагреганты, сосудорасширяющие). В тяжелых случаях проводят операцию по пластической реконструкции пораженного клапана или по его замене на протез. |
| ВСД по гипотоническому типу | Назначают ноотропы (например, Фенибут). Рекомендуют скорректировать образ жизни (заниматься физкультурой, исключить вредные привычки, больше времени проводить на свежем воздухе, отдыхать столько, сколько требуется вашему организму, включить в рацион больше овощей, фруктов, орехов, сухофруктов, рыбы). |
Техника
В зависимости от анамнеза оперируемого техника чрескожного коронарного вмешательства может варьироваться.
| Конкретный случай | Особенности техники ЧКВ |
| Чрескожное коронарное вмешательство при инфаркте миокарда | ЧКВ или «спасительное» ЧКВ при инфаркте выполняется в течение 12 ч с момента приступа. В этом случае врачи обычно экстренно катетеризируют пациента для последующей корректировки пораженной области. В случае успешности проведенной операции, пациент остается под наблюдением специалистов на несколько недель и подвергается медикаментозному лечению |
| При кардиогенном шоке | Такая операция будет эффективна только при ее проведении не позднее, чем в течение 18 ч с момента проявления симптомов. Техника такого ЧКВ требует введения катетера с расширяющим «баллончиком» в контралатеральную бедренную артерию. Это обеспечит прямой доступ к закупоренной артерии, целостность сосудов которой нарушается при кардиогенном шоке |
| При остром коронарном синдроме | При оперировании больного с острым коронарным синдромом необходимо использование стенты, выделяемые сиролимус. Это вещество, подавляющее внутренний иммунитет организма, способный отторгнуть встраиваемый во время ЧКВ имплантат |
| При ишемической болезни сердца | В случае работы с человеком, страдающим от ИБС, хирурги используют стенты с лекарственным покрытием. Целесообразность ЧКВ заключается только при поражении одного или двух сосудов коронарной артерии. В противном случае ЧКВ может не только быть бесполезным, но и спровоцировать кровотечение |
| При болезни коронарных артерий пересаженного сердца | При проведении операций на трансплантированном сердце обязательно требуется применение увеличенной дозы иммунодепрессантов вдове или втрое. Сам алгоритм выполнения ЧКВ идентичен традиционной последовательности действий |
Несмотря на то, что ЧКВ в кардиологии практикуется уже более 40 лет, известны случаи летальных исходов пациентов. В абсолютном большинстве это связано с неграмотно выбранной стратегией проведения операции или недолжном исследовании состояния организма до чрескожного вмешательства.
Во избежание непредвиденных реакций организма пациенту следует заранее ознакомиться с предстоящими медицинскими манипуляциями, задать лечащему врачу уточняющие вопросы, а также соблюдать все рекомендации специалиста при подготовке к ЧКВ.
Оформление статьи: Мила Фридан
Понятие Чкв в кардиологии — что это такое?
Чкв (чрескожное коронарное вмешательство) используют в кардиологии для возобновления движения крови по артерии сердца. Оно может предупредить инфаркт миокарда или уменьшить его распространение. Назначается в экстренном или плановом порядке. Абсолютные противопоказания – кровотечение и невозможность завести катетер по сосудистой сети.
Операция проходит в виде баллонного расширения места сужения и удаления бляшки, установки каркаса из металла (стентирование) или применяется лазерная реваскуляризация. Метод ЧКВ малотравматичный, так как нужен только прокол бедренной артерии, он уменьшает частоту приступов стенокардии и повышает переносимость нагрузок.
Минусом является риск повторной закупорки, поэтому важно пожизненно принимать препараты для уменьшения вязкости крови, придерживаться диеты, дозированной физической активности, отказаться от курения и злоупотребления алкоголем.
Чкв в кардиологии — что это такое
Расшифровка ЧКВ – чрескожное коронарное вмешательство, оно применяется в кардиологии для восстановления проходимости артерии сердца.
Рекомендуется при атеросклерозе сердечных сосудов – стенокардии, инфаркте миокарда. Чрескожным называется потому, что в сосуд проникает катетер, введенный через кожу.
Для этого обычно используется бедренная артерия, а ход инструментария отслеживается при помощи рентгенографии.
Существует 3 способа ЧКВ – баллонная ангиопластика, стентирование и лазерная реваскуляризация. В первом случае просвет расширяется при помощи раздувающегося баллона, он раздавливает бляшку, во втором дополнительно в эту зону ставят стент (каркас из металла), а в третьем лучи лазера разрушают скопления холестерина.
Рекомендуем прочитать статью о ЧПЭФИ сердца. Из нее вы узнаете о преимуществах и недостатках метода, показаниях к ЧПЭФИ сердца, а также о том, как проводится чреспищеводное электрофизиологическое исследование.
А здесь подробнее о разрыве миокарда.
Показания к ЧКВ
К показаниям для проведения операции ЧКВ относятся:
- инфаркт миокарда;
- стенокардия с нестабильным течением или предынфарктным состояниям (приступы становятся чаще и сильнее, есть нарушения ритма, типичные изменения ЭКГ, ферментов крови, сердечная недостаточность);
- стабильная стенокардия при устойчивости к медикаментам или противопоказаниях для их постоянного применения;
- нестабильная атеросклеротическая бляшка (опасная в отношении инфаркта), обнаруженная при обследовании;
- сужение просвета сосуда после операции аортокоронарного шунтирования или уже проведенном ранее стентировании.
Противопоказания к проведению
Невозможно провести ЧКВ только при обширном кровотечении (нельзя принимать потом противосвертывающие препараты) и распространенном поражении сосудистой сети, когда катетер сложно завести в место сужения. Все остальные противопоказания к ангиопластике врач оценивает только в индивидуальном порядке, сопоставляя риск от операции и ее отсутствия:
- просвет артерии до 3 мм, а участок сужения более 20 мм;
- множественные изменения коронарных сосудов;
- низкая свертывающая активность крови, анемия;
- поражение сосудов в конечностях (особенно бедренной), через которые будет вводиться катетер;
- невозможность провести коронарографию из-за непереносимости контрастных веществ;
- артериальная гипертензия, которую не удается контролировать медикаментами;
- высокая температура тела, инфекция, обострение воспаления;
- декомпенсированный сахарный диабет;
- противопоказания для применения препаратов для разжижения крови после операции (помимо кровотечения);
- недостаточность функции почек, печени;
- нарушение кровообращения в мозговых артериях;
- болезни психики;
- новообразования;
- поражение клапанов сердца;
- бактериальный эндокардит;
- ревматизм, миокардит.
Методики выполнения ЧКВ
ЧКВ проводится несколькими способами, при этом многие подходы одинаковые:
- подготовка – коронарография, анализы крови: общий, биохимия с почечными и печеночными тестами, сахар, холестерин, свертывание, на инфекции (вирусный гепатит, ВИЧ, сифилис), ЭКГ, УЗИ сердца и сосудов конечностей;
- местное обезболивание в области проекции бедренной артерии, разрез 2-3 мм;
- введение проводника и контрастного вещества;
- определение участка сужения;
- приближение катетера к месту расположения бляшки.
В дальнейшем, в зависимости от способа восстановления кровотока, расширяется баллончик и раздавливается холестериновая бляшка, устанавливается стент или разрушается атероматозные отложения лучами лазера.
После того, как восстановлен коронарный кровоток, инструментарий извлекают и накладывают давящую повязку на бедро.
Как проводят ЧКВ со стентированием
Если ЧКВ проходит со стентированием, то после раздувания баллоном в просвет сосуда устанавливают металлическую конструкцию – стент. Он вначале проходит в свернутом виде, а потом расправляется в месте сужения. Его установка не дает спадаться стенкам артерий, а также медикаментозное покрытие предупреждает повторную закупорку.
ЧКВ со стентом может быть методом лечения инфаркта миокарда, тогда его проводят в экстренном порядке в первые 6 часов, реже на протяжении 12. Если целью является предупреждение сосудистой катастрофы, то операция будет плановой, после углубленного обследования, что помогает избежать многих осложнений.
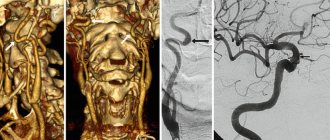
Коронарография сосудов сердца
Стентирование занимает около 2 часов. На протяжении ЧКВ бывают боль или неприятные ощущения в сердце, жжение за грудиной. По окончании всех манипуляций больной поступает в послеоперационную палату для постоянного наблюдения – контроля ЭКГ, артериального давления, пульса, ему проводят анализы крови и мочи для исключения нарушений коронарного кровообращения.
Через сутки при плановой и через 2-3 дня при экстренной операции можно находиться в обычной палате, при отсутствии осложнений выписывают пациента для реабилитации по месту жительства.
Преимущества первичного чрескожного коронарного вмешательства в отличие от обычной операции
К преимуществам чрескожного коронарного вмешательства (по сравнению с шунтированием) относятся:
- не нужен общий наркоз, вентиляция легких, переход на искусственное кровообращение, вскрытие грудины;
- не требуется длительного восстановления;
- эффективность в отношении нормализации кровотока сопоставима – прекращаются боли в сердце или появляются реже;
- ниже риск нарушений кровотока мозга, послеоперационной пневмонии.
Но при ЧКВ чаще бывает закупорка стента или повторное сужение места расширения, что требует еще одной операции. Это осложнение встречается у каждого пятого пациента через 6-9 месяцев.
К недостаткам любого метода оперативного улучшения коронарного кровообращения относится симптоматический эффект.
Это означает, что таким образом можно убрать препятствие для движения крови, облегчить боли в сердце, но нельзя вылечить атеросклероз.
Поэтому пациентам требуется длительная медикаментозная профилактика повторной закупорки артерий, препараты, снижающие вязкость крови, изменения образа жизни.
Используемые аппараты
Проводится операция стентирования сосудов сердца при помощи такого оборудования:
- рентгенологический аппарат;
- мониторы для отображения движения инструментов по сосудам;
- проводник с катетером и расширяющимся баллончиком или излучателем лазерных лучей;
- стенты – каркасы из металла, обычные или с лекарственным покрытием, инертными материалами.
Смотрите на видео о стентировании сосудов сердца:
Виды стентов
Существует несколько разновидностей стентов:
- обычные металлические без покрытия – дешевле остальных, сделаны из стали или кобальтовых, никелевых сплавов, танталовые, широко используются, а многие кардиохирурги признают их точно такими же по конечному эффекту, как и более дорогие;
- покрытые медикаментами – лекарства предупреждают воспаление, образование тромбов и нарастание ткани на стент;
- инертные – имеют напыление золота, титана или карбида кремния, не вступают в реакцию с кровью и стенками артерий;
- с двойным покрытием – одновременно предупреждают закупорку и разрастание мышечного слоя;
- саморассасывающиеся – через 36 месяцев растворяются, постепенно выделяют в кровь препараты, препятствующие закупорке сосуда.
Виды стентов
Антикоагулянтная терапия
Всем без исключения пациентам после ЧКВ необходимо принимать препараты для снижения свертывания крови – антикоагулянты (Варфарин), тормозящие соединение тромбоцитов – антиагреганты (Плавикс, Кардиомагнил). Обычно их назначают на 1 месяц, а затем пациент проходит обследование, включающее ЭКГ с нагрузочными пробами, анализы крови, мочи, осмотр гастроэнтеролога и других специалистов при необходимости.
По полученным результатам изменяется доза, схема приема. В дальнейшем ежемесячно необходимо контролировать коагулограмму, а остальные методы диагностики рекомендуют раз в 3-6 месяцев. Препараты для разжижения крови в поддерживающей дозе нужно принимать не менее 1 года.
В медикаментозную терапию также включают таблетки для:
- снижения уровня холестерина – Крестор, Вазилип;
- нормализации тонуса сосудов и давления крови – Престариум, Диротон;
- улучшения обменных процессов в сердечной мышце – Милдронат, Предуктал.
Возможные риски
Основной риск после проведения ЧКВ – это рестеноз. Так называется повторная закупорка коронарного сосуда. Она может стать причиной возобновления боли в сердце и даже развития инфаркта. Установлены категории больных, у которых вероятность рестеноза высокая:
- курящие;
- страдающие алкоголизмом;
- женщины;
- с сахарным диабетом;
- нарушающие рекомендации по диете и физической активности;
- в возрасте от 65 лет;
- с избыточным весом тела;
- перенесшие ранее инфаркт.
Осложнения после
После операции стентирования возможны такие осложнения (помимо рестеноза):
- повышение температуры – считается нормой рост до 37,3 градусов в первые 2-3 дня, потом это признак инфицирования;
- кровотечение из бедренной артерии, где был заведен катетер;
- нарушение функции почек из-за введения контраста – боли в пояснице, учащенное мочеиспускание;
- травмирование сосуда катетером;
- аритмия, остановка сокращений сердца, инфаркт (частота ниже 1%).
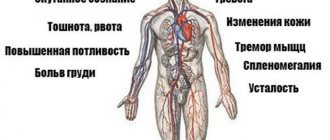
Они, как правило, проявляются в ранний послеоперационный период, пока пациент находится в стационаре. После выписки опасными симптомами, требующими срочного обращения к врачу, являются:
- лихорадка,
- озноб,
- сильная боль в грудной клетке,
- жжение за грудиной,
- ощущение перебоев ритма,
- внезапная слабость,
- потливость.
Результаты проведения
В результате установки стента:
- останавливается распространение уже возникшего инфаркта или предупреждается его появление при предынфарктном состоянии;
- течение стенокардии становится легче – приступы возникают при более высокой физической нагрузке, они короче по времени, снимаются меньшей дозой медикаментов;
- у больного возрастает качество жизни, так как увеличивается активность, есть шанс полностью восстановить трудоспособность;
- понижается риск смертельного исхода от инфаркта, аритмии и сердечной недостаточности.
Жизнь после
После операции на первое время устанавливают ограничения:
- на первые сутки не рекомендуется чрезмерная физическая активность, управление автомобилем;
- на 7-10 дней под запретом ванна, подъем тяжести от 3 кг, быстрый подъем по лестнице, занятия спортом (полезна размеренная ходьба, но без появления усталости), половые контакты;
- на 30-45 дней противопоказано загорание, пребывание в сауне, переохлаждение, резкая смена климата.
В первый месяц происходит восстановление организма, необходимо постепенное расширение физической активности. Рекомендуется дозированная ходьба и лечебная, дыхательная гимнастика по 30-45 минут в день.
Ежедневно нужен контроль пульса и давления, нельзя допускать их повышение свыше 90 ударов за минуту и 130/85 мм рт. ст. Запрещено курение, злоупотребление алкоголем. Пациентам требуется снижение веса при ожирении.
Питание после ЧКВ
Диета является одним из обязательных условий реабилитационного периода, нужно исключить из рациона:
- жирное мясо (свинина, баранина, утка), субпродукты;
- все колбасные изделия;
- полуфабрикаты;
- консервы;
- копчения, соления, маринады;
- магазинные соусы;
- маргарин, сметанные и сырные продукты;
- жирные сливки, сметану и творог выше 9% жира, сливочное масло (можно до 20 г);
- нектары, сладкую газировку;
- торты, пирожные.
Разрешены:
- первые блюда из овощей и круп (без мяса и рыбы);
- отварные, паровые, запеченные овощи;
- нежирная курица и рыба (нельзя обжаривать или тушить с маслом);
- овощной салат с заправкой из трав и лимонного сока, чайной ложки растительного масла;
- фрукты, ягоды;
- цельнозерновой хлеб и с отрубями, каши, хлебцы;
- свежеприготовленные кисломолочные напитки без сахара, творог 2-5%, 1-2 столовые ложки сметаны 10% в день;
- яйца для омлета, пашот, отварные – 3 желтка в неделю, белок можно каждый день;
- бобовые – фасоль, чечевица, горох;
- семечки и орехи, мед – 1-2 столовые ложки.
Стоимость процедуры
Для каждого пациента цена стентирования будет установлена в зависимости от числа и вида стентов. В среднем установка одного составляет 74 000 рублей. Эта стоимость может меняться в зависимости от необходимости дополнительного обследования и категории клиники.
Рекомендуем прочитать статью о картировании сердца. Из нее вы узнаете о том, что такое метод дисперсионного картирования ЭКГ, возможностях цветного картирования сердца и расшифровке результатов.
А здесь подробнее об обследовании сердца на кардиовизоре.
ЧКВ в кардиологии нужна для восстановления просвета коронарной артерии. Операция малотравматичная, катетер в сердце проводится через бедренную артерию. Восстановительный период длится около месяца. Есть опасность повторной закупорки через полгода.
Источник: https://CardioBook.ru/chkv-v-kardiologii-chto-eto-takoe/