Что такое увеличенное сердце
В медицине увеличение объема сердца называют термином кардиомегалия или бычье сердце. Изменение в размере главного органа обусловлено расширением миокарда и одной из камер (слева или справа). Такое патологическое явление называют гипертрофией. В основном при патологии увеличен левый желудочек, реже – правый.
В норме у взрослого человека ширина сердца составляет 9,5 см, длина – 11 см, толщина стенки – 7см, а вес – 250 г. Часто сердце увеличено в размерах у профессиональных спортсменов, беременных и подростков. Нередко аномалия появляется из-за продолжительного стресса.
Внимание! Кардиомегалия не является самостоятельной патологией, т.е. она развивается на фоне других заболеваний. Болезнь в основном выявляют у людей пожилого возраста. Диагностировать кардиомегалию легко. Как правило, сложности возникают при определении схемы лечения.
Врожденный порок сердца
Наличие данного заболевания педиатр может обнаружить сразу после рождения малыша. Нередко исходя из данных УЗИ, которые проводятся во время беременности, врачи могут поставить диагноз.
Патология возникает очень рано, в первые недели беременности, когда происходит формирование сердца. Бывает, что порок сердца проявляется у малышей только на 5 день жизни. При прослушивании его можно обнаружить шумы в области сердца. Чем раньше обнаружилась проблема, тем лучше для малыша.
Если болезнь начнет прогрессировать, то человек может умереть.
Одна из самых частых разновидностей порока — отсутствие третьей стенки клапана. Человек может жить долгое время и прекрасно себя чувствовать. Но две стенки износятся намного быстрее, чем положенные три.
И в итоге здоровье больного начнет резко ухудшаться. Стадию заболевания можно выявить на УЗИ.
Некоторые разновидности пороков не имеют симптомов, врачи могут выявить наличие недуга уже во взрослом возрасте при наличии других симптомов и отклонений.
Причины
Иногда увеличение сердца влево происходит самостоятельно по неизвестным причинам. Но чаще орган становится большим под воздействием неблагоприятных факторов, которые заставляют его интенсивней работать. Синдром большого сердца может возникнуть вследствие многих причин. К самым распространенным относятся:
- Врожденные пороки сердца (ВПС). Нарушение развивается у ребенка еще в утробе матери. Если порок незначительный, то сердце увеличивается постепенно или же вообще никогда не изменяется. Признаки кардиомегалии могут проявиться сразу после рождения, когда наблюдаются обширные пороки.
- Высокое значение кровяного давления. При нормальном АД миокард легко справляется с давлением, создаваемым сосудистой системой. При высоких показателях орган испытывает повышенную нагрузку. Он начинает наращивать массу, увеличивая левый желудочек.
- Заболевания сердечно-сосудистой системы. Например, после инфаркта миокарда некоторая область сердечной мышцы отмирает. На истощенном, пораженном участке образуется шрам. Чтобы компенсировать это нарушение, другие (здоровые) части миокарда начинают интенсивно работать. Постепенно сердце расширяется.
- Клапанная болезнь. Изначально увеличение органа при болезни клапанного аппарата относили к норме. Ведь большой орган на время компенсировал возникшие клапанные изменения. Если сердце значительно увеличится в объеме, то велика вероятность ослабления миокарда и развития сердечной недостаточности.
К увеличению сердца также могут привести следующие заболевания и состояния:
- перикардит – скопление жидкости около сердца;
- кардиомиопатия – поражение сердечной мышцы;
- ревматическая болезнь сердца, появившаяся из-за частых ангин, тонзиллитов;
- анемия – снижение количества эритроцитов в крови;
- гипотиреоз, гипертиреоз – болезни щитовидной железы;
- гемохроматоз – генетическое заболевание, связанное с нарушением обмена железа в организме;
- амилоидоз – системная болезнь, которая обусловлена патологическим отложением в тканях амилоида;
- хронические патологии легких (бронхиальная астма);
- почечная и печеночная недостаточность;
- сахарный диабет, ожирение;
- сильные стрессы, переживания.
Внимание! Часто увеличена левая сторона сердца, когда человек курит и злоупотребляет алкогольными напитками.
Риск появления кардиомегалии увеличивается вдвое при сочетании нескольких причин развития. Например, если у человека одновременно наблюдается сахарный диабет и гипертония. Тромбоэмболия легочной артерии, сердечный приступ (правосторонний), легочная гипертензия, недостаточность трехстворчатого клапана – причины, которые приводят к увеличению правого желудочка.
Первая помощь при низком пульсе
При нормальном и низком давлении поможет:
- прием настоек с тонизирующим эффектом (левзея, элеутерококк, женьшень);
- крепкий чай, кофе с сахаром, медом;
- контрастный душ;
- черный шоколад 2-3 дольки;
- энергичное растирание ушей ладонями, массаж мочки;
- горчичник на грудную клетку по центру грудины под ключицами на 2 минуты.
При повышенном давлении возможно принять мочегонное (Гипотиазид, Фуросемид). Эти средства поднимут частоту пульса, но если причина в заболевании, то эффект будет кратковременным.
Смотрите на видео об оказании помощи при снижении пульса:
Патогенез
Механизм развития кардиомегалии зависит от причин, которые привели к нарушению. Гипертрофия левого желудочка в основном встречается у людей, имеющих ишемическую болезнь сердца, гипертонию или метаболический синдром (ожирение). Миокард начинает интенсивней работать при недостаточном поступлении кислорода, постепенно увеличиваясь в размере.
Немного другой механизм развития наблюдается при клапанном пороке и стенозе. При этих нарушениях кровь не полностью поступает в соседний отдел сердца, что приводит к растяжению одной из камер. При отсутствии лечения происходит значительное увеличение не только левого желудочка, но и предсердия. В более тяжелых случаях развивается гипертрофия всего органа.
Низкий пульс у пожилого человека
У пожилого человека низкий пульс может быть симптомом возрастных изменений сердца и сосудов, атеросклероза, кардиосклероза. Перед тем, как повысить его частоту, требуется полное обследование.
Какой должен быть ЧСС в норме
Частота сердечных сокращений зависит от возраста. Средние показатели нормы у женщин и мужчин приведены в таблице.
| Возраст | Минимум | Норма | Максимум |
| 60–70 лет | 50–55 | 60–70 | 160–170 |
| 70–80 лет | 50–55 | 60–70 | 150–160 |
| 80–90 лет | 45–50 | 55–65 | 140–150 |
| 90 лет и старше | 40–45 | 55–65 | 130–140 |
Причины изменения частоты
В группе риска замедления ритма сердечных сокращений находятся пациенты:
- перенесшие инсульт, инфаркт, страдающие стенокардией;
- с низкой двигательной активностью, находящиеся на постельном режиме;
- при наличии хронических воспалений органов пищеварения – язва желудка, холецистит, панкреатит;
- с сахарным диабетом;
- принимающие лекарственные препараты из группы – бета-блокаторов, сердечных гликозидов, для снижения давления.
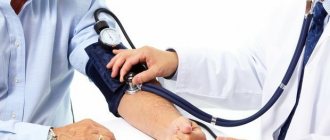
Как повысить у женщин и мужчин
Для начала проводится обследование – ЭКГ, в том числе и суточная регистрация, УЗИ сердца, нагрузочные пробы, чтобы установить, какой должен быть пульс в соответствии с возрастом и сопутствующими заболеваниями
В зависимости от диагноза и проявлений брадикардии для повышения пульса у мужчин и женщин используют:
- препараты или отмену медикаментов, вызывающих замедление ЧСС;
- заместительную терапию гормонами при недостаточности щитовидной железы, надпочечников;
- тиазидные мочегонные при избытке калия;
- растительные средства с тонизирующим эффектом;
- установку кардиостимулятора.
Смотрите на видео о повышении показателей пульса:
Почему возникает низкий пульс при нормальном давлении
Нормальное давление и низкий пульс чаще всего бывают при нейроциркуляторной дистонии, а также реакции на смену климата, атмосферного давления, холод. Причиной являются также:
- прием препаратов для снижения давления;
- обменные нарушения в миокарде – кардиомиопатия при климаксе, сахарном диабете, миокардиодистрофия;
- язвенная болезнь, мочекаменная, желчекаменная (при болевом приступе);
- восстановление после продолжительной инфекции.
Это состояние не опасно, особенно если нет сильной слабости и головокружения. Редкий пульс является нормой при наследственной предрасположенности, достаточной тренированности организма. Пониженный ритм сокращений и хорошее самочувствие, адекватная переносимость физических нагрузок означают маленький риск наличия сердечных болезней.
Миокардиодистрофия — одна из причин низкого пульса при нормальном давлении
Изменения ЧСС при высоком давлении
Брадикардия и высокое давление характерны для заболеваний щитовидной железы и почек, гипертрофической и дилатационной кардиомиопатии (утолщение миокарда и расширение полостей желудочков). Такое сочетание бывает и при применении медикаментов для лечения гипертонической болезни. При медленном ритме и гипертонии ухудшается питание сердечной мышцы, возникает недостаточность кровообращения.
Почему падает при низком АД
Замедленный пульс и низкое давление возникают при:
- занятиях спортом,
- беременности на поздних сроках,
- переохлаждении.
К заболеваниям, протекающим с гипотонией и брадикардией, относятся:
- недостаток притока крови к сердцу – атеросклероз коронарных артерий, ишемическая болезнь с приступами стенокардии;
- инфаркт, постинфарктный кардиосклероз (рубцы в миокарде);
- врожденные аномалии строения синусового узла (вырабатывает импульсы для сокращений), синдром его слабости.
Ишемическая болезнь сердца вызывает низкий пульс при низком давлении
Пульс и давление резко падают при состояниях, нередко опасных для жизни:
- сложное нарушение ритма сердца;
- закупорка ветвей легочной артерии (тромбоэмболия);
- сосудистый коллапс (обморок);
- острое отравление;
- развитие обширного инфаркта миокарда;
- тяжелая инфекция.
Симптомы
У некоторых людей признаки расширенного сердца отсутствуют. Другие, наоборот, жалуются на следующие симптомы:
- изменение сердечного ритма (часто аритмия);
- одышка, несвязанная с физической активностью;
- отек конечностей;
- боль в груди;
- повышенная утомляемость;
- шум в ушах;
- головная боль;
- головокружение;
- обморок (редко);
- кашель (при легочной патологии);
- нарушение сна.
Клинические проявления более ярко выражены при гипертрофии левого желудочка.
3Почему растут правые отделы?
Артериальная гипертензия
Левый желудочек и предсердие соединены друг с другом через двустворчатый клапан. Соответственно повреждения данного клапана могут вызывать увеличение левых отделов. Клапанная митральная патология может носить врожденный характер, сужение или недостаточность может развиваться и вторично. Также увеличение левого желудочка часто встречается при таких пороках сердца как стеноз аорты, чаще всего это врожденный порок. Напомним, что аорта — главный выносящий сосуд из левого желудочка.
Но причиной номер 1 по частоте встречаемости увеличения левого желудочка становится «ее величество» артериальная гипертензия! Высокое давление крови у гипертоников со стажем деформирует кардиальные отделы: вначале левый желудочек, затем предсердие. Ожирение и лишний вес также негативно сказываются на вышеуказанных сердечных камерах. Стоит отметить наследственный фактор в развитии гипертрофии левого желудочка — наследуемые формы гипертрофической, дилатационной кардиомиопатии.
Трикуспидальная недостаточность
Между правым желудочком и предсердием расположен трехстворчатый клапан, а также правые отделы находятся в непосредственной близости с легкими. Заболевания легких, такие как обструктивная болезнь, тяжелые, частые бронхиты, дыхательная недостаточность, повышают давление в малом круге кровообращения, тем самым создавая повышенную нагрузку на правые отделы, из-за чего может происходить их увеличение.
Врожденная или приобретенная недостаточность 3-хстворчатого клапана, трикуспидальная недостаточность также служит причиной изолированного увеличения правых камер. Выделяют отдельную аритмогенную правожелудочковую кардиомиопатию, в происхождении которой большую роль играет наследственный характер передачи заболевания.
Диагностика
Прежде всего, кардиолог собирает анамнез пациента. Затем проводит пальпацию и простукивание органа. Клинические симптомы этого патологического состояния характерны для многих сердечно-сосудистых заболеваний. Поэтому для подтверждения диагноза врач назначает следующие исследования:
- Рентгенография. Рентген грудной клетки позволяет увидеть застой крови и тень от увеличенного сердца. При выявлении на рентгене таких признаков проводят дополнительные тесты.
- Электрокардиография (ЭКГ). Исследование помогает оценить физиологическое состояние сердечной мышцы и ее работу.
- Ультразвуковое исследование (УЗИ). Эхокардиография – исследование, направленное на выявление изменений органа, оценку размеров сердца и его клапанного аппарата.
- Магнитно-резонансная томография (МРТ), компьютерная томография (КТ). Самое современное и информативное исследование, позволяющее точно определить заболевания сердца.
Кроме того, потребуется общий анализ крови и мочи, биохимический и иммунологический анализ крови.
Внимание! Иногда проблему выявляют случайно, на флюорографии. Хотя это не всегда означает развитие сердечной патологии.
Приобретенный тип
Взрослый может получить изменение гемодинамики после перенесенного ОРВИ, ангины, если не было проведено своевременное лечение или больной прервал его, до конца не долечив болезнь. Вследствие этого развивается ревматическое поражение сердца. Ему подвержены лица со сниженным иммунитетом, у которых организм просто не может справиться со стрепто- или стафилококковой инфекцией. Поэтому не стоит игнорировать лечение простудных заболеваний, чтобы не дать толчок для развития сердечных пороков.
Патология может развиваться по компенсированному типу, когда симптомы нарушения кровообращения не выражены, поскольку работа сердца не нарушена. Субкомпенсированная форма может означать, что пациент не чувствует недомогания в состоянии покоя. Дискомфорт возникает при физической работе. Главный показатель декомпенсированной степени – проявление сердечной недостаточности без нагрузки.
При проведении УЗИ узнают стадию нарушения гемодинамики внутри сердца. Она бывает слабо, средне или сильно выраженной. По месту расположения изъяна – лево или правосторонний. Кроме этого выделяют поражение одного клапана, нескольких (многоклапанный), а также сочетание дефекта клапанов и сужения сосудов.
Наиболее часто диагностируют ревматический тип поражения сердца у взрослых. Это последствие ревматизма, который является осложнением инфекционных болезней. Поражает он в основном соединительные ткани и сердечную систему человека. Он проявляется недостаточной функцией клапанов, которые неплотно смыкаются, способствуют нарушению оттока крови, провоцируют застойные процессы вначале малого круга кровообращения, а затем большого.
Не у всех больных на фоне перенесенного инфекционного заболевания развивается ревматизм, ведущий к пороку. Играет значимую роль преобладание наследственного фактора.
Аортальная форма
Патология заключается в изменении структуры и дисфункции клапанной системы сердца. Это ведет к тому, что:
- аортальный клапан неплотно смыкается;
- сужается устье аорты;
- соединение этих двух нарушений.
Такие дефекты выявляют еще при рождении и с возрастом они развиваются, приводя к серьезным нарушениям работы органов и систем, впоследствии вызывая инвалидность. Кроме общих факторов, способствующих заболеванию, спровоцировать патологию может:
- гипертония;
- травма в области сердца;
- возрастное расширение аорты;
- атеросклероз и кальцинирование клапана.
Визуально кардиолог наблюдает у пациента:
- бледную кожу;
- сильную пульсацию шейных артерий;
- усиленное сердцебиение;
- сужение и расширение зрачка (реакция на фазы биения сердца).
Также врач определяет увеличение мышечного органа, слышит шумы при сокращении. В начальной стадии заболевания медицинская помощь не оказывается. Таким пациентам дается рекомендация по коррекции режима труда и отдыха. Если профессия больного связанна с переносом тяжестей, долгим рабочим днем, с постоянным физическим трудом, то советуют поменять место работы. Кроме этого следует избегать эмоциональных нагрузок.
При прогрессировании заболевания и переходе его к 3 — 4 степени, больному проводится медикаментозная терапия.
- Блокираторы кальциевых каналов («Анипамил», «Фалипамил») – лекарство нормализует сердечный ритм, снижает силу удара.
- Диуретик («Фуросемид», «Лазикс») – препарат повышает мочевыделение, выводит из организма избыток жидкости.
- Сосудистое лекарственное средство («Гидралазин», «Диазоксид») – снимает сосудистый спазм.
- Бета-адреоблокаторы («Бисопролол», «Метопролол») – регулируют частоту сердечных сокращений.
Если терапевтический метод терапии оказался безрезультатным и заболевание продолжает прогрессировать, то показано оперативное вмешательство.
Лечение расширения сердца
Тактику терапии определяет лечащий врач после проведения всех диагностических мероприятий. В зависимости от первопричины проблемы и тяжести состояния, лечение может быть как консервативным, так и радикальным.
Медикаментозная терапия
Если в появлении кардиомегалии виноваты сердечно-сосудистые патологии, то врач назначает медикаменты следующих групп:
- диуретики;
- бета-блокаторы;
- антикоагулянты;
- антиаритмические средства;
- блокаторы ангиотензина;
- антигипертензивные препараты;
- бронхорасширяющие лекарства.
Цель медикаментозной терапии – нормализовать работу миокарда, предотвратить образование тромбов, понизить артериальное давление, снизить риск появления осложнений и сердечного приступа.
Внимание! Обычно пациенту с увеличенным сердцем показан пожизненный прием лекарственных средств.
Хирургическое вмешательство
Если большой орган представляет опасность пациенту, т.е. может привести к серьезной сердечной недостаточности или аритмии, то врач рекомендует провести операцию. Учитывая степень увеличения, хирург-кардиолог может воспользоваться одним из методов хирургического вмешательства:
- шунтирование коронарной артерии;
- имплантация специального устройства, стимулирующего работу желудочков;
- реконструкция или замена клапана на искусственный аппарат;
- операция по пересадке сердца.
Метод пересадки применяют только в самых тяжелых случаях, когда растет риск развития тяжелых осложнений и кардиомегалия угрожает жизни пациента.
Способы народной медицины
В качестве дополнения к основному лечению можно воспользоваться следующими рецептами растительных отваров:
- Для приготовления потребуется (по 50 г.) зверобой, березовые почки, цветки ромашки, плоды боярышника, цветки бессмертника. На стакан кипятка берут столовую ложку измельченного сбора. Состав выдерживают на водяной бане в течение 15 минут. Полученное средство процеживают. Принимают 3 раза в день по ¼ стакана перед едой. Курс лечения – 1-2 месяца.
- Берут корневище валерианы и плоды фенхеля (по 200 г.), плоды боярышника и пустырник (по 100 г.). Измельченные компоненты (1 ст.л.) заливают стаканом кипятка, выдерживают 15 минут на водяной бане. Затем настаивают в течение двух часов. Готовое средство пьют после еды по ¼ стакана 3 раза в день. Длительность лечения – 1 месяц. Курс можно повторить через 3 месяца.
Изменения в образе жизни
Людям с увеличенным сердцем следует пересмотреть свой образ жизни. В первую очередь, нужно изменить свои пищевые привычки. Снизить симптомы, уменьшить нагрузку на сердце можно, соблюдая диету. Из рациона исключают любую вредную пищу (жирную, копченую, соленую, маринованную, жареную и т.д.).
В меню должно входить больше фруктов, овощей. Блюда готовят на пару, запекают или отваривают. Предпочтение лучше отдавать нежирным сортам мяса, морепродуктам, бобовым.
Улучшить состояние можно с помощью таких способов:
- Занятия спортом. Если сердце слабое, то показаны кардиологические нагрузки (ходьба, плавание). Вид физической нагрузки должен определять лечащий врач. Сочетая диету с занятием спортом можно быстро похудеть, что положительно скажется на работе сердца.
- Отказ от вредных привычек. Избыточное употребление алкоголя и курение негативно воздействуют на сердечно-сосудистую систему, увеличивая нагрузку на сердце. Поэтому при кардиомегалии следует навсегда избавиться от вредных привычек.
- Регулярно посещать врача. Пациентам с большим сердцем нужно чаще показываться специалисту для предупреждения развития осложнений.
Кардиомегалия или увеличение сердца?
Ежегодно в мире от сердечно-сосудистых патологий погибают сотни тысяч граждан. В большинстве случаев причиной тому служит несвоевременное обращение к врачу и ухудшение состояния сердечной деятельности.
Увеличение органа бывает связано с развитием гипертрофии желудочков, скоплением продуктов обмена веществ и неопластическими процессами. Кардиомегалия нередко возникает и у здоровых людей, сюда относятся спортсмены и беременные женщины.
Объем сердца у каждого человека варьируется в разных пределах. Если говорить о половых различиях, то у мужчин этот орган больше, чем у женщин. Так на возрастную категорию от 20 до 30 лет приблизительным объемом сердца будут следующие значения:
- женщины – 580 см3;
- мужчины – 760 см3.
Также эта цифра зависит и от массы тела. Ставить диагноз кардиомегалия нужно только после тщательного исследования, ведь в некоторых случаях небольшое увеличенное сердце является нормой, которая для каждого человека строго индивидуальна.
Осложнения, прогноз
Если кардиомегалию не лечить, то могут возникнуть осложнения. К самым опасным из них относятся:
- сердечная недостаточность;
- клапанная недостаточность;
- инфаркт;
- инсульт;
- тромбоэмболия.
Все эти состояния могут привести к летальному исходу. Прогноз кардиомегалии зависит от причин развития, характера и длительности заболевания. Прогноз будет крайне неблагоприятным при сердечной недостаточности, осложненной увеличением сердца. При отсутствии терапии смерть может наступить через 2-3 года.
Более успешный прогноз при отсутствии сердечной недостаточности и проведении терапии (после хирургического вмешательства). Более точное прогностическое заключение может дать только лечащий врач, который наблюдает за состоянием больного в динамике.
Чем опасен низкий пульс
При замедлении ритма снижается минутный объем кровообращения. Это означает, что к внутренним органам и головному мозгу поступает мало крови. В результате возникает приступ:
- кожа становится холодной, бледной и покрывается потом;
- темнеет в глазах, и пациент теряет сознание;
- при отсутствии помощи возможна острая сердечная недостаточность.
Чаще всего сознание восстанавливается самостоятельно, но при затяжном приступе нужна скорая медицинская помощь. При постоянной брадикардии снижается питание мозга и развивается дисциркуляторная энцефалопатия. Ее последствия:
- снижение памяти, провалы;
- головокружение, шаткость при ходьбе;
- нечеткая речь, «глотание» слогов и слов;
- ухудшение движений и чувствительности в конечностях;
- бессонница.
Профилактика
Ведение здорового образа жизни – самый лучший способ профилактики гипертрофии желудочка. Чтобы избежать появления большого сердца, необходимо:
- придерживаться правильного питания;
- следить за массой тела, избегать ожирения;
- ограничить употребление соли;
- отказаться от кофе, алкоголя, курения;
- заниматься посильным видом спорта;
- избегать стрессовых ситуаций;
- соблюдать режим дня.
Большое сердце – болезнь опасная, которая требует терапии. Кардиомегалия способна привести к серьезным осложнениям и снижению качества жизни. Поэтому нужно строго следовать всем рекомендациям специалиста, не допуская усугубления проблемы.
Прогноз у детей и взрослых
Кардиомегалия у ребёнка редко встречается. Как правило, бывает врождённой с неутешительным прогнозом:
- 30% детей умирает до 3-месячного возраста;
- выживает только 25%% с признаками сердечной недостаточности;
- поправляется 45% малышей.
У детей причины большого сердца – врождённые аномалии сердца, инфекции или интоксикации матери спиртными напитками во время вынашивания плода.
Внимание! У взрослых особенно опасна алкогольная кардиомегалия. После установления диагноза живут 3 года всего 40% людей. Больные умирают от сердечной недостаточности, или тромбоэмболии.
Если флюорография выявила увеличение сердца, обратитесь к врачу. По тому, какой отдел и насколько увеличен, специалисты определяют причину патологии. Для уточнения диагноза понадобится дополнительное лабораторное или инструментальное исследование.