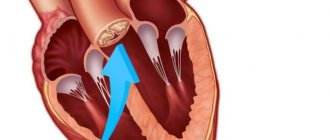
Аортальная недостаточность – это патология, при которой створки клапана аорты закрываются не полностью, в результате чего нарушается обратное поступление крови в левый желудочек сердца из аорты.
Это заболевание вызывает множество неприятных симптомов – боли в груди, головокружение, одышку, сбои сердечного ритма и другое.
Описание заболевания
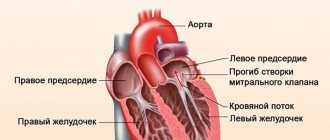
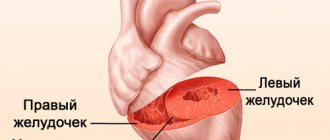
Аортальный клапан – это заслонка в аорте, которая состоит из 3-х створок. Предназначен для разделения аорты и левого желудочка. В нормальном состоянии, когда кровь поступает из этого желудочка в полость аорты, клапан плотно закрывается, создается давление, благодаря которому обеспечивается течение крови по тонким артериям во все органы тела, без возможности обратного излияния.
Если была повреждена структура данного клапана, он перекрывается лишь частично, что приводит к обратному забросу крови в левый желудочек. При этом органы перестают получать необходимое количество крови для нормального функционирования, а сердцу приходится сокращаться более интенсивно, чтобы компенсировать недостаток крови.
В результате данных процессов и формируется аортальная недостаточность.
Согласно статистическим данным, эта недостаточность аортального клапана наблюдается примерно у 15% людей, имеющих какие-либо пороки сердца и часто сопровождает такие болезни, как стеноз и недостаточность митрального клапана. Как самостоятельное заболевание, эта патология встречается у 5% пациентов, имеющих пороки сердца. Чаще всего поражает лиц мужского пола, в результате воздействия внутренних или внешних факторов.
Полезное видео о недостаточности аортального клапана:
Причины развития нарушения
Зная о факторах становления проблемы, можно сделать выводы и частично повлиять на собственную судьбу в медицинском аспекте.
Так, называют:
- Сифилис, продолжительно текущий. Вопреки возможному представлению, это отнюдь не поражение кожи. На фоне длительного течения возникают терминальные изменения внутренних органов, вплоть до полного отказа. Что собственно и происходит с сердцем: кардиальные структуры разрушаются.
- СПИД. Объясняет частые инфекционные заболевания. Они сопряжены с вовлечением в процесс целых систем организма. Без профильного длительного лечения обеспечение нормального или хотя бы приемлемого уровня жизни невозможно. Часты не только банальные простуды и пневмонии, но и миокардиты в разных вариациях. Поскольку иммунитет недостаточно активен, восстановление маловероятно. А вот разрушение предсердий с резкой остановкой деятельности мышечного органа — самый частый исход. В таких условиях смерть неминуема, вопрос времени. За операцию не возьмется никто, пациент ее попросту не выдержит по причине отсутствия сопротивляемости организма внешним и даже внутренним факторам.
- Атеросклероз аорты. Заболевание распространенное и опасное. На ранних стадиях происходит стеноз или сужение просвета, но это нечастый клинический вариант. Вероятно отложение липидных структур на стенках сосуда. Поскольку это крупнейшая артерия, вполне понятно, чем может закончиться само по себе подобное заболевание. Когда же подключается недостаточность клапана, риски становятся в разы выше. Нередки случаи петрификации, отложения солей кальция в бляшках холестерина. Обычно при длительном течении процесса или у пожилых людей. Не застрахованы и молодые.
- Инфекционные миокардиты. Частично о них было сказано. Это воспалительный процесс в мышечном слое сердца. Лечение антибактериальное, по мере надобности проводится протезирование кардиальных структур при запущенном варианте.
- Ревматоидный артрит и прочие аутоиммунные процессы, такие как волчанка или воспаление стенок сосудов, так называемый васкулит. Несмотря на большой разрушительный потенциал, это весьма редкие причины. На их долю приходится до 5% от общей массы патологических отклонений в клапанах.
- Ревматизм. Классическая болезнь, сопряженная с высоким риском недостаточности. Лечение представляет сложности, поскольку процесс имеет неизвестную природу, этиологию и плохо поддается коррекции. Используются медикаменты, при этом их сочетания подбираются опытным путем, не известно, как отреагирует организм. Между тем, время идет. Особенно неблагоприятен прогноз при позднем обнаружении проблемы, когда патология достигает 3 стадии.
- Длительно текущая артериальная гипертензия. Вариант относительно редок, в такой ситуации дисфункция выступает третичным последствием. Непосредственным предшественником оказывается гипертрофия левого желудочка и общее нарушение гемодинамики.
На фоне длительно текущих патологий описанного рода диагностируется недостаточность аортального клапана 2 степени. Нет, болезнь не перескакивает предыдущий период, просто выявить ее трудно в ранней фазе.
Причины и факторы риска
Аортальная недостаточность формируется из-за того, что был поврежден клапан аорты. Причины, которые приводят к его повреждению, могут быть следующие:
- Врожденные пороки. Врожденные дефекты аортального клапана возникают в период вынашивания ребенка, если организм беременной женщины подвергся воздействию вредных факторов – например, большой дозе рентгенологического излучения, или при длительных инфекционных заболеваниях. Дефекты могут сформироваться и при наличии подобной патологии у кого-то из близких родственников.
- Эндокардит– инфекционное заболевание, при котором воспаляются внутренние слои сердца.
- Ревматизм – обширное воспалительное заболевание, которое поражает многие системы и органы, в частности – сердце. Данная причина является наиболее распространенной. Почти 80% всех заболевших аортальной недостаточностью страдают от ревматизма.
- Расслоение аорты – патология, характеризующаяся резким расширением внутреннего слоя аорты с его отслоением от среднего. Данная проблема появляется как осложнение атеросклероза, либо при резком повышении давления. Крайне опасное состояние, которое грозит разрывом аорты и летальным исходом пациента.
- Сифилис. Из-за этого венерического заболевания могут поражаться многие органы и системы. Если сифилис запущен, в органах, в том числе и в аорте, образуются патологические узелки, которые препятствуют нормальной работе аортального клапана.
- Травма. Аортальная недостаточность может возникнуть в результате травмирования грудной клетки, когда створки аортального клапана разрываются.
- Атеросклероз аорты. Атеросклероз развивается при скоплении большого количества холестерина на стенках аорты.
- Пожилой возраст. С годами аортальный клапан постепенно изнашивается, что часто приводит к нарушениям его работы.
- Артериальная гипертензия. Повышенное давление может вызвать увеличение аорты и левого желудочка сердца.
- Аневризма желудочка. Зачастую возникает после перенесенного инфаркта. Стенки левого желудочка выпячиваются, препятствуя нормальной работе аортального клапана.
Другими причинами болезни, которые встречаются намного реже, могут служить: заболевания соединительной ткани, ревматоидный артрит, анкилозирующий спондилит, болезни иммунной системы, продолжительная лучевая терапия при образовании опухолей в районе грудной клетки.
Классификация заболевания
Аортальная недостаточность разделяется на 3 степени. Они отличаются расхождением створок клапана. Он, на первый взгляд, выглядит просто. Это:
- Синусы Вальсальвы – они расположены за аортальными пазухами, сразу за створками, которые часто называют полулунными. Из этого места начинаются венечные артерии.
- Фиброзное кольцо – оно имеет высокую прочность и четко разделяет начало аорты и левое предсердие.
- Полулунные створки – их три, они продолжают эндокардиальный слой сердца.
Створки расположены по круговой линии. При закрытии клапана у здорового человека просвет между створками полностью отсутствует. От величины зазора при схождении зависит степень и тяжесть аортальной недостаточности клапана.
Первая степень
Первую степень характеризуют слабо выраженными симптомами. Расхождение створок всего не более 5-ти мм. По ощущениям от нормального состояния не отличается.
Недостаточность аортального клапана 1 степени проявляется слабыми симптомами. При регургитации объем крови составляет не более 15%. Компенсация происходит за счет усиленных толчков левого желудочка.
Больные могут даже не замечать патологических проявлений. Когда заболевание в стадии компенсации, то терапию можно не проводить, ограничиваются профилактическими действиями. Пациентам назначают наблюдение у кардиолога, а также регулярные проверки на УЗИ.
Вторая степень
Недостаточность аортального клапана, которая относится ко 2-й степени, имеет симптомы с более выраженным проявлением, при этом расхождение створок равно 5-10 мм. Если данный процесс происходит у ребенка, то признаки малозаметны.
Если при возникновении аортальной недостаточности объем крови, возвратившейся назад, равен 15-30%, то патология относится к заболеванию второй степени. Симптомы сильно не выражаются, однако может появиться одышка и частое сердцебиение.
Для компенсации порока задействуются мышцы и клапан левого предсердия. В большинстве случаев пациенты жалуются на одышку при небольших нагрузках, повышенную утомляемость, сильное биение сердца и боль.
При обследованиях с применением современной аппаратуры, обнаруживается усиление сердцебиения, верхушечный толчок немного смещается вниз, расширяются границы тупости сердца (влево на 10-20 мм). При использовании рентгенологического исследования видно увеличение левого предсердия вниз.
С помощью аускультации можно отчетливо выслушать шумы вдоль грудины с левой стороны – это признаки аортального диастолического шума. Также при второй степени недостаточности проявляется систолический шум. Что касается пульса, то он увеличен и ярко выражен.
Третья степень
Третья степень недостаточности, ее еще называют выраженной, имеет расхождение более 10 мм. Пациентам требуется серьезное лечение. Чаще назначают операцию с последующей лекарственной терапией.
Когда патология находится на 3-й степени, то аорта теряет более 50% крови. Для компенсации потери сердечный орган учащает ритм.
В основном больные часто жалуются на:
- одышку в состоянии покоя или при минимальных нагрузках;
- боль в сердечной области;
- повышенную утомляемость;
- постоянную слабость;
- тахикардию.
При исследованиях определяют сильное увеличение размеров границ тупости сердца вниз и влево. Смещение возникает и в правом направлении. Что касается верхушечного толчка, то он усиленный (разлитого характера).
У пациентов с третьей степенью недостаточности эпигастральная область пульсирует. Это свидетельствует о том, что патология вовлекла в процесс правые камеры сердца.
Во время исследований появляется сильно выраженный систолический, диастолический шум и шум Флинта. Их можно выслушать в области второго межреберья с правой стороны. Они имеют ярко выраженный характер.
Рассматривают два способа классификации: по длине струи регургитации крови, то есть, возвращения из аорты в левый желудочек, и по количеству возвращенной крови. Вторая классификация используется чаще при обследовании и беседах с пациентами, так как более понятна.
- Недуг первой степени тяжести характеризуется объемом регургитационной крови не более 15%. Если болезнь находится на стадии компенсации, то лечение не назначается. Больному предписывается постоянное наблюдение у кардиолога и регулярное УЗИ.
- Аортальная недостаточность с объемом возвращенной крови от 15 до 30% носит название 2 степени тяжести и, как правило, выраженными симптомами не сопровождается. На стадии компенсации лечение не проводится.
- При 3 степени объем крови, который недополучает аорта, достигает 50%. Для нее характерны все вышеописанные симптомы, что исключает физическую активность и заметно влияет на образ жизни. Лечение терапевтическое. Необходимо постоянное наблюдение, так как такое повышение объема регургитационной крови нарушает гемодинамику.
- При 4 степени тяжести недостаточность аортального клапана превышает 50%, то есть, половина крови возвращается в желудочек. Заболевание характеризуется сильной одышкой, тахикардией, отеком легких. Предпринимается как медикаментозное, так и операционное лечение.
Для оценки степени выраженности гемодинамических нарушений и компенсаторных возможностей организма используется клиническая классификация, выделяющая 5 стадий аортальной недостаточности:
- I — стадия полной компенсации. Начальные (аускультативные) признаки аортальной недостаточности при отсутствии субъективных жалоб.
- II — стадия скрытой сердечной недостаточности. Характерно умеренное снижение толерантности к физической нагрузке. По данным ЭКГ выявляются признаки гипертрофии и объемной перегрузки левого желудочка.
- III — стадия субкомпенсации аортальной недостаточности. Типичны ангинозные боли, вынужденное ограничение физической активности. На ЭКГ и рентгенограммах — гипертрофия левого желудочка, признаки вторичной коронарной недостаточности.
- IV — стадия декомпенсации аортальной недостаточности. Выраженная одышка и приступы сердечной астмы возникают при малейшем напряжении, определяется увеличение печени.
- V — терминальная стадия аортальной недостаточности. Характеризуется прогрессирующей тотальной сердечной недостаточностью, глубокими дистрофическими процессами во всех жизненно важных органах.
Виды и формы болезни
Аортальная недостаточность делится на несколько видов и форм. В зависимости от срока формирования патологии, заболевание бывает:
- врожденным – возникает из-за плохой генетики или неблагоприятного воздействия вредных факторов на беременную женщину;
- приобретенным – появляется в результате различных болезней, опухолей или травм.
Приобретенная форма, в свою очередь, разделяется на функциональную и органическую.
- функциональная – образуется при расширении аорты или левого желудочка;
- органическая – возникает из-за повреждения тканей клапана.
Образ жизни
Чтобы улучшить качество вашей жизни, если у вас есть недостаточность аортального клапана, ваш врач может — в дополнение к другим методам лечения — может рекомендовать:
- Контролировать подъемы артериального давление.
Снижает артериальное давление, уменьшает нагрузку на аортальный клапан. - Употреблять меньше соли.
Сокращение употребления соли помогает вам поддерживать ваше артериальное давление в пределах нормы, что очень важно, если у вас есть недостаточность аортального клапана. - Посещайте стоматолога регулярно.
Следуйте вашим рекомендациям по уходу. - Поддерживайте здоровый вес.
Поддерживайте свой вес в пределах диапазона, рекомендованного врачом. Избыточный вес способствует дополнительной работы для вашего сердца. - Упражнение.
Выполняйте упражнение в рамках рекомендации вашего врача. Он или она может рекомендовать программу определенной интенсивности в зависимости от тяжести вашей недостаточности аортального клапана. Упражнение сами по себе не исправят ваше состояние, но они могут помочь снизить артериальное давление. Упражнения также помогают сохранить общую физическую подготовку, которая поможет в восстановлении если вам потребуется операция на сердце. - Регулярно посещайте вашего врача.
Установите регулярный график посещения врача-кардиолога или вашего лечащего врача.
Если вы женщина детородного возраста с недостаточностью аортального клапана, обсудите беременность и планирования семьи с врачом, потому что ваше сердце будет работать тяжелее во время беременности. Как сердце,при недостаточности аортального клапана, терпит дополнительный объем работы зависит от степени регургитации и насколько хорошо ваше сердце сокращается. Если вы забеременели, вам потребуется наблюдение вашего кардиолога и акушера во время беременности, родов и после родов.
1, 2, 3, 4 и 5 степени
В зависимости от клинической картины заболевания, аортальная недостаточность бывает нескольких стадий:
- Первая стадия. Характеризуется отсутствием симптомов, небольшим укрупнением сердечных стенок с левой стороны, с умеренным увеличением в размерах полости левого желудочка.
- Вторая стадия. Период скрытой декомпенсации, когда выраженных симптомов еще не наблюдается, но стенки и полость левого желудочка уже достаточно сильно увеличены в размерах.
- Третья стадия. Формирование коронарной недостаточности, когда уже происходит частичный заброс крови из аорты обратно в желудочек. Характеризуется частыми болевыми ощущениями в области сердца.
- Четвертая стадия. Левый желудочек сокращается слабо, что приводит к застойным явлениям в кровеносных сосудах. Наблюдаются такие симптомы как: одышка, нехватка воздуха, отечность легких, сердечная недостаточность.
- Пятая стадия. Считается предсмертной стадией, когда спасти жизнь больного уже практически невозможно. Сердце сокращается очень слабо, в результате чего во внутренних органах происходит застой крови.
Нарушения гемодинамики при аортальной недостаточности
Гемодинамические расстройства при аортальной недостаточности определяются объемом диастолической регургитации крови через дефект клапана из аорты обратно в левый желудочек (ЛЖ). При этом объем возвращающейся в ЛЖ крови может достигать более половины от величины сердечного выброса.
Т. о., при аортальной недостаточности левый желудочек в период диастолы наполняется как вследствие поступления крови из левого предсердия, так и в результате аортального рефлюкса, что сопровождается увеличением диастолического объема и давления в полости ЛЖ. Объем регургитации может достигать до 75% от ударного объема, а конечный диастолический объем левого желудочка увеличиваться до 440 мл (при норме от 60 до 130 мл).
Расширение полости левого желудочка способствует растяжению мышечных волокон. Для изгнания повышенного объема крови увеличивается сила сокращения желудочков, что при удовлетворительном состоянии миокарда приводит к увеличению систолического выброса и компенсации измененной внутрисердечной гемодинамики. Однако длительная работа левого желудочка в режиме гиперфункции неизменно сопровождается гипертрофией, а затем дистрофией кардиомиоцитов: на смену непродолжительному периоду тоногенной дилатации ЛЖ с увеличением оттока крови приходит период миогенной дилатации с увеличением притока крови. В конечном результате формируется митрализация порока — относительная недостаточность митрального клапана, обусловленная дилатацией ЛЖ, нарушением функции папиллярных мышц и расширением фиброзного кольца митрального клапана.
В условиях компенсации аортальной недостаточности функция левого предсердия остается ненарушенной. При развитии декомпенсации происходит повышение диастолического давления в левом предсердии, что приводит к его гиперфункции, а затем — гипертрофии и дилатации. Застой крови в системе сосудов малого круга кровообращения сопровождается повышением давления в легочной артерии с последующей гиперфункцией и гипертрофией миокарда правого желудочка. Этим объясняется развитие правожелудочковой недостаточности при аортальном пороке.
Опасность и осложнения
Если лечение началось несвоевременно, либо болезнь протекает в острой форме, патология может привести к развитию следующих осложнений:
- бактериальный эндокардит – заболевание, при котором в клапанах сердца образуется воспалительный процесс в результате воздействия на поврежденные структуры клапанов патогенных микроорганизмов;
- инфаркт миокарда;
- отек легких;
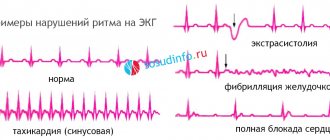
- сбои сердечного ритма – желудочковая или предсердная экстрасистолия, мерцательная аритмия; фибрилляция желудочков;
- тромбоэмболия – образование тромбов в мозгу, легких, кишечнике и других органах, что чревато возникновением инсультов и инфарктов.
При лечении аортальной недостаточности хирургическим путем, существует риск развития таких осложнений как: разрушение имплантата, образование тромбов, эндокардит. Прооперированным пациентам зачастую приходится пожизненно принимать медикаменты, предотвращающие возникновение осложнений.
Осложнения
Недостаточность аортального клапана — или любая проблема клапана сердце — ставит вас на риск возникновения эндокардита. Эндокардит-это инфекция внутренней оболочки сердца — эндокарда. Как правило, эта инфекция затрагивает один из клапанов сердца, особенно если он уже поврежден. Если аортальный клапан несостоятелен ,то он более подвержен инфекциям, чем здоровый клапан. У вас может развиться эндокардит, когда бактерии из другой части вашего тела, распространяясь через кровь попадают в ваше сердце.
Когда это средней тяжести недостаточность аортального клапана, она может не вызвать серьезную угрозу для вашего здоровья. Но когда это тяжелая недостаточность аортального клапана,она может привести к сердечной недостаточности. Сердечная недостаточность-это серьезное состояние,при котором ваше сердце не в состоянии перекачивать достаточно крови, чтобы удовлетворить потребности вашего организма.
Симптомы
Симптомы болезни зависят от ее стадии. В начальных стадиях пациент может не испытывать каких-либо неприятных ощущений, поскольку нагрузке подвергается только левый желудочек – достаточно мощный отдел сердца, который способен очень долго противостоять сбоям в системе кровообращения.
С развитием патологии, начинают проявляться следующие симптомы:
- Пульсирующие ощущения в голове, шее, усиленное сердцебиение, особенно в лежачем положении. Данные признаки возникают из-за того, что в аорту поступает больший объем крови, чем обычно – к нормальному количеству прибавляется кровь, которая вернулась в аорту через неплотно сомкнутый клапан.
- Болевые ощущения в районе сердца. Они могут быть сжимающие или сдавливающие, появляются из-за нарушения кровотока по артериям.
- Учащенное сердцебиение. Формируется в результате нехватки крови в органах, в результате чего сердце вынуждено работать в ускоренном ритме, чтобы компенсировать необходимый объем крови.
- Головокружение, обмороки, сильные головные боли, проблемы со зрением, гул в ушах. Характерны для 3 и 4 стадии, когда в головном мозге нарушается кровообращение.
- Слабость в теле, повышенная утомляемость, одышка, нарушения сердечного ритма, повышенное потоотделение. В начале болезни эти симптомы возникают только при физических нагрузках, в дальнейшем они начинают беспокоить больного и в спокойном состоянии. Появление этих признаков связано с нарушением притока крови к органам.
Острая форма заболевания может привести к перегрузке левого желудочка и формированию отека легких в совокупности с резким снижением артериального давления. Если в этот период не будет оказана хирургическая помощь, пациент может умереть.
Лечение
Терапия строго хирургическая, но операцию с ходу мало кто возьмется назначать. Это непрофессионально, сначала нужно ознакомиться с динамикой процесса.
Если есть показания для хирургической курации — ведется краткосрочная подготовка больного к непростому вмешательству.
В качестве предварительной меры показано снижение артериального давления, устранение аритмии и восстановление хотя бы минимальной сократимости миокарда на приемлемом уровне.
Назначаются такие препараты:
- Ингибиторы АПФ, бета-блокаторы и антагонисты кальция. Многообразны по характеру.
- Антиаритмические. Амиодарон наиболее распространен. Также некоторые аналоги.
- В отсутствии противопоказаний — сердечные гликозиды. Но с большой осторожностью.
- Антитромбические средства. При нарушении текучести крови. Аспирин Кардио как основной, простую ацетилсалициловую кислоту пить не стоит, она обладает большим количеством побочных явлений.
- Микроэлементы и минеральные средства. Магния и калия (Аспаркам и подобные).
- Купирование острых приступов проводится Нитроглицерином.
Народные рецепты противопоказаны. Это пустая трата времени, драгоценного, сил и ложные надежды на панацею.
Даже хирургическое лечение не восстанавливает функции клапана полностью, хоть и позволяет долго, качественно жить с небольшими ограничениями.
Оперативное вмешательство направлено на восстановление анатомической целостности структуры, но это маловероятно.
В основном используется протезирование, то есть замены перегородки на искусственную, синтетическую (из материалов, не провоцирующих отторжение).
Методика рискованная, но аналогов ей нет. Лечение лучше начинать до развития органических расстройств со стороны сердца, поскольку кардиальные трансформации уже неустранимы.
На время подготовки или в период динамического наблюдения есть смысл отказаться от курения, алкоголя, ограничить соль (не более 7 граммов с день), полноценно спать (8 часов за ночь), питаться грамотно (меньше жирного, жареного, консервов и полуфабрикатов, больше витаминов и полезного белка). Физическая активность минимальна.
Диагностика
Для постановки диагноза врач изучает жалобы пациента, образ его жизни, анамнез, затем проводятся следующие обследования:
- Физикальный осмотр. Позволяет выявить такие признаки аортальной недостаточности как: пульсация артерий, расширенные зрачки, расширение сердца в левую сторону, увеличение аорты в ее начальном участке, пониженное давление.
- Анализ мочи и крови. С его помощью можно определить наличие сопутствующих нарушений и воспалительных процессов в организме.
- Анализ крови биохимический. Показывает уровень холестерина, белка, сахара, мочевой кислоты. Необходим для того, чтобы выявить поражение органов.
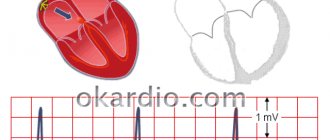
- ЭКГ для определения частоты сердечных сокращений и размеров сердца. Узнайте все о расшифровке ЭКГ сердца.
- Эхокардиография. Позволяет определить диаметр аорты и патологии в структуре аортального клапана.
- Рентгенография. Показывает расположение, форму и размеры сердца.
- Фонокардиограмма для исследования шумов в сердце.
- КТ, МРТ, ККГ – для изучения кровотока.
Диагностические тесты
Общие тесты для диагностики, недостаточности аортального клапана, включают:
- Эхокардиограмма.
Этот тест использует звуковые волны для получения изображения вашего сердца. В эхокардиография, звуковые волны направлены на ваше сердце от палочка-подобных устройств (датчик), ставящийся на грудь. Звуковые волны отражаются от вашего сердца и отражаются обратно через грудную стенку и обрабатываются в электронном виде, обеспечивая видео-изображения вашего сердца. Эхокардиография позволяет врачу получить и внимательно посмотреть на ваш аортальный клапан.Может быть использован определенный тип эхокардиография, допплер-эхокардиография. Это позволяет проводить измерения объема крови которая течет в обратном направлении через аортальный клапан. Этот объем выражается в кубических сантиметрах в такт. - Рентген грудной клетки.
По рентгену грудной клетки, врач может изучить форму и размер вашего сердца, чтобы определить, является ли ваш левый желудочек увеличенным — возможный признак повреждения аортального клапана. - Электрокардиограмма (ЭКГ).
В этом тесте, провода (электроды) прикрепляют к вашей коже для измерения электрических импульсов от вашего сердца. Импульсы отражаются как волны отображаться на мониторе или печатаются на бумаге. ЭКГ может предоставить сведения о том, увеличен ли левый желудочек, проблема, которая может возникнуть при недостаточности аортального клапана. - Чреспищеводная эхокардиография.
Этот тип эхокардиография позволяет взглянуть ближе на ваш аортальный клапана.Через пищевод вводят «трубку-датчик»которая попадает в желудок и находиться ближе к сердцу. В традиционном эхокардиография, устройство, называемое » датчик перемещается на груди, чтобы производить звук волн, необходимых для создания картинки вашего бьющегося сердца. В чреспищеводной эхокардиографии, небольшой датчик, крепиться на конце трубки и проводится через пищевод. Это делается затем , что бы лучше визуализировать изображение вашего аортального клапана и кровоточа через него, так как датчик находиться к ближе к самому клапану. - Упражнения, тесты.
Различные типы упражнений-тестов для оценки толерантности к активности и проверить ваше сердце в ответ на нагрузки (занятия спортом). - Катетеризация сердца.
Ваш врач может назначить эту процедуру, если неинвазивные тесты не предоставили достаточно информации для того, чтобы твердо диагностировать тип и тяжести вашего заболевания сердца. Врач проводит тонкую трубку (катетер) через кровеносный сосуд в руке или в паху, в ваше сердце. Вводят контрастное вещество через катетер в вашем сердце, делая детали видными на рентгене. Катетеризация сердца может показать, если кровь течет обратно из аорты в сердце в левый желудочек. Некоторые катетеры оснащены специальными датчиками, которые могут измерять давление в пределах камер сердца. Давление может быть увеличено в левом желудочке при недостаточности аортального клапана.
ЭКГ
Эти тесты помогают врачам диагностировать недостаточность аортального клапана, определить, насколько серьезна проблема, и решить,нуждается ли ваш аортальный клапан в протезировании.
Методы лечения
При начальных стадиях, когда патология выражена слабо, пациентам назначают регулярное посещение кардиолога, обследование ЭКГ и эхокардиограммы. Умеренная форма аортальной недостаточности лечится медикаментозно, целью терапии при этом является снижение вероятности повреждения клапана аорты и стенок левого желудочка.
В первую очередь, назначают препараты, устраняющие причину развития патологии. К примеру, если причиной явился ревматизм, может быть показан прием антибиотиков. В качестве дополнительных средств назначают:
- диуретики;
- ингибиторы АПФ – Лизиноприл, Эланоприл, Каптоприл;
- бета-блокаторы – Анаприлин, Транзикор, Атенолол;
- блокаторы рецепторов ангиотензина – Навитен, Валсартан, Лозартан;
- блокаторы кальция – Нифедипин, Коринфар;
- препараты для устранения осложнений, возникающих в результате аортальной недостаточности.
При тяжелых формах могут назначить хирургическое вмешательство. Существует несколько видов операции при аортальной недостаточности:
- пластика клапана аорты;
- протезирование клапана аорты;
- имплантация;
- трансплантация сердца – производится при тяжелых поражениях сердца.
Если была проведена имплантация клапана аорты, пациентам предписывают пожизненный прием антикоагулянтов – Аспирина, Варфарина. Если клапан был заменен на протез из биологических материалов, антикоагулянты потребуется принимать небольшими курсами (до 3 месяцев). Пластическая хирургия не требует приема данных препаратов.
Для предотвращения рецидивов могут назначить антибиотикотерапию, укрепление иммунитета, а также своевременное лечение инфекционных болезней.
Лечения и препаратов
Лечение недостаточности аортального клапана зависит от того, насколько выражены симптомы заболевания и как влияет поврежденный клапан на работу сердца.
Наблюдение
Лица с легкой степенью недостаточности аортального клапана не нуждаются в лечении. Тем не менее, если даже у вас и нет признаков и симптомов, недостаточности аортального клапана, стоит регулярно наблюдаться у врача. Регулярное наблюдение у врача поможет во время выявить прогрессирование заболевания и рекомендовать правильное лечение.
Лекарства
Лекарственные препараты не могут ликвидировать, недостаточность аортального клапана. Однако есть ряд препаратов, которые помогают уменьшить проявления заболевания. Контролируйте артериальное давление, и свой вес.
Хирургия
При прогрессировании аортальной недостаточности может потребовать операция по замене клапана. сердце, как правило, хороши в борьбе проблем, вызванных дырявой аортального клапана, проблема в том, что если клапан не исправлены или заменены в свое время, силы вашего сердца может снизиться настолько, что он постоянно ослабляет. Вы можете избежать этого, имея хирургии в соответствующее время.
Общая функции сердца и количество регургитация помогает определиться, когда необходимо хирургическое вмешательство. Хирургические процедуры включают:
- Пластика аортального клапана.
Пластика аортального клапана выполняется, чтобы сохранить клапан и улучшения его функции. Иногда хирурги могут модифицировать исходный клапан (вальвулопластика) для ликвидации обратного заброса крови. Вы не будете нуждаться в долгосрочной лекарственной терапии для предотвращения тромбов (антикоагулянтной терапии) после вальвулопластика. - Операция по замене клапана.
Во многих случаях, аортальный клапан должен быть заменен, что бы исправить недостаточность аортального клапана. Ваш хирург удаляет ваш аортальный клапан и заменяет его механическим клапаном или биологическим клапаном. Механические клапаны, изготовленные из металла, долговечны, но они несут в себе риск образования сгустков крови, или возле клапана. Если вы получили механический аортальный клапан, то необходимо принимать антикоагуляционные препараты, такие как варфарин (Coumadin), для жизни, для предотвращения образования тромбов. Биологические клапаны, изготовленные из тканей свиньи, коровы или человека, трупных доноров, зачастую нуждаются в замене.Иногда можно использовать другой тип биологического клапана, это свой собственный клапан легочной артерии (аутотрансплантата).
Аортальный клапан
Традиционно,операция по замене аортального клапана проводится на открытом сердце. Менее инвазивный подход — транскатетерная имплантация аортального клапана — установка нового клапана, с помощью катетера через бедренную артерию в ноге (transfemoral) или левый желудочек вашего сердца (transapical). Сейчас эта процедура, как правило ограничена тем лицам, у которых имеется стеноз аортального клапана, а недостаточность аортального клапана, и предполагает высокий риск операционных осложнений. В будущем, транскатетерная имплантация аортального клапана может быть вариантом для лечения аортальной регургитация.
Недостаточность аортального клапана, может быть устранена с помощью хирургической операции, и как правило вы вернетесь к нормальной жизни в течение нескольких месяцев. Прогноз после операции хороший.
Прогнозы и меры профилактики
Прогноз при аортальной недостаточности зависит от тяжести болезни, а также от того, какое заболевание послужило причиной развития патологии. Выживаемость пациентов с выраженной формой аортальной недостаточности без симптомов декомпенсации примерно равна 5-10 годам.
Стадия декомпенсации не дает столь утешительных прогнозов – медикаментозная терапия при ней малоэффективна и большинство пациентов, без своевременного хирургического вмешательства, погибает в течение ближайших 2-3 лет.
Мерами профилактики данного заболевания служат:
- предупреждение болезней, которые вызывают поражение аортального клапана – ревматизма, эндокардита;
- закаливание организма;
- своевременное лечение хронических воспалительных заболеваний.
Недостаточность клапана аорты – крайне серьезное заболевание, которое нельзя пускать на самотек. Народными средствами тут делу не поможешь. Без правильного медикаментозного лечения и постоянного наблюдения врачами болезнь способна привести к тяжелейшим осложнениям, вплоть до летального исхода.
Как проявляется клапанная недостаточность
Симптомы неполного закрытия аортального клапана начинают проявляться, если обратный поток забрасываемой крови доходит до 15–30 % от объема полости желудочка. До этого люди чувствуют себя хорошо, даже занимаются спортом. Пациенты жалуются на:
- сердцебиение;
- головные боли с головокружением;
- умеренную одышку;
- ощущение пульсации сосудов в теле;
- стенокардитические боли в области сердца;
- склонность к обморокам.
При декомпенсации сердечных механизмов приспособления появляется:
- одышка;
- отеки на конечностях;
- тяжесть в подреберье справа (за счет застоя крови в печени).
При осмотре врач отмечает:
- бледность кожи (рефлекторный спазм периферических мелких капилляров);
- выраженную пульсацию шейных артерий, языка;
- изменение диаметра зрачков в соответствии с пульсом;
- у детей и подростков выпячивается грудная клетка из-за сильных ударов сердца в неокостеневшую грудину и ребра.
Усиленные удары ощущаются врачом при пальпации области сердца. Аускультативно выявляется типичный систолический шум.
Измерение артериального давления показывает рост верхней цифры и снижение нижней, например, 160/50 мм рт. ст.
Стеноз аортального клапана
Аортальный стеноз — очень распространенная патология: он обнаруживается у каждого 10-го человека возрастом старше 65 лет.
Этот порок сердца является самым распространенным и наблюдается почти у каждого десятого пациента старше 65 лет. При стенозе аортального клапана наблюдается сужение просвета устья аорты, и такое структурное нарушение приводит к тому, что во время сокращения левого желудочка кровь не успевает полностью поступить в артерию. Это приводит к увеличению размеров сердца, повышению давления в его камерах, обморокам и сердечной недостаточности.
Причины
Стеноз аортального клапана может быть врожденным или приобретенным.
Врожденный аортальный стеноз может проявлять себя такими дефектами:
- над аортальным клапаном присутствует валик из мышечных волокон;
- клапан состоят не из трех створок, а из одной или двух;
- под клапаном присутствуйте мембрана с отверстием.
Такой врожденный порок может не давать о себе знать до 6-10 лет, но по мере роста ребенка симптоматика этого дефекта развития сердца становиться все более выраженной.
Приобретенный аортальный стеноз может вызваться:
- инфекционными заболеваниями (сифилис, пневмония, ангина, фарингит): такие болезни могут осложняться инфекционным эндокардитом, сопровождающимся появлением колоний патогенных микроорганизмов на створках клапана и внутренней оболочке сердца, со временем они покрываются оболочкой из белка крови и зарастают соединительной тканью, такие изменения приводят в деформации клапанов и сужению устья аорты;
- аутоиммунные заболевания (склеродермия, красная волчанка, ревматизм): такие болезни приводят к разрастанию соединительной ткани на створках клапана, срастанию их карманов и деформации устья аорты;
- возрастные изменения (атеросклероз, оседание солей кальция на краях створок клапана): такие состояния приводят к оседанию солей кальция на створках клапана и нарастанию на них жировых бляшек, которые деформируют его и частично перекрывают просвет устья аорты.
Классификация
В норме площадь отверстия аортального клапана составляет 2,5 кв. см, а степень тяжести стеноза аортального клапана определяется по его площади:
- при легкой степени – около 1,5 кв. см;
- при умеренной степени – 1,5-1 кв. см;
- при тяжелой степени – менее 1 кв. см.
В зависимости от тяжести стеноза аортального клапана определяется и выраженность его симптоматики.
Симптомы
Для этого порока сердца характерно длительное бессимптомное течение, а деформация устья аорты, в большинстве случаев, выявляется при обследовании по поводу других патологий или во время профилактического осмотра. С течением времени сужение просвета между клапаном и аортой становится более выраженным, и у больного появляются такие жалобы:
- одышка после физической нагрузки и в положении лежа;
- чувство тяжести в груди;
- боли в сердце;
- эпизоды слабости и головокружения, которые могут приводить к обморокам;
- повышенная утомляемость;
- эпизоды кашля ночью;
- отеки нижних конечностей.
При осмотре больного врач может выявлять такие симптомы:
- выраженная бледность;
- слабое наполнение пульса;
- брадикардия;
- при выслушивании сердца между сокращениями желудочков определяется шум завихрения потока крови в аортальном клапане;
- звук смыкания аортального клапана нечеткий.
Для оценки состояния сердца и постановки окончательного диагноза пациенту назначают всестороннее кардиологическое обследование, которое позволит выявить степень деформации устья аорты и выраженность нарушения гемодинамики.
Диагностика
Больному могут назначаться такие инструментальные методы обследования:
- ЭКГ;
- рентгенография;
- трансторакальная и чреспищеводная эхокардиография;
- допплерография;
- катетеризация сердца (назначается не всегда).
Медикаментозное лечение
При незначительном сужении аортального протока врач может назначить комплекс препаратов, которые помогут улучшить обогащение сердечной мышцы кислородом, нормализуют сердечный ритм и артериальное давление.
В комплекс медикаментозной терапии могут входить:
- антиангиальные препараты (Нитронг, Тринитролонг, Сустак): способствуют улучшению насыщения миокарда кислородом, устраняют чувство тяжести в груди и сердечные боли;
- мочегонные средства (Торасемид, Бритомар, Фуросемид): назначаются при выявлении застоя крови в легочных сосудах для уменьшения объема циркулирующей крови;
- антибиотики (Бициллин-3, Ванкомицин): применяются при необходимости профилактики инфекционного эндокардита (при обострении тонзиллита, пиелонефрита, перед удалением зубов, абортами и др.).
Длительность приема, дозирование и подбор препаратов должны выполняться только врачом, т. к. даже незначительные нарушения при дозировании могут приводить к ухудшению состояния здоровья.
Хирургическое лечение
Хирургическое лечение при стенозе аортального клапана показано при существенном ухудшении состоянии здоровья, которое выражается в нарастании одышки и слабости. Операции назначаются при умеренном или тяжелом стенозе, когда площадь просвета аортального клапана составляет менее 1,5 кв. см. Противопоказаниями к таким хирургическим вмешательствам могут стать тяжелые сопутствующие патологии и возраст пациента более 70 лет.
Варианты операций:
- Аортальная баллонная вальвулопластика: такая малоинвазивная операция может выполняться в детском возрасте, пациентам до 25 лет и более взрослым больным при наличии противопоказаний к замене клапана или перед выполнением протезирования клапана. Единственным недостатком такой хирургической методики является возможность повторного сужения аортального просвета.
- Имплантация клапана: такая операция показана при частых обмороках, существенной слабости и повышенной утомляемости, нарушениях сокращения левого желудочка и существенном нарушении прохождения крови через аортальный просвет. Это хирургическое вмешательство позволяет полностью устранить проявления болезни, значительно улучшить самочувствие и продлить жизнь больного. В качестве протезов могут применяться искусственные клапаны из металла и силикона или биопротезы из собственной легочной артерии, взятые из сердца донора (умершего человека) или животного (быка, свиньи). Период восстановления после такой операции может занимать около 1,5-2 месяцев.
Аортальные пороки – это часто встречающиеся патологии сердца, которые требуют особого внимания и своевременного лечения. Вовремя назначенная медикаментозная терапия или хирургическая операция позволяют существенно улучшать качество и продолжительность жизни больного и предотвращают развитие многих тяжелых осложнений. Помните об этом и не пренебрегайте рекомендациями врача!
Особенности заболевания у детей
Много детей долгое время не замечают проблем и не жалуются на болезнь. В большинстве случаев они неплохо себя чувствуют, но это длится недолго. Многие способны еще заниматься спортивными тренировками. Но первое, что их мучает – одышка и повышенная частота ударов сердца. При этих симптомах важно немедленно обратиться к специалистам.
Сначала неприятные ощущения замечаются при умеренных нагрузках. В будущем недостаточность клапанов аорты возникает даже в спокойном состоянии. Беспокоит одышка, сильное пульсирование артерий, расположенных на шее. Лечение при этом должно быть качественным и своевременным.
Симптомы болезни могут проявляться в виде шумов в области самой большой артерии. Что касается физического развития, то у детей оно не изменяется при недостаточности, но наблюдается заметное побледнение кожного покрова лица.
При рассмотрении эхокардиограммы, недостаточность аортального клапана выражается в виде умеренного увеличения просвета в устье артерии. Также присутствуют шумы в области левой части груди, что свидетельствует о прогрессе расхождения между лепестками полулунных заслонок (более 10 мм). Сильные толчки объясняются усиленной работой левого желудочка и предсердия в режиме компенсации.