Определение
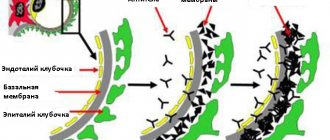
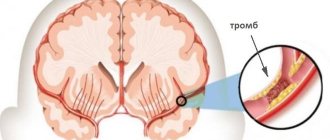
Стеноз сосудов представляет собой сужение кровеносных сосудов из-за отложения на их стенках холестериновых образований — бляшек. Для организма это ощутимый урон, поскольку такие отложения препятствуют свободному течению крови по сосудам, вследствие чего многие составляющие человеческого организма недополучают кислород и различные питательные вещества. Часто такое состояние сосудов связано с нарушением функций сосудорасширения и опасно тем, что атеросклеротические бляшки со временем могут совсем перекрыть канал снабжения организма кровью. К тому же опасен сам процесс накопления бляшек, которые могут в какой-то момент оторваться и стать тромбом, угрожающим закупоркой сердечного сосуда с вероятностью ишемического инсульта.
Многие люди плохо понимают, что такое стеноз сосудов и насколько велик риск серьезных последствий этого заболевания. При наличии данного заболевания очень важное значение приобретает своевременная диагностика, ибо начальная стадия по большей части протекает без каких-либо ощутимых симптомов, посему выявить ее на начальном этапе крайне сложно. Когда симптомы уже начинают проявляться и становятся явными, риск получения ишемического инсульта многократно возрастает.
Таким образом, говоря о том, что такое стеноз сосудов, следует резюмировать: это такое патологическое состояние артерий, когда пути кровотока сужаются из-за накопления в определенном месте холестериновых бляшек, сужающих этот проход и грозящих в перспективе вообще его закупорить. Небольшие фрагменты бляшек могут оторваться и, влекомые потоком крови, закрыть какой-нибудь из более мелких сосудов.
Причины
Стеноз может вызываться разными факторами, которые человек наследует от своих родителей или приобретает в течение жизни. Основными причинами, которые приводят к сужению органов и сосудов являются:
- Врожденные аномалии. Вызваны патологиями внутриутробного развития плода и генетическими дефектами родителей.
- Утолщение стенок. Инфекции, токсины и другие факторы приводят к нарушениям обмена веществ человека. Как результат – воспалительные процессы, разрастаются фиброзные волокна, откладывается холестерин, что негативно отражается на ширине внутреннего просвета органов.
- Спазмы. В нормальном состоянии органы и ткани человеческого организма состоят из эластичных волокон. Стресс, хронические напряжения, некоторые болезни приводят к резкому их сокращению, нередко сопровождающемуся болью. Со временем это вызывает гипертрофию стенок сосудов и гладкой мускулатуры органов.
- Патологии соседних органов. Воспаления, травмы, отечность, новообразования (доброкачественные или злокачественные) отдельной области тела человека могут оказать сдавливающий эффект на прилежащие ткани.
- Естественное старение организма. Происходит постепенный износ систем и тканей, деструктивные изменения их функций.
Причины болезни
Это заболевание очень коварное, ибо отсутствие симптомов не позволяет своевременно среагировать на эту опасную перспективу. К тому же симптомы стеноза сосудов различны для разных видов заболевания, и о них будет поведано ниже, при характеристиках отдельных типов недуга. Чаще всего стеноз возникает вследствие таких причин:
- сахарный диабет;
- атеросклероз;
- чрезмерное ожирение;
- артериальное гипертензия;
- курение;
- питание жирной пищей и прочее.
Виды стеноза
Виды стеноза зависят от локализации холестериновых отложений. Чаще всего плохая проходимость сосудов обнаруживается в аорте, венах, артериях — сонной, мезентериальной (чревной) и бедренной. Чтобы понять, что такое стеноз сосудов, необходимо охарактеризовать каждый отдельный вид этого заболевания. Лечение стеноза сосудов проводится в большинстве случаев медикаментозно, а также путем чередования нагрузок и отдыха. также назначается антихолестериновая диета. В особо сложных случаях производится оперативное лечение.
Классификация
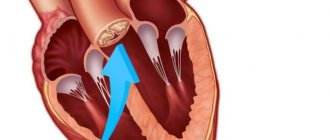
Аортальный стеноз классифицируется по нескольким признакам. Ранее мы уже рассмотрели одну из них – по причине возникновения. Согласно такой классификации, стеноз устья аорты бывает врожденным или приобретенным.
По месту возникновения сужения
Аортальный стеноз разделяют по локализации патологического процесса. Он бывает:
- Надклапанный.
- Клапанный.
- Подклапанный.
Чаще всего встречается клапанная локализация стеноза АК. Надклапанный или подклапанный вид этого порока возникает достаточно редко и является обычно врожденным.
По степени нарушения кровообращения
При этой классификации выделяют компенсированный и декомпенсированный (критический) стеноз аорты.
Также выделяют четыре степени аортального стеноза по степени его выраженности: от умеренного до критического стеноза. Критериями оценки служат: градиент систолического давления между левым желудочком и аортой и площадь проходного отверстия АК.
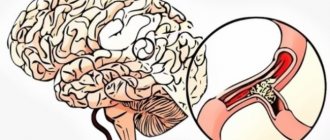
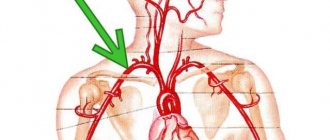
Стеноз сосудов головы и шеи
Поскольку кровоснабжение головного мозга происходит через сосуды, расположенные в области шеи, то стеноз сосудов шеи следует рассматривать в одной связке с сосудами мозга. Сосуды, которые находятся в голове и шее, осуществляют доступ к головному мозгу кислорода и питательных веществ, без которых он не может существовать. Без доступа кислорода этот орган может продержаться без патологических изменений не дольше 3-4 минут, после чего начинается отмирание нервных окончаний.
Проявляется стеноз сосудов головного мозга таким образом: нарушается кровообращение какого-либо из участков головного мозга. Если стеноз развивается медленно, то наблюдается недостаточность мозгового кровообращения, и степень серьезности заболевания характеризуется степенью поражения сосуда. Основными признаками, указывающими на стеноз сосудов мозга, являются расстройство двигательных функций, нарушение памяти и негативные эмоциональные проявления. Возможна и другая форма течения заболевания — инфаркт головного мозга.
Первые симптомы стеноза сосудов головного мозга проявляются в следующих реакциях организма:
- периодических сильных головных болях;
- быстрой утомляемости;
- заметном рассеянии внимания;
- крайней раздражительности;
- частой смене настроений.
На первом этапе снижается эластичность сосудов, появляются признаки скопления холестериновых клеток и незначительно ухудшается кровоток. На второй стадии симптоматика усиливается, и начинают проявляться более серьезные изменения в поведении больного:
- шум в ушах;
- заметные проблемы с памятью;
- изнуряющие мигрени;
- короткие обмороки.
В это время может измениться походка, возникнут постоянные позывы к частому мочеиспусканию. Возможны проблемы со зрением. Если на этой стадии не начать интенсивное лечение стеноза сосудов мозга, то не за горами будет наступление тяжелой третьей стадии, когда двигательные функции уже серьезно нарушены, и человеку сложно держать равновесие, а каждое свое действие нужно долго обдумывать. В этот период начинают проявляться зачаточные признаки слабоумия, а также становятся возможными бесконтрольные дефекации и мочеиспускание. К тому же эмоциональное состояние значительно ухудшается вплоть до потери контроля над своими действиями.
При этом стеноз сосудов шеи бывает неразрывно связан с заболеванием мозга, поскольку шейные артерии и вены полностью обеспечивают для головного мозга кровоснабжение. Шейные вены бывают поражены бляшками очень редко, по большей части этому подвержены сонная артерия и мозговые сосуды. Симптомы проявления болезни аналогичны тем, которые проявляются при заболевании головного мозга. Ведь поражение сосудов шеи чревато нарушением кровообращения сосудов мозга. Иногда человек даже не подозревает о том, что сосуды сонной артерии засорились и началась их закупорка, пока не наступит инсульт. К первичным признакам сужения стенок сосудов относятся мельтешение мушек и потемнение в глазах, шум в ушах, головокружение и слабость в конечностях.
Симптомы признаки стеноза сосудов головного мозга
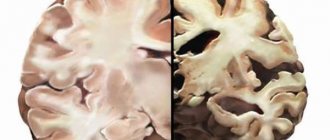
Стеноз церебральных артерий чаще развивается поэтапно, то есть заболевание протекает в хронической форме. Для патологического процесса свойственна диффузная форма поражения мозговых клеток, поэтому клинические проявления только общемозговые.
Всего выделяют 3 этапа прогрессирования стеноза, но в некоторых источниках встречается нулевой этап, при котором заболевание протекает латентно. Поскольку симптоматика полностью отсутствует на стадии зарождения патологии, это представляет трудности для своевременной диагностики.
Клинические проявления в зависимости от стадии:
- Симптомы уже явно указывают на патологические изменения в мозге, но страдающий человек, как правило, не обращает на них внимания. Присутствуют головные боли, но пациент не может указать на точную локализацию, чаще она разлитая и приступообразная. Боль схожа с мигренью и самостоятельно проходит через 30 – 60 минут (не купируется анальгетиками). Отмечаются приступы головокружения (спонтанно) при которых трудно сохранить координацию, симптом проходит после вынужденного отдыха. Общее состояние больного схоже с сильной усталостью, но при этом близкие отмечают, что резко изменился эмоциональный фон – перепады настроения, раздражительность. Пациент это объясняет бессонницей – признак 1 стадии, человек длительное время не может уснуть или часто просыпается, после чего на утро чувствует себя разбитым;
- Клинические проявления стеноза нарастают, отмечаются явные нарушения в интеллектуальной сфере (мышление, логика). Пациент стремительно теряет навык сохранения информации (кратковременная память), а поведение напоминает девиантную форму (возникают неуместные эмоции к определенной ситуации, например, смеется над горем). Головные боли нарастают по интенсивности и сопровождаются рвотой, которая не приносит чувства облегчения. Возникают спонтанные обмороки и судорожные приступы (могут сочетаться с эпиприступами). Скоординированность движений резко нарушена, человек не может управлять своим телом (тремор, «шаткая» походка, спонтанные неуместные движения). Отмечается дисфункция мочевыделительной системы (нарушена иннервация);
- В головном мозге присутствуют обширные многоочаговые зоны некроза. Шансы на восстановление полной функциональности ЦНС отсутствуют, реабилитация помогает частично и в основном направлена на улучшение качества жизни. У больного человека отсутствуют эмоции, окружающий мир не интересен. Мозг не контролирует многие физиологические процессы, поэтому появляется энурез и непроизвольные акты дефекации. Пациент не узнает родственников, присутствует тотальная амнезия, которая носит необратимый характер.
Каждый пациент индивидуален и симптомы могут, проявляется совершенно в другой хронологии, но при этом у всех присутствуют признаки сосудистой деменции.
Прогрессирование стеноза неизбежно приводит к острому состоянию – мозговому инсульту. Резкое прекращение доставки крови к мозгу проявляется внезапными симптомами, которые стремительно нарастают – головная боль, головокружение, рвота, усталость, тахикардия.
Помимо общемозговых проявлений для инсульта характерна и дополнительная симптоматика – очаговая. Проявления будут зависеть от локализации стеноза, то есть в зависимости от того в какой артерии произошел спазм, будет страдать определенный участок мозга (паралич или парестезия одной части тела, слепота на один глаз).
Лечение и диагностика
Прежде чем начать лечение стеноза сосудов головного мозга, необходимо провести качественную диагностику. Обеспечить ее может врач невропатолог после проверки рефлексов и оценки степени адекватности пациента. Наиболее информативными инструментами исследования состояния сосудов шеи и головного мозга являются такие способы:
- ЭКГ;
- компьютерная томография;
- допплерография;
- компьютерная ангиография.
Для лечения применяется консервативная терапия, при которой врач назначает такие препараты, как статины, лецитин, фибраты, папаверин либо эуфиллин, а также витамины с минералами. При этом следует соблюдать специальную диету, исключающую как жирную пищу, так и соленую, копченую, а также кофеин. В рационе должны преобладать морепродукты, овощи, свежая зелень, фрукты. Можно дополнительно задействовать выполнение специальных упражнений, но сделать это можно только после консультации с врачом, ибо слишком высок риск отрыва тромба в случае наличия противопоказаний. При лечении наиболее запущенных форм стеноза рекомендуют проводить шунтирование или вообще производить полную замену закрытого холестериновыми бляшками сосуда.
Осложнения
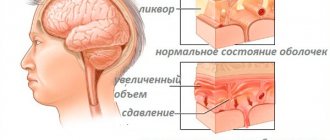
Если не начать своевременное лечение стеноза позвоночного канала поясничного отдела, шейного или грудного, то возможны патологические проявления этого заболевания. Осложнения отмечаются и в том случае, если были иные травмы позвоночника (спортивная травма, падение с высоты и проч.). В этом случае происходит усиление сдавливания спинного мозга. Давить же на него могут образовавшиеся гематомы, рубцы, отломки позвоночника, смещенные позвонки.
Самыми тяжелыми осложнениями являются:
- парезы;
- параличи конечностей;
- тазовые расстройства, которые проявляют себя из-за повреждения нервных корешков спинного мозга хирургическим инструментом;
- медленно и постепенно прогрессирующий спаечный процесс, который дополнительно сдавливает корешки и сам спинной мозг.
Наиболее редко встречаются воспалительные процессы в нервных элементах, оболочках и позвонках. Это обуславливается тем, что после операции стеноза позвоночного канала поясничного отдела применяются сильные антибиотики. Но все же не редкостью является и то, что последствия после операции стеноза позвоночного канала поясничного, шейного и грудного отдела дают более тяжелые последствия, чем само заболевание.
Стеноз сердечных сосудов
Существует большая группа коронарных сосудов, отвечающих за снабжение кровью сердца. Они тоже в немалой степени подвергаются риску сужения прохода с помощью бляшек и могут быть поражены атеросклерозом. Такое перекрытие артерий развивает ишемическую болезнь, а при постепенном накоплении бляшек проявляется хроническая сердечная недостаточность. К ее симптомам относятся:
- появление одышки при малейшем физическом движении;
- боль в сердце;
- сильные отеки на ногах;
- нарушенный сердечный ритм.
В дальнейшем стеноз сосудов сердца ведет к закупорке сердечной артерии оторвавшимся от скопления холестериновых бляшек фрагментом. В таком случае у пациента появятся жалобы на резкие боли в сердце, отдающие в левую лопатку, а также в руку и челюсть. Появляется сильная одышка и большая слабость, пациента охватывает панический страх смерти. При таком развитии болезни диагностика должна быть проведена незамедлительно. Для выявления патологии сердечных сосудов проводятся ЭКГ, УЗИ сердца, компьютерную томографию, допплерографию и ангиографию сосудов, а также магнитно-резонансную ангиографию. При выдаче направления на исследование врач сам решает, какие из этих видов диагностики будут проводиться в каждом отдельном случае, чтобы облегчить постановку диагноза.
Лечение такого типа стеноза
Лечение стеноза сердечных сосудов назначается одним из медицинских специалистов — невропатологом, кардиологом, хирургом. При лечении сердечных сосудов применяются такие виды хирургического вмешательства:
- эндартерэктомия — удаление тромба, который вызывает сужение сосуда;
- стентирование — установка внутри сосуда специального, раздвигающего стенки стента, в результате чего улучшается кровоснабжение и сердце может нормально функционировать;
- шунтирование — прокладывание нового русла для подачи крови к сердцу в обход проблемного участка.
В дополнение к основному лечению необходимо пересмотреть образ жизни, приведший к проблемам с сердечными сосудами.
Лечение
Самолечение при стенозе приводит к осложнениям, способным включить необратимые процессы в организме больного, которые могут привести к летальному исходу. Необходимо вовремя выявить болезнь, потому что на первых стадиях ее можно вылечить медикаментозно. Если сужение органов и сосудов определяют на начальных этапах, для лечения детей и взрослых применимы следующие способы:
- назначение лекарственных средств;
- физиотерапия;
- лечебно-физкультурный комплекс (ЛФК)
- народные методы лечения;
- диетотерапия.
На 2-3 стадиях этой болезни бывает необходимо хирургическое вмешательство для исправления патологии. Особого внимания требует дегенеративный стеноз (развивающийся на фоне других заболеваний). Существуют узконаправленные методы лечения стриктур:
- Вытяжение и компрессия позвоночника. Выполняется под наблюдением врача при помощи специального аппарата. В случае неверного выполнения процедуры есть риск дополнительных осложнений.
- Массаж. Мышцы расслабляются, уменьшаются болевые ощущения при стриктуре позвоночных каналов и сосудов. Особенно эффективен для устранения стеноза у детей.
- Удаление тромба (эндартерэктомия). Хирургический способ освобождения просвета сосудов.
- Восстановление электролитно-водного баланса. Используется для расширения стенок желудка.
Консервативная терапия
Методы консервативной терапии зависят от локализации и степени стеноза. При медикаментозном лечении общим для всех видов стриктур является назначение препаратов со следующими свойствами:
- Противовоспалительные. Любые застойные явления, которые вызывают сужение органов и сосудов неминуемо приводят к воспалительным процессам. Купирование их вплоть до излечения первопричины – основная задача таких лекарственных средств.
- Обезболивающие. Эти препараты назначают пациентам, которые страдают от болевых ощущений при стриктуре.
- Противоотечные. Этот вид лекарственных средств врач прописывает больному для поддержки нормальной жизнедеятельности. Особенно актуальны такие препараты при стенозе позвоночного канала.
- Препараты для усиления нервно-мышечной проводимости. Все стриктуры в виду негативного влияния на кровоснабжение систем органов приводят к атрофии мышц и нервных окончаний. Лекарства этой группы препятствуют данному процессу.
- Поливитаминные комплексы. Их назначают пациентам, ослабленным болезнью.
Консервативная терапия для лечения стеноза сосудов основана на препаратах, разжижающих кровь и предупреждающих дальнейшее увеличение бляшек:
- Кардиомагнил. Антиагрегатный препарат, сочетающий в себе комбинацию ацетилсалициловой кислоты и гидроксида магния для профилактики тромбообразования, имеет противовоспалительное и анальгетическое действие. Понижает риск инфаркта миокарда у пациентов с осложнениями заболеваний сердечнососудистой системы. Является профилактическим средством против повторного образования тромбов для больных, перенесших инсульт.
Среди его плюсов – оптимальное количество ацетилсалициловой кислоты, рекомендованное Европейской кардиологической ассоциацией. Входящий в состав гидроксид магния защищает желудочную оболочку от раздражения кислотой аспирина. Среди минусов – способность блокировать только один, связанный с синтезом циклооксигеназы, механизм образования тромбоцитов.
- Варфарин. Антикоагулянт непрямого действия. Подавляет действие витамина К, способствующего выработке факторов свертываемости крови. В результате кровь разжижается. Имеет длительный период полураспада, принимается один раз в день. Назначается лицам, склонным к тромбозу в коронарных артериях. Максимальный эффект от приема препарата наблюдается через 3-5 дней от начала приема и продолжается около 5 дней после окончания курса.
Среди плюсов – препарат можно применять в комплексной терапии с антитромбоцитарными препаратами, потому что он имеет иной механизм действия. Среди минусов – взаимодействует со многими веществами и даже продуктами, что ухудшает его антикоагулянтные свойства. При взаимодействии с некоторыми лекарствами (Циметидин, Хлорамфеникол и др.) усиливает риск кровотечения.
Хирургическое лечение
К оперативному вмешательству прибегают, когда нехирургические методы лечения стриктур малоэффективны. В медицине применяют следующие способы хирургических корректировок просветов сосудов и органов:
- Стентирование – сжатие бляшки (новообразования). Сначала проводят инвазивное обследование – введение к месту патологии специального катетера со стентом (цилиндрический каркас). Сосуд или орган расширяют, прижимая бляшку/новообразование к его стенке. Искусственная конструкция остается в сосуде (органе), способствуя свободному кровотоку.
- Байпас – операция, предусматривающая вскрытие черепной коробки. Благодаря сложной хирургической манипуляции интракраниальные сосуды перенаправляют в обход аномального образования.
- Пластическая операция сосуда. При окклюзии подключичной артерии, ее подключают к сонной. Иногда часть пораженного сосуда удаляют и производят протезирование (применяют синтетический имплант). Подобный метод используют и для увеличения просвета полых органов.
- Шунтирование – создание нового пути (шунта) кровотока в обход зоны поражения (закупорки).
- Эндартерэктомия – удаление тромба. Коррекция пораженного участка методом резекции.
Недуг нижних конечностей. Причины возникновения
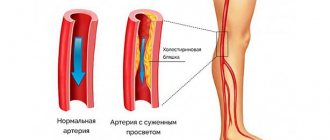
Такое серьезное заболевание, как стеноз сосудов нижних конечностей, относится к перечню наиболее распространенных заболеваний сердечно-сосудистой системы. Он сопровождается патологическим сужением артерий, расположенных в зоне нижних конечностей. При такой патологии артерии начинают сужаться и хуже пропускать кровь, что значительно обедняет насыщение тканей кислородом и ведет к ишемии. У мужчин стеноз сосудов конечностей случается чаще примерно в два раза, нежели у женщин, и с возрастом риск закупорки сосудов значительно увеличивается. Почему такая дискриминация по гендерной принадлежности? Потому что мужчины гораздо чаще злоупотребляют алкоголем и курением, что входит в перечень провокаторов стеноза конечностей.
К опасным факторам, способным привести к образованию на стенках сосудов бляшек, относятся:
- перенесенный атеросклероз;
- табакокурение, как активное, так и пассивное;
- алкогольные злоупотребления;
- наличие сахарного диабета;
- полученные травмы конечностей;
- высокая степень ожирения;
- повышенное кровяное давление;
- наследственная предрасположенность;
- осложнения после инфекционных болезней.
Степени болезни
Оценка стеноза проводится по уровню проявления и сложности симптомов. Существует множество разновидностей стриктур полых органов и сосудов организма. При этом различают несколько степеней болезни с разной выраженностью симптомов:
- Первая стадия может проходить бессимптомно. На стенках трубчатых структур присутствуют бляшки, но паталогических влияний они еще не оказывают на системы органов:
- ЖКТ – отрыжка, кислый привкус, реже рвота;
- позвоночные каналы – тяжесть в ногах, быстрая утомляемость;
- верхние дыхательные пути – одышка.
- На второй стадии симптомы четко различимы и наблюдается прогрессирование заболевания. Состояние больного ухудшается, он обращается к врачу за помощью. Сужение сосудов может вызвать сложные клинические отклонения от нормы в виде приступов:
- со стороны ЖКТ – частые рвоты, обезвоживание;
- сердечно-сосудистая система – ишемическая болезнь сердца;
- головной мозг – транзиторная ишемическая атака.
- Последняя стадия. Просвет трубчатых органов и сосудов минимальный или совсем перекрыт. Патологические изменения затрагивают целые системы органов. Если не проводится серьезное лечение, возможен летальный исход для больного.
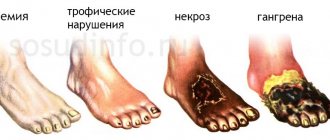
Стеноз нижних конечностей. Этапы развития заболевания и его симптомы
Стеноз нижних конечностей на первых порах протекает бессимптомно. Со временем появляется боль в икроножных мышцах, вызывающая хромоту, ощущается как бы сдавливание в месте прохождения артерий. При дальнейшем развитии заболевания изменяется цвет кожи, она становится сухой и шершавой, выпадают ножные волосы и становятся толще ногтевые пластинки. В запущенных стадиях на пальцах могут появляться язвочки и почернение кожи. Дальше при отсутствии лечения начинает атрофироваться подкожная жировая прослойка, а также проявляется некроз мышц и тканей, вплоть до гангрены и ампутации конечностей. Если случай очень запущенный, то может получиться заражение крови, за чем следует уже летальный исход.
Для диагностики пациентам назначают:
- ультразвуковую допплерографию;
- дуплексное ультразвуковое сканирование;
- компьютерную аксиальную томографию;
- магнитно-резонансную ангиографию с контрастным веществом;
- расширенный биохимический анализ крови.
Диагностика
Обследование больных с подозрением на стеноз клапана аорты проводится под контролем кардиолога.
Примерный перечень мероприятий:
- Устный опрос больного на предмет жалоб и их давности.
- Сбор анамнестических данных. Главная роль отводится перенесенным ранее патологиям кардиального, нефрогенного и эндокринного характера. Также учитывается образ жизни. Чем больше вредных привычек, тем существеннее вероятность отклонения.
- Измерение артериального давления. Показатели могут быть повышенными или нормальными. Также частоты сердечных сокращений. В момент приступа стенокардии — ускорение деятельности.
- Суточное мониторирование. По мере необходимости.
- ЭКГ. Для оценки функциональной активности. Показывает аритмии.
- ЭХО-КГ. Используется для определения органических дефектов. Тем же способом проводится измерение давления в камерах и самой аорте.
- УЗИ почек. Для выявления нефрологических состояний.
- МРТ-диагностика.
В рамках расширенного обследования может потребоваться анализ крови (общий, биохимический, гормональный).
Мероприятия проводятся как в стационарных, так и амбулаторных условиях.
Стеноз нижних конечностей. Варианты лечения
Лечение на ранних стадиях проводится медикаментозное — сосудорасширяющие и тромборастворяющие препараты. В более сложных случаях применяется хирургическое вмешательство — расширение сосуда специальным стентом, а также ангиопластика или стентирование.
Ангиопластика — это передовая новационная технология, которая производится без надреза тканей и наркоза. В артерию водят катетер с баллончиком, который при попадании в поврежденный сосуд расширяется путем надувания и может расширить его до проходного размера. В полученный просвет вставляется стент с лекарством, который выполняет функцию каркаса для сосуда. При криопластике вместо воздуха баллон накачивается жидкой закисью азота, который сверхнизкими температурами способствует разрушению атеросклеротических бляшек.
Шунтирование делают, если существуют противопоказания к проведению баллонной ангиопластики. При этой операции кровь с помощью шунта направляется в новое русло, обходящее место повреждения сосуда.