Синдром Эйзенменгера – это состояние, которое включает в себя совокупность симптомов: цианоз (бледно-синяя, сероватая кожа из-за снижения содержания кислорода в крови), легочная гипертензия (высокое давление в кровеносных сосудах легких), эритроцитоз (увеличение количества красных кровяных клеток из-за снижения кислорода в крови).
Он поражает подростков и взрослых с определенными врожденными пороками сердца, которые лечатся поздно (после раннего детства или позже) или которые никогда не лечатся. В редких случаях синдром Эйзенменгера возникает у детей, рожденных с легочной гипертензией. У этих пациентов симптомы, связанные с цианозом, возникают намного раньше.
Комплекс эйзенменгера – сосудистое заболевание. Легочная гипертензия, реверсирование потока центрального шунта и цианоз, вторичный по отношению к любому врожденному пороку сердца (ВПС), связанному с невосстановленным внутри- или экстракардиальным общением.
При этом синдроме исходный центральный шунт слева направо меняет направление справа налево из-за давней легочной гипертензии и высокого легочного сосудистого сопротивления, переходящего в системный или надсистемный уровни, из-за структурной обструктивной легочной артерии.
Синдром Эйзенменгера у беременной вызывает серьезные осложнения, хотя сообщалось об успешных родах. Материнская смертность колеблется от 30% до 60%. Происходит из-за обмороков, образования тромбов и перемещения в отдаленные места вен, гиповолемии, кашель с кровью или преэклампсии.
Большинство случаев смерти происходит во время или в течение первых недель после родов. Беременные женщины с синдромом Эйзенменгера должны быть госпитализированы после 20-й недели беременности или раньше, если происходит клиническое ухудшение.
Это синдром или комплекс?
Обструктивная васкулярная легочная болезнь – это приобретенный синдром, возникающий вторично при отсутствии или нерациональном лечении врожденных пороков сердца. Заболевание может иметь проявления в любом возрасте, когда возник склероз легочных сосудов.
В отличие от этого, комплекс Эйзенменгера – это врожденный кардиальный порок. Болезнь представлена комплексом из трех аномалий: межжелудочковым перегородочным дефектом, обратным положением аорты и ее отхождением от обоих желудочков, увеличением правого желудочка. Патология также сопровождается легочной гипертензией.
| Дифференциальный диагноз | Синдром Эйзенменгера | Комплекс Эйзенменгера |
| Характер возникновения | Вторичный (приобретенный) | Первичный (врожденный) |
| Возраст выявления | Детский или взрослый | Всегда детский |
| Сопутствующие заболевания | Первичный порок сердца | Может быть единственным заболеванием |
| Клиническая картина | Одинакова при обоих болезнях | |
Синдром Эйзенменгера всегда развивается вторично. Для его возникновения необходимо наличие врожденного порока сердца с обогащением малого круга кровообращения. Комплекс Эйзенменгера развивается первично (внутриутробно).
Характерная симптоматика
Первыми внешними проявлениями, привлекающими внимание, являются:
- Синюшный оттенок кожи области лица, губ и слизистых оболочек.
- Побледнение кожных покровов во время выполнения физических упражнений.
- Утолщение фаланг пальцев верхних конечностей.
- Деформация грудной клетки (выпячивание вперёд).
- Повышенная утомляемость.
- Боль в груди, которая отдаёт в руку, лопатку или челюсть.
- Аритмия.
- Одышка после физических нагрузок, может также проявляться кашель с кровянистой мокротой.
При прощупывании грудной клетки фиксируется значительная выпуклость, сформированная патологически увеличенным правым желудочком.
При прослушивании фонендоскопом отмечаются следующие отклонения:
- Убывающий диастолический шум высокой частоты вдоль левого края грудной кости.
- Усиленный лёгочный компонент II тона.
- Короткий систолический шум при отсутствии непрерывного шума открытого артериального потока.
- Высокочастотный лёгочный щелчок изгнания.
- Патологический IV тон сердца.
- Расщепление II тона с шумом обратного направления крови при недостаточности трёхстворчатого клапана.
Механизм развития, причины и факторы риска
Патология выступает осложнением врожденных сердечных пороков с лево-правым сбросом крови. Выделяют следующие причинные (первичные) заболевания:
- Дефект межжелудочковой перегородки — отверстие в перегородке между желудочками, самая частая причина возникновения синдрома.
- Дефект межпредсердной перегородки — отверстие в ткани, разделяющей предсердия.
- Открытый артериальный проток — нарушение, при котором артериальный проток не зарастает в первые дни жизни ребенка и продолжает поставлять артериальную кровь к легким.
- Открытый атривентрикулярный канал — сложный, редко встречающийся порок, сочетающий отверстие в месте сращения межжелудочковой и межпредсердной перегородки с патологией митрального клапана.
- Аортопульмональное окно — патологический шунт между легочной артерией и аортой.
- Транспозиция магистральных сосудов.
При данных заболеваниях происходит обогащение легочного кровотока. В ответ на это в сосудах легких возникает спазм, направленный на ограничение поступления крови. На данной стадии легочная гипертензия носит обратимый характер.
Заболевание может развиться и у пациентов после хирургического создания системно-легочного шунта или анастомоза при паллиативной коррекции врожденных пороков.
Синдром Эйзенменгера развивается, если порок сердца остается незамеченным до того, как проявляются симптомы повреждения легочных артерий, или пациент не получает адекватного лечения, в том числе хирургического, для его компенсации. У большинства детей без лечения легочная гипертензия развивается на втором году жизни.
Длительное отсутствие лечения пороков приводит к постоянному сосудистому спазму. Развивается ригидность сосудов – необратимый склероз сосудистых стенок, которые теряют способность к сокращению и расслаблению. Легочная гипертензия приобретает необратимый характер.
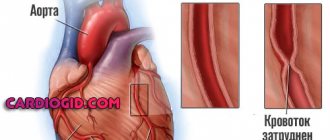
Повышенное сопротивление сосудов легких приводит к тому, что кровь не может поступать в легкие из легочной артерии. Вследствие этого патологический лево-правый сброс крови изменяется на право-левый.
Наличие врожденных пороков в семейном анамнезе также повышает риск рождения ребенка с аналогичным дефектом и возникновением синдрома.
Определение
Синдром Эйзенменгера (Eisenmenger) – это нарушение внутриутробного развития сердечной мышцы, которое включает в себя наличие дефекта в перегородке между желудочками, отзеркаленное положение аорты и увеличение размеров правого желудочка. К счастью, данный порок может быть успешно прооперирован, и дети в дальнейшем растут и развиваются так же, как и их сверстники.
Развитие и стадии заболевания
В здоровом сердце камеры и сосуды надежно разделены перегородками и клапанами, регулирующими направление тока крови. Правый желудочек и предсердие направляют венозную кровь в легкие, где она насыщается кислородом. Левые камеры забирают обогащенную кровь и перекачивают ее в аорту и далее по большому кругу кровообращения.
При пороках с обогащением малого круга легкие получают избыточный объем крови. Под действием постоянной повышенной нагрузки мелкие сосуды легких повреждаются, давление в них возрастает. Это состояние называется артериальной легочной гипертензией.
Из-за возросшего сопротивления сосудов венозная кровь уже не может поступать в легкие в полном объеме, смешивается с артериальной и направляется через левый желудочек или предсердие в аорту — возникает состояние, когда
направление тока крови через окно в перегородке меняется.
Концентрация кислорода в крови падает, что вызывает повышенную выработку эритроцитов, цианоз, одышку.
В 1958 году американские кардиологи Хит и Эдвардс предложили описание развития синдрома через стадии гистологических изменений в сосудах легких. На начальных стадиях изменения обратимы, характеризуются растяжением легочных артерий и разрастанием их внутреннего слоя.
По мере развития заболевания мелкие артерии склеротируются из-за замещения эластичных тканей соединительной (фиброза), появляются признаки атеросклероза крупных артерий. Расширение прогрессирует, нарастают плексиформные повреждения мелких артерий. На последней стадии наблюдаются некротические поражения артерий как следствие тромбоза, фиброза, инфильтрация артериальной стенки лейкоцитами и эозинофилами.
Методы диагностики состояния
При осмотре заметны признаки синюшности кожи, губ, деформации пальцев и грудной клетки, пульсирование сердца слева от грудины. Аускультация обнаруживает грубый шум в период систолы, ему сопутствует «кошачье мурлыканье» при пальпации. Диастолический шум может отражать относительную недостаточность легочной артерии. Второй тон над пульмональной артерией акцентирован. Непрерывный шум возникает при открытом аортальном протоке.
Данные дополнительных методов диагностики:
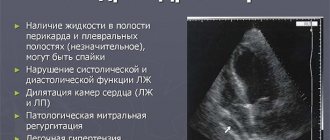
- УЗИ сердца обнаруживает все характерные изменения – диспозицию аорты, дефект перегородки между камерами, увеличение правого желудочка.
- Рентгенограмма – ствол пульмональной артерии выпячен, корни легких пульсируют, сердце в виде шара или башмачка.
- ЭКГ – признаки гипертрофированного правого желудочка.
- Катетеризация полостей необходима для измерения давления в них.
- Газовый состав крови показывает низкое содержание кислорода.
- Анализ крови в конечной стадии выявляет полицитемию (повышенное содержание эритроцитов).
Опасность и осложнения
Без соответствующего лечения и мониторинга при синдроме Эйзенменгера могут развиваться осложнения, среди которых:
- Цианоз — снижение содержания кислорода в крови. Изначально возникает потому, что большой круг кровоснабжения лишается объема крови, уходящего в легкие. Цианоз вызывает характерную синеватую окраску кожи и приводит к повышенной утомляемости при физических нагрузках. Со временем это осложнение прогрессирует.
- Эритроцитоз — повышенная выработка красных кровяных телец в ответ на гипоксию. Избыточное количество эритроцитов повышает риск формирования тромбов, затрудняет кровоснабжение органов и тканей.
- Аритмия — нарушение сердечного ритма вследствие утолщения стенок сердца и нехватки кислорода. При некоторых разновидностях аритмии камеры сердца переполняются кровью, что способствует образованию тромбов. Закупорка тромбом крупной артерии может привести к инфаркту или вызвать приступ стенокардии.
- Внезапная остановка сердца — прекращение работы сердца, спровоцированное аритмией, сопровождается потерей сознания и остановкой дыхания. Без срочной медицинской помощи возможна смерть в течение нескольких минут.
- Сердечная недостаточность — падение нагнетательной способности сердечных мышц из-за постоянного высокого давления.
- Кровохарканье – увеличенное давление крови в легких может привести к опасному для жизни кровотечению в легких.
- Инсульт — тромбы, перемещающиеся по кровеносной системе, могут случайно закупорить сосуд в головном мозге.
- Нарушение функции почек — при низких уровнях кислорода в крови почки не могут полноценно работать. В результате роста содержания мочевой кислоты в крови (гиперурикемии) может развиться вторичная подагра.
- Повышение уровня билирубина в крови — результат распада большого количества эритроцитов. Может спровоцировать рост камней в желчном пузыре.
Симптомы
Симптомы синдрома Эйзенменгера и ЛАГ являются неспецифическими и развиваются медленно. Это затрудняет постановку диагноза у пациентов с невыявленным ранее пороком сердца.
Самые распространенные симптомы:
- цианоз, голубоватая или серая окраска кожи и губ,
- одышка при физической нагрузке и в покое,
- боль или чувство давления в груди,
- аритмия или тахикардия,
- синкопальные состояния — обмороки, вызванные кратким нарушением кровотока в сосудах головного мозга,
- головные боли,
- головокружения,
- отеки, онемение пальцев рук и ног,
- «барабанные палочки и часовые стекла» — характерные изменения пальцев и ногтей из-за разрастания соединительной ткани.
А вы знаете, какие необычные симптомы могут говорить о наличии болезней сердца? Изучите топ самых неожиданных признаков!
Симптомы сердечной патологии
Вначале заболевание себя никак не проявляет, поэтому дети с «белой» стадией синдрома растут и развиваются обычно, не отставая от сверстников. Но, как только направление сброса меняется, формируется такая клиническая картина:
- устойчивая синюшность кожи,
- затрудненное дыхание,
- низкая переносимость физических нагрузок,
- слабость,
- головные боли,
- частое сердцебиение,
- обморочные состояния,
- кровотечение из носа и альвеол (кровохаркание).
Для облегчения дыхания пациенты присаживаются на корточки. Из-за давления широкой и плотной легочной артерии на возвратный нерв возникает охриплость голоса. Типичным проявлением бывают частые болезни дыхательных путей – пневмония и бронхит, отличающиеся затяжным течением и устойчивостью к традиционной терапии.
Позвоночник и грудная клетка деформируются, возникает сердечный горб, пальцы из-за хронического кислородного голодания приобретают форму барабанных палочек.
Болезнь Эйзенменгера может вызывать такие осложнения:
- кровотечение из легких,
- инфаркт легочной ткани,
- тромбоз или эмболию легочных артерий,
- эндокардит.
Средняя продолжительность без операции не превышает 25 лет, летальный исход чаще связан с недостаточностью кровообращения.
Смотрите на видео о пороках сердца у детей:
Когда обращаться к врачу?
Описанные выше симптомы необязательно свидетельствуют о синдроме Эйзенменгера и легочной гипертензии, но возникновение любого из них является поводом для обращения к терапевту и кардиологу, так же как и появление других признаков пороков сердца.
Цианоз, одышка, отеки свидетельствуют о серьезном сбое в работе органов и систем организма, даже если пациенту ранее не диагностировали порок сердца.
При подозрении на синдром Эйзенменгера врачу могут потребоваться:
- Сведения о любых операциях на сердце, если порок уже был диагностирован и корректировался.
- Семейный анамнез, то есть, сведения о родственниках с врожденными пороками сердца, диабетом, гипертонией, а также перенесших инсульт или инфаркт миокарда.
- Список всех лекарств, включая витамины и БАДы, которые принимает пациент.
Синдром Эйзенменгера
Очевидный прогресс медицины за последние несколько десятков лет отнюдь не привел к резкому увеличению продолжительности жизни или искоренению сердечных патологий. Более того, на рубеже XIX и XX веков врачи «открыли» множество болезней, причины возникновения которых до сих пор не выяснены, симптомы размыты и неочевидны, а лечение сильно затруднено.
Синдром Эйзенменгера, названный в честь австрийского педиатра и кардиолога Виктора Эйзенменгера, нельзя считать широко распространенным. Эта довольно редкая патология была описана более 100 лет назад, но даже в наши дни говорить о четком понимании ее этиологии и патофизиологии не приходится.
Безобидная медицинская диковинка, не встречающаяся в обычной жизни, скажите вы? К сожалению, нет.
Суть проблемы
Синдром Эйзенменгера (СЭ), иногда называемый комплексом Эйзенменгера, — это сложная и очень опасная патология, затрагивающая одновременно сердце и легкие.
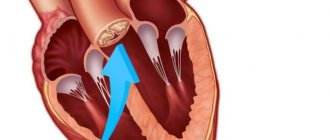
Она характеризуется значительным повышением легочного сосудистого сопротивления (гипертензией), прогрессирующей недостаточностью правого желудочка и врожденным дефектом межжелудочковой перегородки.
Это приводит к сильному повышению давления в правом предсердии и ненормальной работе малого круга кровообращения.
Некоторые врачи под СЭ понимают любые врожденные пороки сердца, характеризуемые открытым артериальным протоком и атриовентрикулярным каналом, а также наличием только одного желудочка, но сути дела это не меняет.
Причины возникновения
Общепринятой теории, объясняющей механизм формирования СЭ (как и любых других врожденных пороков сердца), все еще не существует. А вот этиологические факторы, повышающие риск рождения детей с серьезными патологиями сердечно-сосудистой системы, хорошо известны:
1. Наследственная предрасположенность
Существование гена СЭ, передаваемого от родителей к ребенку, еще не доказано, хотя проект по расшифровке генома человека, начатый в 1990 году, уже завершен (2003 г.). Потому говорить о том, что малыш обязательно унаследует от мамы или папы предрасположенность к тем или иным сердечным патологиям, в общем случае нельзя.
2. Факторы внешней среды
- токсическое поражение во время внутриутробного развития (возможные причины: загрязненная атмосфера, вредные условия производства, отравление парами тяжелых металлов);
- побочный эффект от приема женщиной во время вынашивания некоторых сильнодействующих лекарств;
- биологически активные добавки сомнительного качества, употребляемые будущей матерью, у которых отсутствуют необходимые сертификаты и разрешительные документы;
- длительное воздействие повышенной радиации или электромагнитного излучения;
- хроническое инфекционное заболевание одного из родителей.
Как несложно заметить, все эти факторы не являются характерными именно для СЭ и теоретически могут послужить причиной развития множества различных заболеваний.
Диагностика
При подозрении на ЛАГ и синдром Эйзенменгера кардиолог должен провести ряд исследований, среди которых могут быть:
- Электрокардиограмма — регистрация электрической активности сердца. Может показать нарушения, которые стали причиной состояния пациента.
- Рентген грудной клетки — при ЛАГ на снимке видно расширение сердца и легочных артерий.
- Ультразвуковое исследование — позволяет детально рассмотреть изменения в структурах сердца и оценить кровоток через камеры и клапаны.
- Общий и биохимический анализ крови — назначается для оценки характерных изменений в составе крови.
- Компьютерная томография — позволяет получить детализированное изображение легких, может проводиться с контрастом или без.
- Катетеризация сердца — введение катетера в сердце (обычно через бедренную артерию). В этом исследовании можно замерить давление непосредственно в желудочках и предсердиях, оценить объем крови, циркулирующей в сердце и легких. Проводится под анестезией.
- Нагрузочный тест — снимает ЭКГ, когда пациент едет на велотренажере или идет по дорожке.
Дифференциальный диагноз проводят с ЛАГ другой этиологии.
Течение и лечение у взрослых и детей
Заболевание встречается у непролеченных больных с врожденными сердечными аномалиями. Появление клиники зависит от степени тяжести порока: чем сильнее он выражен, тем раньше разовьются спазм и ригидность легочных сосудов.
Более частое выявление у детей обусловлено следующими причинами:
- Большинство детей с тяжелыми врожденными пороками не доживают до взрослого возраста.
- Проявления врожденных аномалий у детей носят более яркий характер.
- Специфические симптомы врожденных аномалий развития способствуют раннему выявлению болезни.
Отличия в клинике и течении у детей:
- Преобладают проявления основного заболевания.
- Частые эпизоды кардиального отека легких.
- Быстро нарастает легочная гипертензия до 50 и более мм. рт. ст.
- Цианоз распространен на все кожные покровы.
Во взрослом возрасте преобладают неспецифические признаки:
- Одышка при физической нагрузке.
- Цианоз губ, ушей, кончиков пальцев.
- Слабость.
- Аритмия.
- Хроническая сердечная недостаточность.
- Головные боли.
В обеих группах больных выявляют повышение уровня эритроцитов и сгущение крови вследствие хронической гипоксии, однако взрослые более склонны к тромбозам, чем дети. Для взрослых более характерен и синдром внезапной сердечной смерти.
В настоящее время методов полного излечения синдрома Эйзенменгера не существует. Пациенты с ЛАГ должны наблюдаться у кардиолога, регулярно контролировать артериальное давление и показатели крови. Все принимаемые меры направлены на поддержание качества жизни, купирование симптомов заболевания, предупреждение осложнений.
Лечение у детей хирургическое. При данном заболевании операции часто проходят в несколько этапов и включают в себя:
- Восстановление нормальной анатомии сердца.
- Устранение шунта.
- Снижение давления в легочном стволе.
У пациентов с запущенной стадией болезни (взрослых) проводится паллиативная терапия, направленная на улучшение качества жизни. В лечении используют группы препаратов:
- Сердечные гликозиды.
- Диуретики.
- Бета-блокаторы и блокаторы кальциевых каналов.
- Кардиопротекторы.
Основные компоненты комбинированной лекарственной терапии ЛАГ:
- Силденафил и другие ингибиторы фосфофдиэстеразы 5-го типа применяются ради их релаксирующего воздействия на гладкомышечные стенки сосудов.
- Прием антагонистов рецепторов эндотелина позволяет поддерживать удовлетворительное состояние сосудов легких. Вопрос о долговременной терапии этими препаратами остается открытым, так как некоторые результаты исследований показывают их негативное влияние на сердце.
- Применение простациклинов позволяет снизить давление в легочной артерии, улучшить потребление кислорода мышцами и частично обратить поражение сосудов легких.
- Антиаритмические препараты применяют для выравнивания сердечного ритма и уменьшения рисков, связанных с аритмией.
- Прием аспирина или других антикоагулянтов рекомендован для снижения вязкости крови.
Разрабатываются варианты операции по пересадке комплекса «легкие-сердце». Недостатком этого метода являются многочисленные осложнения и непредсказуемый период ожидания донора.
Лечение
Несмотря на вечное противостояние между хирургами и терапевтами, в случае данного заболевания они пришли к согласию, что лечить нужно общими усилиями, так как консервативное лечение само по себе не дает должного эффекта, а оперативное не может обеспечить стойкую ремиссию. Поэтому был разработан комплекс мероприятий для того, чтобы устранить Эйзенменгера синдром:
- Кровопускание (на современный лад это называется «флеботомия»). Простое и безотказное средство. Применяется у больных с доказанной патологией пару раз в год. Перед и после процедуры обязательно определяется вязкость крови и уровень гемоглобина.
- Применение ингаляций кислорода. Используется как вспомогательная терапия для борьбы с цианозом и вторичной гипоксией. Кроме того, они оказывают психосоматическое действие на больных.
- Антикоагулянты. Не имеют достаточного уровня доказательности, так как можно попасть из огня да в полымя и вместо разжижения крови получить ее полную несворачиваемость.
- Другие лекарства: — мочегонные для снятия отека легких; — препараты для улучшения гемодинамики.
- Хирургическая техника: — кардиостимулятор для компенсирования аритмии; — полное устранение дефекта межжелудочковой перегородки и закрытие аномального шунта.
Как именно лечить Эйзенменгера синдром, необходимо решать со своим лечащим врачом или даже с несколькими специалистами. Так как дать гарантию успеха не может ни один метод.
О распространенности и продолжительности жизни
Контингент больных: не пролеченные пациенты с врожденными сердечными аномалиями.
Выявление: у детей — в 10-12% случаев, у взрослых — в 7-8% случаев.
Этиология: перегородочный межжелудочковый дефект (60,5%), перегородочный межпредсердный дефект (32% случаев).
Прогноз: относительно благоприятен при раннем выявлении болезни (на первом году жизни). Обнаружение синдрома у взрослых часто свидетельствует у возможности только паллиативной терапии. При длительном течении заболевания необратимые изменения в легких и сердце приводят к мерцательной аритмии, тромбозам и сердечной недостаточности. При таких условиях даже полноценное хирургическое лечение врожденного порока не приводит к выздоровлению.
Средняя продолжительность жизни составляет 18-40 лет.
Возможна ли беременность?
Беременность является крайне нежелательной при синдроме Эйзенменгера и несет высокий риск гибели матери и плода. В случае сохранения беременности требуется постоянный мониторинг состояния сердца и сосудов, так как нагрузка на них возрастает по мере развития плода.
Кесарево сечение показывает высокий процент смертности для рожениц с ЛАГ, поэтому рекомендуются вагинальные роды с эпидуральным обезболиванием.
Что улучшает прогноз?
Прогноз для жизни наиболее благоприятен у детей, когда синдром Эйзенменгера обнаруживают на ранних стадиях. Хирургическая коррекция позволяет остановить склероз сосудов и снизить давление в легких. Другие факторы улучшения прогноза:
- Невысокая выраженность сердечного порока.
- Адекватная медикаментозная подготовка к операции.
- Рациональное хирургическое вмешательство.
- Пожизненный контроль уровня эритроцитов и тромбоцитов в крови.
Меры предосторожности при комплексе Эйзенменгера включают:
- Применение антибиотиков для предупреждения инфекционного эндокардита перед оперативными вмешательствами, включая стоматологические, и после них.
- Вакцинацию от пневмококка, гриппа и других инфекций, способных вызвать высокую температуру и увеличить нагрузку на сердце.
- Отказ от курения и нахождения в курящих компаниях.
- Осторожность при приеме любых медикаментов, включая БАДы.
Синдром Эйзенменгера является жизнеугрожающим состоянием. Прогноз при этом заболевании зависит от порока, ставшего его причиной, и возможности получать адекватное лечение.