Изменения в структуре сосудов — признак опасных для жизни пациента процессов, своевременно диагностировать которые не всегда представляется возможным. Такая патология, как аневризма селезеночной артерии, слабо поддается консервативному лечению и в большинстве случаев устраняется путем хирургического вмешательства.
Как проходят операции по удалению селезеночной аневризмы, какова их цена, и что думают врачи о будущем пациентов, прошедших лечение — читайте далее в статье.
Что такое аневризма селезеночной артерии?
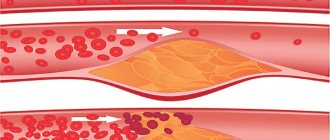
Локальное патологическое расширение сосуда, питающего селезенку, называется аневризмой селезеночной артерии (АСА). В структуре всех аневризм висцеральных сосудов АСА занимает до 60% и поражает женщин в 4 раза чаще, чем мужчин. Возможная локализация может определяться:
- В основном стволе селезеночной артерии;
- В ее ветвях;
- В местах сосудистого разветвления.
Заболевание является причиной смерти 11% больных с острой аневризматической патологией и имеет клинику, имитирующую множество хирургических болезней.
Аневризма селезеночной артерии обозначена кодом по МКБ-10 — I72.8 (Аневризма и расслоение других уточненных артерий).
Все методы
Сложность операции зависит от места локализации аневризмы. Если расширение расположено близко к селезенке, врачи настаивают на сплэнектомии — удалении органа вместе с аневризмой. На образе жизни пациента такое вмешательство не отражается.
Если аневризма расположена на участках, отдаленных от селезенки, ввиду сложности прямой операции применяют малоинвазивные методики.
Учитывая, что селезенка хорошо снабжается кровью и имеет много источников питания, блокирование кровотока в основной артерии не нарушает функциональность органа. Поэтому медики по возможности используют методы, исключающие аневризму из общего кровотока:
- Ангиопластика и стентирование (средняя цена от 100 тыс. руб.).
- Эмболизация (средняя цена от 40 тыс. руб.).
Ангиопластика — это хирургический метод, позволяющий расширить просвет сосудов для последующего стентирования. В ходе операции в небольшой разрез вводят катетер, оснащенный расширяющим баллончиком. По достижению катетером необходимого участка внутри сосуда врач расширяет просвет путем надувания баллончик.
Выполнение процесса контролируется через рентгеновский монитор. Процедура отличается безболезненностью, поскольку внутренняя стенка сосудов не имеет нервных окончаний.
Затем для укрепления стенозного эффекта вводят катетер со стентом — проволочным каркасом цилиндрической формы, покрытым герметичной пленкой. Чтобы прижать стент к стенкам артерии, врачи применяют надувание баллончика. По завершении операции катетер с баллончиком выводят из полости сосуда.
При использовании метода эмболизации спираль размещается в полости аневризмы, тромбируя ее и изолируя от основного кровотока. Применение метода позволяет полностью сохранить кровообращение селезеночной артерии. Просвет расширения закрывается, исключая возможность его последующего разрыва.
Малоинвазивные эндоваскулярные операции по удалению аневризмы селезеночной артерии могут занимать от 45 минут до 3 часов.
Виды АСА
По морфологии различают две группы образований:
- Мешотчатые аневризмы селезеночных артерий – развиваются в местах отхождения ветвей артерии;
- Диффузные – в области ее основного ствола.
По происхождению выделяют:
- Истинные аневризмы – чаще встречаются у женщин. Анатомически повторяют стенку сосуда;
- Ложные (травматические) – чаще встречаются у мужчин. Представлены соединительной тканью. Подробнее о ложных и истинных аневризмах узнаете здесь.
В 80% случаев развивается одна аневризма. Множественность поражения наблюдается у 20% больных.
Все подробности о видах, локализации и методах лечения, в том числе о клипировании или удалении аневризмы, вы можете узнать в отдельных статьях на страницах нашего сайта.
Какие могут быть осложнения?
Главная опасность заключается в том, что может произойти разрыв селезеночной артерии. Если больному не будет оказана первая медицинская помощь, то это приведет к летальному исходу. В основном различают два вида разрыва: полный и неполный. В первом случае, стенка сосуда, который был деформирован, повреждается полностью, образовывается гематома, а сам человек в это время испытывает сильную боль и анемию. Если разрыв аневризмы происходит не полностью, то образовывается гематома за брюшиной и кровотечение на время останавливается, также у пациента понижается давление. В любом случае медлить с обращением в больницу не стоит, там специалисты смогут провести диагностику и назначить правильное лечение.
Причины и группы риска
Среди причин выделяют наиболее вероятные (встречающиеся у 70% пациентов) и возможные. Наиболее вероятные причины:
- Мышечно-фиброзная дисплазия;
- Гипертензия в системе воротной вены в сочетании с увеличением селезенки (спленомегалией);
- Трансплантация печени;
- Сосудистые осложнения беременности.
Возможные причины:
- Болезни желез внутренней секреции;
- Атеросклероз;
- Воспалительные заболевания органов живота (панкреатит, язва желудка);
- Гипертоническая болезнь.
В группе риска находятся люди:
- Страдающие бактериальным эндокардитом;
- Беременные;
- Больные алкоголизмом, наркоманией;
- Злоупотребляющие курением;
- Перенесшие любые виды травм, в том числе оперативные вмешательства на органах живота.
До 10% АСА имеют инфекционную природу. Патологию обнаруживают у 40% беременных женщин (с третьей и более беременностью), и у 20% мужчин после операций на органах живота.
Основные признаки и отличительные симптомы
Особенностью заболевания является разнообразие неспецифических проявлений. У части больных течение бессимптомное. Признаки отличаются при неосложненном и осложненном течении.
Симптомы при неосложненной форме:
- Тупая периодическая или постоянная боль, локализованная в левом подреберье;
- Боль может иррадиировать в левый реберно-позвоночный угол;
- Болевой синдром усиливается пропорционально увеличению аневризмы.
Осложненное течение протекает остро и может имитировать множество хирургических заболеваний. Наблюдают следующие симптомы:
- Режущая сковывающая боль в животе и пояснице;
- Лихорадка до 38 градусов и выше;
- Учащение дыхания и сердцебиения;
- «Доскообразный» напряженный живот;
- Кровавый стул;
- Локальный отек в поясничной области (появление забрюшинной гематомы);
- Падение артериального давления.
Осложненное течение АСА у беременных имитирует акушерскую патологию:
- Отслойку плаценты;
- Эмболию околоплодными водами;
- Маточный разрыв.
Для АСА характерен феномен «неполного разрыва», наблюдаемый у 25% больных. В момент разрыва повреждается только часть аневризмы, что приводит к временной остановке кровотечения за счет сдавливающей гематомы. В этот период большинство пациентов чувствуют улучшение состояния, однако через 1-2 суток разрыв становится полным, что вызывает повторный приступ «острого живота» и ухудшает прогноз для жизни.
Опасность и осложнения
Опасность заболевания выражается в следующем:
- Клиника неспецифична;
- Увеличение образования может длительно не сопровождаться ухудшением состояния;
- При больших размерах нарушается кровоснабжение внутренних органов.
Совокупность этих факторов приводит к тому, что симптомы осложнения могут являться первым и единственным проявлением патологии.
Без лечения вероятны следующие осложнения:
- Разрыв аневризмы:
- Кровоизлияние в брюшную полость или забрюшинное пространство;
- Развитие артериовенозного свища;
- Гематома забрюшинного пространства;
- Панкреонекроз;
- Инфицирование;
- Перитонит.
Вероятность разрыва при диаметре образования до 2 см составляет 5-10%, менее 2 см – 2%.
В группе риска по осложненному течению находятся:
- Беременные женщины;
- Пациенты после пересадки печени.
После лечения в плановом порядке осложнения не наблюдаются. При терапии осложненных состояний возможно развитие:
- Кровотечения из поджелудочной железы или желудка;
- Вторичного инфицирования;
- Сепсиса.
Диагностика
Опрос, осмотр и объективное исследование малоэффективны. При аускультации удается выявить систолический шум над областью аневризмы только в 10-12% случаев.
Подтверждение диагноза проводится инструментальными методами:
- Рентгенография. Специфический симптом АСА — «кальцинированное кольцо» — участок сосуда, подвергшийся отложению кальцинатов. Симптом указывает на атеросклероз и длительное течение заболевания;
- УЗИ. Выявляют округлое анэхогенное (темное) образование в проекции селезенки или поджелудочной железы, заполненное кровью;
- Дуплексное сканирование. Метод используют для определения диаметра аневризмы и характера кровотока в ней;
- Селективная ангиография. Методика помогает обнаружить характерные для данного образования тромботические массы;
- КТ позволяет дифференцировать аневризму с другими заболеваниями по сосудистому строению стенки, а также по связи с селезеночной артерией, чего не бывает при опухолях и кистах. Специфический симптом — кальцинаты;
- МРТ используют для дифференциальной диагностики аневризмы с кистами и другими новообразованиями. Метод помогает определить сдавление внутренних органов и забрюшинную гематому.
Полную информацию о диагностике сосудов вы найдете в этой статье.
Часто аневризму обнаруживают случайно, при УЗИ-диагностике или рентгенологическом исследовании. И возникать она может совершенно в разных местах. Читайте о проявлении данного образования в таких органах и частях тела: сердца, головного мозга, сонной артерии, шеи, легких, аорты (восходящего, нисходящего и грудного отдела) и нижних конечностей.
Лечение
При размерах образования до 2 см и отсутствии жалоб проводят динамическое наблюдение за больным:
- Периодические осмотры сосудистым хирургом;
- УЗИ 1 раз в 6 месяцев.
Показания к оперативному вмешательству:
- Диаметр более 2 см;
- Наличие жалоб;
- Беременность;
- Детородный возраст (до 45 лет);
- Угроза разрыва.
Операции могут быть эндоваскулярными и реконструктивными.
Метод выбора — эндоваскулярная окклюзия (закрытие просвета) артерии селезенки. Операцию проводят всем больным, у которых аневризма не связана с воспалительными заболеваниями панкреатической железы или желудка. Остальным пациентам выполняются открытые операции:
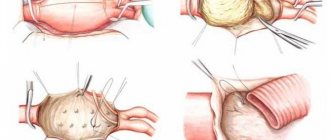
- Лигирование (наложение лигатуры на сосуд);
- Удаление выпячивания;
- Резекция с удалением селезенки (при расположении образования у дистального отдела или в воротах органа);
- Резекция с удалением части поджелудочной железы (при воспалении, распространяющемся на поджелудочную железу).
Вашему вниманию 2 статьи о возможностях диагностики и лечения аневризм селезеночной артерии:
- . Авторы: М. Б. Паценко, В. А. Иванов, А. В. Образцов, Д. А. Мироненко, С. Н. Крыжов, Н. В. Образцова, В. Л. Смирнов.
- . Авторы: М.В. Вишнякова, А.И. Лобаков, А.В. Лерман, Г.А. Сташук, С.Э. Дуброва, А.В. Ващенко, И.Н. Демидов, Е.А. Степанова, А.Г. Платонова.
Все о медицине
Распространенность аневризм селезеночной артерии колеблется от 0,1% до 2%. И хотя это заболевание редкое, оно остается наиболее часто встречающимся (50 — 75%) среди всех висцеральных (относящихся к внутренним органам) аневризм. Преобладание среди женщин встречается в соотношении 4:1.
Заболевание часто протекает бессимптомно, и обнаруживается при диагностике какого-либо другого заболевания или при разрыве, а это уже угрожающее жизни состояние с высокой смертностью.
В настоящее время порогом для лечения бессимптомных пациентов является диаметр аневризмы более 2 см. Дополнительные факторы, которые могут потребовать вмешательства включают в себя беременность, портальную гипертензию, цирроз печени, и пациентов, нуждающихся в трансплантации печени.
Беременные женщины при разрыве аневризмы селезеночной артерии подвержены высокой смертности от 70% до 90%. Критический период для них наступает в последнем триместре, особенно во время родов.
Существуют различия между истинной и ложной аневризмами. Истинная аневризма часто связана с гормональными изменениями и увеличением кровотока, который имеет место, когда физиологические изменения происходят во время беременности. С другой стороны, псевдоаневризма происходит при повреждении артериальной стенки вследствие травмы или под воздействием ферментов при панкреатите.
Размер аневризмы четко не связан с риском разрыва, поэтому рекомендуется систематическое лечение всех висцеральных аневризм.
ЭНДОВАСКУЛЯРНЫЕ ВАРИАНТЫ ЛЕЧЕНИЯ
Эндоваскулярное лечение получило широкое признание в основном из-за своих высоких технических показателей успешности вместе со значительными улучшениями состояния пациента и низкой смертностью по сравнению с открытой хирургической коррекцией.
Целью является достижение полной окклюзии (проходимости) сосуда за пределами аневризмы. Основными техниками являются ангиопластика и стентирование.
При ангиопластике использование направляющего катетера может быть трудным для катетеризации извилистых сосудов и, следовательно, может усложнить введение баллона при такой анатомии. Однако, управление системой доставки с помощью рентгеноэндоваскулярных методов значительно упрощает поставленную задачу.
При аневризме селезеночной артерии проведение процедуры с сохранением родительской артерии возможно с имплантацией покрытых стентов. Основным ограничивающим фактором такого подхода является извитость артерии. Однако, последние исследования с использованием стент-графтов с низким профилем предлагают новые возможности, если диаметр самой артерии является адекватным. В дополнение к сохранению проходимости сосуда, имплантация стент-графта имеет ряд преимуществ.
Классическая транскатетерная эмболизация аневризмы спиралями еще один вариант, который используется, чтобы поддержать кровообращение в артерии. Использование разъемных спиралей позволяет получить более точное развертывание. Этот подход предназначен для пациентов с мешотчатыми аневризмами, которые имеют узкое горлышко и в которых развертывание спирали связано с низким риском её смещения.
Чрескожный подход. В случаях тяжелого сосудистого доступа к селезеночной артерии (это может быть связано с её размерами, расположением, или сосудистой анатомией) можно рассмотреть чрескожный подход. Это может быть выполнено с помощью ультразвукового наведения.
НОВЫЕ ТЕХНОЛОГИИ
Самораспаковывающийся стент был одобрен в Европе в последние годы для лечения аневризмы периферических сосудов. Он изготовлен из phynox, и его конструкция состоит из трехмерной плетеной трубки, сделанной из двух соединенных между собой слоев. Конфигурация многослойности наряду с трехмерной геометрией дает снижение скорости внутри аневризматического мешка при сохранении потока в основной артерии и окружающих ветвях. Недавно сообщалось о случае лечения аневризмы печеночной артерии с использованием такого стента. Поэтому можно предположить, что при висцеральных аневризмах, в том числе и аневризме селезеночной артерии, будут использоваться такие устройства.
Существует несколько эндоваскулярных подходов к лечению аневризм селезеночной артерии. Это надежные процедуры с высоким техническим успехом и малой перипроцедурной травматичностью. Варианты лечения зависят от местоположения аневризмы, возраста пациента, физиологических и клинических условий.
В клинике сосудистой хирургии ИСЦ применяются различные эндоваскулярные методики, в том числе установку стент-графта в периферическую артерию.
Ложная аневризма селезеночной артерии
Ложные аневризмы наиболее характерны для мужчин и представлены соединительнотканными мешочками, связанными с артерией посредством рубцового мостика. Это образования рубцовой этиологии, развивающиеся после травмы или на фоне хирургического заболевания. У 90% больных они являются осложнением кист поджелудочной железы.
Отличительные черты:
- Длительное бессимптомное течение;
- Меньший риск разрывов и осложнений;
- Велика вероятность полного кальцинирования.
Основным проявлением является тупая периодическая боль в левой половине спины или левом подреберье, возникающая при физической нагрузке. Диагностика не затруднена. Наиболее эффективны МРТ и КТ, посредством которых выявляют рубцовое образование, заполняющееся кровью через соединительный мост с селезеночной артерией.
Лечение оперативное. Выполняются следующие виды вмешательств:
- Перевязка сосуда с последующей установкой дренажа;
- Удаление кисты или дистальной части поджелудочной железы;
- Ушивание стенки артерии.
. Авторы: Д.М.Н., проф. С.С. Шестопалов, Д.М.Н., проф. С.А. Михайлова, Д.М.Н., проф. А.Н. Тарасов, А.П. Ефремов, Н.Ф. Зинич, К.М.Н. Б.Х. Сарсенбаев.
Код церебрального атеросклероза по МКБ-10
Прекращение тока крови в области сосудов головного мозга может стать причиной смертельно опасных осложнений, поэтому крайне важно своевременно обнаружить церебральный атеросклероз. В МКБ 10 сосудистая патология выделена в классе IX, где систематизированы все болезни сердечно-сосудистой системы. Каждый врач, работающий с Международной классификацией болезней 10-го пересмотра и использующий этот раздел, знает код нужного заболевания. При необходимости используются шифры, указывающие на осложнения, которые возникают на фоне атеросклероза сосудов головного мозга.
Цереброваскулярная патология
В МКБ 10 все болезни, связанные с патологическими изменениями мозговых сосудов, ограничены кодами I60-I69. Церебральный атеросклероз имеет отдельный код, обозначаемый как I67.2, однако этот диагноз врач будет выставлять только после абсолютной уверенности в наличии болезни. Иногда обозначение болезни будет предварительным: по завершении полного обследования диагноз может быть изменен. Причина такой тактики врача легко объяснима – далеко не всегда симптомы мозговой патологии сразу указывают на наличие закупорки артериальных стволов головного мозга. Поэтому врач выбирает раздел I67 «Другие цереброваскулярные болезни», где сгруппированы обобщенные диагнозы. Кроме этого, в этом разделе встречается следующая патология:
- расслоение сосудов мозга без угрозы разрыва (I67.0);
- церебральная аневризма без разрыва (I67.1);
- энцефалопатия за счет прогрессирования сосудистой патологии (I67.3);
- энцефалопатия
Прогнозы
Прогноз относительно неблагоприятный. Угрожающие жизни состояния развиваются только у 2% больных, однако летальность при осложнениях достигает 25%. Среди беременных смертность от осложнений достигает 70%. Послеоперационная летальность у осложненных больных достигает 30%, у плановых – не отмечена.
При своевременном выявлении и лечении заболевания продолжительность и качество жизни не изменяются.
Аневризма селезеночной артерии – распространенная разновидность сосудистой патологии внутренних органов. Заболевание характеризуется частым поражением женщин и возможным бессимптомным течением. В группе риска находятся беременные, а также люди, страдающие хирургической патологией органов живота.
При появлении боли в левом подреберье стоит незамедлительно обратиться за медицинской помощью. Своевременная инструментальная диагностика способствует подбору адекватного лечения и профилактике серьезных осложнений.
Как проявляется ложная аневризма?
Ложная аневризма встречается редко, но считается наиболее опасной. Причиной для появления такой аневризмы может стать совсем не деформированная селезеночная артерия, а разрыв сосуда и образование гематомы. Обнаружить заболевание можно при появлении у пациента кровотечения из верхнего отдела кишечника, при этом причины для проявления этого симптома будут отсутствовать.
Ложную аневризму врач может диагностировать и при помощи появления шума, он будет усиливаться во время пульсирования и прослушивания шума во внутренних органах.