- Разновидности тахикардии у новорожденных
- Причины возникновения
- Симптоматика
- Первая помощь
- Возможные осложнения и последствия заболевания
- К кому обращаться?
- Диагностика
- Лечение традиционными способами
- Народные средства
- Меры профилактики
- Тахикардия у детей (видео)
Детский организм отличен от взрослого, и частота сердечных сокращений у новорожденного ребенка может быть немного увеличена. Это считается одним из вариантов нормы. Организм малыша требует большего количества кислорода, процесс метаболизма у него также происходит более активно, в связи с этим и возрастает уровень частоты сокращений сердца.
Что происходит в организме ребенка?
Тахикардия – это учащенное сердцебиение. Для взрослых нормальная частота сокращений сердечной мышцы составляет 80 ударов в минуту. Грудничок в силу большей скорости обменных процессов, протекающих в его организме, имеет пульс до 140 ударов. Ненормальной для него можно считать ЧСС свыше 170.
В силу разных причин пульс ребенка может учащаться и это не всегда говорит о патологии. Вспомните себя – испуг, физическая нагрузка, бурная эмоция – и пульс учащается. Вы успокоились и все прошло. И малыш так же реагирует на некоторые внешние раздражители — пеленание, осмотр врача, громкий звук и так далее. Такие всплески не должны пугать родителей.
Гораздо серьезнее дело обстоит, если приступ сопровождается дополнительными симптомами и продолжается дольше нескольких минут. Тахикардию у новорожденных делят на два вида – синусовую и пароксизмальную. Синусовую тахикардию считают функциональным нарушением, вызванным сбоем работы некоторых систем организма. Пароксизмальная тахикардия относится к более опасной патологии, потому что она, как правило, связывается с органическим поражением сердца.
Характеристика фетальных аритмий
В 1–2% беременностей наблюдается фетальная аритмия. Такое нарушение сердечного ритма обусловлено различными патологиями.
Различают следующие разновидности фетальной аритмии:
Они, в свою очередь, делятся на злокачественные и доброкачественные аритмии, в зависимости от течения заболевания. Доброкачественная аритмия отличается от злокачественной отсутствием структурных аномалий сердца.
Фетальная брадикардия характеризуется системными проявлениями и поражениями сердца. Часто болезнь сопровождается пороком сердца, сердечным блоком или кардиомиопатическим синдромом.
Фетальная (пароксизмальная) тахикардия – это резкое учащение сердечного ритма, которое может длиться от нескольких минут до нескольких часов. На ЭКГ тахикардия имеет достаточно специфические признаки. Заболевание может возникнуть внутриутробно.
Во время диагностики невозможно выявить сбой сердечного ритма, поэтому специалисты следят за поведением ребенка. Пароксизмальную тахикардию условно делят на наджелудочковую и желудочковую виды.
Часто при фетальной аритмии у плода выявляют трепетание предсердий, дефект межпредсердной перегородки и открытый атриовентрикулярный канал.
При пароксизмальной тахикардии нередко возникает резкое учащение сердцебиения до 200 ударов в минуту и более. Если приступы частые и длительные, то они легко провоцируют сердечную недостаточность. У плода могут появиться церебральные осложнения и нарушение кровоснабжения голоного мозга.
Длительность периода тахикардии зависит от множества факторов, поэтому варьируется от 30 секунд до недели
Как действовать
Регулярно самостоятельно проверять пульс у ребенка не нужно. Тем более не стоит использовать для этого тонометры (аппараты для измерения давления), предназначенные для взрослых, с большой по размеру манжетой.
При регистрации на ЭКГ тахикардии надо показать эту ЭКГ врачу, который направил на исследование (педиатру или кардиологу). Так как тахикардия – это не заболевание, ее выявление требует врачебного осмотра, а при необходимости дополнительных исследований для выявления причины ускоренного сердцебиения.
Когда идти к врачу и как часто проверяться
При удовлетворительном самочувствии и нормальном развитии ребенка периодически возникающее учащенное сердцебиение – не повод для беспокойства. Надо обратиться к врачу, если наблюдаются:
- высокая температура тела, головная боль;
- сухость кожи и западение родничка у младенцев;
- одышка, боли в грудной клетки, затрудненное дыхание;
- перебои в работе сердца, головокружение или обмороки;
- слабость, ухудшение успеваемости в школе, бледность кожи и слизистых, сонливость, отечность лица или голеней.
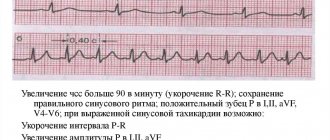
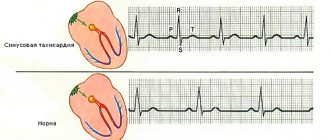
Первый способ выявления тахикардии у ребенка – электрокардиография. При синусовой тахикардии отмечаются такие ЭКГ-признаки:
- увеличение ЧСС в минуту по сравнению с возрастной нормой;
- присутствуют все зубцы;
- укорочен интервал R-R за счет сокращения диастолической паузы – сегмента TP.
При наджелудочковых пароксизмальных тахикардиях зубец P отрицательный либо вообще не определяется на ЭКГ. Желудочковая тахикардия проявляется регулярными расширенными комплексами QRS без связи с зубцами Р. Опытный врач функциональной диагностики без затруднений проведет дифференциальную диагностику между этими состояниями.
ЭКГ у детей при нормальном самочувствии и отсутствии сердечных шумов регистрируют во время профосмотров в год, 6 лет, 15 и 17 лет. Врач направляет на кардиограмму и при появлении жалоб на боли в области грудной клетки, одышку, синюшность носогубного треугольника, непереносимость нагрузки, либо при выявлении сердечных шумов.
При регистрации тахикардии ребенку может быть назначено суточное мониторирование ЭКГ. Это исследование даст информацию о среднедневной, средненочной и среднесуточной ЧСС, соответствии возрастным нормам, нарушениях ритма, длительности интервала QT и о других показателях.
При возникновении стойкой тахикардии назначается эхокардиография (УЗИ сердца). Она дает информацию о структурном состоянии сердца, например, малых аномалиях развития (открытое овальное окно) или врожденных пороках.
Диагностика
При появлении первых симптомов заболевания необходимо обратиться к врачу-педиатру. Он проведет тщательный опрос и осмотр ребенка, а затем направит на дополнительные исследования.
Клиническими методами диагностики являются:
- Опрос. В ходе опроса врач выясняет у родителей информацию о беспокоящих новорожденного ребенка симптомах, времени начала и частоты возникновения заболевания. Важное диагностическое значение имеет наличие хронических заболеваний, прием ребенком каких-либо препаратов. Старшие дети самостоятельно жалуются на головокружение, потемнение в глазах, ощущение сердцебиения, одышку.
- Осмотр. В ходе осмотра врач оценивает общее состояние ребенка, цвет его кожных покровов, двигательную активность. Осуществляет простейшие диагностические методы – аускультацию сердца, определение ЧСС, пульсоксиметрию.
Далее назначаются методы дополнительной диагностики, которые включают в себя лабораторные анализы и инструментальные исследования:
- Клиническое и биохимическое исследование крови – позволяет выявить воспалительный процесс, анемию и другие сопутствующие патологии;
- Анализ крови на уровень тиреоидных гормонов – назначается для диагностики патологии щитовидной железы;
- ЭКГ – позволяет оценить ритм сердца у детей старше 3 лет (в младшем возрасте правильно провести исследование удается редко).
- Холтеровское мониторирование – регистрация ЭКГ в течение 24 часов, которая проводится для выявления связи тахикардии с физическими, эмоциональными нагрузками и другими факторами; помимо этого, исследование позволяет оценить непрерывную работу сердца в течение суток;
- УЗИ сердца – инструментальное исследование, позволяющее диагностировать структурные изменения в органе;
- Электроэнцефалография – исследование электрической активности головного мозга (проводится для оценки работы ЦНС).
Препараты для лечения тахикардии у детей
Любая разновидность рассматриваемой патологии не должна обделяться вниманием врачей-специалистов. Любые изменения в состоянии могут стать причиной крайне отрицательных последствий
Поэтому здоровье крохи целиком и полностью зависит от своевременности обращения к докторам.
В случае синусовой тахикардии необходимости в особой терапии может и не возникнуть. Зачастую достаточно спланировать режим дня, возможно сменить климат, привести к состоянию покоя нервную систему.
Пароксизмальная тахикардия у новорожденного должна лечиться в обязательном порядке. При этом наиболее распространенными препаратами, назначаемыми врачами страдающим от указанного заболевания деткам являются Амиодарон, Дигоксин и Изоланид. При несложных случаях прописывают Новокаин в купе с бромистым натрием и сернокислым магнием. Если же такой комплекс не дает желаемого результата, целесообразно использовать Новокаинамид.
Симптомы
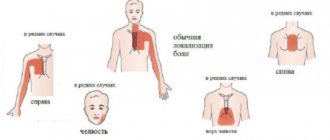
Во время приступа пароксизмальной тахикардии у ребенка наблюдается резкое учащение сердечного ритма. За одну минуту количество сердечных сокращений может достигать 200 ударов. Сам приступ ощущается малышом как резкий удар в грудь. При этом может появиться чувство сдавливания в области грудной клетки. Больной становится вялым и бледным. Нередко приступ тахикардии сопровождается рвотой и обильным мочеиспусканием.
Из-за невыразительной симптоматики заболевания диагностировать его достаточно сложно. Особенно сложно выявить начало и конец приступа, так как у новорожденных детей любое беспокойство увеличивает частоту сердечных сокращений.
Выявить пароксизмальную тахикардию можно при сильном нарушении сердечного ритма на фоне обычной температуры тела. Во время приступа у ребенка могут начаться сильные судороги. При этом взгляд и сознание малыша остаются ясными.
Меры профилактики
Прогноз у данного недуга в большинстве случаев благоприятный. Избавившись от причины, которая вызывает тахикардию, удается добиться стабилизации сердечного ритма новорожденного ребенка.
Поддерживать здоровье сердца можно при помощи умеренных физических нагрузок, правильного режима и питания. Малыш не должен испытывать сильные эмоциональные потрясения. Новорожденного ребенка нельзя перегревать или переохлаждать, следует избегать риска заражения вирусными инфекциями.
Чтобы ребенок не болел, нужно закалять его и укреплять иммунную систему, проводить профилактические медосмотры. В случае подозрений на тахикардию малыша нужно показать врачу как можно скорее, а не пытаться избавиться от нее самостоятельно.
Лечение патологии
Неотложна помощь
Во время приступа необходимо выполнить такие рекомендации:
- впустить в помещение свежий воздух;
- накрыть лоб ребенка холодным полотенцем;
- связаться со специалистом.
Если тахикардия относится к пароксизмальному типу, то оказание первой помощи зависит от места зарождения неправильного импульса. При суправентрикулярной форме необходимо выполнить следующие действия:
Для облегчения своего состояния малыш должен потужиться с закрытым носом.
- Ребенок 3—4 года: закрыть нос малыша и попросить его тужиться;
- сделать массаж сонной артерии.
- надавить на корень языка;
Если произошел приступ вентрикулярной формы, то помощь проводится препаратами:
- Внутривенное введение «Лидокаина 1%» примерно 1—1,5 мг/кг.
- Если приступ не снялся, то нужно ввести раствор «Гилуритмал 2,5%», разбавленный 10—20 мл натрия хлорида 0,9% в количестве 1 мг/кг.
- При продолжении приступа вводят «Амиодарон 5%», разведенный глюкозой 5% — 10 мл.
Лекарства
Лечение тахикардии у детей медикаментозным воздействием проводится только по назначению врача, который может корректировать дозировку и курс терапии в зависимости от состояния пациента. Часто назначаемые препараты представлены в таблице:
| Группа | Препараты |
| Седативные | «Седуксен» |
| «Люминал» | |
| «Валериана» | |
| «Аспаркам» | |
| Калийсодержащие | |
| Сердечные гликозиды | «Дигоксин» |
| «Верапамил» | |
| Бета-адреноблокаторы | «Пиндолол» |
Хирургическое лечение
Иногда решить проблему больного можно с помощью кардиостимулятора.
Если другие варианты терапии не принесли положительных результатов, то лечащий врач может принять решение провести операцию. Хирургические процедуры при тахикардии:
- Радиочастотная абляция. Метод базируется на разрушении участков, подающих неправильный импульс.
- Внедрение электрокардиостимулятора. Искусственный водитель ритма поддерживает правильную частоту сердечных сокращений.
- Хирургия сердечных клапанов. Операция проводится, если присутствуют определенные отклонения врожденного характера.
Рецепты знахарей
Легкая синусовая тахикардия лечится методами нетрадиционной медицины. Любые воздействия можно проводить только после консультации со специалистом. Эффективные рецепты:
- Настой пустырника. Одну ст. л. сухой травы нужно запарить 1 стаканом кипятка и оставить на 60 минут. Смесь процеживают, добавляют 3 капли масла перечной мяты, 1 ч. л. меда. Состав необходимо перемешать и выпить. Курс терапии 30 дней.
- Отвар корня валерианы. Две ч. л. корешка смешивают с 1 чайной ложкой сухого укропа, мелиссы, шишек хмеля. Смесь заливают 350 мл кипятка и оставляют на полчаса. Отвар пьют по 200 мл перед едой.
- Травяной сбор. По 10 грамм хвоща полевого, пустырника и боярышника смешать, и залить 0,5 л воды. Смесь подогревают на водяной бане 20 минут, а затем остужают 50 минут. Процеженную настойку принимают по 50 мл 4 раза на день.
Особенности течения патологии в детском возрасте
Как и другие заболевания, тахикардия зависит не только от общего состояния организма, но и от возрастных особенностей. Родителям необходимо знать о первых признаках заболевания, чтобы вовремя оказать помощь ребенку. Это общие симптомы, проявляющиеся независимо от возраста:
- пульсация вен, расположенных на шее;
- одышка;
- головокружение;
- повышенное потоотделение;
- бледность кожных покровов;
- капризность;
- нарушения сна.
Норма ЧСС у детей
У новорожденных пропадает аппетит, они могут постоянно плакать. Также подозрение должна вызвать вялость малыша.
У новорожденных
У малышей первого года жизни ЧСС значительно выше, чем у взрослого человека. Симптомом заболевания является пульс, превышающий 160 ударов в секунду. Поскольку маленькие дети не могут сообщить родителям, что им плохо, взрослые должны быть максимально наблюдательны.
В этом возрасте наиболее опасным является пароксизмальный вид патологии. Он в большинстве случаев сопровождается сбоями геодинамики и тяжелым состояниям малыша.
При длительном возникновении приступов у новорожденных может развиваться сердечная недостаточность. А резкие перепады ЧСС могут спровоцировать остановку сердца.
У детей младшего возраста
Эпизодические проявления нарушения у детей до 5 лет считаются нормой. Это напрямую связано с нехваткой кислорода или ускоренным метаболизмом. Поскольку дети не всегда могут описать симптомы и изменения в своем организме, избежать повторных приступов можно за счет длительных прогулок на свежем воздухе и правильного сбалансированного питания.
У дошкольников и детей младшего школьного возраста патология может быть спровоцирована переживаниями, страхом, стрессовыми ситуациями или инфекционными заболеваниями.
Лечение приступов тахикардии
Сопровождается заболевание:
- головокружением;
- понижением артериального давления;
- приступами стенокардии;
- резкими перепадами настроения.
У подростков
Усиленное сердцебиение в пубертатном возрасте может свидетельствовать о наличии серьезных заболеваний или быть результатом повышенной вспыльчивости подростка. В этом возрасте они слишком впечатлительны и все принимают близко к сердцу. Поставить точный диагноз может только врач, проведя осмотр ребенка.
Специалисты выделяют ряд физиологических причин, которые могут привести к развитию болезни у подростков:
- возраст от 14 до 16 лет. В этот период дети растут быстро, сердце стает больше, а сосуды не успевают увеличиваться;
- спорт, если ребенок много внимания и сил уделяет физическим нагрузкам;
- переедание.
Виды тахикардии у детей и ее причины
Тахикардия у ребенка может быть двух типов: синусовая и пароксизмальная. Синусовая тахикардия подразделяется на физиологическую и патологическую(экстракардиальную и кардиальную).
Синусовая тахикардия
Физиологическая тахикардия может возникнуть при эмоциональном напряжении, переходе из лежачего положения в стоячее, изменении микроклимата, страхе, обильном приеме еды и жидкости. Причины тахикардии у детей грудного возраста могут быть обусловлены нарушением автоматизма синусового узла, он является водителем ритма — посылает импульс и устанавливает с какой частотой сокращается сердечная мышца. У подростка причиной может послужить ускоренный рост организма, переутомление, хронический недосып, эндокринные перестройки.
Патологическая экстракардиальная тахикардия возникает при изменениях организма: повышение температуры тела, токсикоз из-за инфекционных агентов, пониженном сахаре крови, гипоксемии(нехватка кислорода в крови), которая проявляется при анемии, недостаточности дыхания. Причиной может стать ацидоз — при приеме некоторых лекарственных препаратов, химических веществ, отравлении, неукротимой рвоте. Эндокринные нарушения — тиреотоксикоз, феохромоцитома, опухолевые процессы гипоталамуса часто вызывают данное нарушение.
Кардиальная тахикардия появляется как сигнал органического поражения синусового узла. Это первый признак при воспалительных процессах тканей сердца — миокардите, эндокардите и перикардите, ишемических процессах — ИБС, инфаркт миокарда, дегенеративно-склеротических изменениях — миокардиодистрофия, миокардиосклероз. Данный вид ускоренного сердцебиения характеризуется постоянным повышенным сердечным ритмом в состоянии покоя, не зависит от состояния организма и окружающей среды.
Пароксизмальная тахикардия
Данным видом патологии может болеть как годовалый ребенок, так и подросток 14 лет. Она встречается одинаково часто в разных группах детей. Чаще других пароксизмальная тахикардия диагностируется у детей 7 лет.
Тахикардия сердца характеризуется внезапным началом, и таким же резким прекращением. Причиной этому является появление нового импульса помимо синусового узла.
Причинами пароксизмальной тахикардии служат:
- WPW-синдром
- Вегето-сосудистая дистония с симпато-адреаналовыми кризами
- Неврозы на фоне поражения ЦНС
- Органические нарушения (см. в кардиальной тахикардии)
Симптомы и лечение тахикардии у детей разного возраста несколько отличаются и зависит от ее вида, что можно объяснить физиологическими изменениями организма, которые характерны для каждой возрастной группы.
Причины пароксизмальных тахикардий:
- нарушения вегетативной регуляции сердечного ритма;
- органические поражения сердца;
- электролитные нарушения;
- психоэмоциональное и физическое напряжение.
Пароксизмальная тахикардия в большинстве случаев возникает у детей, не имеющих органического поражения сердца, и рассматривается как эквивалент панической атаки. В возрастном аспекте приступы пароксизмальной тахикардии отмечаются как у детей старшего возраста, подростков, так и у младенцев грудного возраста. Максимальная частота приступов установлена в возрасте 4-5 лет.
Внутрисердечные механизмы запуска и реализации приступа пароксизмальной тахикардии изучены достаточно подробно. Электрофизиологической основой пароксизмальной тахикардии является возникновение из синоатриального, атриовентрикулярного узла или предсердия круговой волны (ри-энтри) либо резкое повышение собственного автоматизма в эктопическом очаге.
[7], [8], [9], [10], [11], [12], [13], [14], [15]
Возможные осложнения и последствия заболевания
- врождёнными патологиями;
- шумами в сердце;
- анемией;
- обезвоживанием;
- миокардитами;
- гипогликемией;
- поражением центральной нервной системы (ЦНС).
Также синусовая тахикардия может появиться по физиологическим причинам: беспкойство ребёнка во время осмотра, стресс из-за пеленания, сильные боли, перегрев. В большинстве случаев синусовая тахикардия у новорождённых — вполне нормальное состояние, не представляющее опасности для их жизни.
Тахикардия синусового узла у новорождённых делится на 3 вида:
- умеренная (частота сердечных сокращений до 20% выше нормы);
- средняя (превышение сокращений сердца на 20-40%);
- выраженная (увеличение сердечного ритма до 60%).
Симптомы синусовой тахикардии у детей точно такие же, как у взрослых:
- учащённое сердцебиение;
- слабость;
- головокружение;
- утомляемость;
- сонливость;
- одышка;
- бледность.
Обнаружить болезнь у новорождённого в первые дни после родов может только неонатолог. У грудничка синусовую тахикардию определяет педиатр во время осмотра. Если такое подозрение появилось, то дальше врач назначит подробное исследование для подтверждения диагноза. Самым информативным является электрокардиограмма (ЭКГ). Это исследование позволяет точно и быстро определить частоту и ритм сокращения сердечной мышцы.
Грудничкам также может быть назначено ЭхоКГ или его ещё называют УЗИ сердца.
Для выявления полной картины заболевания часто назначаются анализы крови: общий и анализ на наличие тиреотропных гормонов.
Синусовая тахикардия в период новорождённости, при условии, что она прошла в течение нескольких суток, не оставляет никаких последствий.
Несмотря на то что синусовая тахикардия у новорождённых в большинстве случаев процесс вполне нормальный и доброкачественный, врачи всё же берут ребёнка на особый контроль. В норме заболевание должно пройти уже спустя несколько суток после родов. Если этого не случилось, то ребёнка ставят на учёт к педиатру и кардиологу.
Если тахикардия вызвана временными явлениями, например, высокой температурой тела, то необходимо её срочно сбить и в дальнейшем не допускать повышения.
Что сделает врач
Лечение синусовой тахикардии в первую очередь направлено на выявление причины появления болезни и её устранение. Если это временное явление, например, реакция ребёнка на пеленание или стресс во время осмотра педиатром, то лечение не требуется.
Более серьёзные причины заболевания (сбои в работе сердца, заболевания со стороны эндокринной системы), требуют лечения именно их. Для этого педиатр даёт направление к профильным специалистам (кардиологу или эндокринологу).
Препятствовать появлению синусовой тахикардии у новорождённых никак нельзя. А в грудничковый период это можно сделать, внимательно следя за здоровьем ребёнка. Лучшая профилактика заболевания — его раннее обнаружение и лечение. Также не лишним будет с раннего возраста приучать малыша к здоровому образу жизни.
Самым страшным последствием болезни может быть летальный исход.
Причины неонатальных нарушений ритма сердца
В неонатальном периоде нередко встречаются нарушения сердечного ритма. У новорожденных детей аритмия зависит от экстракардиальных факторов и указывает на напряжение витальных функций.
Это определяется:
- большим количеством Р-клеток, которые находятся в синусовом узле;
- небольшим количеством коллагена и промежуточных клеток;
- медленной резорбцией элементов эмбриональной проводящей системы;
- формированием после рождения у младенца ножек пучка Гиса.
Причины пароксизмальной тахикардии у новорожденных:
- возрастного удлинения интервала QT;
- аберрантных проводящих путей;
- электрической нестабильности эмбриональной проводящей системы;
- вегетативного дисбаланса.
Среди экстракардиальных причин врачи отмечают:
- серьезные нарушения работы щитовидной железы;
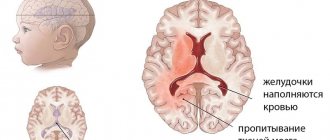
- порок развития головного мозга;
- гипертензию;
- нарушенную из-за внутриутробной гипоксии регуляцию сердечной деятельности.
Неонатальные нарушения сердца часто возникают из-за интракардиальных причин:
- сердечных опухолей;
- действия антикардиальных антител матери;
- порока сердца;
- патологии коронарных артерий;
- кардиомиопатии.