Общие сведения
Эктопические ритмы наблюдаются почти у 50% беременных. Некоторые нарушения ритма регистрируются у 60% здоровых людей в возрасте 40 лет при проведении суточного мониторинга. При беременности частота сердечных сокращений (ЧСС) увеличивается на 25%, потому эпизоды синусовой тахикардии не редкость в третьем триместре.
| Мнение врача Женское сердце переносит на 50% больше крови к матке. К концу срока плод получает одну пятую часть от всего объема крови, при этом сердечный выброс увеличивается на 30-50%. Происходит повышение сердцебиение от 70 до 80-90 ударов в минуту. Примерно на 30 неделе беременности сердечный выброс слегка снижается, но в родах возрастает еще на 30%. Только спустя 6 недель после родов у женщины восстанавливают дородовые показатели гемодинамики |
Иногда женщины ощущают изменения пульса, и чаще всего это вариант нормы. На фоне усиленной функции появляются шумы в сердце. Постоянные диастолические шумы и аритмии указывают на болезнь сердца.
Причины
ЧСС при беременности растет из-за гемодинамических, гормональных, а также вегетативных изменений:
- Увеличение эффективного объема циркулирующей крови от 30-50% начинается с 8 недель беременности и достигает пикового значения к 34 неделе.
- Сердечный выброс увеличивается в среднем на 6,7 л/мин в первом триместре и более чем на 8,7 л/мин в третьем триместре. В результате ЧСС повышается на 15%.
- Увеличение объема плазмы вызывает растяжение миоцитов предсердий , а также желудочков, что может привести к ранней деполяризации – заблаговременному проведению сигнала.
- Миокард становится менее эластичным, замедляется проводимость клеток из-за ранней активации ионных каналов. Большой объем камер приводит к появлению возможных «входов» для повторного возбуждения клеток.
Физиологические ускорение сердечных сокращений в третьем триместре влияет на риск синусовой аритмии у беременных. Доказано, что эстроген увеличивает количество адренорецепторов в миокарде и адренергические реакции на протяжении беременности.
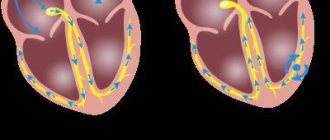
Ритм сердца более 100 ударов в минуту при беременности считается тахикардией. Эта разновидность аритмии снижает поступление крови и кислорода к тканям тела. Результатом становится ишемия, стенокардия. Разновидность ускоренного сердцебиения зависит от источника ритма:
- Синусовая аритмия при беременности – формируется в синоатриальном узле после стресса и физических нагрузок.
- Несинусования – происходит из стенок камер, бывает желудочковой и наджелудочковой.
Отдельные типы аритмии имеют различные механизмы при беременности:
| Типы аритмии | Механизм проявления |
| Суправентрикулярная тахикардия | Приступы патологического ускорения пульса с фибрилляцией (трепетанием) предсердий. Обычно связана с врожденными патологиями и заболеваниями до зачатия. |
| Предсердно-желудочковая узловая тахикардия | Наиболее распространенный тип среди беременных женщин. Данный вид аритмии не нарушает здоровье плода и матери, но обуславливает гемодинамическую нестабильность в питании плаценты. |
| Предсердно-желудочковая тахикардия | С механизмом re-entry возникает у женщин с врожденными пороками сердца, серьезно нарушает гемодинамику при сердечной недостаточности из-за систолической или диастолической дисфункции. |
| Фибрилляция предсердий | Редко встречается без врожденной или приобретенной клапанной болезни сердца. Приступы мерцательной аритмии у беременных случаются на фоне тиреотоксикоза, снимаются только препаратами («Аденозин», «Дигоксин», «Пропранолол»). |
| Желудочковая тахикардия | Длительностью более 30 секунд встречается редко и у женщин, знающих о проблемах сердца. |
Наиболее вероятные причины тахикардии при беременности: острая потеря крови, анемия, беспокойство, астма, обезвоживание, внематочная беременность, лихорадка, тяжелая работа, проблемы с сердцем и легкими, инфекции, сепсис, тяжелые травмы, побочный эффект некоторых лекарств и проблемы с щитовидной железой. Иногда тахикардия связана с акушерскими проблемами, такими как амниотическая жидкость, кровоизлияние, отслойка плаценты или разрыв матки.
Аритмию вызывают структурные болезни сердца:
- цианотические заболевания (тетрада Фалло);
- клапанные заболевания (двустворчатый аортальный клапан);
- дефекты предсердно-желудочковой перегородки.
Приступы вызывают приобретенные структурные изменения сердца: патологии клапанов после перенесенной ревматической лихорадки или эндокардита, кардиомиопатии. Аритмия, не обусловленная структурными патологиями, обычно связана с дегенерацией проводящей системы, а также метаболическими нарушениями.
Экстрасистолия
Именно экстрасистолии чаще наблюдаются при беременности. В большинстве случаев они не групповые, а единичные, и возникают в III триместре, когда диафрагма поднимается выше из-за растущей матки. Экстрасистолы могут быть узловыми, предсердными или желудочковыми, иногда они исходят из разных очагов.
Способствовать их появлению на любом сроке беременности может эмоциональное перенапряжение, заболевания нервной или эндокринной системы. Во время родов экстрасистолия физиологична и ее появление провоцируется схватками и потугами, болью, чувством страха и рефлекторными воздействиями притоков крови из сокращающейся матки. Сразу после родов такие нарушения ритма исчезают.
В большинстве случаев экстрасистолия во время беременности вызывается органическими заболеваниями сердца (миокардит, порок сердца, кардиомиопатия и др.). Частые нарушения ритма такого характера могут приводить к развитию приступа стенокардии, сердечной недостаточности и мерцательной аритмии. В дальнейшем течение беременности и ее исход будет зависеть от тяжести основной патологии сердца.
Лечение
Появляющиеся редко и единичные экстрасистолы не требуют назначения противоаритмических препаратов. Если же нарушения ритма такого характера становятся частыми, групповыми или политопными и вызывают неприятные ощущения, то женщине назначается медикаментозная терапия. Она может включать такие препараты:
- настой пустырника или валерьяны;
- Хлорид калия;
- Панангин;
- Анаприлин;
- Верапамил.
Беременным не рекомендуется назначение антиаритмических средств, которые содержат белладонну или Атропин.
В некоторых случаях экстрасистолия может развиваться вследствие передозировки сердечных гликозидов. Для прекращения таких аритмий требуется отмена этих препаратов и назначение Дифенина.
При политопной и групповой желудочковой экстрасистолии рекомендуется назначение таких препаратов:
- Новокаинамид;
- Лидокаин;
- Дифенин.
Симптомы
Беременная женщина замечает слабость и головокружение вместо аритмии. Ощущение замирания сердца и сильного резкого удара – субъективно, встречается редко.
Нарушения сердечного ритма проявляются общими признаками:
- усталость;
- боль в груди;
- затрудненное дыхание;
- головокружение;
- спазм в теле;
- потеря сознания.
У беременных синусовая тахикардия возникает на фоне анемии. К признакам добавляется тревожность и непереносимость физических нагрузок. Женщины во время приступа ощущают собственное сердцебиение, жалуются на недомогание, потливость и предобморочное состояние, а реже – на одышку или боль в груди.
Почему возникает
Аритмия во время беременности не всегда свидетельствует о патологии.
Риску развития нарушений в больше степени подвержены женщины:
- с пороками сердца;
- перенесшие оперативные вмешательства на органе;
- с врожденными патологиями проводящей системы, при которых повышается тонус симпатического отдела и перегружается вегетативная нервная система.
В большинстве случаев, если нет никаких проблем со здоровьем, сбои ритма сердца возникают вследствие:
- нарушений работы желудочно-кишечного тракта;
- сбоев в функциях нервной и эндокринной систем;
- патологий верхних дыхательных путей;
- нарушения обменных процессов в организме;
- чрезмерных физических и эмоциональных нагрузок;
- употребления большого количества жареной, жирной и высококалорийной пищи;
- злоупотребления жидкостью. Она накапливается в организме и перегружает работу сердца;
- употребления спиртных напитков и курения во время вынашивания плода;
- анемии;
- тяжелой формы токсикоза, беспокоящей на протяжении всей беременности.
Аритмия при беременности на ранних сроках
С первых дней беременности эстроген и прогестерон вырабатываются в повышенных количествах желтым телом яичника. Повышение эстрогена, человеческого хорионического гонадотропина, влияет на активность рецепторов адреналина. В результате растет вегетативная активность в основном симпатической нервной системы – реакции «бегство и борьба». Механизм подавляет парасимпатическую нервную систему, которая регулирует пищеварение. Частично это объясняет развитие токсикоза. В связи с ростом уровня стероидных гормонов повышается нагрузка на печень, функция которой снижена при активной симпатической нервной системой. Женщины испытывают интоксикацию, и ее главный признак – тахикардию.
Рвота, как одно из проявлений токсикоза, сопровождается утратой электролитов. Здоровая концентрация калия в крови составляет 3,5-5,2 ммоль/л. Потенциал покоя мембраны клеток сердечной мышцы определяется соотношением концентрации калия во внутриклеточной жидкости и за пределами клетки. Незначительные изменения уровня в плазме крови меняют мембранный потенциал покоя, влияя на электрическую активность сердца. Клинически электролитный дисбаланс проявляется аритмиями. Нормальный сердечный ритм нарушается при дисбалансе кальция и магния.
Методы диагностики
Поводом для обращения к врачу может стать любое недомогание беременной, характерное для той или иной разновидности аритмии. Изучив жалобы, врач назначает комплексное обследование.
Диагностика аритмии при беременности включает в себя:
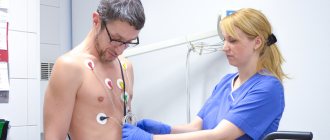
- ЭКГ – метод диагностики, при котором электрическая активность сердца фиксируется при помощи специальных электродов;
- ЭКГ по методу Холтер – исследование активности сердца производится на протяжении суток;
- ЭХО–КГ – ультразвуковое исследование функционирования сердца беременной;
- проба с физической нагрузкой – ЭКГ проводится в процессе активных физических действий женщины;
- тест с наклонным столом – сначала сердечный ритм исследуется горизонтальном положении, затем в вертикальном. Используется при частых потерях сознания;
- электрофизиологическое исследование – методика, при которой электроды вводятся в полость сердца;
- общие клинические анализы крови и мочи;
- консультация кардиолога.
Аритмия на поздних сроках
В третьем триместре беременности сердце адаптируется под большие объемы крови. Желудочки и предсердия расширяются. Особенно увеличивается масса левого желудочка. Клетки миокарда растягиваются. Из-за чего они чаще готовы проводить импульс возбуждения из-за преждевременной деполяризации. Сокращается период рефрактерности – нечувствительности клеток к сигналу нерва. Любой прирост частоты сердечных сокращений может вызвать опасный приступ фибрилляции предсердий. Гормональные всплески и стрессы накануне родов способствуют аритмичности.
На поздних сроках увеличенная матка анатомически и физиологически влияет на область сердца и грудную клетку. ЧСС в состоянии покоя увеличивается при сокращении интервалов PR, QRS и QT на электрокардиограмме беременных женщин. Сердце смещается вверх и влево, отклоняется левая ось. Проводимость клеток нарушается из-за растяжения камер. Возникают наджелудочковые тахикардии и желудочковые экстрасистолии.
Растущая матка давит на купол диафрагмы – дыхательной мышцы. Сквозь нее проходит блуждающий нерв, регулирующий сердцебиение. Растущий живот мешает ребрам расширяться в стороны на вдохе. Женщины начинают дышать «грудью» с подъемом ключиц и ребер вверх. Это вызывает напряжение в мышцах шеи. Спазм приводит к раздражению блуждающего нерва, который обычно держит пульс на уровне 90 ударов в минуту.
Аритмия у плода
Нарушения сердцебиения у плода встречаются в 2% случаев. Нормальная частота пульса составляет 100-180 ударов в минуту. Наиболее частыми аритмиями у плода при беременности являются экстрасистолии предсердий, наджелудочковые тахикардии – устойчивые и неустойчивые. Устойчивые наджелудочковые тахикардии вызывают неиммунную водянку плода, провоцируют преждевременные роды и перинатальные патологии. Лечение зависит от гестационного возраста, продолжительности тахикардии, состояния здоровья матери и возможных рисков.
Развите ребенка с 28 по 40 неделю
Ученые определили взаимосвязь между этим сердечным заболеванием у плода и хромосомными аномалиями на 10-14 неделях беременности. Пульс выше 170 ударов в минуту является фактором риска для отклонений при генетическом скрининге первого триместре независимо от других причин. Также доказано, что высокий уровень материнского стресса и выброс гормона кортизола влияет на структурные аномалии сердца у плода.
Основные виды аритмии
Стоит рассмотреть подробнее наиболее распространенные формы аритмии во время беременности.
Экстрасистолия при беременности
В норме водителем ритма, который генерирует импульсы для сокращения сердца, является синусовый узел. Благодаря этому предсердия и желудочки работают слаженно. Однако патологические процессы могут вызывать формирование экстрасистол в иных местах благодаря повышению электрической активности некоторых клеток. Такие импульсы могут быть единичными или групповыми.
Как лечить заболевание
Когда требуется лечение данного недуга во время беременности? Все зависит от частоты, длительности приступов и переносимости. Кардиолог всегда учитывает побочные эффекты, вызванные метаболизмом препаратов. Наибольший риск возрастает в период органогенеза, который заканчивается к концу первого триместра. Сначала назначаются минимальные дозы лекарств под строгим контролем материнского и фетального состояния. В практике используют следующие препараты: «Дигоксин», «Аденозин», «Амиодарон», «Флекаинид», «Прокаинамид», «Пропранолол», «Пропафенон», «Хинидин», «Соталол» и «Верапамил». Беременность меняет фармакокинетику лекарств. Многие женщины, которые хорошо реагировали на терапию до зачатия, испытывают аритмии даже на фоне медикаментозного лечения.
Список разрешенных и эффективных лекарств:
| «Аденозин» безопасен для беременных, влияние на плод не выявлено. Из-за нарушения дезаминирования назначают низкие дозы препарата. |
| «Верапамил » безопасен, но при быстром введении способен вызвать брадикардию. |
| «Соталол» вызывает небольшие осложнения в виде преходящей брадикардия плода. |
К наиболее опасным препаратам для ребенка и матери относится «Амиодарон» Он нарушает функцию щитовидной железы и вызывает преждевременные роды.
При беременности это сердечное заболевание лечат консервативно. Если сердечное заболевание не выявлено, женщине прописывают отдых. Снять приступ помогают вагальные маневры: умывание ледяной водой, массаж сонной артерии и выдох с сопротивлением для нормализации ритма сердца. Аритмии, вызванные физиологическими факторами, проходят сразу после родов.
Методы лечения
Выбор лечения аритмии при беременности зависит от ее вида. Экстрасистолия, как правило, лечится регулирование образа жизни, правильным питанием и адекватными физическими нагрузками, которые допустимы в перинатальный период. Однако если патология сильно выражена, могут назначить адреноблокаторы.
Синусовый вид аритмии требует приема специальных лекарственных препаратов, которые нормализуют сердечный ритм. Помимо этого, женщина должна контролировать прибавку веса и пить витаминно-минеральные комплексы, которые ей назначит врач.
Мерцательная аритмия требует обязательного радикального лечения. Будущей маме вводят Новокаинамид. Затем проводят специальные процедуры по защите плода в матке. Затем женщине проводят экстраимпульсную терапию.
Пароксизмальная тахикардия часто лечится приемом седативных препаратов и стабилизацией эмоционального фона беременной.
Синдром Вольфа-Паркинсон-Уайта лечится введением Новокаинамида. В большинстве случаев не требует специфического лечения, его нужно просто держать под контролем.
Блокады у беременных требуют установки кардиостимулятора. Так же таким мама запрещено рожать самостоятельно, поэтому им назначается операция кесарева сечения.
Последствия и осложнения для матери и плода
Аритмии, как симптом сердечных патологий, влияют на исход беременности. Исследования подтверждают, что акушерские осложнения возникают в 35% случае при наличии структурных изменений в сердце у матери. При выборе препаратов для коррекции сердечного ритма учитывают срок развития будущего малыша.
Преждевременные роды у женщин с аритмиями вызваны ранним разрывом плодного пузыря и старением плаценты. Осложнения обусловлены снижением кровотока в организме женщины. Болезнь повышает риск послеродового кровотечения. Потому при беременности предлагают стимуляцию родовой деятельности в конкретный день. При стойких приступах на фоне некорректированного дефекта межпредсердной перегородки повышается риск развития преэклампсии.
Нарушения сердцебиения у беременных чаще носят физиологический характер и безопасны. Они могут сопровождаться слабостью и головокружением. Причинами являются анемии, рвота при токсикозе. При частых и стойких приступах нужно обращаться к врачу.
Что способствует возникновению болезни? Наиболее распространенные факторы риска
Факторами, влияющими на развитие аритмии, являются:
- Изменения в системе кровообращения, характерные для периода беременности. У женщин «в положении» резко и ощутимо увеличивается суммарный объем крови: во-первых, это позволяет обеспечить полноценное кровообращение в системе «мать-плацента-плод», а во-вторых, предотвращает серьезные последствия неизбежных кровопотерь во время родов. Однако такая нагрузка сказывается на работе сердца, вызывая сбои, в том числе и аритмию.
- Эмоциональный дисбаланс. Любой стресс или психоэмоциональное перенапряжение во время беременности ощущается совсем по-другому, а излишняя эмоциональность или волнение неизбежно приводит к учащению пульса. Поэтому в столь чувствительный период лучше избегать любых потрясений.
- Длительный токсикоз. Изнуряющая тошнота и другие симптомы токсикоза изматывают организм, вынуждая работать в «экстренных» условиях. Такие нагрузки вкупе с недостатком питательных веществ, который неизбежен при постоянной тошноте и рвоте, могут привести к патологии сердечного ритма.
- Анемия. Во время беременности уровень гемоглобина снижается, что может стать причиной кислородного голодания организма матери и ребенка. Защитные механизмы, пытаясь компенсировать недостаток, активизируют кровообращение путем учащения сердечных сокращений, что и вызывает частые приступы аритмии.
- Недостаток микроэлементов. Питание беременной должно быть особенно тщательно продуманно и сбалансированно, ведь поступающих питательных веществ должно хватать не только женщине, но и плоду. Дефицит йода, калия, железа сказывается на самочувствии пациентки, и приступы аритмии – один из распространенных симптомов подобного состояния.
- Причины, не связанные с беременностью. Неблагоприятная наследственность, хронические заболевания в анамнезе, патологии щитовидки, вегето-сосудистая дистония и десятки других отклонений могут стать сопутствующими факторами риска для развития аритмии во время вынашивания малыша.