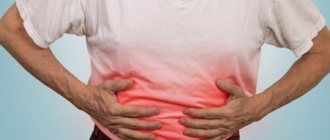
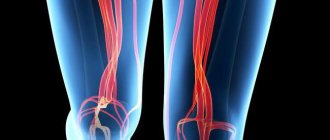
Локальное выпячивание стенки подколенной артерии называется аневризмой. Она возникает после травм, операций, воспаления или атеросклероза. Проявляется болью, нарушением кровообращения, появлением пульсирующего образования. Осложнением бывает тромбоз, реже – разрыв с развитием кровотечения. Для лечения нужна операция по удалению, шунтированию или установке артериального протеза.
Что такое аневризма подколенной артерии
Возникновение аневризматического расширения артерии всегда связано с нарушением строения сосудистой стенки, оно может быть ограниченным или распространенным, в виде линейного сегмента или полости, мешка. Аневризмы могут сформироваться внутри, около сосуда или между его стенками, при этом они всегда имеют сообщение с его просветом.
Среди всех подобных образований периферических артерий подколенная является самым типичным местом, почти 95% пациентов – мужчины после 60 лет. Преобладающей формой является веретеновидная, как правило, поражены обе артерии. Размер расширения бывает от 1 до 7 см, чаще всего он находится в пределах 2 — 3 см.
Как крупные, так и мелкие аневризмы могут представлять опасность для кровообращения при тромбозе или отрыве части кровяного сгустка с закупоркой мелких сосудов (эмболия). Разрыв встречается гораздо реже, практически нет смертельных случаев после начала кровотечения. Последствием надрыва стенки бывает хромота.
Рекомендуем прочитать статью об аневризме сонной артерии. Из нее вы узнаете о патологии, ее видах и причинах развития, симптомах аневризмы, методах диагностики и проведении операции. А здесь подробнее об аневризме бедренной артерии.
Поражения сосудов печени. Аневризма печеночной артерии
Аневризма печеночной артерии
или ее ветви — сравнительно редкое поражение. Подозрение на нее возникает в случаях гемобилии или при наличии кольцевидной тени в месте прохождения печеночной артерии (она появляется при отложении солей извести в стенку аневризмы). Крупная аневризма может обусловить вдавление на верхнем контуре луковицы двенадцатиперстной кишки.
Артериовенозный свищ в печени
образуется главным образом в результате пункции и биопсии печеночной ткани. Распознавание основано на данных артериографии, при которой наблюдается сброс крови в портальные вены.
Аневризма воротной вены
— крайне редкое поражение. Распознается только с помощью ангиографического исследования. Может быть врожденным состоянием или развивается в связи с портальной гипертензией. Располагается по ходу главного ствола вены или в глубине печени.
К числу врожденных пороков
относится гипоплазия воротной вены.
Она обычно сочетается с сохранением проходимости пупочной вепы и сопровождается атрофией печени (весь этот комплекс патологических состояний известен под названием болезни Крювелье— Баумгартена).
Клубок расширенных вен в области передней брюшной стенки и пупка позволяет предположить либо болезнь Крювелье — Баумгартена, либо синдром Крювелье — Баумгартена.
Артериография и портография
дают возможность исключить цирроз печени, выявить узкую воротную вену, проходимую пупочную вену и клубок расширенных вед в области пупка.
Врожденная каверноматозная трансформация
воротной вены встречается редко. В большинстве случаев каверноматозная трансформация — следствие пилефлебита и тромбоза воротной вены.
Вначале при тромбозе определяется непроходимость воротной вены и сеть коллатералей в области ворот селезенки и по ходу селезеночной вены.
В дальнейшем вместо тени воротной вены определяется при спленопортографии целая сеть мелких извилистых сосудов, по которым контрастное вещество от селезенки поступает в печень.
Печеночная артерия
компенсаторно расширена. При неполном тромбозе селезеночная вена расширена, а воротная вена узкая, имеет неровные очертания. При полном тромбозе тень воротной вены прерывается, контрастное вещество заполняет коллатерали.
В случае реканализации тромба обнаруживается узкий канал по ходу воротной вены, иногда с продольным просветлением вдоль оси вены. У большинства больных с флеботромбозом определяется увеличение селезенки.
В редких случаях о тромбозе воротной вены
свидетельствуют округлые тени обызвествлений, видимые на обычных рентгенограммах по ходу воротной вены.
При флебосклерозе воротной вены
отложения извести в ее стенки имеют вид нежных параллельных полосок. В литературе последних лет имеется немало
описаний появления газа
во внутрипеченочных разветвлениях воротной вены.
Как правило, он возникает в результате гангренозного или флегмонозного поражения стенки кишки с участием газообразующих микроорганизмов. Следовательно, прогпостически это обычно неблагоприятный признак. Однако имеются описания подобного синдрома, возникшего в результате ирригоскопии у больных язвенным или гранулематозным колитом.
В таких случаях появление газа в портальных сосудах не сопровождалось клиническими симптомами.
Скопления газа
обусловливают появление на рентгенограммах узких ветвящихся светлых полосок на фоне тени печени, преимущественно в краниальных частях органа.
Окклюзивные поражения печеночных вен
разнообразны. Некоторые из них развиваются в результате тромбоза вследствие эндофлебита или полицитемии. Такие первичные поражения вен принято называть болезнью Киари.
Встречаются окклюзивные поражения, связанные с врожденной аномалией (сужение вен, наличие в них мембран и пр.). Значительно чаще наблюдаются вторичные обтурации печеночных вен при опухолях, происходящих из печени или почки, при абдоминальной травме.
Подобные вторичные окклюзионные поражения объединяют под термином синдром Бадда — Киари.
При наличии мембраны
и в печеночном сегменте нижней полой вены единственным диагностическим методом является нижняя кавография. Мембрана обусловливает тонкую светлую полосу, пересекающую тень вены.
Фиброзные тяжи и экспансивно растущие опухоли вызывают сужение вены при сохранении четкости ее очертаний.
Тромбоз нижней полой вены рентгенологически проявляется одиночными или множественными дефектами наполнения в ее тени (краевые дефекты, причудливые просветления вдоль оси вены).
При полной закупорке нижней полой вены
на рентгенограммах определяются тени коллатеральных сосудов.
Отток контрастного вещества
идет по паравертебральным и далее непарной и полунепарной венам. При злокачественных опухолях видны дефекты наполнения с неровными контурами вплоть до «ампутации» вены.
Изменения в печеночных венах
выявляются с помощью гепатовенографии. Нормальная рентгенологическая картина этих вен нарушается, обнаруживаются их искривление, сужения, их прерывистость из-за тромбоза.
При тромбозе печеночной вены в одной из долей печени возникают атрофия этой доли и гипертрофия другой доли.
Эти изменения можно констатировать при артериографии, но поскольку они внешне напоминают ангиографическую картину гепатомы или цирротического поражения, необходимо проводить гепатографию— прямое введение контрастного вещества в паренхиму печени.
Эта методика позволяет выяснить причину постсинусоидального блока
и установить характер, локализацию и степень поражения печеночных вен.
При болезни Киари определяются множественные извилистые коллатеральные вены, образующие рентгенологический «рисунок» в виде паутины. Печеночные пепы не видны, но нередко вырисовываются портальные сосуды и лимфатические сосуды.
При закупорке вен в одной доле отток контрастного вещества происходит в ветви воротной вены, по которым окольным путем оно поступает в другую долю.
Посредством интрапаренхимного введения
контрастного вещества можно распознать тромботические, неопластические поражения и мембраны в печеночных и нижней полой венах.
– Вернуться в оглавление раздела “
диагностика болезней.”
Оглавление темы “Заболевания печени.”: 1. Холестероз. Диагностика холестероза. 2. Аденомиоматоз. Липоматоз. Гиалинокальциноз. 3. Аномалии и параличи диафрагмы. Печень при системных заболеваниях. 4. Печень при заболеваниях ЖКТ. Печень при дизентерии и аскаридозе. 5. Желчные пути после операции. Постхолецистэктомический синдром. 6. Диагностика постхолецистэктомического синдрома. Желчные протоки после холецистэктомии. 7. Диагностика холецистодуоденостомии. Диагностика холецистоеюностомии. 8. Кровоток в нормальной печени. Исследование кровотока печени. 9. Чрескожная чреспеченочная портография. Диагностика чрескожной чреспеченочной портографии. 10. Поражения сосудов печени. Аневризма печеночной артерии.
Источник: //medicalplanet.su/diagnostica/382.html
Причины развития
Самый распространенный фактор образования аневризмы – атеросклероз, он приводит к истончению стенки артерии, сопровождается закупоркой ее просвета. Прогрессирующее течение болезни часто вызывает тромбоэмболические осложнения, требующие экстренной хирургической помощи.
Также причинами поражения подколенной артерии бывают:
- травмы – переломы, ранения, удары, операции, они способствуют появлению пульсирующих гематом – ложных аневризм около места повреждения артерии;
- аррозия (разъедание стенки) – опухоль или инфекционный процесс;
- врожденная аномалия строения, несостоятельность соединительной ткани;
- артериит бактериальной или грибковой природы, флебит.
Атеросклероз сосудов
Что нужно знать о заболевании
Чаще эта патология возникает как осложнение других аневрических сосудистых деформаций (брюшной или подвздошной артерий), но может диагностироваться и как самостоятельное заболевание.
При аневризме подколенной артерии происходит расслоение сосудистой стенки на уровне подколенной ямки. Стенка артерии теряет свою эластичность (расслаивается) в месте повреждения и деформируется, образовывая выпячивание и расширение сосуда. Сосудистый просвет может увеличиваться почти в 2 раза.
Для аневризм характерно в первую очередь нарушение скорости кровотока: в месте деформации он замедляется, часто провоцируя застой и тромбообразование. Замедление тока крови приводит к тому, что ткани ниже места патологического расширения получают меньше крови и испытывают кислородное голодание.
Принято выделять два вида аневризм:
- истинные, которые появляются под воздействием неблагоприятных факторов;
- ложные, возникающие как осложнение пункций или оперативного вмешательства.
Оба вида проявляются похожими симптомами и одинаково опасны для заболевшего. Различие между истинными и ложными аневризмами важно только для ангиохирурга при определении тактики лечения.
Люди из группы риска
Установлено, что чаще всего диагностируют аневризмы у пациентов со следующими факторами риска:
- курение;
- хронический алкоголизм;
- наркомания;
- гипертоническая болезнь;
- сахарный диабет;
- неправильное питание с избытком жиров животного происхождения;
- ожирение;
- травмы коленного сустава или операции.
Спортивные травмы сустава
Причины
Аневризмы подколенных артерий составляют около 1% от всех хирургических сосудистых заболеваний и часто бывают на обеих ногах. Основная причина – врождённая слабость стенки артерий, способствующая их патологическому расширению. Большинство пациентов (95%) – пожилые мужчины со средним возрастом около 71 года. Точные причины развития расширения в подколенной артерии неизвестны, но однозначно прослеживается связь с атеросклеротическими изменениями стенки сосудов. Иногда патология развивается вследствие травм подколенной области, вывихов или переломов. У пациентов с множественными аневризмами в разных артериях должна быть общая слабость в тканях. Точная природа этого до сих пор не выяснена. Склонность подколенной артерии к патологическому расширению связана с частым сгибанием и разгибанием сосуда вследствие движений в коленном суставе.
Симптомы патологии
Длительный период времени болезнь может не проявляться. Небольшие образования находят случайно, при исследовании сосудов конечностей по поводу других патологий. Одной из особенностей подколенной артерии является расположение в месте активных движений, поэтому такие аневризмы имеют тенденцию к росту. По мере увеличения больные могут испытывать боль в ноге, онемение, покалывание.
Признаками нарушения кровообращения бывают:
- быстрая утомляемость при ходьбе;
- похолодание ног;
- бледность кожи с цианотичным оттенком;
- судорожные подергивания мышц;
- пониженное питание тканей в виде сухости кожи, дерматита, язв.
Причины аневризмы печеночной артерии
Самой частой причиной развития печеночной аневризмы являются травмы печени, нетравматические аневризмы могут вызываться системными воспалительными заболеваниями, желчекаменная болезнь и холангит. Одной из возможных причин является атеросклероз с дегенерацией сосудистой стенки печеночной артерии.
Ранения и разрывы печени являются одной из самых частых причин внутрипеченочной аневризмы. Причем аневризма может развиться через любое время после перенесенной травмы. Так как болезнь проявляется только при осложнениях, диагностика бывает либо случайной, либо запоздалой.
Тромбоз и другие осложнения
В полости аневризмы изменяется направление движения крови – с линейного на турбулентное. Это приводит к быстрому образованию кровяных сгустков, которые постепенно или внезапно перекрывают кровоток. Признаком начала тромбоза является нестерпимая боль в ноге, она практически не уменьшается после применения обезболивающих средств, а со временем только нарастает.
В дальнейшем к болевому синдрому присоединяются:
- потеря чувствительности по типу «чулка»; Тромбоз конечностей
- мраморный рисунок кожи;
- резкое похолодание и побледнение стоп и голеней;
- снижение мышечной силы;
- болезненность при пальпации мышц;
- отечность голени;
- нарушение подвижности в суставах.
Прогрессирующая артериальная недостаточность опасна развитием гангрены нижних конечностей.
Осложнения.
Наиболее тяжелым осложнением данного заболевания является разрыв аневризмы с развитием желудочно-кишечного кровотечения и геморрагического шока, приводящих к летальному исходу. Прорыв крови может происходить в брюшную полость (43%), в просвет желудка и двенадцатиперстной кишки (11%), в желчные протоки (41%) или в воротную вену (5%) [30]. Риск разрыва при диаметре аневризмы более 2 см достигает 50%, а общая смертность вследствие разрыва приближается к 70% [15]. Увеличение диаметра аневризмы при выборе нехирургической тактики ведения отмечено в 27% случаев и составило до 0,8 см в течении трех лет [17]. Кроме того, отмечено что риск разрыва аневризм возникших в результате неатеросклеротических изменений гораздо выше. Вследствие высокой частоты спонтанного разрыва при аневризмах более 2 см в диаметре показано оперативное лечение [31].
Методы диагностики
Для выявления аневризмы иногда достаточно осмотра: определяется выступающее над кожей пульсирующее образование, при аускультации которого можно обнаружить систолический шум. Инструментальная диагностика помогает уточнить размер аневризмы, наличие тромба, отличить ее от похожих заболеваний. Для этого используют:
- УЗИ сосудов нижних конечностей с допплеровским сканированием;
- ангиографию в сочетании с рентгеновским контролем;
- или МРТ.
Перед операцией требуется полная оценка регионарного кровообращения, при проведении шунтирования собственной веной исследуют место ее предполагаемого извлечения.
УЗИ сосудов нижних конечностей
Диагностика
При малейшем подозрении на аневризму следует обратиться к врачу за назначением обследования. Каждый человек должен помнить, что несвоевременное выявление любого заболевания может стать причиной развития патологических изменений, происходящих в организме. Аневризма сосудов – болезнь, которая требует строжайшего контроля, качественной диагностики и правильного лечения. Обследованием занимается узкопрофильный специалист – сосудистый хирург.
Для диагностического обследования применяются:
- УЗДГ. Данная диагностика сочетает в себе стандартное УЗИ и допплеровское сканирование. С ее помощью можно увидеть движение крови по сосудам, измерить скорость кровотока, определить размер сосудов, а также выявить возможную закупорку вен.
- Ангиография. Она представляет собой рентгенологическое исследование и помогает определить правильность работы сосудистой системы.
- МРТ. Благодаря магнитно-резонансной томографии специалист получает объемное изображение, которое при желании можно приблизить для определения состояния сосудов.
В некоторых случаях, врач может назначить общий анализ крови и мочи. Это требуется для того, чтобы получить общую картину развития аневризмы.
Лечение аневризмы подколенной артерии
Выжидательная тактика и постоянное наблюдение за пациентом допустимо при небольших размерах аневризмы (до 2 см) и отсутствии клинических проявлений. Эта точка зрения поддерживается не всеми хирургами, потому что и маленькие образования могут привести к острому тромбозу. Большинству пациентов рекомендуется удаление аневризмы как можно раньше. При обнаружении тромба операция проводится в экстренном порядке.
Хирургические варианты решения
Для лечения сосудистой патологии могут быть использованы два вида оперативных вмешательств:
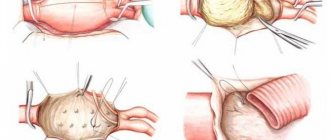
- Резекция аневризматического мешка и замещение части сосуда синтетическим протезом или собственной веной. Чаще всего аневризму перевязывают и в обход прокладывают шунт.
- Эндохирургический метод с установкой внутриартериального эндопротеза при помощи специального катетера. Это изолирует стенку аневризмы от потока крови, что снижает риск разрыва и тромбоза.
Резекция аневризматического мешка и замещение части сосуда синтетическим протезом
Восстановление после
В первые сутки после удаления аневризмы открытым способом пациентам рекомендуется постельный режим. При эндоваскулярных операциях можно ходить сразу после их окончания, но не нагружать чрезмерно ногу. Для уменьшения отечности и снижения риска образования тромбов врач может назначить ношение компрессионного трикотажа.
В реабилитационном периоде нужно соблюдать следующие рекомендации:
- нормализовать вес тела;
- не употреблять жирные сорта мяса, субпродукты, навары;
- пить достаточное количество чистой воды (при отсутствии отеков);
- принимать медикаменты для нормализации свертывающей способности крови и уровня холестерина;
- контролировать артериальное давление и корректировать показатели при помощи гипотензивных препаратов;
- ежедневно заниматься ходьбой с постепенным увеличением дистанции;
- проводить обработку послеоперационной раны, при появлении признаков воспаления сразу обратиться к хирургу;
- в период ночного сна ногам придать приподнятое положение.
Для полного восстановления функций нижней конечности обычно нужно не менее месяца, хотя боль и нарушение кровообращения исчезают практически сразу. Для ускорения процесса заживления и препятствия образования тромбов необходима дозированная физическая активность. При этом как недостаток, так и избыток нагрузок ухудшают результаты операции.
Диагностика и лечение заболевания
Не следует пускать на самотек данное заболевание, при первых же симптомах лучше показаться врачу. Затем придется сделать ряд инструментальных исследований, включающих дуплексное ультразвуковое сканирование, артериографию. Данные методы позволяют увидеть место расположения аневризмы артерии и определить ее размеры.
При бессимптомном течении болезни и при незначительном увеличении просвета сосуда рекомендована выжидательная тактика, заключающаяся в периодическом наблюдении за состоянием артерии при помощи ультразвукового сканирования. При возможном развитии осложнений, в частности тромбоза или разрыва аневризмы, лечение исключительно оперативное.
Базовая методика лечения – хирургическая операция, с помощью которой предотвращаются потенциально опасные осложнения, в частности блокировка кровообращения в нижней конечности и образование тромбов. В медицине на вооружении есть несколько способов оперативного вмешательства:
- Открытая операция заключается в рассечении мягких тканей с получением прямого доступа к закупоренной артерии. После чего проделывается шунтирование аневризмы, т.е. берется сосуд из другой части тела или искусственный имплантат и вшивают его, обходя аневризму.
- Эндоваскулярная (закрытая) операция – это малоинвазивная процедура с минимумом травмирующих манипуляций. Через маленький надрез в кожных покровах вводится катетер, далее устанавливается стент цилиндрической формы, выполненный из проволоки. Он служит для укрепления стенок сосуда, предотвращения их стеноза (срастания), образования тромбов и разрыва аневризмы. После подобной операции пациент быстро восстанавливается и не задерживается надолго в больнице.
Народные средства для борьбы с проблемой
При наличии аневризмы все консервативные способы лечения, в том числе и фитотерапия, полностью неэффективны, поэтому если показана операция, то надеяться на народную медицину нет смысла. Настои и отвары трав могут принести пользу для предотвращения сосудистой патологии и немного замедлить рост образования при небольших размерах.
С этой целью можно использовать растения, которые:
| Действие | Виды растений |
| Регулируют содержание холестерина в крови | синюха лазоревая, клевер, люцерна, диоскорея; |
| Улучшают кровообращение | золотой ус, мелисса, мята, хвощ; |
| Укрепляют сосудистые стенки | рута, конский каштан; |
| Снижают риск образования тромбов | солодка, сок каланхоэ, шишки хмеля, шалфей; |
| Нормализуют артериальное давление | омела белая, софора, календула, боярышник. |
Для улучшения периферического кровотока можно использовать сбор из равных частей корня одуванчика, веточек розмарина и травы хвоща. Столовую ложку смеси засыпают в термос и заливают стаканом кипятка на ночь. Пить нужно по 80 мл три раза в день за полчаса до еды. Лечение проводится не менее месяца.
Причины формирования аневризмы
Эта патология появляется в тех случаях, когда сосудистая стенка утрачивает свой тонус и больше не может компенсировать внутреннее давление крови. Поэтому к причинам развития заболевания следует отнести следующие факторы, вызывающие ослабление стенок артерий и вен:
- Генетика. При мутации некоторых генов происходит ослабление соединительных волокон, входящих в состав со став сосудов. Такие мутации передаются по наследству.
- Атеросклероз. Этот воспалительный процесс приводит к формированию атеросклеротических бляшек. Они локально увеличивают давление внутри сосуда и вызывают появление выпуклости.
- Травмы. Банальный удар в области сосуда может сильно ослабить его стенки и спровоцировать аневризму.
- Инфекционные процессы. Они могут бывать вызваны инфекциями и грибками. Самыми опасными в плане формирования аневризмы считаются туберкулез и сифилис.
- Недостаток питательных веществ в организмы. Особенно сильно на состояние сосудов влияет недостаток меди. Она участвует в синтезе фермента, ускоряющего реакции формирования предшественников коллаген и эластина. Если появится недостаток последних, то сосудистые стенки станут хрупкими и дряблыми. Это будет способствовать формированию выпуклостей.
Существуют факторы, которые неспособны самостоятельно вызывать аневризму, но значительно повышают риск развития этой патологии. Это наследственность и повышенное кровяное давление.
Профилактика патологии
Предупредить образование аневризмы и ее осложнений можно при помощи исключения основных факторы риска – курения, злоупотребления алкоголем, избыточного веса. Для снижения содержания холестерина в крови требуется диетическое питание, основу которого составляют:
- овощи – салаты с растительным маслом, отварные или на пару;
- крупы (гречневая, овсяная) для гарнира, запеканок, первых блюд;
- фрукты, ягоды в свежем виде или свежевыжатые соки из них;
- нежирное мясо и рыба в отварном или запеченном виде;
- кисломолочные напитки (кефир, йогурт) домашнего приготовления с использованием заквасок, нежирный творог;
- первые блюда без мяса, паровые тефтели можно добавить перед подачей;
- напитки – чай зеленый, шиповниковый, цикорий.
Минимальная продолжительность занятий лечебной физкультурой или ходьбой должна составлять 30 минут в день. Полезны такие виды спорта, как плавание, велосипед, коньки, лыжи. Не рекомендуется при наличии предрасположенности к сосудистым заболеваниям нижних конечностей поднимать тяжести, заниматься в тренажерном зале с отягощениями.
Рекомендуем прочитать об операции аневризмы аорты. Вы узнаете о показаниях к проведению операции, какие проводят оперативные вмешательства, а также о реабилитации и последствиях после них. А здесь подробнее об окклюзии бедренной артерии .
Аневризма подколенной артерии является наиболее распространенным видом, она чаще всего диагностируется у мужчин в пожилом возрасте. Течение болезни долго бывает бессимптомным, при увеличении появляется боль и онемение в ногах. Среди осложнений наиболее серьезное – тромбоз, при тяжелой артериальной недостаточности развивается гангрена.
При выявлении аневризмы размером более 2 см или признаках закупорки артерий показана операция по удалению, шунтированию или эндоваскулярному протезированию. Для предотвращения заболевания требуется коррекция питания, образа жизни, прием рекомендованных медикаментов и фитопрепаратов.
Аневризма подвздошной артерии летальность
Подвздошная артерия – это один из самых крупных (на втором месте после аорты) кровеносных сосудов. Это парный сосуд, его длина составляет 5-7 сантиметров, а диаметр – 11-13 миллиметров.
Начинаются артерии в месте раздвоения аорты, которое располагается на уровне четвертого поясничного позвонка.
А в области сочленения подвздошных костей и крестца артерии распадаются на внутреннюю и наружную подвздошные артерии.
Строение и функции артерии
Подвздошные артерии являются самыми крупными в организме человека, за исключением аорты, из которой они и выходят. В свою очередь, эти артерии также распадаются на более мелкие, которые тоже распадаются на ветви.
Внутренняя артерия распадается на подвздошно-поясничную, среднюю прямокишечную, латеральные, нижнюю и верхнюю ягодичные, крестцовые, а также запирательную, внутреннюю половую и нижнюю мочепузырную ветви.
Они доставляют кровь во внутренние стенки тазовой полости и к органам.
Наружная артерия также снабжает кровью тазовую полость и переходит в бедренную артерию в области нижних конечностей. Бедренная артерия распадается на ветви, которые питают бедро, стопу и голень. Подвздошная артерия у мужчин обеспечивает кровью оболочки яичка, бедра, мочевой пузырь и половой член.
Аневризма подвздошной артерии
Одно из опасных заболеваний — аневризма подвздошной артерии может в первое время протекать абсолютно бессимптомно, и только достигая больших размеров, она начинает доставлять дискомфорт.
Сама аневризма являет собой выпячивание стенки сосуда с формированием своеобразного мешка. Стенка артерии начинает постепенно терять эластичность и заменяться соединительной тканью.
Причины возникновения аневризмы до конца не установлены, это может быть травма, атеросклероз или гипертоническая болезнь.
Разрыв аневризмы – опасное состояние, которое может привести к желудочно-кишечному кровотечению, снижению артериального давления и частоты сердечных сокращений, а также к коллапсу.
Если в районе аневризмы будет нарушено кровоснабжение, это может привести к тромбозу артерий голени, бедренной артерии и сосудов малого таза.
Нарушения кровообращения сопровождаются болями и дизурическими расстройствами.
Диагностика аневризмы данной артерии может проводиться разными способами, например, при помощи УЗИ, компьютерной или магнитно-резонансной томографии, дуплексного сканирования или ангиографии.
Окклюзия подвздошных артерий
Окклюзия, как и стеноз подвздошной артерии, в большинстве случаев возникает как следствие атеросклероза артерий, облитерирующего тромбангиита, аортоартериита, фиброзно-мышечной дисплазии.
Стеноз подвздошной артерии приводит к развитию тканевой гипоксии и нарушению тканевого обмена. Кислородное голодание тканей способствует накоплению недоокисленных продуктов метаболизма и к метаболическому ацидозу.
А возрастание вязкости крови, которое неизбежно в таком состоянии, приводит к образованию тромбов.
Различаются такие виды окклюзии подвздошных артерий:
- неспецифический аортит,
- смешанная форма артериита, аортита и атеросклероза,
- ятрогенные окклюзии,
- постэмболические окклюзии,
- посттравматические окклюзии.
По характеру поражения различают хронические окклюзии подвздошных артерий, тромбоз и стеноз.
При лечении окклюзии применяют консервативные и хирургические методы. Консервативное лечение включает купирование болевого синдрома, нормализацию свертывания крови, снятие спазмов сосудов и расширение коллатералей. Хирургическое лечение подразумевает резекцию пораженного участка с заменой трансплантантом, вскрытие артерии с удалением бляшек, симпатэктомию или сочетание разных методов.
Популярные статьи на тему: аневризма подвздошной артерии
Термин «аневризма» описывает мешотчатое расширение сосуда или сердца, вызванное воздействием повреждающих факторов и ведущее к различным нарушениям, и прежде всего — к значительным проблемам с кровообращением.
Многие врачи знают, что это за состояние, однако не все разбираются в его этиологии, клинических проявлениях, не в полной мере владеют правильными диагностическими и клиническими алгоритмами ведения больных с абдоминальным ишемическим синдромом (АИС).
История изучения атеросклероза насчитывает более трех столетий, этой проблеме посвятили свою жизнь не одно поколение ученых. Несмотря на это, в процессе изучения патогенеза и морфогенеза атеросклероза возникло больше гипотез и предположений, чем ответов.
16 ноября в Киеве состоялось очень важное для нашей страны событие – открытие І съезда сосудистых и эндоваскулярных хирургов Украины.
Системные васкулиты (СВ) — группа заболеваний, характеризующихся первичным поражением стенки сосудов различного калибра по типу очагового воспаления и некроза и вторичным вовлечением в патологический процесс органов и тканей зоны сосудистого.
В настоящее время проблема сахарного диабета (СД) превратилась в проблему сердечно-сосудистой патологии: судьбу и прогноз, трудоспособность и качество жизни больного определяют сердечно-сосудистые нарушения. По данным экспертов ВОЗ, продолжительность.
Актуальность обсуждения проблемы тактики и стратегии поведения врача при наличии у пациента острой абдоминальной боли не вызывает сомнения.
Острые желудочно-кишечные кровотечения могут быть осложнением целого ряда заболеваний, по данным разных авторов, их частота составляет 50-150 случаев на 100 тыс. населения в год.
Аневризмой называется расширение части аорты, более чем на 3 см и выпячивание ее стенки. Болезнь развивается вследствие дегенеративных изменений в сосудистых тканях и в 95% случаев вызывается атеросклеротическими повреждениями.
Причиной заболевания может стать генетическая предрасположенность, ушибы и травмы, неправильный образ жизни (курение, избыточный вес).
Группу риска составляют:
- пожилые (старше 55 лет) люди, которые страдают от острых болей в животе или пояснице, вне зависимости от наличия или отсутствия пальпируемого пульсирующего образования;
- пациенты среднего возраста, перенесшие каких-либо травмы живота, позвоночника и др.;
- лица, получившие в результате ДТП тупые травмы живота (ушибы), в следствие чего у них развивается травматическая аневризма.
Рис. 1. Брюшная аорта в нормальном состоянии
Симптоматика заболевания
- Периодические или постоянные боли или дискомфорт в области живота в покое и/или при приеме пищи, физической нагрузке;
- Боли в области бока или поясницы, возможное распространение боли к другим областям (ягодицы, ноги, пах). Характер боли может быть разный — ноющие либо пульсирующие;
- Чувство пульсации в животе;
- Боли в икроножных мышцах при ходьбе при распространении аневризмы на артерии нижних конечностей;
- Потемнение или посинение пальцев, их болезненность, холодные стопы – при тромбозе аневризматического участка аорты и артерий нижних конечностей, что может привести к гангрене конечности и, в последствии, — ампутации ;
- Повышение артериального давления, не снижающееся медикаментозными препаратами;
- Актуальные симптомы при воспалительном характере протекания аневризмы аорты — потеря веса, лихорадка;
- Заболевание прогрессирует в течение длительного времени и может протекать бессимптомно;
Рис. 3. Аневризма брюшной аорты. Компьютерная томография брюшного отдела аорты
Большинство аневризм брюшного отдела аорты диагностируются как случайные находки , во время обследования или при выполнении УЗИ органов брюшной полости, сосудов, КТ (компьютерная томография) или МРТ (магнитно-резонансная томография).
При выявлении аневризмы брюшной аорты, определяется есть ли надрыв стенки или расслоение, размер аневризмы и ее точная локализация — проводится более детальное обследование ( аортография , компьютерная томография брюшной полости с контрастированием аорты и артерий ног (КТ или МРТ).
Анализы крови: общий анализ крови с оценкой лейкоцитарной формулы , биохимический анализ крови, с оценкой есть ли нарушения связанные с печенью и почками, а также выполняется коагулограмма .
Консервативные и хирургические методы лечения
Диагностика дает все необходимые сведения для принятия решения о способе лечения. В ходе исследования определяется размер аневризмы. Если ее диаметр превышает 5 см, высока вероятность разрыва, внутреннего кровотечения и летального исхода.
Консервативное лечение
Если диаметр аневризмы относительно небольшой (малая аневризма, без угрозы расслоения или разрыва), назначается консервативное (медикаментозное) лечение при обязательном динамическом наблюдении аневризмы брюшного отдела аорты. Оно предполагает:
- переход на здоровый образ жизни (отказ от курения, алкоголя, контроль над уровнем холестерина);
- прием медикаментов для снижения артериального давления (при гипертонической болезни);
Показания к применению и методы хирургического лечения
Если диаметр аневризмы более 5см или она увеличивается более, чем на 5 мм в год, пациентам показано хирургическое лечение.
Cтандартным методом считается открытая операция или протезирование аорты.
Суть ее состоит в протезировании (удалении пораженного участка аорты и замещении его искусственным протезом): аорта пережимается, аневризма иссекается и на ее место устанавливается сосудистый протез.
Для доступа к аорте на животе делается разрез длиной 7-15 см. Операция длится 3-4 часа под общим наркозом.
При распространении аневризмы на подвздошные артерии (артерии нижних конечностей) выполняется бифуркационное протезирование с выведением и вшиванием протеза на бедрах (в паховых областях), так называемый в народе протез «штаны».
Рис. 5. Протезирование брюшной аорты и подвздошных артерий
Эндоваскулярный метод протезирования (стентирование брюшного отдела аорты) при котором замещение поврежденного участка аорты осуществляется без разреза.Протез (стент) «доставляется» при помощи катетера, который вводится в области паховой складки. Движение катетера контролируется при помощи рентгена.
В результате — аневризма перестает участвовать в магистральном кровотоке, вследствие чего значительно уменьшается вероятность ее разрыва.
Источник: //serdce-moe.ru/zabolevaniya/anevrizma/anevrizma-podvzdoshnoj-arterii-letalnost
Симптомы заболевания
На начальных этапах развития аневризмы никак не проявляют себя. Обнаружить их можно только во время какой-либо медицинской процедуры. Это большая редкость. Чаще всего о проблеме узнают при разрыве сосуда и появлении угрозы жизни пациента.
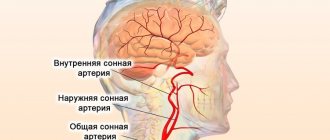
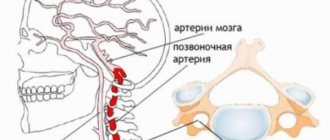
Симптомы зависят от локализации болезни. Например, если недуг поразил сосуды головного мозга, то пациент может столкнуться со следующей симптоматикой:
- Головные боли неясной этиологии.
- Внезапное головокружение. Проблемы с координацией движений.
- Нарушение речевых функций.
- Двоение в глазах.
Если аневризма разрывается, то происходит кровоизлияние, ведущее к субарахноидальной гематоме. У больного появляются классические симптомы геморрагического инсульта: ригидность мышц, утрата зрения и слуха, конвульсии, паралич конечностей.
Артериальные аневризмы
Все артериальные аневризмы сопровождаются нарушением кровообращения на периферии. Выраженность симптоматики зависит от типа повреждения, величины расширения, размеров аневризматического мешка, калибра сосуда.
Появление концевых аневризм приводит к полной блокировке кровотока по основным магистралям. Ткани конечностей получают питание только по коллатералям.
Боковые аневризмы с небольшими по размерам мешками практически не влияют на кровообращение.
Если коллатерального кровоснабжения достаточно, то в тканях конечностей не происходят ишемические расстройства. При недостаточном кровоснабжении на руках и ногах пациента могут появляться очаги некроза с последующим их переходом в гангрену при присоединении инфекции.
Комбинированные нарушения
Комбинированные аневризмы редко приводят к тяжелым ишемическим расстройствам в конечностях. Только одна разновидность может спровоцировать появление гангрены. Речь идет о ретроградной аневризме.
Комбинированные нарушения несут другую опасность. Они приводят к сбросу артериальной крови в венозное русло из-за чего нагрузка на сердце значительно повышается. Это приводит к гипертрофии миокарда и сердечной недостаточности. Скорость появления симптомов сердечной болезни зависит от объемов сбросов, и расстояния от зоны смешанного расширения до сердца.
В зоне травматических аневризм возникаю такие симптомы, как припухлость и пульсация в зоне поражения.
К общим симптомам аневризм относятся:
- Отеки конечностей.
- Трофические язвы.
- Онемение ног и рук.
- Повышенная чувствительность к низким и высоким температурам.
- Одышка.
- Бессонница.
- Утомляемость.
- Тахикардия.
Все виды такой патологии нужно обязательно лечить. В противном случае могут развиться серьезные осложнения, способные сделать человека инвалидом или вызвать его смерть.