Легочное сердце (cor pulmonale) — дилатация правого желудочка, вторичная по отношению к заболеваниям легких, которые сопровождаются развитием гипертензии легочной артерии. Развивается недостаточность правого желудочка. Клинические проявления включают периферические отеки, набухание шейных вен, гепатомегалию и выбухание в области грудины. Диагноз ставят клинически и эхокардиографически. Лечение предполагает устранение причины.
Cor pulmonale развивается вследствие заболеваний легких. К этому состоянию не относятся дилатация правого желудочка (ПЖ), вторичная к левожелудочковой недостаточности, врожденные пороки сердца или приобретенная патология клапанов. Легочное сердце обычно бывает хроническим состоянием, но может быть острым и обратимым.
Код по МКБ-10
Острое легочное сердце обычно развивается при массивной эмболии легочной артерии или искусственной вентиляции легких, применяемой при остром респираторном дистресс-синдроме.
Хроническое легочное сердце развивается обычно при ХОБЛ (хронический бронхит, эмфизема), реже при обширной потере ткани легкого из-за хирургического вмешательства или травмы, хронической легочной эмболии, легочной веноокклюзионной болезни, склеродермии, интерстициальном легочном фиброзе, кифосколиозе, ожирении с альвеолярной гиповентиляцией, нервно-мышечных нарушениях, вовлекающих дыхательные мышцы, или идиопатической альвеолярной гиповентиляции. У больных ХОБЛ тяжелое обострение или легочная инфекция могут вызвать перегрузку правого желудочка. При хроническом легочном сердце увеличивается риск венозной тромбоэмболии.
Заболевания легких вызывают легочную артериальную гипертензию за счет нескольких механизмов:
- потери капиллярного русла (например, из-за буллезных изменений при ХОБЛ или легочной тромбоэмболии);
- вазоконстрикции, вызванной гипоксией, гиперкапнией или обоими состояниями;
- увеличенного альвеолярного давления (например, при ХОБЛ, во время искусственной вентиляции легких);
- гипертрофии среднего слоя стенки артериол (частая реакция на легочную артериальную гипертензию, вызванную другими механизмами).
Легочная гипертензия увеличивает постнагрузку на правый желудочек, приводя к тому же каскаду событий, происходящих при сердечной недостеточности, включая увеличение конечного диастолического и центрального венозного давления, гипертрофию и дилатацию желудочка. Нагрузка на правый желудочек может увеличиваться при повышении вязкости крови из-за вызванной гипоксией полицитемии. Иногда недостаточность правого желудочка приводит к патологии левого желудочка, когда межжелудочковая перегородка, выбухающая в полость левого желудочка, препятствует наполнению левого желудочка, таким образом создавая диастолическую дисфункцию.
Наличие клинической, лабораторной и инструментальной симптоматики хронических обсгруктивных и других заболеваний легких, указанных в статье «Легочное сердце — Причины и патогенез», уже позволяет предположить диагноз хронического легочного сердца.
Сначала легочное сердце протекает бессимптомно, хотя пациенты обычно имеют выраженные проявления основного заболевания легких (например, одышку, усталость при выполнении физической нагрузки). Позже, по мере нарастания давления в правый желудочек, физикальные симптомы обычно включают систолическую пульсацию в области грудины, громкий легочный компонент II сердечного тона (S2) и шумы функциональной недостаточности трехстворчатого клапана и клапана легочной артерии. Позже присоединяются ритм галопа правого желудочка (III и IV сердечные тоны), усиливающийся на вдохе, вздутие яремных вен (с доминантной волной а, в том случае, если отсутствует регургитация крови при недостаточности трехстворчатого клапана), гепатомегалия и отеки нижних конечностей.
Причины
К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить различные острые и хронические заболевания бронхолегочной системы (бронхоэктатическая болезнь, пневмония, ателектаз, кавернозные полости, дессиминированные процессы в легком, абсцессы и тд ), поражения ЦНС, анемия, гипертензия в малом круге кровообращения, сосудистая патология легких и сердца, опухоли легких и средостения и тд. Дыхательная недостаточность классифицируется по ряду признаков: 1. По патогенезу (механизму возникновения): • паренхиматозная (гипоксемическая, дыхательная или легочная недостаточность I типа). Для дыхательной недостаточности по паренхиматозному типу характерно понижение содержания и парциального давления кислорода в артериальной крови (гипоксемия), трудно корригируемое кислородной терапией. Наиболее частыми причинами данного типа дыхательной недостаточности служат пневмонии, респираторный дистресс-синдром (шоковое легкое), кардиогенный отек легких. • вентиляционная («насосная», гиперкапническая или дыхательная недостаточность II типа). Ведущим проявлением дыхательной недостаточности по вентиляционному типу служит повышение содержания и парциального давления углекислоты в артериальной крови (гиперкапния). В крови также присутствует гипоксемия, однако она хорошо поддается кислородотерапии. Развитие вентиляционной дыхательной недостаточности наблюдается при слабости дыхательной мускулатуры, механических дефектах мышечного и реберного каркаса грудной клетки, нарушении регуляторных функций дыхательного центра. 2. По этиологии (причинам): • обструктивная. Дыхательная недостаточность по обструктивному типу наблюдается при затруднении прохождения воздуха по воздухоносным путям – трахее и бронхам вследствие бронхоспазма, воспаления бронхов (бронхита), попадания инородных тел, стриктуры (сужения) трахеи и бронхов, сдавления бронхов и трахеи опухолью При этом страдают функциональные возможности аппарата внешнего дыхания: затрудняется полный вдох и особенно выдох, ограничивается частота дыхания. • рестриктивная (или ограничительная). Дыхательная недостаточность по рестриктивному (ограничительному) типу характеризуется ограничением способности легочной ткани к расширению и спаданию и встречается при экссудативном плеврите, пневмотораксе, пневмосклерозе, спаечном процессе в плевральной полости, ограниченной подвижности реберного каркаса, кифосколиозе Дыхательная недостаточность при этих состояниях развивается из-за ограничения максимально возможной глубины вдоха. • комбинированная (смешанная). Дыхательная недостаточность по комбинированному (смешанному) типу сочетает признаки обструктивного и рестриктивного типов с преобладанием одного из них и развивается при длительном течении сердечно-легочных заболеваний. • гемодинамическая. Причиной развития гемодинамической дыхательной недостаточности могут служить циркуляторные расстройства (например, тромбоэмболия), ведущие к невозможности вентиляции блокируемого участка легкого. К развитию дыхательной недостаточности по гемодинамическому типу также приводит право-левое шунтирование крови через открытое овальное окно при пороке сердца. При этом происходит смешение венозной и оксигенированной артериальной крови. • диффузная. Дыхательная недостаточность по диффузному типу развивается при нарушении проникновения газов через капиллярно-альвеолярную мембрану легких при ее патологическом утолщении. 3. По скорости нарастания признаков: • острая. Острая дыхательная недостаточность развивается стремительно, за несколько часов или минут, как правило, сопровождается гемодинамическими нарушениями и представляет опасность для жизни пациентов (требуется экстренное проведение реанимационных мероприятий и интенсивной терапии). Развитие острой дыхательной недостаточности может наблюдаться у пациентов, страдающих хронической формой ДН при ее обострении или декомпенсации. • хроническая. Развитие хронической дыхательной недостаточности может происходить на протяжении нескольких месяцев и лет, нередко исподволь, с постепенным нарастанием симптомов, также может быть следствием неполного восстановления после острой ДН. 4. По показателям газового состава крови: • компенсированная (газовый состав крови нормальный); • декомпенсированная (наличие гипоксемии или гиперкапнии артериальной крови). 5. По степени выраженности симптомов дыхательной недостаточности: • ДН I степени – характеризуется одышкой при умеренных или значительных нагрузках; • ДН II степени – одышка наблюдается при незначительных нагрузках, отмечается задействованность компенсаторных механизмов в покое;
Что беспокоит?
Классификация легочной гипертензия при ХНЗЛ Н. Р. Палеева удачно дополняет классификацию легочного сердца Б. Е. Вотчала.
- В I стадии (транзиторной)повышение легочного артериального давления возникает при физической нагрузке, часто обусловлено обострением воспалительного процесса в легких либо усугублением бронхиальной обструкции.
- II стадия (стабильная) характеризуется существованием легочной артериальной гипертензии в покое и вне обострения легочной патологии.
- При III стадии стабильная легочная гипертензия сопровождается недостаточностью кровообращения.
Обследование с целью диагностики легочного сердца следует проводить у всех пациентов, имеющих хотя бы одну из причин его возможного развития. Рентгенограммы грудной клетки демонстрируют увеличение правого желудочка и проксимальное расширение легочной артерии с дистальным ослаблением сосудистого рисунка. ЭКГ-признаки гипертрофии правого желудочка (например, отклонение электрической оси вправо, зубец QR в отведении V и доминантный зубец R в отведениях V1-V3) хорошо коррелируют со степенью легочной гипертензии. Однако, поскольку легочная гипервентиляция и буллы при ХОБЛ приводят к перестройке сердца, физикальное обследование, рентгенография и ЭКГ могут быть относительно нечувствительными. Визуализация сердца при помощи эхокардиографии или радионуклидного сканирования необходима для оценки функций левого и правого желудочков. Эхокардиография помогает оценить систолическое давление правого желудочка, но часто возможность ее выполнения технически ограничена при заболеваниях легких. Для подтверждения диагноза может требоваться катетеризация правых отделов сердца.
Читать также: Острая артериальная гипотензия
Лечение
Общие аспекты приведены в статье: дыхательная недостаточность
Лечение данного состояния зависит от причины приведшей к его развитию. При инородном теле, или спазме голосовой щели, выполняют коникотомию. При пневмотораксе , герметизируют плевральную полость. В случае отравления гемическими ядами, используют специфические антидоты. При выраженном бронхоспазме применяют глюкокортикостероиды . Если вы не уверенны в причине развития данного состояния, не следует ничего предпринимать до приезда скорой медицинской помощи.
Что нужно обследовать?
Это состояние плохо поддается терапии. Основное значение имеет устранение причины, особенно уменьшение или замедление прогрессирования гипоксии.
При наличии периферических отеков могут быть показаны мочегонные средства, но они эффективны только при одновременном наличии недостаточности левого желудочка и перегрузке легких жидкостью. Мочегонные препараты могут ухудшить состояние, поскольку даже небольшое снижение преднагрузки часто усугубляет проявления легочного сердца. Легочные вазодилататоры (например, гидралазин, блокаторы кальциевых каналов, динитрогена оксид, простациклин), эффективные при первичной легочной гипертензии, не дают результатов при легочном сердце. Дигоксин эффективен только при наличии сопутствующей дисфункции левого желудочка. Этот препарат следует назначать с осторожностью, поскольку пациенты с ХОБЛ очень чувствительны к эффектам дигоксина. При гипоксическом легочном сердце предлагали выполнять венотомию, но эффект уменьшения вязкости крови едва ли сможет нивелировать негативные последствия уменьшения объема крови, переносящей кислород, за исключением случаев значительной полицитемии. У больных с хроническим легочным сердцем длительное применение антикоагулянтов уменьшает риск венозной тромбоэмболии.
I28 Другие болезни легочных сосудов
I28.0 Артериовенозный свищ легочных сосудов
I28.1 Аневризма легочной артерии
I28.8 Другие уточненные болезни легочных сосудов
I28.9 Болезнь легочных сосудов неуточненная
Добавить комментарий Отменить ответ
Список классов
- Класс I. A00—B99. Некоторые инфекционные и паразитарные болезни
Исключены: аутоиммунная болезнь (системная) БДУ (M35.9)
болезнь, вызванная вирусом иммунодефицита человека ВИЧ (B20 — B24) врожденные аномалии (пороки развития), деформации и хромосомные нарушения (Q00 — Q99) новообразования (C00 — D48) осложнения беременности, родов и послеродового периода (O00 — O99) отдельные состояния, возникающие в перинатальном периоде (P00 — P96) симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00 — R99) травмы, отравления и некоторые другие последствия воздействия внешних причин (S00 — T98) эндокринные болезни, расстройства питания и нарушения обмена веществ (E00 — E90).
Примечание. Все новообразования (как функционально активные, так и неактивные) включены в класс II. Соответствующие коды в этом классе (например, Е05.8, Е07.0, Е16-Е31, Е34.-) при необходимости можно использовать в качестве дополнительных кодов для идентификации функционально активных новообразований и эктопической эндокринной ткани, а также гиперфункции и гипофункции эндокринных желез, связанных с новообразованиями и другими расстройствами, классифицированными в других рубриках.
Исключены: отдельные состояния, возникающие в перинатальном периоде (P00 — P96), некоторые инфекционные и паразитарные болезни (A00 — B99), осложнения беременности, родов и послеродового периода (O00 — O99), врождённые аномалии, деформации и хромосомные нарушения (Q00 — Q99), болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00 — E90), травмы, отравления и некоторые другие последствия воздействия внешних причин (S00 — T98), новообразования (C00 — D48), симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00 — R99).
Читать также: Выраженная артериальная гипотензия
Chapter IX Diseases of the circulatory system (I00-I99)
Исключено
: болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90) врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99) некоторые инфекционные и паразитарные болезни (A00-B99) новообразования (C00-D48) осложнения беременности, родов и послеродового периода (O00-O99) отдельные состояния, возникающие в перинатальном периоде (P00-P96) симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99) системные нарушения соединительной ткани (M30-M36) травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98) транзиторные церебральные ишемические приступы и родственные синдромы (G45.-)
This chapter contains the following blocks
: I00-I02 Acute rheumatic fever I05-I09 Chronic rheumatic heart diseases I10-I15 Hypertensive diseases I20-I25 Ischaemic heart diseases I26-I28 Pulmonary heart disease and diseases of pulmonary circulation I30-I52 Other forms of heart disease I60-I69 Cerebrovascular diseases I70-I79 Diseases of arteries, arterioles and capillaries I80-I89 Diseases of veins, lymphatic vessels and lymph nodes, not elsewhere classified I95-I99 Other and unspecified disorders of the circulatory system
Ссылки
Wikimedia Foundation . 2010 .
Смотреть что такое «Острая дыхательная недостаточность» в других словарях:
- МКБ 10 N17.17. МКБ 9 584584 DiseasesDB … Википедия
Острая дыхательная недостаточность МКБ 10 J96.96. МКБ 9 518.81518.81 DiseasesDB … Википедия
I Дыхательная недостаточность патологическое состояние, при котором система внешнего дыхания не обеспечивает нормального газового состава крови, либо он обеспечивается только повышенной работой дыхания, проявляющейся одышкой. Это определение,… … Медицинская энциклопедия
Дыхательная система человека совокупность органов, обеспечивающих функцию внешнего дыхания (газообмен между вдыхаемым атмосферным воздухом и циркулирующей по малому кругу кровообращения кровью). Газообмен осуществляется в альвеолах лёгких,… … Википедия
НЕДОСТАТОЧНОСТЬ ДЫХАТЕЛЬНАЯ
— мед. Дыхательная недостаточность нарушение газообмена между окружающим воздухом и циркулирующей кровью с развитием гипоксемии, складывающегося из 2 этапов. Вентиляция газообмен между окружающей средой и лёгкими. Оксигенация внутрилёгочный… … Справочник по болезням
НЕДОСТАТОЧНОСТЬ ФЕРМЕНТОВ
— мед. Синдромы врождённых нарушений обмена веществ встречаются редко, но оказывают значительное влияние на физическое, интеллектуальное, психическое развитие и качество жизни (например, фенилкетонурия, гомоцистинурия, гликогенозы, синдромы ломкой… … Справочник по болезням
I Почечная недостаточность Почечная недостаточность патологическое состояние, характеризующееся нарушением почечной регуляции химического гомеостава организма с частичным или полным нарушением образования и (или) выделения мочи. Выраженная П. н.… … Медицинская энциклопедия
МКБ 10 I … Википедия
МКБ 10 N17.17. N19.19. МКБ 9 584 … Википедия
Печеночная недостаточность комплекс симптомов, характеризующийся нарушением одной или нескольких функций печени, появляющийся вследствие повреждения её паренхимы. Портосистемная или печеночная энцефалопатия это симптомокомплекс нарушений ЦНС,… … Википедия
Книги
- Неотложная помощь на догоспитальном этапе. Учебное пособие , Лычев Валерий Германович, Бабушкин Игорь Евгеньевич, Андриенко Алексей Владимирович. Учебное пособие посвящено неотложной терапии как самостоятельной области медицины. Описываются наиболее часто встречающиеся ургентные синдромы: острая дыхательная недостаточность, острая…
Дыхательная недостаточность
— нарушение газообмена между окружающим воздухом и циркулирующей кровью с развитием гипоксемии. Газообмен складывается из двух этапов. Вентиляция — газообмен между окружающей средой и лёгкими. Оксигенация — внутрилёгочный газообмен; венозная кровь высвобождает СО2 и насыщается О2.
Код по международной классификации болезней МКБ-10:
СЕРДЦЕ ЛЁГОЧНОЕ ХРОНИЧЕСКОЕ
• Поражения бронхиального дерева и паренхимы лёгких: • ХОЗЛ • Диффузные интерстициальные заболевания лёгких: пневмокониоз, силикоз, идиопатический фиброз лёгких, радиационный фиброз • Гранулематозные заболевания: туберкулёз лёгких, саркоидоз, эозинофильная гранулёма • Бронхоэктазы • Муковисцидоз • Злокачественные опухоли • Резекция лёгкого • Патология лёгочных сосудов: • Первичная лёгочная Гипертёнзия • Поражение лёгочных сосудов при диффузных болезнях соединительной ткани (ревматоидный артрит, СКВ) • Гемоглобинопатии • Паразитарные болезни лёгких • Ограничение экскурсии грудной клетки: • Ожирение (синдром Пиквика) • Кифосколиоз • Нервно-мышечные заболевания • Торакопластика • Синдром ночного апноэ • Хроническая гипоксия (например, при продолжительном пребывании на большой высоте).
• Механизмы лёгочной гипертёнзии • Гипоксия и ацидоз. Вазоконстрикторный эффект гипоксии — сильный стимул для развития лёгочной гипертёнзии; он может быть усилен ацидозом, также имеющим прямое, хотя и менее выраженное влияние на лёгочные сосуды. Наиболее важный аспект гипоксической вазоконстрикции -возможность обратного развития при увеличении содержания кислорода во вдыхаемом воздухе • Облитерация или обструкция лёгочного сосудистого русла — менее распространённый механизм лёгочной гипертёнзии, встречаемый при повторяющейся эмболии лёгочной артерии, первичной лёгочной гипертёнзии (редкой болезни неизвестной этиологии) и при лёгочном фиброзе. Существенная обструкция лёгочного сосудистого русла также может возникать при эмфиземе и операциях на лёгких • Развитие легочного сердца • Каждый приступ лёгочной гипертёнзии приводит к прогрессирующему увеличению давления, сохраняющемуся после приступа • Лёгочная гипертёнзия вызывает гипертрофию ГМК лёгочных артерий, а затем и периферических лёгочных сосудов. В результате лёгочное сосудистое русло становится более ригидным и теряет спсообность к изменениям сердечного выброса • Изменения сосудистой стенки нарушают работу правого желудочка, вызывая его гипертрофию и недостаточность правых отделов сердца (т.е. лёгочное сердце).
Патоморфология
• Признаки основного заболевания (см.
) • Гипертрофированные правые предсердие и желудочек с дилатацией полостей • Увеличенная печень.
Клиническая картина
зависит от основного заболевания • Одышка, обмороки (особенно при физической нагрузке) • Цианоз • Набухание шейных вен • Кашель сухой или продуктивный • Акцент II тона над лёгочной артерией • Боли в груди (дилатация лёгочной артерии, ишемия миокарда) • Хрипы в лёгких • Гепатомегалия и асцит, иногда — периферические отёки.
Лабораторные исследования
• Ht часто повышен (вторичный эритроцитоз) • р02 снижено.
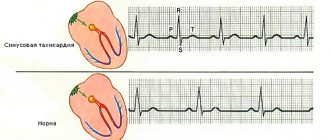
Специальные исследования
• ЭКГ • Синусовая тахикардия, возможна предсердная и желудочковая экстрасистолия • Отклонение ЭОС вправо (угол а >[+110°]) • Гипертрофия правого желудочка — наиболее часто при первичной лёгочной гипертёнзии • Гипертрофия правого предсердия — P-pulmonale (пилообразный зубец Р>2,5 мм во II, III стандартных отведениях, aVF) • Комплекс Rs или rSR в отведении V, • Соотношение величины зубца r в v6 к величине зубца S в V6 <1 • Появление плоских или инвертированных зубцов Т в правых грудных отведениях • Снижение сегмента S-T в отведениях II, III и aVF • Блокада правой ножки пучка Хиса (частичная или полная) • Рентгенологическое исследование органов грудной полости — признаки первичного заболевания (часто — блюдцевидные ателектазы, односторонний подъём диафрагмы и незначительный плевральный выпот), увеличение правых предсердия и желудочка, лёгочной артерии • Эхо-кардиография • Катетеризация правых отделов сердца — определение давления в правом желудочке и лёгочной артерии с целью исключения врождённых заболеваний сердца как причины правожелудочковой недостаточности.
Читать также: Схема сердца анатомия
Тактика ведения
• Амбулаторный режим. Показаны регулярные ингаляции кислорода (при возможности в домашних условиях) • Физическую активность ограничивать не следует • Умеренное ограничение употребления соли • Прекращение курения • Интенсивное лечение антибиотиками острых инфекционных заболеваний дыхательных путей • Осторожное назначение ЛС, снижающих вентиляцию лёгких (седативные, транквилизаторы, снотворные), — только при наличии насущной необходимости
сердечной недостаточности • Кровопускания для нормализации показателя Ht • Улучшение альвеолярной вентиляции при ХОЗЛ • Гидратация • Бронходилататоры • Ингаляция кислорода. Следует учитывать, что единственным стимулятором дыхательного центра у больных с тяжёлой гиперкапнией становится гипоксемия. Продолжительная бесконтрольная оксигенотерапия, устраняя гипоксемию, вызывает уменьшение минутного объёма дыхания и усиление гиперкапнии • При далеко зашедшем хроническом лёгочном сердце • Внутривенная инфузия 1 -2 мл кордиамина, 10мл 2,4% р-ра эуфиллина, 1 мл 0,025% р-ра строфантина в 100-150 мл 5% р-ра глюкозы • Интубация, ИВЛ, аспирация мокроты из дыхательных путей, интрабронхиальное введение антибиотиков, бронхолитиков, глюкокортикоидов • Антикоагулянты • Прогестины • При наличии показаний (длительное лечение, выключение анатомического мёртвого пространства) — трахеостомия.
Лекарственная терапия
• Препараты выбора • Бронходилататоры, например метапро-теренол (орципреналин), альбутерол (сальбутамол), — через каждые 6 ч или чаще • Диуретики, например фуросемид • Сосудорасширяющие средства, например гидралазин (ап-рессин) нифедипин, дилтиазем, празозин, — при отсутствии эффекта общепринятых методов лечения. Эффективность оценивают только при инвазивном мониторинге гемодинамики по снижению резистентности лёгочных сосудов более чем на 20% при сниженном или постоянном давлении в лёгочной артерии и повышенном или постоянном сердечном выбросе. При введении данных препаратов следует осуществлять постоянный контроль АД во избежание тяжёлой артериальной гипотёнзии • Противопоказания зависят от наличия основного заболевания; во всех случаях следует избегать применения седативных средств и препаратов, угнетающих дыхательный центр
Меры предосторожности
. Необходим постоянный контроль содержания электролитов при назначении диуретинов (особенно этакри-новой кислоты), т.к. усиление выведения ионов калия и хлора может привести к метаболическому алкалозу. • Альтернативные препараты. Дигоксин по 0,125-0,25 мг/сут на поздних стадиях — эффективность сомнительна. В результате нарушения баланса электролитов могут возникнуть аритмии. Осложнение — гиперкапническая кома. Течение и прогноз зависят от основного заболевания и степени лёгочной гипертёнзии. 10-50% пациентов живут свыше 5 лет (этот показатель повышается при регулярных ингаляциях кислорода). При ХОЗЛ с развитием лёгочного сердца смертность в течение 3 лет достигает 30-50%. Беременность. Необходимо наблюдение кардиолога (возрастающая нагрузка на правый желудочек). См. также Заболевания лёгких хронические обструктивные, Недостаточность сердечная, Ожирение, Бронхоэктазы, Гипертензия лёгочная первичная, Гипертензия лёгочная вторичная
• 126.0 Лёгочная эмболия с упоминанием об остром лёгочном сердце • 127.9 Лёгочно-сердечная недостаточность неуточнённая
Первичная ОДН
Нарушение функции аппарата внешнего дыхания и регулирующих его систем
- 1. болевой синдром с угнетением внешнего дыхания (перелом рёбер, торакотомия)
- 2. нарушение проходимости верхних дыхательных путей бронхит и бронхиолит с гиперсекрецией слизи и развитием обтурационных ателектазов
- отёк гортани
- инородное тело
- аспирация
- массивная бронхопневмония
- электротравма
- полиомиелит , столбняк , ботулизм