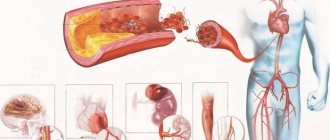
Причины развития
Как уже отмечалось, аортальные пороки могут быть врожденными и приобретенными.
Что касается первых вариантов, редко когда можно выделить конкретную причину нарушения эмбриогенеза. Однако существуют определенные факторы риска, о которых должна быть осведомлена каждая беременная женщина:
вредные привычки (курение, алкоголизм);- инфекционные заболевания (в том числе такие «безобидные», как грипп);
- прием медикаментов;
- сильные психоэмоциональные и физические нагрузки;
- загрязненная окружающая среда;
- рентгенологические обследования.
При этом патогенез заболевания следующий:
- одна створка может быть недоразвитой;
- в одной из створок образуется отверстие;
- происходит образование двустворчатого клапана вместо трикуспидального.
Приобретенные пороки обычно развиваются вследствие уже перенесенных болезней.
Инфекционные заболевания (сепсис, ангина, сифилис и другие венерические болезни). При этом бактерии, попадая с током крови в эндокард, повреждают структуру клапанов
Аутоиммунные патологии (ревматизм, системная красная волчанка). Порок формируется по причине того, что иммунные клетки начинают атаковать свой же организм, в данном случае ткани аорты. В результате развивается дегенеративный процесс и возникает повреждение клапана.
Атеросклероз. Развивается у пожилых людей, при этом на створках клапана оседают соли кальция и образуются бляшки. В результате их подвижность снижается.
Травмы грудной клетки. Причина редкая, но все же имеет место быть. Клапаны деформируются вследствие прямого механического воздействия.
Стоит отметить, что данные факторы также могут вызывать развитие и других пороков, таких как митральные (дефект двухстворчатого клапана) или трикуспидальные.
Трехклапанный порок
Код по МКБ-10: I08.3.
Описание
Комбинация аортального стеноза с недостаточностью митрального и трикуспидального клапанов. Встречаемость — 1 случай на 100000 населения. Болезнь отличается крайне быстрой декомпенсацией (в пределах 1 года).
Затронуты оба круга кровообращения. В зависимости от того, в какой половине сердца находится преобладающее поражение, заболевание будет начинаться либо с артериальной недостаточности, либо с венозного застоя (компенсация), всегда дополняясь повышением давления в легких и вовлечением в процесс соседних клапанов (субкомпенсация). Застой в легких приводит к повышению давления в правом желудочке и его быстрому истощению, что вызывает скопление крови и расширение вен по всему телу (декомпенсация).
Характерен неблагоприятный прогноз ввиду быстрого истощения волокон миокарда. Отличительные признаки – ранний отек легких, склонность к пневмонии, набор веса, расстройства сознания, пищеварения и мочевыделения.
Характерные признаки
- Компенсация. Бледность, быстро переходящая в посинение кожи. Преходящие отеки ног, одышка, снижение давления.
- Субкомпенсация. Перебои в работе сердца, трудности при ходьбе, одышка в покое, постоянные головные боли, потеря аппетита. Ухудшение состояния в ночное время. Отеки поднимаются до колен и не спадают.
- Декомпенсация. Потеря сознания, уменьшение количества мочи, истончение и ранимость кожи, ступор, отсутствие реакции на любые сердечные препараты.
Диагностика
- Осмотр. Шумная одышка, трудности при разговоре, хрипы, кашель с прожилками крови.
- Пальпация. Кожные покровы теплые, отеки плотные. Печень выступает из-под края реберной дуги. Определяются сердечный толчок, «лягушачий живот», снижение давления, частый пульс.
- Перкуссия. Расширение всех границ сердца, притупление легочного звука (отек легких).
- Аускультация. Постоянный дующий шум, наложенный на ри, снижение громкости тонов, влажные хрипы.
- ЭКГ. Экстрасистолы, мерцательная аритмия, признаки гипертрофии желудочков и предсердий (раздвоение и повышение амплитуды зубцов Р и R).
- Рентгенография. Скопление жидкости в легких, шаровидное сердце (кардиомегалия).
- УЗИ. Метод утверждения диагноза. На УЗИ выявляют тип комбинации и величину стеноза, а также степень обратного тока крови. В зависимости от того, у какого клапана наблюдается наибольший обратный заброс, определяют преобладание порока.
Как лечат?
Выбор метода зависит от жалоб и общего состояния. Заболевание быстро приводит к декомпенсации, поэтому важно обнаружить больного в ранний период. Показание к лекарственному лечению — подготовка к операции, к хирургическому вмешательству — субкомпенсация.
- Консервативная терапия применяется в 1 стадии. Вылечить порок без операции невозможно. Используемые препараты: сердечные гликозиды (дигоксин), мочегонные, антиаритмики, адрено-блокаторы.
- Хирургическое лечение показано в субкомпенсированной стадии и часто сочетает в себе комиссуротомию (разъединение спаенных складок), вальвулопластику (расширение клапана) и протезирование, которые выполняются в несколько этапов.
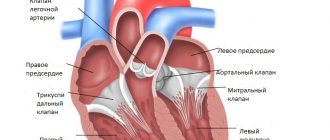
Классификация нарушений
Существуют две принципиально разные группы пороков аортального клапана.
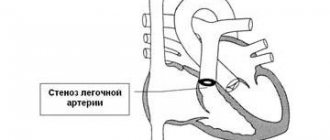
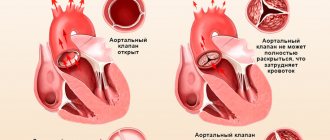
К первой относится стеноз аортального клапана. Данный термин означает, что створки утратили свою эластичность и не могут полностью раскрыться. Возникает ограничение, из-за которого желудочки не в состоянии вытолкнуть всю кровь в аорту.
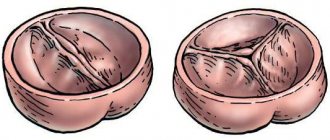
Также существует и недостаточность клапана. В нормальном состоянии, пропустив кровь в аорту, створки замыкаются, дабы предотвратить обратный ток в сердце (так называемая, регургитация). При патологии этот механизм не срабатывает, между створками остается маленькая щель и часть крови возвращается в желудочки.
Важно знать, что эти формы встречаются как изолированно, так и в виде сочетанного (митрально-аортального) порока. Обычно возникает преобладание дефекта какой-то из структур. Комбинированный аортальный порок сердца представляет собой одновременное сочетание недостаточности и стеноза.
Недостаточность классифицируется по объему крови, которая возвращается в левый желудочек:
- І степень – регургитируется до 15%;
- IІ степень – 15-30%;
- III степень – 30-50%;
- IV степень – больше 50%.
Клинические проявления
Изолированные формы могут не проявляться в течение длительного промежутка времени, тогда как сочетанный аортальный дефект сердца дает выраженную клиническую картину.
Также симптоматика заболевания зависит от типа поражения. Патогенез стеноза в первую очередь характеризуется повышением сопротивления току крови, что проявляется следующими признаками:
ишемия миокарда (сжимающая боль в области сердца);- учащенное сердцебиение;
- одышка, кардиальная астма;
- головокружения;
- обмороки;
- цианоз (посинение) конечностей.
При недостаточности значительно снижается сердечный выброс (из-за того что часть крови возвращается назад). При этом возникают следующие симптомы:
- тахикардия;
- боль в сердце по типу стенокардии;
- набухание шейных вен;
- шум в ушах;
- головокружения;
- боль и тяжесть в области правого подреберья;
- одышка.
Развитие ревматического аортального стеноза
Под влиянием системных недугов, нарушающих систему иммунитета, происходит развитие так называемого ревматического аортального стеноза.
В частности, при ревматизме или красной волчанке в месте соединения аорты с сердцем появляются соединительнотканные наросты. Просвет сосуда из-за этого сужается, затрудняется перетекание в него крови из желудочка. В последствии на происходит отложение кальция, ведущее к еще большему сужению и к потере эластичности клапана.
Вне зависимости от приведших к рассматриваемой патологии причин результат всегда идентичен: из-за нарушения кровотока всем органам начинает недоставать питательных веществ. Это и обусловливает формирование сопровождающих аортальный стеноз симптомов.
Диагностика
Из-за достаточно размытой картины заболевания, следует провести тщательное обследование, чтобы точно установить причину болезни. Прежде всего, врач должен собрать детальный анамнез.
Физикальные методы диагностики (аускультация)
При осмотре обнаруживается бледность кожи, цианоз, повышенная пульсация, набухание вен шеи.
При пальпации (а в некоторых случаях визуально) определяется «сердечный горб» – выпячивание грудной стенки из-за гипертрофии сердца.
Специфическим симптомом при стенозе является «систолическое кошачье мурлыканье». При этом ощущается дрожание стенки грудной клетки в проекции левого желудочка.
Перкуторно определяют увеличение размеров сердца.
При стенозе наблюдается преимущественное снижение систолического давления, при недостаточности – диастолического.
Аускультативно при стенозе определяется систолический шум (из-за утрудненного прохождения крови). Недостаточность же характеризуется шумом во время диастолы (поскольку регургитация происходит при расслаблении желудочков.)
Инструментальные методы
Выявление вышеперечисленных признаков требует дальнейшего обследования. «Золотым стандартом» при диагностике клапанных дефектов является ЭХО-КГ с допплерографией. Данный метод позволяет в подробностях изучить строение и работу сердца. Обязательно следует провести электрокардиографию и рентген органов грудной клетки.
В редких случаях, при неточных результатах, проводят дополнительные исследования с помощью МРТ, КТ, ангиографии.
Варианты лечения пациента с аортальных пороком
При отсутствии симптомов и в легких стадиях лечение обычно не назначается. Пациентам рекомендуют раз в полгода проходить дополнительное обследование.
Медикаментозное лечение
Консервативная терапия не обеспечивает полного выздоровления больных с аортальными пороками. Целью фармакологического лечения является лишь улучшение симптоматики и профилактика осложнений. Кроме того, лекарственные препараты назначаются при подготовке к операциям.
При этом используют следующие группы медикаментов:
- антагонисты кальция (верапамил, нифедипин) – применяются при аритмиях и артериальной гипертензии;
- мочегонные средства (торасемид, спиронолактон) – снижают нагрузку на сердце;
- бета-адреноблокаторы (атенолол, пропранолол) – понижают давление, улучшают гемодинамику;
- ингибиторы АПФ (эналаприл, лизиноприл) – имеют гипотензивное действие.
- антиангинальные средства (Сустак, Нитронг).
Если заболевание вызвано инфекцией или аутоиммунным процессом, применяют средства для этиотропной (т.е., направленной на причину) терапии:
- антибиотики (пенициллины, карбапенемы, фторхинолоны и другие) – при инфекционных заболеваниях;
- глюкокортикостероиды (преднизолон, дексаметазон) – при системных аутоиммунных заболеваниях, таких как ревматизм;
- противосклеротические препараты (левостатин, аторвастатин).
Однако основным методом лечения клапанных дефектов все же является хирургическое вмешательство.
Операции показаны в следующих случаях:
- выраженная стадия порока, которая ведет к развитию сердечной недостаточности;
- комбинированные дефекты;
- наличие сопутствующих факторов, которые могут привести к декомпенсации;
- снижение фракции выброса даже при отсутствии жалоб.
Противопоказаниями являются:
- возраст выше 70 лет;
- наличие тяжелых коморбидных патологий (почечная, печеночная, дыхательная недостаточность, сахарный диабет и т.д.)
При врожденных аномалиях чаще применяют органосберегающую вальвулопластику. Если использовать данный метод при приобретенных пороках, могут возникать рецидивы. Техника представляет собой иссечение и ушивание дефектов клапана. В некоторых случаях прибегают к баллонной вальвулопластике. При этом специальным устройством расширяют устье аорты.бВажной особенностью данной операции является ее малоинвазивность.
В случае приобретенных патологий применяется протезирование клапана. Имплантаты изготовляют как из синтетических материалов (силикон), так и из натуральных (биопротезы из собственных тканей или от умершего человека).
Лечение
Комбинированный порок сердца — это патология, которая не имеет четких инструкций для ее устранения. Для каждого случая подбирают индивидуальные варианты устранения проблемы. Если произошло сужение клапана, то необходимость в оперативном вмешательстве появляется при наличии малейших симптомов болезни. Регуритация также требует хирургического лечения при наличии очевидных признаков.
Также читают: Причины возникновения выпотного перикардита
Общетерапевтические методики
Лечение заключается в устранении причины, вызвавшей порок. Обычно это ревматизм или атеросклероз. Пациент, в первую очередь, должен соблюдать диету, при которой жиры животного происхождения, соль и много жидкости под запретом.
Физическую активность необходимо снизить. Если человек профессионально занимается спортом, то он должен снизить интенсивность и длительность тренировок.
Употребление спиртных напитков и курение категорически противопоказаны.
Вторичные профилактические меры по отношению к ревматизму заключаются в регулярном введении антибактериального препарата Бициллина. Но его используются не всегда.
Пациентам рекомендуют провести полную санацию ротовой полости. Перед посещением стоматолога и при необходимости любых процедур, которые могут сопровождаться нарушением целостности сосудов, необходимо для профилактики использовать антибактериальные средства. Это позволит избежать развития инфекционного эндокардита.
Медикаментозная терапия
Если при пороке наблюдаются проблемы в виде фибрилляции предсердий, то возникает необходимость в применении антикоагулянтов и средств, позволяющих сделать сердечный ритм более редким.
Если комбинированный порок сердца стал причиной развития тяжелой формы сердечной недостаточности, то облегчения самочувствия добиваются:
- ингибиторами ангиотензинпревращающего фермента;
- диуретиками;
- блокаторами рецепторов ангиотензина;
- сердечными гликозидами.
Для применения бета-адреноблокаторов показаний нет.
Хирургические методики
Хорошего эффекта можно добиться только с помощью хирургических методов лечения. Вариант устранения проблемы подбирают в зависимости от вида:
- При митральном стенозе в сочетании с аортальной недостаточностью оперативное лечение назначают, если появились первые симптомы повышения давления в сосудах легких. На начальных стадиях часто проводят митральную вальвотомию. Также могут использовать раздуваемый баллон, который помещают в сердечные камеры через сосудистый просвет. Если эффекта от таких процедур нет, то аортальный клапан заменяют механическим протезом.
- При митральном стенозе и недостаточности трехстворчатого клапана проводят митральную вальвотомию. Процедура назначается независимо от беспокоящих больного проявлений. Операции обычно достаточно для устранения отеков нижних конечностей и асцита. При выраженности пороков не обойтись без установки протезов на месте поврежденных клапанов.
- При недостаточности митрального и аортального клапанов назначают пластическую операцию митрального клапана и установку протеза на месте аортального.
- При стенозе клапанов возникает необходимость в митральной вальвотомии. Если она не дает результатов, нужно протезирование.
- При аортальном стенозе и митральной недостаточности оба клапана меняют на протезы. Также применяют вариант восстановления митрального клапана и протезирования аортального. Если больше развит стеноз, то терапия позволяет устранить симптомы, и необходимость в операции на митральном клапане отпадает. Тяжелая форма болезни требует протезирования митрального клапана. Нужно ли заменять аортальный, определить могут дополнительными исследованиями.
Хирургическое лечение значительно улучшает прогноз.
Наблюдение за пациентом
Клапанные дефекты — это весьма коварное заболевание, которое может практически не проявляться, а затем привести к развитию сердечной недостаточности. Кроме того, смазанная клиническая картина затрудняет правильную постановку диагноза.
Аускультация аортальных пороков сердца является простейшим методом скрининга. При выслушивании патологических шумов следует сразу же отправить пациента на дообследование.
Поэтому, если у вас обнаружили данную патологию, нужно максимально ответственно относиться к профилактическим осмотрам. Следует не менее чем раз в полгода проходить эхокардиографию и другие, назначенные лечащим врачом обследования.
Осложнения комбинированного аортально-митрального порока сердца
Осложнения связаны с расширением камер сердца, нарушением проводимости и сократимости миокарда:
- фибрилляция предсердий с нерегулярным ритмом;
- атриовентрикулярная блокада, которая может потребовать установки кардиостимулятора;
- вторичный эндокардит пораженных клапанов с септическими осложнениями;
- левожелудочковая, реже — правожелудочковая сердечная недостаточность;
- легочная гипертензия.
Фибрилляция предсердий как осложнение комбинированного аортально-митрального порока сердца
Выводы
Пороки аортального клапана – это достаточно распространенные заболевания, которые бывают как врожденными, так и приобретенными. Нарушение тока крови вследствие повреждения створок может привести к развитию хронической сердечной недостаточности.
Симптомы, возникающие при пороке аортального клапана недостаточно специфичны, однако современные методы диагностики легко справляются с их обнаружением.
При отсутствии значительных противопоказаний, хирургическое лечение данного заболевания дает хороший результат. Прогноз для жизни и трудоспособности благоприятный.