Термин «Ишемическая болезнь сердца» включает в себя группу заболеваний:
- инфаркт миокарда
- атеросклеротический кардиосклероз
- стенокардию.
Стенокардия (синоним Грудная жаба) характеризуется приступами резкой загрудинной боли и дискомфортом в области грудной клетки вследствие недостатка кровоснабжения определенного участка сердца. Сила приступов различна, в редких случаях он заканчивается смертью. Основная причина болезни – атеросклероз венечных артерий сердца.
Для постановки точного диагноза следует исключить и ряд других заболеваний, которые могут проявляться болью в области сердца: остеохондроз позвоночника, опоясывающий герпес, болезни пищевода и желудка, заболевания легких, кардионевроз, перикардит.
Виды стенокардии
Существуют следующие виды заболевания, которые зависят от клинической картины:
Стенокардия напряжения
Одно из основных проявлений ИБС. В результате несоответствия между потребностью миокарда в кислороде и его доставкой по суженным вследствие атеросклероза артериям возникает ишемия миокарда, которая проявляется болью за грудиной или одышкой и резкой утомляемостью при нагрузках.
Стабильная стенокардия напряжения подразделяется на четыре функциональных класса. Функциональные классы стенокардии разработаны для точной диагностики и включают самую разнообразную клиническую информацию (например, ходьба без особых физических затрат по ровной местности и подъем в быстром темпе по лестнице).
Вариантная (спонтанная) стенокардия
Характеризуется непредсказуемым появлением, т.е. боль может появляться и в покое. Она не возникает как ответ сердца на эмоциональную и физическую нагрузку и отличается от стенокардии напряжения тем, что в ее основе, как правило, лежит спазм венечных артерий сердца, а не только атеросклеротическое их поражение.
Нестабильная стенокардия
Требует безотлагательной госпитализации, есть высокая вероятность развития инфаркта миокарда.
Немедикаментозное лечение
Если у больного стенокардия проявляется нечасто, приступ легко купируется приёмом «Нитроглицерина», а диффузные изменения не начались, то лечение следует начинать со следующего:
- сбалансировать режим дня. Спать по 6–7 часов, после физической нагрузки необходимо делать перерывы, минимизировать нервные нагрузки;
- диетотерапия. Следует уменьшить разовое количество еды, поскольку при переедании можно спровоцировать приступ стенокардии. Приём пищи необходимо делать утром, в обед и за три–четыре часа перед сном, при желании обед и ужин можно разбить на несколько частей. Пища должна быть нежирной, с минимальным количеством жиров животного происхождения (холестерин);
- дозированные физические нагрузки. При возможности следует увеличить количество двигательной активности, больше ходить на свежем воздухе (но не холодном, холодный воздух может вызвать приступ стенокардии), ходьба по ступенькам – лучше всего вниз. Физическая активность необходима для профилактики образования тромбов в коронарных сосудах и сердце;
- отказ от приёма никотина в любой форме (сигареты, сигары, трубка, кальян, вейп), никотин повышает давление и вызывает спазм коронарных сосудов и сосудов легких. Отказ от алкоголя необходим из-за его токсического воздействия на сердечную мышцу.
При плохой результативности немедикаментозного лечения или при тяжёлой стенокардии следует перейти к медикаментам (консервативному лечению).
Питание при стенокардии
Кардиологи рекомендуют следующую схему препаратов для лечения стенокардии:
- ацетилсалициловая кислота. Препарат имеет очень сильное антиагрегантное действие на тромбоциты человека. При приёме препарата способность к слипанию у тромбоцитов исчезает навсегда. Для профилактики образования тромбов ацетилсалициловую кислоту применяют ежедневно в дозе 75–150 мг, один раз в сутки после ужина. При непереносимости ацетилсалициловой кислоты применяют «Клопидогрель» в той же дозировке. Побочным действием этих препаратов является нарушения регенерации эпителия желудочно-кишечного тракта;
- статины. Самым популярным представителем статинов является «Аторвастатин». Препарат принимают с целью снижения уровня холестерина. Он эффективен для профилактики атеросклероза и ИБС. Дозировка препарата 10–20 мг на один день, доза подбирается лечащим врачом. Из побочных действий могут быть мышечные боли и аллергические реакции;
- «Нитроглицерин». Его применяют непосредственно во время приступа или для профилактики стенокардии. Во время приступа стенокардии следует положить таблетку «Нитроглицерина» (капнуть каплю, если это капельная форма) под язык. По истечении десяти минут можно принять ещё одну таблетку, но не больше трех таблеток зараз. Если боль не исчезает после 20–30 минут на фоне приёма «Нитроглицерина», необходимо заподозрить инфаркт миокарда и доставить больного в кардиологическое отделение. Существуют также и ингаляционные формы «Нитроглицерина», что также является очень эффективными и удобными. Побочным действием препарата может быть головная боль и тошнота;
- бета-блокаторы. Существует два вида таких препаратов, селективные и неселективные блокаторы. Сейчас кардиологи предпочитают только селективные из-за меньшого количества побочных действий со стороны легких. Основные представители – это «Бисопролол» и «Метопролол», дозировка препаратов подбирается индивидуально методом титрирования и контроля частоты сердечных сокращений. Препараты защищают сердце от недостатка кислорода и запускают процессы ремоделирования гипертрофированного миокарда;
Лекарственные препараты необходимы, для снижения частоты возникновения приступов, уменьшения их продолжительности и предупреждения развития инфаркта миокарда
- блокаторы кальциевых каналов. К ним относят «Амлодипин» и «Нифедипин». Плюсом этой группы препаратов является то, что они обладают очень малым числом отрицательных эффектов, быстро действуют и быстро выводятся из организма. «Амлодипин» имеет пролонгированное действие и применяется для постоянного лечения, «Нифедипин» обладает коротким действием и применяется исключительно во время приступа стенокардии;
- ингибиторы АПФ. Применяют для уменьшения АД и нормализации метаболизма в миокарде. Основные представители «Лизиноприл» – по 10 мг один раз в сутки с утра (доза может меняться), «Пириндоприл», «Эналаприл», «Каптоприл» – последний используется для купирования гипертонических кризов и стенокардии.
К сожалению, стенокардию нельзя вылечить, приём препаратов должен быть пожизненным. Но схема лечения постоянно меняется, одни препараты заменяют другими или меняют их фармакологические группы.
При стабильной стенокардии лечение может быть без операции. Но если у пациента возникает нестабильная стенокардия или стенокардия покоя, следует задуматься о проведении операции.
Симптомы
Основные симптомы включают:
- острую загрудинную боль, иррадиирущую с левой (или правой) стороны в нижнюю челюсть, руку, лопатку
- одышку
- ощущение удушья и нехватки воздуха
- чувство страха, тревоги
- усиление болезненности в левой загрудинной области при попытке глубокого вдоха
- повышенная потливость
- тахикардию
- отклонение артериального давления от нормы (низкое или высокое).
Основные факторы развития заболевания, при которых возникают симптомы стенокардии, включают в себя
- возраст (чаще после 40 лет)
- пол (мужчины заболевают ИБС в среднем на 10 лет раньше женщин)
- наследственный фактор.
Большую роль в формировании заболевания играет избыточная масса тела, наличие в анамнезе таких болезней как: сахарный диабет, артериальная гипертензия, повышенная свертываемость крови, метаболический сидром, эмоциональная лабильность, недостаток физической активности, курение и алкоголизм.
Как лечить стенокардию
В кардиологическом центре ФНКЦ ФМБА успешно применяют передовые методы лечения стенокардии:
- Оптимальное медикаментозное лечение. Может проводиться амбулаторно либо стационарно в отделении кардиологии. Лечение подразумевает прием медикаментозных препаратов –В-адреноблокаторов, антиагрегантов, статинов, нитратов и пр.;
- Хирургическое вмешательство:
- Аортокоронарное шунтирование – операция, позволяющая обойти место поражения (сужения) сосуда с помощью шунтов (сосудистых протезов), создавая параллельный канал для тока крови к миокарду;
Стентирование коронарных артерий – малотравматичный способ лечения, при котором через миниатюрный катетер к суженному участку коронарной артерии подводится стент (распорка), насаженный на баллон. Баллон раздувают жидкостью, стент расправляется, отдавливая бляшку, сужающую просвет артерии, баллон быстро сдувается и удаляется. Стент как распорка остается в просвете артерии, предотвращаю повторное сужение и обеспечивая нормальный кровоток.
В нашей клинике проводятся уникальные операции с минимальной инвазией, а также качественная диагностика различных заболеваний сердца. Специалисты кардиологического центра ФНКЦ ФМБА успешно применяют в своей работе передовые европейские методы лечения. Постоянно повышают квалификацию и обмениваются опытом на международных конференциях.
Диагностика
В диагностике стенокардии необходим взвешенный и грамотный подход, т.к. при нестабильной стенокардии возможно ухудшение состояния пациента вплоть до развития инфаркта миокарда. Каждое исследование должно быть обоснованным.
- ЭКГ
- суточное мониторирование ЭКГ
- велоэргометрия или тредмил (нагрузочная проба с одновременной регистрацией ЭКГ)
- ЭхоКГ
- стресс-ЭхоКГ
- коронарная ангиография
- сцинтиграфия миокарда
В Клинике ЭКСПЕРТ врачи кардиологи являются также врачами функциональной диагностики. Они взвесят все риски перед проведением обследования.
3. Ишемическая болезнь сердца, стенокардия и правила жизни
Обычно хорошо работающее сердце практически не беспокоит, но может наступить момент, когда сердце неожиданно дает о себе знать.
Чаще всего это связано с развитием серьезного заболевания – ишемической (коронарной) болезни сердца.
Что такое ишемическая болезнь сердца?
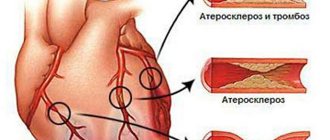
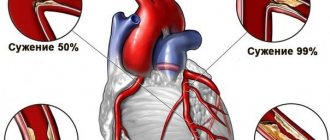
ИБС — ишемическая болезнь сердца (стенокардия напряжения, нестабильная стенокардия, инфаркт миокарда) – является следствием сужения и закупорки основных артерий сердца атеросклеротическими бляшками. Со временем их становится все больше и больше, и когда просвет сосуда перекрывается на 50% и более возникает затруднение тока крови. Вследствие этого уменьшается доставка кислорода и питательных веществ к мышце сердца, развивается кислородное голодание (гипоксия), что ведет к ишемии миокарда. Чем больше размер атеросклеротической бляшки, тем меньше просвет сосуда и меньше крови приходит по нему, тем выраженнее гипоксия миокарда, а значит, сильнее проявляется (ишемия) стенокардия.
Если у Вас на фоне физической нагрузки или эмоционального стресса возникает боль или чувство сдавления, тяжести за грудиной – у Вас высока вероятность наличия стенокардии (раньше называли грудной жабой).
Вам настоятельно рекомендуется пройти обследование у кардиолога или терапевта.
Знайте, что приступ стенокардии могут вызвать физическая нагрузка, эмоциональный стресс, холодный воздух и курение.
Под влиянием этих внешних воздействий увеличивается пульс (частота сердечных сокращений) и растет артериальное давление (АД), что влечет за собой увеличение потребности миокарда в кислороде на фоне снижения его доставки в клетки сердца, таким образом, развивается ишемия миокарда, которую пациент ощущается в виде стенокардии.
Как диагностировать стенокардию?
Диагноз ИБС и стенокардии ставится на основе тщательного опроса и жалоб.
Для подтверждения диагноза и уточнения степени тяжести болезни необходимы дополнительные методы:
— снятие электрокардиограммы (ЭКГ) в покое и на высоте приступа
— проведение нагрузочных тестов (тредлил-тест или пробу на велоэргометре)
— по показаниям (при частом пульсе, нарушенном ритме сердца) выполняется круглосуточной записи ЭКГ (холтеровское мониторирование ЭКГ)
— иногда требуется проведение коронароангиографии (контрастного исследования артерий сердца).
Тревожные сигналы развития стенокардии:
— внезапный дискомфорт, боль, или чувство жжения;
— спровоцировать боль может ходьба, любая физическая нагрузка, волнение, эмоциональный стресс, холодный воздух, курение, реже боль появляется в покое;
— боль чаще бывает за грудиной, но может отдавать (иррадиировать) в левую руку, левую половину нижней челюсти, зубы, плечо, спину или верхнюю часть живота;
— преимущественно боль бывает в виде кротких приступов (3-5 минут), приступы могут повторяться с различной частотой;
— обычно боль исчезает через 2-3 минуты после прекращения ходьбы или другой физической нагрузки, или приема нитроглицерина;
— приступы стенокардии могут усиливаться при повышении АД, курении, несвоевременном приеме или отмене лекарственных средств.
Виды стенокардии:
V Если у Вас приступы появляются в течение дня после равной нагрузки, с одинаковой частотой и имеют однотипный характер, то у это стабильная стенокардия.
V Если у Вас приступы учащаются, возникают при меньших нагрузках и даже в покое, становятся более сильными, тяжелыми и длительными по времени, плохо купируются обычной дозой нитроглицерина, то у Вас следует заподозрить нестабильную стенокардию.
Вам необходима срочная консультация врача.
V Если боли становятся интенсивнее и продолжительнее более 15 минут, волнообразно повторяются в состоянии покоя и не проходит после приема трех таблеток нитроглицерина, возникает резкая слабость и чувство страха, резко колеблется АД и пульс, то у Вас следует заподозрить инфаркт миокарда. В данной ситуации необходима срочная консультация врача и немедленный вызов скорой медицинской помощи!
Для улучшения самочувствия, предупреждения развития или дальнейшего прогрессирования ИБС определите наличие у себя факторов риска.
Факторы, увеличивающие у Вас риск развития ИБС
(отметьте имеющиеся у Вас факторы риска):
Факторы, которые Вы не можете контролировать
[] возраст/пол: мужчины старше 45 лет, женщины старше 55 лет
[] раннее развитие ИБС у близких родственников: — у мужчин до 55 лет, — у женщин до 65 лет
Факторы, которые Вы можете контролировать
[] повышенное АД
[] курение
[] повышенный уровень холестерина в крови
[] повышенный уровень глюкозы в крови (диабет)
[] избыточное потребление алкоголя
[] сидячий образ жизни
[] избыточный вес
[] стрессовые ситуации
Информируйте своего врачу о выявленных у себя факторах риска и спросите совета, что Вы должны сделать для их коррекции и последующего хорошего контроля.
Лечение ИБС и стенокардии преследует две цели:
первая — улучшить прогноз и предупредить возникновение серьезных осложнений – инфаркта миокарда, внезапной смерти – и продлить жизнь;
вторая – уменьшить выраженность клинических симптомов — частоту и интенсивность приступов стенокардии и, таким образом, улучшить качество жизни.
Вам следует:
* научиться купировать приступ стенокардии:
— прерывать нагрузку, остановиться,
— принимать под язык нитроглицерин;
* быть информированными:
— о потенциальных нежелательных эффектах нитратов,
— о возможности развития гипотонии после приема нитроглицерина;
— о необходимости немедленного вызова скорой медицинской помощи, если приступ стенокардия сохраняется в покое и/или не купируется нитроглицерином более 15-20 минут;
— о природе стенокардии, механизме ее развития и значении этого заболевания в прогнозе жизни и рекомендуемых методах лечения и профилактики,
* принимать для профилактики возникновения приступа стенокардии нитраты (нитроглицерин) перед нагрузкой, которая обычно приводит к стенокардии.
Как Вы можете снизить высокую вероятность прогрессирования ИБС, стенокардии,
а также развития серьезных сердечно-сосудистых осложнений
(инфаркта миокарда, нестабильной стенокардии, внезапной смерти, сердечной недостаточности, мозгового инсульта)?
ШАГ 1 снятие приступа стенокардии
Если у Вас возник приступ стенокардии:
V прекратите физическую нагрузку, остановитесь при ходьбе, лучше присятьте, успокойтесь и расслабьтесь,
V положить одну таблетку нитроглицерина под язык или воспользоваться нитроглицерином в виде спрея,
V перед приемом нитроглицерина следует присесть, т.к. препарат может вызвать головокружение или снижение АД,
V таблетку нитроглицерина размельчайте и дайте таблетке раствориться полностью; если боль не прекращается, то через 3-5 минут повторить прием нитроглицерина или в виде таблетки (до 3-х таблеток) или в виде спрея (вспрыскивание в рот до 3-х раз)
V если приступ стенокардии не удается снять в течение 15 минут после приема 3-х таблеток нитроглицерина, следует срочно обратиться за экстренной медицинской помощью, и при этом немедленно разжевать 1 таблетку аспирина, запив водой (аспирин препятствует образованию тромба). Возможно, у Вас развивается инфаркт миокарда!
ПОМНИТЕ!
У вас всегда должен быть с собой достаточное количество таблеток нитроглицерина и они должны быть всегда под рукой, где бы Вы не находились в данный момент!
ШАГ 2 регулярная проверка АД
У людей с повышенными уровнями АД и при отсутствии лечения развивались инфаркт миокарда в 68 случаях из 100 и мозговой инсульт в 75 случаях из 100.
Тщательно контролируйте уровни АД:
* не реже 1 раза в год – при однократном нестойком повышении АД, обнаруженном случайно;
* не реже 1 раза в месяц – при хорошем самочувствии, но склонности к частому повышению АД;
* не реже 2 раза в день – при обострении, нарушенном самочувствии, стабильном повышении АД
Стремитесь к уровню АД – ниже 140/90 мм рт.ст..
Если Вы перенесли инфаркт миокарда, страдаете стенокардией, перемежающейся хромотой , то стремиться к более низкому уровню АД — ниже 130/80 мм рт.ст..
У людей, хорошо контролирующих уровень АД:
* на 42% меньше мозговых инсультов;
* на 20% меньше летальных и других серьезных сердечно-сосудистых осложнений (инфаркта миокарда, нестабильной стенокардии, внезапной смерти);
* на 50% меньше сердечной недостаточности;
* на 14% меньше смертей от любых других причин несердечного происхождения.
ШАГ 3 регулярный контроль уровня ХС в крови
Проверьте уровень холестерина в крови и в случаи его повышения обсудите с врачом возможность приема холестеринснижающих препаратов.
Критерии оптимального уровня липидов у большинства больных ИБС, больных перенесших инфаркт миокарда, или операцию на сосудах сердца, сонных артериях или артериях нижних конечностей :
* Общий холестерин — менее 4,0 ммоль/л
* Холестерин ЛНП – менее 1,8 ммоль/л
* Триглицериды – менее 1,7 ммоль/л
* Холестерин ЛВП – для Мужчин — 1,0 ммоль/л и более
* Холестерин ЛВП — для Женщин — 1,2 ммоль/л и более
ШАГ 4 контроль пульса
При ИБС, стенокардии, после перенесенного инфаркта миокарда очень важно контролировать частоту пульса (сердечных сокращений).
Оптимальная частота пульса должна находиться в пределах 55-60 ударов в минуту.
Такая оптимальная частота пульса поддерживается, как правило, специальными лекарственными препаратами, назначаемыми лечащим врачом.
ШАГ 5 правильное питание
Измените свой характер питания: потребляйте здоровую пищу с меньшим содержанием животного жира (для мужчин 60-105 г/день и женщин 45-75 г/день) и богатую овощами, фруктами, сложными углеводами, пищевыми волокнами, рыбой.
Исключите из рациона: жирные сорта мяса, крепкие мясные бульоны, любой жир, колбасы (даже так называемые докторские!), сосиски, готовые пельмени, мясные консервы, майонез, внутренние органы животных, мозги, икру, сливочное масло, твердый маргарин, жирный творог, пирожные с кремом, сливочное мороженое.
ШАГ 6 больше движений
Больше двигайтесь и будьте физически активными (необходимо не менее 30 мин. умеренной физической нагрузки в большинство дней недели). Если Вы имеете проблемы с сердцем и принимаете лекарства, то прежде чем изменять уровень физической активности, посоветуйтесь со своим врачом.
Если Вы длительное время были физически неактивны, или если Вам за 40 лет, или у Вас есть стенокардия, то режим и уровень физических нагрузок должен определяться лечащим врачом или специалистом по лечебной физкультуре с определением зоны безопасности пульса.
Полезны физические нагрузки: аэробного характера, динамические и умеренной интенсивности — езда на велосипеде, дозированная ходьба, плавание, игровые виды спорта (футбол, волейбол) и т.п..
Оптимальный темп тренировочной ходьбы (количество шагов в минуту) в зависимости от переносимости физической нагрузки (по данным нагрузочного теста на велоэргометре)
Величина выполненной нагрузки
при велоэргометрической пробе, Вт 50 75 100 125
Функциональный класс
стенокардии III II II I
Оптимальный темп,
количество шагов в минуту 99-102 105-108 111-114 118-121
(или среднее) или 100 или 105 или 110 или 120
ШАГ 7 контролировать состояние других факторов риска
> Следить за весом и измерять окружность талии (окружность талии больше 102 см для мужчин и больше 88 см для женщин свидетельствует об абдоминальном ожирении, сопряженным с риском сердечно-сосудистых осложнений).
> Прекратить курить.
> Научиться контролировать свое психоэмоциональное напряжение (избегайте конфликтных ситуаций, уделите время аутотренингу и методам релаксации).
> Поддерживайте уровень глюкозы в крови в норме: < 6 ммоль/л (110 мг/дл)
ШАГ 8 регулярно принимать назначенные врачом препараты
Сегодня в распоряжении врача имеется достаточное количество высокоэффективных и безопасных препаратов для снижения повышенного АД, предупреждения стенокардии и предотвращения развития серьезных сердечно-сосудистых осложнений.
ПОМНИТЕ!
Перерывы в приеме лекарственных средств снижают эффективность профилактики развития инфаркта миокарда, нестабильной стенокардии, сердечной недостаточности.
Для лечения ИБС и стенокардии сегодня используются разные классы медикаментозных препаратов, действие которых направлено на предупреждение развития ишемии миокарда и приступов стенокардии, сосудистого тромбоза, предотвращения прогрессирования атеросклероза, снижение уровня АД и частоты пульса (сердечных сокращений).
Прием лекарства в соответствии с указанием врача!
Если болезнь, несмотря на активную лекарственную терапию, прогрессирует необходимо применять современные интервенционные и хирургические методы восстановления кровоснабжения миокарда:
V баллонную ангиопластику – расширение сосуда в месте стеноза посредством раздувания баллончика
V стентирование коронарных артерий – установка специального стента (трубы), позволяющего на длительное время расширить артерию сердца и обеспечить нормальный кровоток
V аортокоронарное шунтирование применяется при определенной локализации атероматозной бляшки и значительном и множественном сужении коронарного сосуда, когда два первых метода не эффективны
ГЛАВНОЕ!
Лечение ишемической болезни сердца посредством изменения образа жизни и приема высокоэффективных лекарств, назначаемых врачом, должно быть постоянным, длительным и ежедневным.
ШАГ 9 вести дневник самоконтроля
Дневник самоконтроля необходимо вести для того, чтобы своевременно заметить негативные изменения в течение заболевания и безотлагательно обратиться к своему лечащему врачу.
В дневнике следует фиксировать: уровень АД, частоту пульса, количество приступов стенокардии, количество нитроглицерина в виде таблеток или вдохов спрея, которые принимались для снятия (купирования) приступа стенокардии или с профилактически, например, перед физической нагрузкой, выходом на улицу с целью предотвращения его развития.
Дневник позволит Вам и Вашему лечащему врачу оценить эффективность лечения, предупредить обострение заболевания и при необходимости провести коррекцию терапии.
ЕСЛИ ВЫ СОБЛЮДАЕТЕ ЭТИ ПРАВИЛА И РАЗУМНО ПОСТРОИТЕ СВОЮ ЖИЗНЬ, ТО ВАША БОЛЕЗНЬ ВСЕГДА БУДЕТ ПОД ХОРОШИМ КОНТРОЛЕМ!
________________________________
В рамках Образовательного проекта для пациентов «Будь здоров!» для дополнительной информации прочтите другие брошюры из «Библиотеки пациента»:
1. «Артериальная гипертония и правила контроля»
2. «Артериальная гипертония, физическая активность, стресс»
3. «Ишемическая болезнь сердца, стенокардия и правила жизни»
4. «Курение: от привычки к артериальной гипертонии и атеросклерозу»
5. «Артериальная гипертония и правила питания»
6. «Осторожно: холестерин!»
7. «Мозговой инсульт: как его избежать?»
8. «Артериальная гипертония, метаболический синдром, сахарный диабет»
9. «Атеросклероз: от недуга сосудов к возможностям профилактики»
Российское общество кардиосоматической реабилитации и вторичной профилактики (РосОКР).
Перейти к странице «Школа для пациентов»
Лечение
Цели лечения – улучшение прогноза (профилактика инфаркта) и устранение симптомов заболевания. Применяют немедикаментозные (спорт, диета), медикаментозные (таблетированные препараты и капельные инфузии) и хирургические методы лечения.
В Клинике ЭКСПЕРТ у пациентов есть возможность получить полноценную консультацию врача кардиолога по изменению образа жизни и модификации факторов риска. При необходимости возможно лечение в дневном стационаре под наблюдением опытного медицинского персонала.
Методы лечения
Под термином лечение стенокардии кардиологи подразумевают лечение первоначальной болезни, которая привела к ишемии миокарда и развитию болевых ощущений.
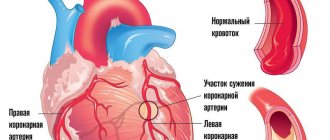
На первом месте среди болезней, способных привести к стенокардии, находится атеросклероз коронарных артерий, приводящий к ишемии миокарда.
Для лечения ишемической болезни сердца применяют такие методы:
- немедикаментозное лечение (диета, режим, дозированные нагрузки, отказ от вредных привычек);
- медикаментозное или консервативное (применение препаратов, способствующих улучшению кровообращения в сердце);
- хирургическое лечение (постановка стента или аортокоронарное шунтирование).
Как и любое заболевание, связанное с нарушением в работе сердечно-сосудистой системы, стенокардию лечат сразу несколькими видами препаратов
Рекомендации
Для предотвращения приступов стенокардии необходимо:
- бросить курить
- контроль уровня холестерина, при необходимости диета с низким содержанием жиров
- выполнять дозированный и подобранный врачом комплекс физических упражнений
- избегать стрессов
- вести здоровый образ жизни
Рациональное питание, дозированные физические нагрузки и регулярное наблюдение у квалифицированного врача способны спасти больного стенокардией от операции на сердце.
Стенокардия (грудная жаба): причины, виды, факторы риска
- Ожирение. Это первый фактор развития заболеваний сердечной системы, сосудистой системы и патологий во внутренних органах. У людей с лишним весом в крови высокий коэффициент холестерина, а это приводит к образованию атеросклеротических бляшек и плохому кровотоку в системе артерий;
- Малоподвижный образ жизни. Этот фактор отмечается у людей, которые не занимаются физическим отдыхом, отказались от прогулок, подвижных игр и посвящают все свое свободное время просмотру телефильмов или длительное время проводят за компьютером;
- Табакокурение. Курение, как и ожирение, являются первыми в числе провокаторов ИБС. Борьба с курением имеет международный уровень. Кардиологи утверждают то, что пассивное курение также опасно для сердечной системы и для всего организма. Если человек перенес заболевание инфаркт сердца, тогда для него курение смертельно опасное действие;
- Алкогольная зависимость. Это угроза не только сердцу и артериям, но и всему организму;
- Заболевания, которые сопутствуют ИБС. Сахарный диабет, как и сбой в эндокринной системе, гипертония, камни в желчном пузыре, провоцируют сбои в работоспособности сердечной мышцы и системы сосудов. Развивается ИБС.
- Патология периферических сосудов. Данное заболевание проявляется тогда, когда атеросклеротическими бляшками забиты сосуды конечностей.
- Дефицит витаминов напрямую связан с ИБС. Нехватка витаминов В6, В9, В12 провоцирует сердечные патологии. При дефиците витаминов повышается показатель в крови гомоцистеина, что увеличивает риск возникновения сердечного приступа и инсульта;
- Воспаление легких (пневмония) и инфекционные воспаления. Инфекции и вирусы на артерии действуют разрушительно. Кокковые и хламидийные инфекции способны оседать на бляшках артерий и сердечной мышцы;
- Ночной храп. Апноэ (остановка дыхания) провоцирует сердечные болезни, так как при храпе происходит временная остановка поступления воздуха и миокард страдает от этого состояния. Сильное апноэ провоцирует сердечный приступ и ИБС;
- Воспаление пародонтоз, вызывает проявление сердечного приступа;
- Возрастной фактор. С возрастом теряется тонус сосудов, что провоцирует ИБС;
- Пол больного. Мужчины чаще страдают патологиями сердца и в более раннем возрасте. Женщины болеют ИБС после наступления менопаузы;
- Наследственность. Если родственники болеют диабетом или гипертензией, тогда риск возникновения ИБС возрастает в несколько раз;
- Раса. Самый большой процент сердечных болезней, это у афроамериканской расы;
- Депрессивное состояние. Состояние депрессии увеличивает риск сердечных приступов;
Предлагаем ознакомиться: Ибс стенокардия напряжения фк 2 операция
ИБС сегодня самая распространенная сердечная патология на планете. Ишемия полностью не излечивается. Поддерживающее лечение длительное и сложное.
Предотвратить болезнь можно при помощи сбалансированного питания, образа жизни и умеренных физических нагрузок.
Часто задаваемые вопросы
Как избежать возникновения стенокардии?
Чтобы не было стенокардии, нужно по возможности препятствовать развитию атеросклероза, т.к. в подавляющем большинстве случаев именно он является причиной стенокардии. Как известно, многие факторы непосредственно влияют на образование атерослеротических бляшек. Пол, возраст, наследственность — это предрасполагающие факторы, которые не поддаются изменениям, однако другие факторы можно контролировать и даже предотвращать:
- высокое артериальное давление
- курение
- высокий уровень холестерина
- избыточный вес
- диабет
- низкая физическая активность
- стрессы
Изменить эти факторы в Ваших руках!
Можно ли полностью излечиться от стенокардии?
Стенокардия, как правило, возникает в результате поражения коронарных артерий, кровоснабжающих миокард, атеросклерозом, а это хронический неизлечимый процесс. Однако, при правильно подобранной схеме лечения можно добиться того, что наступит длительная ремиссия и приступы стенокардии беспокоить не будут. Также в настоящее время при необходимости возможна установка стента в суженный просвет сосуда для восстановления кровообращения или операция МКШ/АКШ — это хирургическое вмешательство, в результате которого восстанавливается кровоток сердца ниже места сужения сосуда. При этой хирургической манипуляции вокруг места сужения создают другой путь для кровотока к той части сердца, которая не снабжалась кровью.
Где болит при приступе стенокардии?
Характерной именно для стенокардии является приступообразная боль за грудиной, по центру грудной клетки. Боль сжимающего, давящего характера, чаще связана с физической или психоэмоциональной нагрузкой и проходит при ее прекращении. Боль может отдаваться в левую руку, лопатку, нижнюю челюсть и ключицу. Если используются нитраты, то эффект при стенокардии не отсроченный, он развивается незамедлительно, в течение 1-2 минут.
Есть ли способы справиться с приступом стенокардии без лекарственных средств?
Поскольку у многих людей приступы стенокардии возникают при физической нагрузке, то иногда просто прекращение нагрузки (ходьбы и т. д.) и отдых могут привести к прекращению боли. Однако люди, страдающие стенокардией, должны всегда иметь при себе нитроглицерин или нитроспрей, для того чтобы в течение одной-двух минут купировать приступ боли. Не следует задерживать время до приема нитроглицерина, так как боль – это проявление ишемии миокарда (недостаточности его кровоснабжения), и если она сохраняется, то могут возникнуть очаги некроза в миокарде (клетки миокарда могут погибнуть). Если приступы стенокардии участились, необходимо срочно обратиться к врачу кардиологу.
Какие препараты помогут при приступе стенокардии?
Приступ стенокардии необходимо купировать как можно раньше от момента его возникновения, т.к. затянувшаяся ишемия приведет к развитию некроза, т.е. инфаркта миокарда. Если приступ возник впервые в жизни, вызовите скорую помощь. Самостоятельно можно принять таблетку нитроглицерина или использовать нитроспрей под язык. Эффект наступит в течение 1-2 минут и длится недолго, 10-15 минут. Принимать препарат лучше сидя или лежа, так как может возникнуть кратковременное снижение артериального давления, головокружение, головная боль, шум в ушах – эти симптомы безопасны и являются следствием действия нитроглицерина. При возобновлении болей можно принять нитроглицерин повторно, т.к. он не кумулируется в организме, в течение суток возможен многократный прием препарата (до 6 таблеток в сутки). При повышенном давлении необходимо снизить его до нормальных цифр.
Всем больным, перенесшим приступ стенокардии, необходимо выполнение ЭКГ и решение вопроса врачом кардиологом о госпитализации в стационар.
Почему необходимо отказаться от курения? Как курение усугубляет течение стенокардии?
Если вы курите и у вас есть стенокардия, то самое лучшее, что вы можете сделать в помощь своему сердцу, это бросить курить!
Исследования показали, что уровень смертности у тех больных стенокардией, которые бросили курить, в 2 раза снизился по сравнению с теми, кто продолжает курить. Почему? В основе стенокардии лежит нехватка кислорода в сердечной мышце, а курение повышает уровень углекислоты в крови, и она вытесняет кислород в крови. Это приводит к кислородному голоданию сердечной мышцы. Также курение способствует повышению вязкости крови. Курение учащает и отягощает приступы стенокардии, многократно увеличивает риск возникновения инфаркта миокарда. Прекращение курения устраняет неблагоприятное воздействие никотина на коронарные артерии, приступы стенокардии исчезают или становятся реже.
Важно: замена сигарет сигарами и трубочным табаком, переход на сигареты с меньшим содержанием смол и никотина не уменьшают сердечно-сосудистый риск!
Вопреки расхожему мнению, резкий отказ от курения не вреден, преодоление этой вредной привычки дает бесспорный положительный эффект независимо от стажа курения.
Нужно быть готовым к тому, что иногда при отказе от курения возникает депрессия, раздражительность, в этом случае вы можете обратиться за помощью к врачу психотерапевту.
Страдаю стенокардией, но мечтаю избавиться от лишнего веса. Какие физические нагрузки допустимы для людей с такими проблемами?
Для людей, страдающих стенокардией, рекомендованы физические нагрузки по 30–45 минут в день. Наилучшим выбором является ходьба (желательно быстрым шагом) или скандинавская ходьба с лыжными палками, езда на велосипеде, плавание. Важно, чтобы упражнения не вызывали болей, сердцебиения, одышки. При занятиях плаванием или аквааэробикой следует помнить о том, что холодная вода может провоцировать приступы стенокардии, поэтому температура воды в бассейне должна быть для вас комфортной. Лучше заниматься аквааэробикой под контролем тренера и по программе, специально адаптированной для людей, имеющих кардиологические проблемы. При этом нагрузки должны увеличиваться очень постепенно. Однако для снижения массы тела необходима не только физическая нагрузка, но и правильное питание, подобрать подходящее меню поможет на консультации врач диетолог.
Может ли быть стенокардия, если нет боли?
К сожалению, да. К примеру, при сахарном диабете развивается диабетическая полинейропатия, и больной может не чувствовать боль, это так называемая безболевая ишемия. Это состояние опасно тем, что больной не примет мер вовремя, и разовьется инфаркт миокарда. Эквивалентом боли в некоторых случаях может считаться одышка при физических нагрузках, так можно заподозрить наличие стенокардии и прийти на обследование к врачу кардиологу.
Профилактика стенокардии
Стенокардия — хроническое заболевание сердца, которое снижает работоспособность и качество жизни, может перерасти в инфаркт миокарда. Профилактика направлена на лечение и контроль за течением заболевания, предупреждение развития ИБС. Поэтому важно придерживаться рекомендаций лечащего врача и выполнять все его предписания.
К дополнительным профилактическим мерам относят:
- контроль веса и его снижение, при необходимости;
- контроль артериального давления;
- изменение образа жизни: отказ от курения и употребления спиртосодержащих напитков;
- диета – отказаться от соленого, жирного, острого, копчёного;
- стабилизация психоэмоционального состояния;
- лечение сопутствующих заболеваний – сахарного диабета, ожирения;
- лечебная физкультура.
Чтобы не допустить появления стенокардии, важно периодически наблюдаться у кардиолога. В нашем центре ФНКЦ ФМБА вы можете пройти комплексное исследование сердца, чтобы своевременно принять меры по профилактике или лечению заболевания.
История лечения
Случай №1
Кирилл, 57 лет. Курильщик со стажем, гипертоник («рабочее» давление 150/95 мм рт ст). Пять лет назад, со слов больного, были проблемы с сердцем и давлением, обследовался, назначенные препараты принимал полгода, затем самостоятельно прекратил их прием. Во время обращения в клинику появились приступы загрудинной боли при физических нагрузках, которые проходят при прекращении нагрузки. На приеме врача АД — 170/100 мм рт ст, частый пульс 90 уд в мин. Выполнено обследование больного – выявлено повышение уровня «плохого» холестерина, ЭКГ и УЗИ сердца без признаков ишемии, а на суточном мониторе ЭКГ в момент значительной физической нагрузки была зарегистрирована ишемия, т.е. имеется стенокардия напряжения. Больному подобрана схема лечения при стенокардии, на фоне которой за 3 месяца нормализовались цифры АД, уровень холестерина, значительно увеличилась переносимость физических нагрузок. С помощью психотерапевта больной решился бросить курить, занялся скандинавской ходьбой с постепенным увеличением нагрузок под наблюдением кардиолога. В течение последнего года приступы стенокардии не беспокоят. Рекомендовано продолжать прием препаратов и регулярно проходить профилактическое обследование.
Благодаря сотрудничеству с врачами и желанию чувствовать себя лучше, пациент смог изменить образ жизни, не допустить осложнений заболевания и продлить свою жизнь на долгие годы.
Хирургическое лечение стенокардии
Учитывая то, что основной причиной стенокардии является проблема с диаметром сосуда, оперативное лечение направлено на расширение последнего или создание обходных путей.
Виды операций
- малоинвазивное вмешательство с последующей постановкой внутрисосудистого стента. Производят операцию при помощи специальной аппаратуры под постоянным рентгеновским контролем. Такая операция позволяет вылечить стенокардию, которая была спровоцирована сужением коронарных сосудов;
- аортокоронарное шунтирование. При этом виде оперативного вмешательства создают путь в обход поражённых коронарных сосудов. Операция сложная и затратная, но при возможности и показаниях откладывать её не стоит.
Людям, интересующимся, можно ли вылечить стенокардию, необходимо знать, что, к сожалению, полностью вылечить стенокардию невозможно, но в силах докторов улучшить и продлить вашу жизнь. Чем раньше начинается лечение, тем лучше исход.
Лечение ИБС и стенокардии
Лечение разделяется в зависимости от способа воздействия на организм. Подобрать конкретную методику, оптимальный препарат из группы и дозировку для его применения может только специалист.
Чаще всего выбор становится между:
- препаратами, расширяющими сосуды: нитраты – «Изокет», «Нитро-мик», «Нитроглицерин»;
- Б-адреноблокаторы – «Бисопролол», «Корвазан», «Метопролол»;
- блокаторы проток кальция – «Коринфар», «Нифедипин».
- антикоагулянты – «Варфарин», «Гепарин»;
- витаминные комплексы – «Тиамин», «АТФ», «Пиридоксин»;
Препараты для восстановления липидного обмена, преимущественно – это статины. Лучшие медикаменты группы: «Ловастатин», «Аторвастатин», «Аторис».
При острых и тяжелых формах патологии часто назначается хирургическое вмешательство. Преимущественно заключается в шунтировании аортных и коронарных сосудов. Альтернативным оперативным методом выступает эндоваскулярное стентирование.
Для улучшения прогноза на выздоровление следует обязательно обращать внимание на боли в области сердца. При своевременном посещении специалиста и точном описании симптомов высока вероятность устранения патологии и предотвращения прогрессирования заболевания и наступления инфаркта.
Виды ИБС
ИБС – стенокардия напряжения – разделяется на подвиды. Классификация является важной процедурой, так как позволяет скорректировать тактику лечения нарушения, характеризовать уровень обратимости и тип течения патологии.
Разделить стенокардию можно по состоянию в миокарде. При появлении некроза, характеризующего разрушение органа, могут появляться различные типы инфарктного состояния: поверхностная, распространённая и трансмуральная формы.
Что такое стенокардия
Если миокард поражен ишемией и не разрушается, патология имеет различное течение и формы. По характеру появления они определяются как:
- стенокардия напряжения – болевые ощущения появляются при занятиях, связанных с физическими нагрузками. Дополнительно выделяют стабильную и нестабильную форму;
- стенокардия покоя характеризуется появлением симптомов в состоянии без нагрузок. Существует дополнительное разделение на вазоспастическую стенокардию и Принцметала.
Стенокардия напряжения
ИБС со стенокардией напряжения характеризуется появлением сдавливающих болей при нагрузках физического характера. Период времени от начала занятий до появления стенокардии определяет тяжесть и интенсивность появления болей. В зависимости от тяжести нарушения отличается и лечение.
Преимущественно больной обнаруживает характерные ощущения в области сердечной мышцы при ходьбе или подъёмах вверх, а также занятиях работой в домашних условиях. Болевой синдром имеет склонность к иррадиации в прилегающее плечо, область под лопаткой, шейный отдел позвоночника или глотку. Это состояние заставляет завершить выполнение любых действий, которые привели к появлению стенокардии. Боль самостоятельно проходит через непродолжительное время, а для ускорения купирования симптоматики показан приём нитратов.
Риск смерти при нестабильной стенокардии
Болезнь дополнительно разделяется на классы в зависимости от уровня переносимости физического напряжения. Выделяют 4 основных функциональных класса (ФК):
- Хорошая переносимость нагрузки. Боль возникает только при значительном усилении нагрузки от привычного уровня для человека. Спровоцировать стенокардию помогает увеличение продолжительности пробежки, тяжести работы или продолжительности подъёма.
- Стенокардия напряжения 2 ФК характеризуется средней переносимостью. Наступление приступа способна вызвать стандартная нагрузка. Стенокардия напряжения 2 ФК бывает спровоцирована ходьбой на непродолжительные расстояния более 500 м, подъёмом на несколько этажей, а также резким изменением погодных условий.
- Заметное ограничение нагрузки. Болевой синдром может возникнуть даже при передвижении от 100 до 500 м или подъёме на 1 этаж.
- Сильное снижение допустимых нагрузок. Даже небольшое усилие провоцирует стенокардию. Иногда возникает в спокойном состоянии.
При условии продолжительного сохранения состояния, когда приблизительно подобная интенсивность упражнений приводит к приступу, устанавливается диагноз стабильной формы стенокардии. Это состояние описывается как положительное, так как указывает на отсутствие прогрессии процессов ишемии. Для отдельных случаев стабильная стенокардия – это заслуга мероприятий по лечению. Стабильная форма отличается относительно позитивным прогнозом и редко провоцирует инфаркт. По мере течения патологии, сердце приспосабливается к этому состоянию. При изменении силы болевого синдрома или скорости наступления стенокардии устанавливается диагноз нестабильной формы.
Возникающая при ИБС прогрессирующая стенокардия, относится к особо опасным заболеваниям, так как со временем состояние пациента усугубляется. В дальнейшем появление стенокардии может возникать даже при отсутствии нагрузок или их незначительном количестве.
Стабильная стенокардия при ИБС
Стенокардия покоя
Патологическое состояние боли склонно к наступлению при полном спокойствии организма. Ощущение может появляться вследствие двух основных причин:
- Образования мгновенного спазма в артериях, это приводит к быстрому наступлению ишемии.
- Специфической формы стенокардии Принцметала. Характеризуется быстрым появлением, аналогично предыдущей патологии, но отличается причиной этого состояния – отслоившаяся или надорванная бляшка. Атеросклеротическая бляшка крепится к сосуду одной из сторон, а вторая может свободно передвигаться и в отдельные этапы времени перекрывает кровоток. Патология крайне опасна и часто приводит к инфаркту.
Стенокардия покоя – это опасная форма патологии, так как возникает вследствие спонтанных изменений просвета в сосуде. Блокировка артерии может мгновенно появиться и так же быстро исчезнуть. Состояние может самостоятельно устраниться или спровоцировать инфаркт.
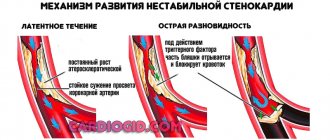
Нестабильная стенокардия
Врачи могут диагностировать нестабильную форму в каждом из перечисленных случаев, при условии прогрессирующего течения или изменчивого характера патологии. Такое состояние отдельно вынесено из-за высокого риска и опасности.
При появлении болевого синдрома вследствие физических нагрузок, которые ранее не провоцировали приступа, врачи распознают выход стенокардии из-под контроля. Купирование симптоматики посредством нитратов не позволяет полностью вылечить заболевание. Подобный уровень бесконтрольности характерен для первого случая появления стенокардии.
Стенокардия покоя симптомы и лечение
При нестабильной форме пациент и врач должны выполнять все необходимые процедуры для нахождения истинной причины патологии и устранения источника.
Бета-блокаторы
Бета-блокаторы
– уменьшают частоту сердечных сокращений (пульса), за счет этого снижается выполняемая сердцем работа и потребность сердечной мышцы (миокарда) в кислороде, улучшается кровоснабжение сердца, уменьшается число
приступов стенокардии
и увеличивается переносимость физических нагрузок. Бета-блокаторы предотвращают и лечат нарушения сердечного ритма (аритмии). Это особенно важно после перенесенного
инфаркта миокарда
, когда аритмия часто становится жизнеугрожающей. Регулярный прием бета-блокаторов позволяет предотвратить смерть больных, перенесших инфаркт, до 40% (у каждых 40 человек из 100!). Поэтому их рекомендуют назначать всем
больным после инфаркта
, при отсутствии противопоказаний. Бета-блокаторы нормализуют артериальное давление. У большинства больных
стенокардия сочетается с артериальной гипертонией
, в этом случае прием бета-блокатора «убивает двух зайцев» –
лечим гипертонию и стенокардию
одновременно. Некоторые бета-блокаторы доказали свою способность предотвращать развитие сердечной недостаточности. К ним относятся метапролола сукцинат (БеталокЗОК), бисопролол (Конкор), небивалол (Небилет), карведилол (Дилатренд). Этот эффект, так же, как и все вышеперечисленные, возможен только при регулярном длительном приеме препарата.
Как принимать бета-блокаторы
Принимают бета-блокатор ежедневно, в утренние часы (препараты пролонгированного действия, около 24 часов) или два раза в день (утром и вечером). Доза бета-блокатора подбирается индивидуально. Считается, что доза эффективна, если ваш пульс на фоне приема препарата в покое составляет 50-60 ударов в минуту. В этом случае проявляются все лечебные эффекты препарата. Не следует резко прекращать прием бета-блокатора – в первые дни рефлекторно ваш пульс может резко участиться и самочувствие ухудшится. У тех пациентов со стенокардией
, которые принимают бета-блокатор для удержания правильного ритма и профилактики аритмии, после отмены могут возобновиться перебои в работе сердца. Нежелательные эффекты бета-блокаторов характерны в основном для некардиоселективных препаратов (например, снижение потенции), а у современных высококардиоселективных – проявляются редко, как правило, с увеличением дозы. Нежелательно назначение бета-блокаторов пациентам с бронхиальной астмой и хронической обструктивной болезнью легких ХОБЛ), атеросклеротическим поражением артерий нижних конечностей (облитерирующий атеросклероз).
Симптомы и признаки стенокардии
Симптомы стенокардии ярко выражены во время сердечного приступа:
- Боль за грудной клеткой. Стенокардия проявляется сдавливающей болью после физических нагрузок, и длиться от 2 5 минут до 30 минут. Необходимо лечь в горизонтальное положение, успокоится и в расслабленном состоянии дождаться, когда эта боль отступит. Если перед приступом была нагрузка на организм, тогда эта боль сигналит о том, что развивается стабильная стенокардия. Если боль появилась в груди внезапно и без причины, тогда это возникла нестабильная форма заболевания;
- Повышенное сердцебиение после физической нагрузки сигналит о первых признаках стенокардии. Если повышенное биение сердца без явных причин, тогда это признак развития недостаточности и инфаркта;
- Сдавливание в груди происходит при стенокардии. Боль отдает в левую сторону тела, ноющая боль в конечностях и в шее;
- Депрессивное состояние. Беспричинное чувство тревоги, раздражительность и беспокойство. При приступе депрессии возникает одышка, сильное биение сердца и паника.
Женщины могут испытывать боль внизу живота, тошноту, которая может перейти в рвоту, усталость всего организма.
Основными симптомами стенокардии являются:
- различного характера дискомфорт в сердце (боль, жжение, чувство тяжести, давления, сжатия);
- ощущение удушья или сильной боли.
Боль при этом локализуется преимущественно в эпигастрии, спине, челюсти, плечах. Болевой синдром исчезает, если больному делают инъекцию нитроглицерина или организуют отдых в течение 5 минут.
Дополнительные симптомы стенокардии:
- кашель, сопровождающийся интенсивной болью в груди;
- болевой синдром при физической нагрузке, употреблении пищи, воздействии холода или эмоциональном стрессе;
- в положении лежа также может произойти приступ стенокардии;
- обильное потоотделение;
- чувство усталости;
- тошнота.
Симптоматические проявления стабильной стенокардии, как правило, носят временный характер, и продолжаются порядка 15 минут. В этом ее главное отличие от нестабильной стенокардии, симптомы которой могут не проходить в течение суток и бывают очень интенсивными.
Диагностика заболевания
Для постановки правильного диагноза очень важны жалобы пациента. Доктору понадобится информация о:
- месте локализации болевых ощущений и иррадации боли в другие части тела;
- частоте приступов стенокардии, их длительности и силе.
- том, провоцируют ли приступы физические нагрузки;
- том, как пациенту удается купировать боль.
Лабораторные исследования предусматривают анализ крови на предмет наличия развития атеросклероза, как главной возможной причины поражения сосудов. Для правильной постановки диагноза проводятся также инструментальные обследования:
- Электрокардиограмма, как основной способ получения информации о сердечных нарушениях;
- Суточное мониторирование по Холтеру для отслеживания динамики изменений при каждом приступе стенокардии;
- Эхокардиограмма, которая позволяет увидеть изменения, произошедшие при развитии ИБС;
- Велгоэргометрия, позволяющая определить максимальные физические нагрузки, которые может перенести пациент без угрозы развития ИБС.
- Диагностическая коронография, позволяющая оценить состояние сердечных артерий.