Виды кардиомиопатии
Кардиомиопатия делится на три основных вида в зависимости от протекания патологических процессов в кардиомиоцитах с соответствующими изменениями структур сердечных камер.
Выделяются:
- Гипертрофическая
- Дилатационная
- Обструктивная кардиомиопатии.
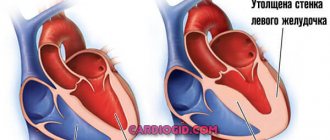
Гипертрофическая кардиомиопатия
Представляет собой утолщение стенок сердечной мышцы, за счёт чего общие размеры сердца могут увеличиваться.
Бывает диффузной (симметричной), когда миокард левого желудочка равномерно и симметрично утолщён во всех отделах, включая отдел межжелудочковой перегородки. Правый желудочек в процесс вовлекается крайне редко. Данный вариант имеет название необструктивной гипертрофической кардиомиопатии, так как утолщенный миокард не влияет на изгнание крови из левого желудочка и внутрисердечную гемодинамику.
Также выделяют асимметричный вариант. Он бывает с обструкцией и без обструкции.
Обструктивная кардиомиопатия развивается из-за утолщения верхней стенки межжелудочковой перегородки. В результате во время сердечных сокращений эта увеличенная часть перекрывает просвет для выхода крови из полости левого желудочка. Постепенно нарушается внутрисердечная гемодинамика (циркуляция крови в полостях). Данную форму ещё называют идиопатический гипертрофический субаортальный стеноз.
Верхушечная гипертрофическая кардиомиопатия наблюдается при утолщении нижней части миокарда левого желудочка в области верхушки сердца.
К сожалению, прогноз довольно пессимистичный при выявлении такого диагноза как гипертрофическая кардиомиопатия. Средняя продолжительность жизни при данной форме заболевания составит около 15 – 17 лет, что несколько выше, чем при дилатационном варианте (не превышает в среднем 5 – 7 лет).
Однако чем раньше выявлено заболевание, тем выше процент выживаемости и эффективности проводимого лечения.
Для исключения патологии при возникновении подозрительных симптомов рекомендуется незамедлительное обращение к специалисту для проведения обследования и своевременной постановки диагноза.
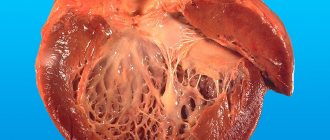
Дилатационная кардиомиопатия
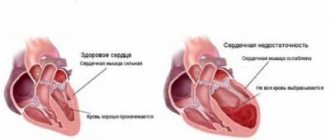
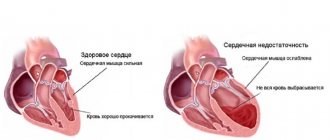
Основным её проявлением является расширение внутрисердечных полостей с истончением стенок и нарушением их сократительной функции.
Другое название этого варианта – застойная кардиомиопатия: из-за развития слабости миокарда наблюдаются застойные явления в организме с формированием стойких периферических отеков и отеков внутренних органов – вплоть до развития анасарки.
Причины дилатационной кардиомиопатии чаще всего связаны с наследственной предрасположенностью и иммунными дефектами в регуляции защитных сил организма против инфекционных факторов. В результате воздействия неизвестной причины часть клеток миокарда гибнет с последующей их заменой фиброзной тканью и постепенным «расползанием» стенок сердечных камер в диаметре. Миокард становится как «тряпочка».
Дилатационная кардиомиопатия у детей – самая частая по сравнению с другими формами заболевания.
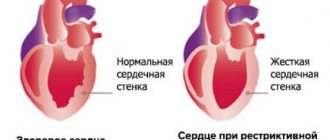
Рестриктивная кардиомиопатия
Данная форма сочетает в себе проявления фиброза (уплотнения) миокарда и эндокардита (воспаления клапанных структур). Стенки сердца становятся малоподвижными и толстыми, способность к сокращению мышечных волокон уменьшается. Частой причиной таких изменений является пропитывание миокарда амилоидом (специфическим белком при амилоидозе). В результате даже в диастолу сердце не расслабляется (не растягивается от притока крови), что также проявляется сердечно-сосудистыми нарушениями.
Существует другое деление всей патологии на формы кардиомиопатии, классификация которых отражает основной причинный фактор заболевания. Болезнь подразделяется на идиопатический (первичный) и вторичные варианты.
Идиопатическая кардиомиопатия
Это чаще всего врожденная кардиомиопатия, причины появления которой не известны.
Кардиомиопатия у новорожденных может развиваться в результате перенесённых внутриутробных инфекций вирусного или бактериального характера. Также подобные изменения сердечной мышцы могут появиться в результате воздействия некоторых лекарственных или химических препаратов, интоксикации, при недостатке питательных веществ. Нельзя исключить влияние генетических факторов и нарушения метаболизма.
Кардиомиопатия у детей может возникнуть в виде любой формы патологии, доставляя тяжелые страдания и проблемы со здоровьем: вплоть до летального исхода.
Для помощи детям, страдающим от кардиомиопатии и других хронических заболеваний сердца, была создана Национальная организация на некоммерческой основе CCF. Основные направления в её работе – точечная помощь больным малышам, а также активный поиск и продвижение новых методов диагностики и лечения кардиомиопатии у детей.
Вторичная кардиомиопатия
Это кардиомиопатия, причины развития которой известны и могут быть установлены у конкретного пациента. Среди них основными являются воздействие алкоголя, токсинов, ишемии, продуктов метаболизма.
Вторичная кардиомиопатия, смерть от которой фиксируется в 15% случаев среди других форм кардиомиопатии, делится на алкогольную, дисгормональную, ишемическую и токсическую.
Алкогольная кардиомиопатия
Развивается как результат длительного воздействия спирта (этанола) на кардиомиоциты. Чаще встречается у мужчин, страдающих алкоголизмом. В миокарде развиваются дистрофические процессы с постепенным снижением сократительной способности миокарда и слабости сердечной мышцы. Часто сопутствуют гепатит, цирроз печени и панкреатит, также негативно сказывающиеся на общем метаболизме.
Дисгормональная кардиомиопатия
Развивается при метаболических нарушениях в организме. Причинами могут быть такие гормональные заболевания как гипо- или гипертиреоз (заболевания щитовидной железы с пониженной или повышенной выработкой тиреоидных гормонов), климактерический период у женщин, а также обменные нарушения электролитов, витаминов и микроэлементов.
Встречается кардиомиопатия при беременности (ставится диагноз миокардит), когда в миокарде наблюдаются дистрофические изменения вследствие дисбаланса гормонов. Одна из форм дилатационной кардиомиопатии. После родов в половине случаев купируется самостоятельно, другая половина прогрессирует вплоть до серьезных застойных явлений и необходимости пересадки сердца.
Ишемическая кардиомиопатия
Развивается как финал ишемической болезни сердца. Представляет собой одну из разновидностей дилатационной кардиомиопатии. При сборе анамнеза обращают внимание на течение симптомов, типичных для ИБС, а также на признаки ишемии миокарда при проведении дополнительных методов обследования.
Токсическая кардиомиопатия
Может быть вызвана воздействием токсинов, а также физических факторов (например, ионизирующего излучения) на клетки миокарда. Развивающееся воспаление с переходом в некроз и фиброз приводит к формированию вторичной дилатационной кардиомиопатии.
Тонзиллогенная кардиомиопатия
К нарушениям метаболизма в сердечной мышце могут привести заболевания миндалин или аденоидов. Хронический тонзиллит способен вызвать развитие кардиомиопатии с дистрофическими процессами в строме миокарда. Часто развивается в детском возрасте.
Описание заболевания
Дисгормональная кардиомиопатия – нарушение работы мышцы миокарда, которое возникает при изменении уровня гормонов. В большинстве случаев это обратимый процесс, спровоцированный дисбалансом эндокринной системы. У пациентов замедляется обмен веществ, ухудшается снабжение кровью внутренних органов и тканей.
В международной классификации болезней (МКБ 10) заболевание не имеет отдельного наименования, относится к коду 142 «Кардиомиопатии». Это одна из причин появления внутреннего абдоминального жира, покрывающего органы, провоцирующего атеросклероз, гипертонию. При ее развитии снижается работоспособность вегетативной, лимфатической и кровеносной системы, появляется отечность, сердце работает с перенапряжением.
Важно! Среди врачей заболевание носит второе название «климактерическая кардиомиопатия» из-за частого развития у женщин в период менопаузы.
Степени компенсации кардиомиопатии
Классификация, представленная ниже, оценивает общее состояние больных в соответствии со степенями тяжести заболевания. Выделяют три стадии:
1 – стадия компенсации, клиника с минимальными симптомами, гемодинамика на должном уровне.
2 – стадия субкомпенсации, появляются более выраженные симптомы болезни с незначительными нарушениями гемодинамики. В мышце сердца дистрофические процессы выражены умеренно.
3 – стадия декомпенсации, когда обычная физическая нагрузка вызывает серьезные гемодинамические изменения, а систолическая дисфункция миокарда выражена значительно или резко.
Чем опасна кардиомиопатия?
Смерть при данной патологии может наступить внезапно. Объясняется это тем, что острая кардиомиопатия может осложняться тяжелыми нарушениями ритма и проводимости сердца, не совместимыми с жизнью. К ним относят фибрилляцию желудочков и развитие полной атриовентрикулярной блокады.
Часто при гипертрофической кардиомиопатии развивается острый инфаркт миокарда. При его обширном распространении развивается острая сердечная недостаточность.
Кардиомиопатия сама по себе не является основной причиной летальных исходов. Смертельные осложнения развиваются на её фоне.
Патогенез
Под действием причинных факторов уменьшается количество функционально полноценно кардиомиоцитов, что сопровождается расширением камер сердца и снижением насосной функции миокарда. Дилатация сердца приводит к диастолической и систолической дисфункции желудочков и обусловливает развитие застойной сердечной недостаточности в малом, а затем и в большом круге кровообращения. На начальных стадиях дилатационной кардиомиопатии компенсация достигается благодаря действию закона Франка–Старлинга, увеличению ЧСС и уменьшению периферического сопротивления. По мере истощения резервов сердца прогрессирует ригидность миокарда, нарастает систолическая дисфункция, уменьшается минутный и ударный объем, нарастает конечное диастолическое давление в левом желудочке, что приводит к еще большему его расширению. В результате растяжения полостей желудочков и клапанных колец развивается относительная митральная и трикуспидальная недостаточность. Гипертрофия миоцитов и формирование заместительного фиброза приводят к компенсаторной гипертрофии миокарда. При уменьшении коронарной перфузии развивается субэндокардиальная ишемия. Вследствие снижения сердечного выброса и уменьшения почечной перфузии активизируются симпатическая нервная и ренин-ангиотензиновая системы. Выброс катехоламинов сопровождается тахикардией, возникновением аритмий. Развивающиеся периферическая вазоконстрикция и вторичный гиперальдостеронизм приводят к задержке ионов натрия, увеличению ОЦК и развитию отеков. У 60 % пациентов с дилатационной кардиомиопатией в полостях сердца формируются пристеночные тромбы, вызывающие в дальнейшем развитие тромбоэмболического синдрома.
Трудности современной медицины
Кардиомиопатия сердца имеет множество причинных факторов, напрямую влияющих на течение и исход заболевания. Большое количество серьезных осложнений делает прогноз кардиомиопатии в целом неблагоприятным.
У больного всегда существует повышенный риск внезапной смерти от тромбоэмболий или фатальных аритмий.
К тому же признаки сердечной недостаточности с каждым годом постепенно становятся все более выраженными.
Конечно, медицина шагнула далеко вперёд. И там, где пятилетняя выживаемость едва дотягивала до 30 %, сейчас при раннем выявлении и адекватно назначенном лечении возможно продление жизни пациента на более длительный срок.
Широко развивается отрасль трансплантологии, дающая надежду таким пациентам. Известны случаи после пересадки сердца с продлением жизни более чем на один десяток лет.
С помощью хирургии возможна не только замена сердечного «насоса». Положительные результаты имеют методики по устранению обструкции выходного тракта из левого желудочка при гипертрофической кардиомиопатии.
Сердечная кардиомиопатия – прямое противопоказание к беременности у женщин, так как материнская смертность при данной патологии очень высока.
Предотвратить развитие кардиомиопатии ввиду отсутствия знаний о причинах её возникновения пока невозможно.
Профилактические мероприятия носят общий характер и направлены на стимуляцию иммунной защиты, предупреждение заражения инфекционными агентами и ведение здорового образа жизни.
Симптомы кардиомиопатии
Симптомами кардиомиопатии считаются:
- появление одышки (особенно во время физической нагрузки);
- повышенная утомляемость;
- отечность ног;
- беспричинный кашель;
- бледность кожных покровов;
- посинение пальцев на руках;
- появление болевых ощущений в грудной клетке;
- частые обмороки;
- повышенное потоотделение;
- значительное снижение работоспособности;
- повышение сердцебиения;
- головокружение;
- расстройство сна и другие.
Лечение кардиомиопатии имеет длительный характер и достаточно сложное. Оно зависит от формы заболевания, возраста человека и тяжести его состояния. Кардиомиопатия у детей может быть врожденной. Она развивается вследствие нарушения эмбриогенеза. Прогноз при выявлении данного заболевания не всегда утешительный. Со временем происходит обострение проявления всех симптомов, что приводит к развитию патологий, которые несовместимы с жизнью.
Диагностика
Дисгормональная миокардиопатия по клинической картине схожа с такими заболеваниями, как коронарная сердечная недостаточность, стенокардия и инфаркт. Поэтому для постановки диагноза требуется применение нескольких методов диагностики.
Обследование делает кардиолог. В первую очередь он проводит визуальный осмотр, прослушивает сердечные тоны, изучает симптоматику и историю болезни. На основании этого он может поставить только предварительный диагноз. Окончательный вывод делается после прохождения пациентом следующих методов обследования:
- лабораторные анализы крови,
- электрокардиограмма (ЭКГ),
- ультразвуковое исследование сердца,
- магнитно-резонансная или компьютерная томография,
- рентген грудной клетки.
На основании результатов данных методов диагностики лечащий доктор выявляет причину гормонального сбоя, стадию развития патологии и с учетом этого подбирает тактику терапии.
Дилатационная кардиомиопатия – симптомы
Дилатационная кардиомиопатия чаще всего наблюдается у людей работоспособного возраста (20-40 лет). Но также возможен вариант, когда данное заболевание диагностируют у детей или людей преклонного возраста. Симптомами развития кардиомиопатии этой формы являются:
- появление одышки, которая чаще всего проявляется при физической нагрузке;
- повышение сердцебиения;
- появление отеков;
- развитие ортопноэ – утрудненного дыхания в состоянии покоя, которое проявляется в горизонтальном положении;
- полная непереносимость физических нагрузок;
- приступы удушья, которые появляются в ночное время суток. Данное состояние напоминает то, которое наблюдается при бронхиальной астме;
- быстрая утомляемость;
- при пальпации наблюдается незначительное увеличение печени;
- набухание вен на шее;
- посинение кончиков пальцев рук;
- учащение мочеиспускания в вечернее и ночное время;
- снижение работоспособности;
- слабость в мышцах;
- чувство тяжести в нижних конечностях;
- увеличения размера брюшной полости;
- чувство дискомфорта в правом подреберье.
Приблизительно у 3-12% больных данное заболевание протекает без ярко выраженных симптомов. Несмотря на это патологические процессы в сердечной и сосудистой системе усугубляются с каждым днем. Особенно это опасно, когда при появлении первых симптомов кардиомиопатии ее не удается диагностировать. Но при прогрессировании заболевания ее признаки определяются в 90-95% случаев.
Дилатационная кардиомиопатия может протекать в медленной форме. В этом случае наблюдается незначительное увеличение сердца, которое сопровождается легкой одышкой, непереносимостью физической нагрузки, отечностью конечностей. При быстропрогрессирующей кардиомиопатии выявляется острая сердечная недостаточность, аритмия, удушье и другие симптомы. При этом чаще всего болезнь заканчивается смертью человека приблизительно через 2-4 года.
Гипертрофическая кардиомиопатия у людей – симптомы
Признаки кардиомиопатии данного типа в большинстве случаев почти незаметны, но по мере течения болезни они стают более выраженными. В первую очередь у человека появляется отдышка. Она проявляется некоторым нарушением дыхательной деятельности, которая может даже переходить в приступы удушья. На начальной стадии заболевания данный симптом наблюдается при значительной физической нагрузке или во время стресса. Но по мере прогрессирования гипертрофической кардиомиопатии одышка развивается даже в спокойном состоянии. Из-за скопления крови в сосудах легких наблюдается их отек. В данном случае появляется влажные хрипы и кашель. При этом отхаркивается мокрота с пеной.
Также при гипертрофической кардиомиопатии значительно увеличивается частота сердечных сокращений. Обычно в состоянии покоя человек не ощущает биения своего сердца, но при развитии данного заболевания оно чувствуется даже в верхней части живота и на уровне шеи. Из-за ухудшения работы сердечной мышцы другие ткани не кровоснабжаются в достаточном количестве. Это сопровождается бледностью кожных покровов. Параллельно с этим конечности и нос всегда холодные, могут синеть пальцы. Также из-за этого появляется значительная мышечная слабость и быстрая утомляемость.
Еще одними симптомами данного заболевания является образование отеков на нижних конечностях, увеличение печени, селезенки. Также на начальной стадии гипертрофической кардиомиопатии наблюдаются боли в грудине из-за кислородного голодания сердца. На первом этапе человек чувствует незначительный дискомфорт после физической нагрузки. Со временем боль появляется даже в спокойном состоянии.
По мере течения гипертрофической кардиомиопатии развивается кислородное голодание головного мозга вследствие нарушения кровообращения. В этом случае больной человек постоянно чувствует, что у него кружится голова. Также при гипертрофической кардиомиопатии наблюдаются частые случаи внезапных обмороков. Это случается из-за резкого падения артериального давления вследствие того, что сердце прекращает перекачивать кровь.
Содержание
Определение и общие сведения [ править ]
Гипертрофический субаортальный стеноз
Этиология и патогенез [ править ]
Хотя этиология подклапанного стеноза неизвестна, но, вероятно, анатомические или физиологические предпосылки к его развитию существуют с рождения. Дискретный тип обструкции под кольцом аортального клапана формируется с течением времени в результате аномальных сокращений либо аномального роста и гипертрофии. Предполагается мультифакториальная этиология субаортального стеноза, и в число возможных факторов входят такие морфологические особенности, как слишком крутой аортосептальный угол, удлиненный и узкий выводной тракт ЛЖ, избыточная степень изгиба корня аорты, генетическая предрасположенность. Указанные врожденные морфологические особенности строения выводного тракта ЛЖ повышают ге-модинамический стресс на участок межжелудочковой перегородки под аортальным клапаном, в результате чего возникает аномальная клеточная пролиферация с постепенным формированием фибромускулярного гребня.
Поэтому дискретная субаортальная мембрана не является врожденным образованием в истинном смысле этого слова. Она развивается в течение жизни постепенно из-за воздействия турбулентного кровотока на аномально сформированный выводной тракт ЛЖ. У этих пациентов с помощью двухмерной эхокардиографии показано, что угол между длинной осью ЛЖ и аортой является более острым, чем обычно. Турбулентный кровоток в выводном тракте ЛЖ вызывает гемодина-мическую травму эндокарда, а затем последующую пролиферацию и фиброз. Образующаяся фибромускулярная мембрана, в свою очередь, усиливает степень турбулентности потока крови, выходящего из ЛЖ, и вследствие постоянной гемодинамической травмы фиброз прогрессирует. Турбулентный поток также травмирует аортальные створки. Их последующее утолщение может привести к невозможности полного смыкания в диастоле либо к откровенному пролапсу, что приводит к аортальной недостаточности. В некоторых случаях фиброзная мембрана распространяется непосредственно под створки аортального клапана, вызывая их деформацию и усиливая регургитацию. Туннельный тип субаортального стеноза часто развивается вторично после предшествовавшей резекции простой субаортальной мембраны. Образование рубца в участке первичного иссечения фиброзного гребня в месте соединения с аномально сформированным выводным трактом ЛЖ может привести к прогрессирующей фибромышечной пролиферации с формированием туннеля в его выводном тракте. Митральный клапан тоже принимает участие в развитии этого туннельного повреждения благодаря расположению фиброзного тяжа, распространяющегося от перегородки к обращенной к ней поверхности передней створки МК.
К редким причинам субаортального стеноза относится септальное прикрепление створки МК либо избыточное развитие ткани эндокарда, прикрепленной к передней створке МК и выталкивающей ее в выводной тракт ЛЖ во время систолы. Обе эти формы обструкции обычно наблюдаются в сочетании с другими пороками, такими как неполный атриовентрикулярный канал либо L-транспозиция ТМС (кТМС).
Аортальная регургитация возникает приблизительно у 65% больных с подклапанным стенозом аорты и часто сохраняется после устранения субаортального стеноза. Она создает дополнительную нагрузку объемом на ЛЖ, уже страдающий от перегрузки давлением. Из-за аортальной регургитации снижается коронарный кровоток, что приводит к усилению ишемического повреждения миокарда. Нарастающая аортальная регургитация может потребовать протезирования аортального клапана после иссечения субаортальной мембраны.
Клинические проявления [ править ]
Для субаортального стеноза характерно его прогрессирование с постепенным нарастанием степени обструкции и присоединением аортальной недостаточности. Субаортальный стеноз редко проявляется клиническими симптомами до времени, пока он не становится достаточно выраженным. При аускультации слышен систолический шум изгнания на основании сердца, типичный для обструктивных пороков выводного тракта ЛЖ, и может быть усилен II тон. При значительной обструкции появляются интолерантность к нагрузке и ангинозные боли.
Читать также: Гипертрофическая кардиомиопатия картинки
Хотя диагноз может быть поставлен в младенческом возрасте, клинически значимые симптомы субаортального стеноза редко требуют оперативного лечения до 3-6 лет, чаще всего это происходит в подростковом возрасте. К явным клиническим симптомам порока относятся левожелудочковая дисфункция и интолерантность к нагрузке, а боли за грудиной и синкопе встречаются реже.
В противоположность дискретной форме субаортального стеноза диффузный туннельный тип субаортальной обструкции часто является составным компонентом сложных наследственных синдромов.
Обструктивная гипертрофическая кардиомиопатия: Диагностика [ править ]
На прямой рентгенограмме грудной клетки при резко выраженном стенозе появляются кардиомегалия и признаки венозного застоя в легких. Однако даже у больных с выраженной подаортальной обструкцией размеры сердечной тени иногда бывают нормальными.
На электрокардиограмме признаки гипертрофии ЛЖ встречаются у 85% больных (в первую очередь в случаях с выраженной обструкцией).
Допплерэхокардиография уточняет локализацию и разновидность стеноза, градиент обструкции на участке сужения и степень гипертрофии стенок ЛЖ. Обычно визуализируются признаки дискретного стеноза (мембраны) под створками аортального клапана. Очень важна оценка компетентности аортального клапана, поскольку появление аортальной регургитации обычно является показанием к хирургическому вмешательству.
Катетеризация сердца помогает оценить градиент на участке сужения и его уровень, но при достаточной эхокардиографической информации она обычно не требуется для принятия решения по виду и срокам оперативного лечения. Правое и левое зондирование рекомендуется выполнять в случаях ассоциированных с субаортальным стенозом пороков сердца.
Дифференциальный диагноз [ править ]
Обструктивная гипертрофическая кардиомиопатия: Лечение [ править ]
До операции показан прием β-блокаторов либо блокаторов кальциевых каналов и по показаниям — двухкамерная стимуляция желудочков. Хирургическое лечение редко применяется в детстве при этом заболевании, однако септальная миоэктомия является безопасной и эффективной процедурой для уменьшения обструкции выводного тракта ЛЖ.
Хирургическое лечение показано при симптомах, возникших вследствие стеноза, либо при очевидных признаках прогрессирования стеноза по данным динамических исследований. Не следует дожидаться, пока при субаортальной обструкции появится застой в легких в результате повышения давления в ЛП.
У бессимптомных пациентов градиент в участке обструкции более 30 мм рт.ст. является показанием к операции при дискретном типе стеноза и более 50 мм рт.ст. — при туннельном типе субаортальной обструкции. Появление аортальной недостаточности даже при небольших значениях градиента тоже обычно свидетельствует о необходимости хирургического вмешательства. Некоторые хирурги оперируют таких больных сразу после установления диагноза с учетом прогрессирующего характера болезни и опасности дальнейшего гемодинамического повреждения аортального клапана.
Виды оперативного лечения
1. Лечение субаортального фибромускулярного стеноза
Резекция подклапанной фибромускулярной обструкции и септальная миоэктомия являются стандартными методами хирургического лечения этой формы болезни.
2. Лечение диффузных форм субаортального стеноза
Метод операции определяется состоянием кольца аортального клапана. Если оно хорошо развито, то выполняют септальную вентрику-лопластику, так называемую операцию Конно-Растана . Если кольцо аортального клапана исходно гипоплазировано либо повреждено из-за гемодинамической травмы при субаортальном стенозе, то проводится аортовентрикулопластика, т.е. иссечение обструкции выводного тракта обоих желудочков (классическая процедура Konno-Rastan). При этом разрез по межжелудочковой перегородке распространяется вверх через аортальное кольцо и дополнительно протезируется аортальный клапан механическим протезом либо выполняется процедура Росса-Конно [Brown J. et al., 2006].
Читать также: Алкогольная кардиомиопатия мкб 10
Профилактика [ править ]
Прочее [ править ]
Ранняя хирургическая летальность менее 3% в большинстве кардиохирургических центров. Выживаемость после оперативного лечения составляет 85-95% через 15 лет. Поздняя летальность обычно связана с резидуальной (повторной) подклапанной обструкцией и повторными операциями. Высокая частота рецидивов субаортальной обструкции (10-50% при 10-летнем наблюдении) ассоциирована с высоким предоперационным градиентом (>50 мм рт.ст.), туннельным типом обструкции, неполным удалением подаортальной мембраны, возрастом менее 10 лет на момент первой операции. Есть данные, что операция Росса-Конно снижает частоту послеоперационных рецидивов стеноза при туннельном типе обструкции.
Симптомы рестриктивной кардиомиопатии
При рестриктивной кардиомиопатии наблюдаются признаки серьезной сердечной недостаточности, которая сопровождается следующими симптомами:
- сильная одышка даже в спокойном состоянии или при небольшой физической нагрузке;
- отеки на нижних конечностях;
- скопление жидкости в брюшине;
- увеличение размеров печени, которое определяется при пальпации;
- быстрая утомляемость;
- слабость мышц;
- набухание вен на шее;
- значительное снижение аппетита, а в некоторых случаях полное его отсутствие;
- появление болей в брюшной полости. При этом больной не может определить их локализацию;
- беспричинное снижение веса;
- появление тошноты, иногда рвоты;
- развитие сухого кашля, который может сопровождаться выделением незначительного количества мокроты в виде слизи;
- наблюдается незначительный зуд кожных покровов, появляются образования, которые характерны для крапивницы;
- повышение температуры тела;
- чрезмерная потливость особенно в ночное время;
- головокружения, которые могут сопровождаться головными болями.
При рестриктивной кардиомиопатии сначала проявляются общие симптомы, которые не указывают на нарушение нормальной деятельности сердца. По мере течения заболевания подключаются и другие признаки, которые уже проясняют картину происходящего.
Признаки алкогольной кардиомиопатии
Алкогольная кардиомиопатия развивается на фоне серьезной зависимости, когда человек ежедневно принимает определенную дозу этанол содержащих напитков на протяжении нескольких лет. При этом наблюдается нарушение дыхательной деятельности. Больной страдает от постоянной отдышки или приступов удушья особенно после некоторой физической активности. Параллельно с данным симптомом появляются отеки нижних конечностей, тахикардия.
По мере прогрессирования заболевания развиваются другие более серьезные симптомы, которые указывают на патологические изменения во всех системах:
- нестабильность эмоционального состояния;
- повышенная возбудимость;
- в некоторых случаях чрезмерная активность и болтливость;
- повышенная суетливость;
- значительная раздражительность;
- нарушение сна, появление бессонницы;
- неадекватность поведения;
- значительные боли в грудной клетке, где локализуется сердце;
- появление тремора рук;
- ноги и руки находятся всегда в холодном состоянии;
- покраснение и даже некоторая синюшность кожных покровов;
- повышенная потливость;
- скачки артериального давления;
- выраженные головные боли, мигрени;
- сухой кашель, который приводит к боли в грудине.
Механизм развития болезни
При дисметаболической кардиопатии происходят патологические изменения в сердечной мышце. На фоне основного заболевания замедляется энергетический обмен в клетках, что провоцирует следующие процессы:
- Ткани миокарда испытывают недостаток кислорода и питательных веществ.
- Пытаясь компенсировать дефицит энергии, организм запускает процесс усиленного роста клеток. Появляется гипертрофия, желудочек или клапан увеличивается в объеме.
- Нарушаются химические реакции, накапливаются токсины. Продукты распада провоцируют отмирание тканей сердечной мышцы.
Дисгормональная кардиомиопатия – симптомы
Дисгормональная кардиомиопатия сопровождается появлением неприятных тянущих болей в грудной клетке в области сердца. Они внезапно становятся резкими и приобретают колющий характер. Боль очень интенсивная, часто отдает в левую лопатку, руку и нижнюю часть челюсти. Данное состояние может наблюдаться от нескольких часов до 2-3 дней. Боль удается снять только при помощи обезболивающих средств. Ее появление не зависит от физической нагрузки и может настигнуть даже в период полного покоя.
Также больной человек чувствует, что ему становится жарко. Неприятные ощущения локализуются в верхней части тела в области лица и грудной клетки. Из-за этого человек сильно потеет. На смену данного состояния приходит озноб, конечности становятся холодными. Чаще всего у такого человека наблюдается падение артериального давления, тахикардия, головокружение, шум в ушах.
Основные причины и факторы риска
Основная причина дисгормональной кардиомиопатии – замедление обмена веществ и снижение уровня определенных гормонов. Они участвуют во многих жизненно важных процессах, регулируют жировой и липидный баланс, регенерацию мышечных клеток, поддерживают работу сердца, тонус сосудов.
Кардиомиопатия часто возникает как вторичное проявление или осложнение следующих патологий:
- дисфункции надпочечников;
- сахарного диабета;
- опухолей предстательной железы;
- ожирения;
- патологий щитовидной железы.
Но в большинстве случаев болезнь возникает в период менопаузы у женщин после 45 лет. При климаксе яичники перестают вырабатывать необходимое организму количество эстрогена. Надпочечники начинают работать с повышенной интенсивностью, пытаясь исправить ситуацию, меняется гормональный фон. В группе риска и девочки подросткового возраста. Кардиомиодистрофия возникает при сбое в работе репродуктивной системы, врождённых патологиях, кистах яичников или надпочечников.
Важно! Воспаление сердечной мышцы может возникнуть при неправильном или бесконтрольном приеме гормональных контрацептивов и препаратов от диабета, бронхиальной астмы.
Врачи выделяют факторы риска, увеличивающие вероятность развития болезни:
- позднее наступление первой менструации у девочек (после 15 лет);
- большое количество абортов, выкидышей, замерших беременностей;
- ранний климакс в возрасте 45–47 лет;
- заболевания женской половой сферы (миомы, кисты, фибромы, эндометриоз).
У мужчин заболевание встречается редко, часто связано с опухолью предстательной железы, нарушением обмена веществ и ожирением 2-3 степени. Пик обращений к врачу приходится на период 45–55 лет.
Лечение кардиомиопатии
Кардиомиопатия – опасное заболевание, которое очень часто приводит пациентов к летальным исходам. Причины появления этого заболевания до конца не выявлены, однако, установлено, что нарушения в развитии сердца часто передаются генетическим способом. Поэтому профилактика кардиомиопатии не всегда эффективна. Она может проводиться только при планировании беременности в случае имеющихся подобных заболеваний в семье. В качестве профилактики проводится консультация генетика.
Различают несколько разновидностей кардиомиопатии в зависимости от того, какие именно патологии возникли в каких частях сердца. Различают дилатационную, гипертрофическую и рестриктивную кардиомиопатию. По результатам диагностики нужно обязательно определить, какой вид кардиомиопатии возник у пациента, чтобы назначить ему правильную схему лечения заболевания.
Лечение дилатационной кардиомиопатии
В первую очередь при лечении дилатационной кардиомиопатии необходимо устранить сердечную недостаточность, которая характерна для этого вида заболевания. Это поможет избежать дальнейших осложнений заболевания. При лечение сердечной недостаточности используют бета-блокаторы, которые не дают усваиваться стрессовым гормонам, таким как адреналин, например.
Одновременно с этим должны быть назначены ингибиторы ангио протезирующего фермента, которые не позволят увеличиваться артериальному давлению. Чаще всего назначают препарат Ренитек или Кардоприл, так как они высоко эффективны и имеют меньше побочных действий.
В случае индивидуальной непереносимости ингибиторов АПФ назначаются блокаторы рецепторов, реагирующих на данных фермент. Это менее действенный, но более безопасный способ поддержания артериального давления в норме. Выбрать тот или иной препарат для понижения давления должен врач-кардиолог, который курирует течение заболевания. Он сделает выбор на основе анализов и индивидуальных показателей пациента. Самостоятельный выбор лекарств чреват развитием серьезных осложнений.
Положительное воздействие на миокард оказывают антиоксиданты. Поэтому их также зачастую применяют при комплексной терапии дилатационной кардиомиопатии. При наличие отечности во время заболевания очень важно контролировать объем мочеиспускания пациента в соответствии с его весом. Если в процессе лечения установлено, что жидкость задерживается в организме, необходимо начать прием мочегонных препаратов. В течении недели при правильно подобранной дозировке отечность должна спасть.
При небольших показателях отечности можно лечиться не только медикаментозными препаратами, но и народными средствами. Конечно же, только после консультации врача по этому вопросу. Среди народных мочегонных средств выделяют бузину, душицу, клевер и многое другое. Народные методы не менее эффективны, чем лекарственные и имеют меньшие противопоказания. Также практикуют методы лечения гомеопатией, однако, исследования этого метода лечения не показали положительных результатов.
При лечении дилатационной кардиомиопатии должно регулярно проводиться изучение электролитного состава крови, которое будет указывать на его эффективность.
Несмотря на правильно подобранный медикаментозный метод лечения, прогнозы этого заболевания всегда негативные. Большая часть пациентов умирает в первые 5 лет после появления основных симптомов. Кроме того, женщинам, страдающим дилатационной кардиомиопатией противопоказана беременность по нескольких причинам. Во-первых, заболевание передается генетически и может возникнуть у ребенка. Во-вторых, во время беременности зачастую заболевание начинает резко прогрессировать. В-третьих, роды при таком диагнозе часто заканчиваются летальным исходом для матери, так как сердце не выдерживает чрезмерной нагрузки.
Именно поэтому для эффективного лечения необходима пересадка сердца. Однако, на сегодняшний день очередь на донорское сердце настолько велика, что пациенты часто не успевают дожить до своей операции и получить новое сердце удается лишь немногим.
В настоящее время практикуется такой способ лечения кардиомиопатии, как лечение стволовыми клетками. Эти клетки являются универсальными и могут быть использованы в качестве строительного материала любого органа и части тела. Донором стволовых клеток является сам пациент после тщательного обследования. Эти клетки извлекают из ткани костного мозга или жировой ткани и в условиях специальной лаборатории оставляют их для дальнейшего размножения.
Для эффективного лечения требуется большое количество стволовых клеток. Поэтому их размножение занимает некоторое время. Всего необходимо не менее 100 млн. клеток для начала терапии. Однако при появлении нужного количества клеток их нужно еще подготовить. Для этого при помощи специальных химических составов клетки преобразуют в кардиобласты – строительный материал сердечной мышцы.
Часть готового материала замораживают и хранят некоторое время. Это нужно на случай рецидива заболевания и повторной терапии. Клетки вводят внутривенно, после чего они сами находят пораженный участок и восстанавливают его.
Миокардиодистрофия код мкб 10. инструкция по применению
Мельдоний — структурный аналог гамма-бутиробетаина — вещества, которое присутствует в каждой клетке организма человека. Мельдоний подавляет гамма-бутиробетаингидроксигеназу, снижает синтез карнитина и транспорт длинноцепочечных жирных кислот через оболочки клеток, препятствует накоплению в клетках активированных форм неокисленных жирных кислот — производных ацилкарнитина и ацилкоэнзима А. В условиях ишемии восстанавливает равновесие процессов доставки кислорода и его потребления в клетках, предупреждает нарушение транспорта АТФ. Одновременно с этим активирует гликолиз, который протекает без дополнительного потребления кислорода. В результате снижения концентрации карнитина усиленно синтезируется гамма-бутиробетаин, обладающий вазодилатирующими свойствами.
Механизм действия определяет многообразие его фармакологических эффектов: повышение работоспособности, уменьшение симптомов умственного и физического перенапряжения, активация тканевого и гуморального иммунитета, кардиопротекторное действие. В случае острого ишемического повреждения миокарда замедляет образование зоны некроза, укорачивает реабилитационный период. При сердечной недостаточности улучшает сократимость миокарда, увеличивает толерантность к физической нагрузке, снижает частоту приступов стенокардии. При острых и хронических ишемических нарушениях мозгового кровообращения улучшает циркуляцию крови в очаге ишемии. Эффективен в случае сосудистой патологии глазного дна. Препарат устраняет функциональные нарушения нервной системы у больных хроническим алкоголизмом в период абстиненции.
комплексная терапия ишемической болезни сердца (стенокардия, инфаркт миокарда); хроническая сердечная недостаточность, дисгормональная кардиомиопатия;
комплексная терапия острого нарушения мозгового кровообращения (ишемический инсульт, цереброваскулярная недостаточность);
сниженная работоспособность; физическое перенапряжение (в т.ч. у спортсменов);
синдром абстиненции при хроническом алкоголизме (в комбинации со специфической терапией);
гемофтальм и кровоизлияния в сетчатку глаза различной этиологии, тромбоз центральной вены сетчатки и ее ветвей, ретинопатии различной этиологии (диабетическая, гипертоническая).
возраст до 18 лет (эффективность и безопасность не установлены).
Безопасность применения препарата при беременности не доказана. Во избежание возможного неблагоприятного влияния на плод не следует назначать препарат при беременности. Неизвестно, выделяется ли препарат с грудным молоком. При необходимости применения препарата Идринол® в период лактации грудное вскармливание следует прекратить.
Можно сочетать с антиангинальными средствами, антикоагулянтами, антиагрегантами, антиаритмическими средствами, диуретиками, бронхолитиками.
Усиливает действие сердечных гликозидов.
Ввиду возможного развития умеренной тахикардии и артериальной гипотензии следует соблюдать осторожность при комбинации с нитроглицерином, нифедипином, -адреноблокаторами, гипотензивными средствами и периферическими вазодилататорами.
ЗАО «Фарм.
141345, Россия, Московская обл. Сергиево-Посадский муниципальный р-н, сельское поселение Березняковское, пос. Беликово 11.
Тел./факс.
Владелец регистрационного удостоверения: ЗАО «Фарм.
Претензии потребителей направлять по адресу производителя.
По рецепту.
Синонимы нозологических групп
Рубрика МКБ-10Синонимы заболеваний по МКБ-10I25.9 Хроническая ишемическая болезнь сердца неуточненнаяИБСКоронарный атеросклероз у больных ИБСНедостаточность коронарного кровообращенияI21 Острый инфаркт миокардаИнфаркт левого желудочкаИнфаркт миокарда без зубца QИнфаркт миокарда в острый периодИнфаркт миокарда нетрансмуральный (субэндокардиальный)Инфаркт миокарда острыйИнфаркт миокарда с патологическим зубцом Q и без негоИнфаркт миокарда трансмуральныйИнфаркт миокарда, осложненный кардиогенным шокомНетрансмуральный инфаркт миокардаОстрая фаза инфаркта миокардаОстрый инфаркт миокардаПодострая стадия инфаркта миокардаПодострый период инфаркта миокардаСубэндокардиальный инфаркт миокардаТромбоз коронарной артерии (артерий)Угрожающий инфаркт миокардаI20 Стенокардия [грудная жаба]Болезнь ГеберденаГрудная жабаПриступ стенокардииРецидивирующая стенокардияСпонтанная стенокардияСтабильная стенокардияСтенокардии синдром XСтенокардияСтенокардия (приступ)Стенокардия напряженияСтенокардия покояСтенокардия прогрессирующаяСтенокардия смешаннаяСтенокардия спонтаннаяСтенокардия стабильнаяХроническая стабильная стенокардияI50.0 Застойная сердечная недостаточностьАнасарка сердечнаяДекомпенсированная хроническая сердечная недостаточностьЗастойная недостаточность кровообращенияЗастойная сердечная недостаточность с высокой постнагрузкойЗастойная хроническая сердечная недостаточностьИзменение функции печени при сердечной недостаточностиКардиомиопатия с тяжелой формой хронической сердечной недостаточностиКомпенсированная хроническая сердечная недостаточностьОтек при недостаточности кровообращенияОтек сердечного происхожденияОтек сердечныйОтечный синдром при заболеваниях сердцаОтечный синдром при застойной сердечной недостаточностиОтечный синдром при сердечной недостаточностиОтечный синдром при сердечной недостаточности или циррозе печениПравожелудочковая недостаточностьСердечная недостаточность застойнаяСердечная недостаточность застойного типаСердечная недостаточность с низким сердечным выбросомСердечная недостаточность хроническаяСердечный отекХроническая декомпенсированная сердечная недостаточностьХроническая застойная сердечная недостаточностьХроническая сердечная недостаточностьI43.1 Кардиомиопатия при метаболических нарушенияхДисгормональная кардиомиопатияКлимактерическая миокардиодистрофияI67.9 Цереброваскулярная болезнь неуточненнаяАнгионейропатияАртериальная ангиопатияГипоксия мозгаДисциркуляторная энцефалопатияЗаболевание головного мозга сосудистого и возрастного характераКома при нарушении мозгового кровообращенияЛакунарный статусМетаболические и сосудистые нарушения головного мозгаНарушение кровоснабжения мозгаНарушение мозгового кровообращенияНарушение функций головного мозгаНарушение функций коры головного мозгаНарушение церебрального кровообращенияНедостаточность мозгового кровообращенияОстрая недостаточность мозгового кровообращенияОстрое нарушение мозгового кровообращенияПоражение сосудов головного мозгаПрогрессирование деструктивных изменений в мозгеРасстройства мозгового кровообращенияСиндром церебральной недостаточностиСосудистая мозговая недостаточностьСосудистая энцефалопатияСосудистые заболевания головного мозгаСосудистые нарушения головного мозгаСосудистые поражения головного мозгаФункциональные расстройства головного мозгаХроническая ишемия головного мозгаХроническая недостаточность кровообращенияХроническая недостаточность мозгового кровообращенияХроническая цереброваскулярная недостаточностьХроническое нарушение кровоснабжения мозгаЦеребральная недостаточностьЦеребральная органическая недостаточностьЦеребрастенияЦеребро-васкулярная патологияЦереброастенический синдромЦереброваскулярная болезньЦереброваскулярное заболеваниеЦереброваскулярное нарушениеЦереброваскулярное расстройствоЭнцефалопатия дисциркуляторнаяI63 Инфаркт мозгаИнсульт ишемическийИшемическая болезнь мозгаИшемические поражения мозгаИшемический инсультИшемический инсульт и его последствияИшемический церебральный инсультИшемическое нарушение мозгового кровообращенияИшемическое поражение головного мозгаИшемическое поражение мозгаИшемическое состояниеИшемия головного мозгаОстрая гипоксия мозгаОстрая церебральная ишемияОстрое ишемическое нарушение мозгового кровообращенияОстрый инфаркт головного мозгаОстрый ишемический инсультОстрый период ишемического инсультаОчаговая ишемия мозгаПеренесенный ишемический инсультПовторный инсультСиндром Морганьи-Адамса-СтоксаХроническая ишемия мозгаЦереброваскулярный инсультЭмболический инсультI67 Другие цереброваскулярные болезниБолевой синдром при вертеброгенных пораженияхВертебро-базилярная недостаточностьВертебробазилярная недостаточностьНарушения мозгового кровообращенияОстрое нарушение кровоснабжения мозгаЦереброваскулярная недостаточностьZ73.6 Ограничения деятельности, вызванные снижением трудоспособностиОбщая слабостьПсихическая усталостьСиндром снижения работоспособности и физического перенапряженияСлабостьСнижение двигательной активностиСнижение работоспособностиСнижение физической работоспособностиСниженная работоспособностьСниженная работоспособность организмаСниженная работоспособность при работе в экстремальных ситуацияхZ73.0 ПереутомлениеВосстановление физической работоспособности спортсменовВосстановление энергетического статуса организмаОбщая слабостьПсихическая усталостьE63 Физические и умственные перегрузкиВосстановительный период у спортсменовВосстановление физической работоспособности спортсменовВысокая психоэмоциональная нагрузкаВысокие психоэмоциональные нагрузкиВысокие физические и психические нагрузкиВысокие физические нагрузкиДлительные перегрузка и напряжениеДлительные физические и умственные нагрузкиДлительные физические нагрузкиИнтеллектуальные нагрузкиИнтенсивные умственные и физические нагрузкиИнтенсивные физические нагрузкиНапряженная умственная деятельностьНарушение умственной работоспособностиНедостаточность питания при физических и умственных перегрузкахНервно-эмоциональная перегрузкаНервное и физическое перенапряжениеНервное перенапряжениеНервное переутомлениеПовышенная умственная и физическая нагрузкаПовышенная умственная нагрузкаПовышенная физическая активностьПовышенная физическая и психическая нагрузкаПовышенная физическая и психоэмоциональная нагрузкаПовышенная физическая и эмоциональная нагрузкаПовышенная физическая нагрузкаПовышенные психоэмоциональные нагрузкиПовышенные физические нагрузкиПонижение умственной работоспособностиПонижение физической и умственной работоспособностиПониженная работоспособностьПсихическое и физическое переутомлениеПсихологический и физический стрессПсихоэмоциональная перегрузкаПсихоэмоциональное напряжениеПсихоэмоциональное расстройствоСиндром физического перенапряженияСнижение умственной работоспособностиСниженная переносимость психофизических нагрузокСниженная умственная работоспособностьСостояние усталостиУмственная и психоэмоциональная нагрузкаУмственная и физическая нагрузкаУмственная и физическая перегрузкаУмственная и физическая усталостьУмственная нагрузкаУмственное и физическое истощениеУмственное и физическое напряжениеУмственное и физическое перенапряжениеУмственное и физическое переутомлениеУмственные перегрузкиУсиленная физическая и умственная нагрузкаФизическая и умственная нагрузкаФизическая и умственная работоспособностьФизическая нагрузкаФизическая перегрузкаФизические и эмоциональные перегрузкиФизические перегрузкиФизических нагрузкиФизическое и психическое напряжениеФизическое и умственное напряжениеФизическое перенапряжениеФические нагрузкиХроническая усталостьХроническое физическое перенапряжениеЧрезмерная физическая и психическая нагрузкаЧрезмерная физическая и умственная нагрузкаЧрезмерная физическая нагрузкаЧрезмерное умственное и физическое напряжениеЭкстремальная физическая нагрузкаH44.8 Другие болезни глазного яблокаГемофтальмСпайки глазаH35.6 Ретинальное кровоизлияниеГеморрагическая ретинопатияКровоизлияние в сетчаткуКровоизлияние в сетчатку глазаКровоизлияния в глазКровоизлияния в сетчатку на высотахПовторное кровоизлияние в сетчаткуРота пятнаF10.3 Абстинентное состояниеАбстинентный алкогольный синдромАбстинентный синдромАбстинентный синдром при алкоголизмеАбстиненцияАбстиненция алкогольнаяАлкогольная абстиненцияАлкогольное абстинентное состояниеАлкогольный абстинентный синдромПостабстинентное расстройствоПостабстинентное состояниеПохмельный синдромСиндром абстиненцииСиндром алкогольной абстиненцииСиндром отмены алкоголяСостояние абстиненцииH34 Окклюзии сосудов сетчаткиАртериальный тромбоз сосудов глазаВенозный тромбоз сосудов глазаНарушение ретинальной циркуляцииНарушения внутриглазного кровообращенияНедостаточность кровоснабжения сетчатой и сосудистой оболочки глазаОкклюзия центральных сосудов сетчаткиОстрая непроходимость артерий сетчаткиПодострая и хроническая недостаточность кровообращения в сетчатке или в сосудистой оболочке глазаСосудистые заболевания сетчатки глазаСосудистые нарушения в сетчатой оболочке глазаТромбоз сосудов сетчаткиТромбоз центральной вены сетчаткиТромбоз центральной вены сетчатки и ее ветвейТромбоз центральной вены сетчатой оболочки глаза и ее ветвейH35.0 Фоновая ретинопатия и ретинальные сосудистые измененияАтеросклеротическая ретинопатияРетинопатииРетинопатияРетинопатия новорожденныхH36.0 Диабетическая ретинопатия (E10-E14+ с общим четвертым знаком .3)Геморрагическая диабетическая ретинопатияДиабетическая ретинопатияДистрофия сетчатки у больных сахарным диабетомH36.8 Другие ретинальные нарушения при болезнях, классифицированных в других рубрикахАртериосклеротическая ретинопатияАтеросклеротическая ретинопатияГипертоническая ретинопатия
Лечение гипертрофической кардиомиопатии
Вся схема лечения гипертрофической кардиомиопатии направлена на то, чтобы улучшить сократительную способность левого сердечного желудочка. Для этого назначают чаще всего такой препарат как Верапамил или Дилтиазем. Они уменьшают количество ударов сердца, замедляя пульс, и выравнивают ритм биения сердца. Зачастую к классической схеме медикаментозного лечения добавляют препарат Дизопрамид, который усиливает действие основного лекарства.
При более серьезных формах гипертрофической кардиомиопатии назначают имплантацию пейсмекера, который вырабатывает электрические импульсы и нормализует частоту сердечных сокращений. Это наиболее действенный способ лечения гипертрофической кардиомиопатии, однако, назначают его только в том случае, если медикаментозное лечение не эффективно.
Дополнительные факты
Термином «миокардиодистрофия» (вторичная кардиомиопатия, дистрофия миокарда) в кардиологии объединяют группу невоспалительных и недегенеративных поражений миокарда, сопровождающихся выраженным расстройством обменных процессов и значительным снижением сократительной способности сердечной мышцы. Миокардиодистрофия всегда является вторичным процессом, включающим дисметаболические, электролитные, ферментные, нейрогуморальные и вегетативные нарушения. Миокардиодистрофия характеризуется дистрофией миоцитов и структур проводящей системы сердца, что ведет к нарушению основных функций сердечной мышцы – сократимости, возбудимости, автоматизма, проводимости. Миокардиодистрофия, особенно на своих начальных стадиях, имеет, как правило, обратимый характер, что отличает ее от дегенеративных изменений миокарда, возникающих при гемохроматозе и амилоидозе сердца.
Лечение рестриктивной кардиомиопатии
Рестриктивная кардиомиопатия является самой сложной с точки зрения лечения. Из-за того, что болезнь проявляет себя слишком поздно. По сравнению с другими стадиями, лечение чаще всего уже не эффективно. К моменту окончательного диагностирования заболевания пациент становится нетрудоспособным и, как правило, не живет более 5 лет.
Поэтому как лечить кардиомиопатию в данном случае, врачам неизвестно, так как все лечение может быть направлено только на снятие симптомов и улучшение качества жизни пациента и незначительного продления ее срока.
Надежных методов полной остановки патологического процесса на данный момент не найдено. Дело в том, что даже поставленный имплантат может не спасти ситуацию, так как зачастую случаются рецидивы заболевания на имплантированном сердце. При постановке в очередь на имплантацию сердца врачи учитывают специфику этого вида заболевания, и преимущество остается у пациентов с другими менее сложными видами заболеваний. Поэтому операции при кардимиопатиях этого вида является очень редким случаем в медицинской практике.
Таким образом, эффективность и методика лечения зависит от вида заболевания, и прогноз лечения также может быть различен. В целом кардиомиопатия – опасное заболевание, которое может привести к летальному исходу даже при правильном лечении.