Патоморфология алкогольной кардиомиопатии
Патологоанатомическая картина заболевания достаточно характерна, хотя и имеет много сходства с другими видами кардиопатий.
При вскрытии сердце обычно увеличенное, наблюдается гипертрофия стенок, полости расширены, чаще за счет правого желудочка. Масса органа может достигать 600г.
Обычно присутствует жировое перерождение, интерстициальный отек. В камерах можно обнаружить пристеночные тромбы. Миокард дряблый, глинистого цвета, с небольшими рубцами. Коронарные артерии в большинстве случаев без изменений. При микроскопическом исследовании миоциты увеличены, между ними находится много нефункциональной соединительной ткани. Наблюдаются признаки отека и жировой дистрофии.
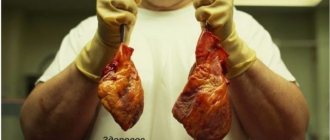
На фото вы может увидеть фото сердца у больного с алкоголизмом:
Алкоголь и атеросклеротические заболевания сердца
Учитывая описанные выше патологические воздействия алкоголя на сосуды микроциркуляторного русла, изменение стенок капилляров, электролитный дисбаланс, становится очевидным, что атеросклеротические заболевания сердца (ИБС, стенокардия, ишемия, инфаркты сердечной мышцы) у больных, чрезмерно употребляющих алкоголь встречаются чаще. Также необходимо отметить, что и протекают эти болезни сердца гораздо тяжелей. Алкоголь часто провоцирует осложнения ИБС (некроз, или омертвение сердечной мышцы).
Формы заболевания и симптомы
В зависимости от превалирующего клинического проявления, говорят о трёх типах патологического отклонения.
Классическая или истинная разновидность
Наиболее распространена среди пациентов, страдающих алкоголизмом. Характеризуется яркой картиной, восстановление проводится в стационаре.
Примерный перечень признаков:
- Сильная приступообразная боль в сердце. Жгучая, тянущая, давящая. Наблюдается регулярно. Длительность каждого эпизода от 2 до 20 минут, сопровождается прочими симптомами. Очередной момент может наступить спустя несколько суток от приема большого количества спиртного. Парадоксальная реакция также типична: если больной не пьет в течение 2-3 дней, состояние усугубляется. Усиление проявления наблюдается ночью.
- Одышка. При незначительной физической активности, а после некоторого времени и в состоянии полного покоя. Возникает нарушение газообмена, что сказывается на всех органах и системах.
- Паническая атака. В момент очередного приступа пациент может ощущать сильный страх за жизнь. Повышается моторное возбуждение, человек мечется, не находя покоя. Это может быть опасно.
- Аритмия. Незначительного характера. Клинически распространенный вариант — синусовая тахикардия. С течением времени, возможно перерождение в другую форму, осложненную (см. ниже).
Псевдоишемический тип
Маскируется под классическую ИБС, но имеет большую длительность приступов. Развитие определяется приемом очередной дозы алкоголя. Возможно спонтанное течение, вне связи с потреблением спиртного.
Примерный перечень симптомов:
- Сильные, продолжительные боли в кардиальных структурах. Давление в груди длится от нескольких минут до часов. Дискомфорт усиливается на фоне физической нагрузки. Толерантность к механической активности падает существенно.
- Отеки нижних конечностей. В результате формирования стойкой сердечной недостаточности. Отмечаются в утреннее время суток, вечером возникает рецидив, что отличает процесс от почечного. Также увеличивается лицо, что достаточно типично.
- Аритмия. В форме синусовой тахикардии, как и в прошлый раз.
- Одышка более интенсивная, возникает при полном покое, даже в положении лежа.
- Отмечается дилатация (растяжение) сердца, на поздних стадиях до существенных размеров.
Восстановление проводится консервативным путем, операция смысла не имеет. В крайних случаях показана трансплантация, но это особая мера. До лечения пациент с показаниями к пересадке может и не дожить.
Аритмическая форма
Наиболее грозная и агрессивная с точки зрения скорости развития и вероятности летального исхода.
Несмотря на то, что органические дефекты формируются в относительно поздний период (1-3 года с момента начала отклонения), возникают грозные симптомы:
- Комбинированная аритмия. Возможно сочетание ускорения или замедления частоты сокращений и фибрилляции, групповой экстрасистолии и прочих явлений. Вероятность остановки работы мышечного органа около 60% без лечения, в перспективе одного или нескольких лет.
- Одышка.
- Боли в грудной клетке.
- Тяжесть в ногах, варикозное расширение вен.
- Слабость, сонливость, третичные психические отклонения.
- Снижение работоспособности.
- Головокружение.
- Цефалгия (головная боль) и прочие проявления.
Дополнительные возможные моменты:
- Гиперемия кожи лица. Пациент краснеет, начинает кашлять, икать или трудно дышать.
- Тремор рук. Человек не может выполнять мелкие движения, требующие точной координации. Моторика снижается.
- Желтизна склер глаз. Опасное проявление, указывает на поражение печеночных структур. Нужно искать патологии ЖКТ.
- Изменение массы тела. В обе стороны, зависит от особенностей конкретного больного.
- Покраснение или посинение носа в результате варикозного расширения мелких сосудов. Классическая ситуации, выдающая алкоголика с головой.
АКМП проявляется примерно одинаковыми симптомами со стороны сердечнососудистой, выделительной, дыхательной систем. Клинические признаки неспецифичны, требуется детальное обследование, лучше в стационаре.
Симптомы заболевания
Опасность алкогольной кардиомиопатии заключается в том, что на начальной стадии болезнь не вызывает каких-либо специфичных симптомов. В большинстве случаев единственное, что беспокоит пациента – периодические приступы боли в сердце. По мере прогрессирования патологии проявляются следующие симптомы:
- Одышка. Будет появляться не только при умеренных физических нагрузках, но даже в состоянии покоя.
- Отечность на ногах. В запущенных случаях отечность может появляться даже на бедрах и других частях тела.
- Нарушение сердечного ритма, ощущение сильного сердцебиения в груди.
- Дискомфорт в области грудной клетки.
- Скопление жидкости в брюшной полости.
- Потеря аппетита.
- Сниженное количество мочи при опорожнении мочевого пузыря.
- Проблемы с концентрацией внимания.
- Повышенная усталость, плохая переносимость физических нагрузок.
- Кашель с выделением мокроты.
- Частые головокружения.
Если наблюдается большая часть этих симптомов, это указывает на необратимое поражение сердца и сосудистой системы, а также развившуюся сердечную недостаточность, которые практически не поддаются лечению.
Алкогольная кардиомиопатия симптомы и лечение
Алкогольная кардиомиопатия представляет собой частный случай дилятационной кардиомиопатии. Наиболее часто алкогольная кардиомиопатия возникает у мужчин, которые злоупотребляют крепкими алкогольными напитками (водкой, коньяком, виски), вином или пивом более десяти лет.
Как правило, это заболевание появляется у сильной половины человечества в возрасте 30 – 55 лет. У женщин алкогольная кардиомиопатия наблюдается значительно реже. Однако по сравнению с мужчинами, женщинам для развития заболевания требуется меньший срок злоупотребления спиртными напитками.
Алкогольная кардиомиопатия встречается в разных социально-экономических слоях населения, но больше всего это заболевание распространено среди низших слоев.
Болезнь развивается постепенно. У многих больных явно выраженные клинические симптомы появляются после довольно длительного бессимптомного периода, во время которого выявить заболевание возможно только с помощью специальных инструментальных исследований, и в первую очередь эхокардиографии.
Симптомы алкогольной кардиомиопатии
При алкогольной кардиомиопатии у больных наблюдаются постоянные сердечные боли, при физических нагрузках учащенное сердцебиение, одышка, повышенная потливость, общая слабость, быстрая утомляемость. Вначале эти симптомы проявляются на следующий день после выпитого большого количества спиртных напитков, затем в период воздержания существенно уменьшаются, но при продолжительном употреблении алкоголя полностью не исчезают.
В дальнейшем заболевание прогрессирует, одышка и сердцебиение становятся постоянными. У многих больных появляются на ногах отеки, по ночам возникают приступы удушья. Все эти симптомы являются признаками выраженной сердечной недостаточности.
Лечение алкогольной кардиомиопатии
Лечение алкогольной кардиомиопатии проводится одновременно по трем направлениям: полное воздержание от употребления спиртных напитков, профилактика и лечение сердечной недостаточности и корректирование метаболических нарушений, которые были вызваны алкогольной кардиомиопатией.
Если же пациент не откажется от спиртного, то лечение положительного результата не даст, так как отказ от алкоголя является основой терапии любой стадии этого заболевания.
Лечение сердечной недостаточности, вызванной алкогольной кардиомиопатией почти ничем не отличается от лечения аналогичного заболевания другой этиологии.
Пациентам назначают:
- блокаторы альдостерона,
- бета-андреноблокаторы,
- блокаторы рецепторов ангиотензина II или ингибиторы ангиотензинпревращающего фермента, непрямые антикоагулянты или дезагреганты,
- при наличии отеков – диуретики.
Также при алкогольной кардиомиопатии проводится метаболическая терапия с применением таких лекарственных препаратов, как неотон, милдронат, триметазидин и другие. Эти средства улучшают симптомы сердечной недостаточности, увеличивают фракцию выброса левого желудочка и влияют на регресс изменений дистрофического характера в миокарде.
Если консервативная терапия не дает желаемого эффекта, то в таком случае применяется хирургическое вмешательство. Хирургические методы лечения включают в себя бивентрикулярную кардиостимуляцию, внедрение механических устройств, поддерживающих наносную функцию левого желудочка, кардиомиопластику и трансплантацию сердца.
Прогноз
Дальнейшее состояние здоровья пациента зависит от степени выраженности симптомов при первичном выявлении, от того, насколько эффективным окажется лечение, и будет ли он неукоснительно соблюдать все предписания и рекомендации врача. При полном отказе от алкоголя, соблюдении режима работы и жизни, умеренных физических и психологических нагрузках, прогноз, как правило, умеренно благоприятный.
Клинические стадии и формы
Подробное описание такого заболевания, как алкогольная кардиомиопатия, ученые-медики дали в 70-х годах XX века. Были описаны различные формы болезни и стадии ее течения.
Это важно для врачей, так как позволяет более точно представлять картину патологических изменений в сердце и во всем организме и подобрать наиболее подходящее лечение.
Формы алкогольной кардиомиопатии
- Классическая,
- Псевдоишемическая,
- Аритмическая.
При классической форме кардиомиопатии человека беспокоят следующие симптомы:
- боли и перебои в сердце,
- одышка,
- учащение сердцебиения.
При псевдоишемической форме ведущие симптомы – боли в сердце, которые могут проявляться как на фоне физической нагрузки, так и без нее. При аритмической форме на первый план выходят нарушения ритма, которые проявляются тахикардией, перебоями в работе сердца. Эти нарушения бывают настолько серьезными, что больной во время приступа аритмии может ощущать головокружение и даже потерять сознание. Смерть может наступить внезапно.
Стадии болезни
- Первая стадия с эпизодическими проявлениями. Она развивается при злоупотреблении спиртным в течение 10 лет.
- Вторая стадия развивается на втором десятке лет алкоголизма. Появляются все симптомы сердечной недостаточности: одышка, отеки, синюшность губ, кожи лица, стоп и рук, появляются нарушения ритма.
- На третьей стадии развивается тяжелая недостаточность кровообращения, сопровождающаяся нарушением функций некоторых внутренних органов.
2Патогенез
Сердце в норме и пораженное алкоголем
Вся мышечная стенка сердца состоит в отдельности из клеток под названием кардиомиоциты. На уровне клетки происходят те патологические процессы, которые в итоге приводят к снижению систолической функции сердца. Токсическое влияние ацетальдегида и этанола оказывается на разные структуры клетки. Говоря простым языком, все патологические изменения можно охарактеризовать следующим образом:
Токсические метаболиты алкоголя подавляют активность транспортных белков, ответственных за поступление ионов в клетку для обеспечения процессов возбуждения и сокращения сердца. В итоге клетки теряют калий, перегружаются натрием и кальцием
Сократительные белки теряют свои свойства и не могут участвовать в выполнении важной функции — сокращения миокарда. Нарушения окисления жирных кислот (перекисное окисление). Свободные жирные кислоты (СЖК) являются источником энергии для кардиомиоцитов
Но в условиях токсического влияния метаболитов алкоголя угнетается их «безопасный» путь окисления, СЖК подвергаются метаболизму с образованием вредных веществ — перекисей и свободных радикалов. Указанные вещества способны повреждать мембраны клеток, приводя к дисфункции миокарда. «Катехоламиновый стресс». Употребляя алкоголь, человек подвергает свое сердце так называемому стрессу. Надпочечники выбрасывают большое количество катехоламинов, которые повышают потребность сердечной мышцы в кислороде, загоняя сердце в условия кислородного дефицита. В таких условиях нарушается правильное окисление жирных кислот, проведение импульсов и транспорт ионов.
Методы диагностики
Процесс постановки диагноза состоит из сбора жалоб и анамнеза, осмотра пациента. К дальнейшему обследованию прибегают:
- если сердце увеличено;
- слышатся шумы во время аускультации;
- на шее расширены вены;
- отекли ноги.
Также читают: Постинфарктный синдром Дресслера
Врач выясняет о том, сколько и в каких количествах пациент определяет спиртное и назначает лабораторные и инструментальные исследования.
Лабораторное обследование
Подтвердить проблему с помощью анализов нельзя, но они помогают определить, насколько повреждены другие органы. Для этого берут кровь на общее и биохимическое исследование, проводят печеночные пробы, исследуют кровь на холестерин. На основании результатов анализов делают вывод о состоянии органов, которых могло поразить это заболевание.
Инструментальное обследование
Для выявления алкогольного поражения сердца прибегают к:
- Рентгенографии грудной клетки. В ходе процедуры под воздействием рентгеновского излучения получают изображение сердца и легких. Врач осматривает снимки и оценивает размеры органов и наличие жидкости в полостях.
- Электрокардиографии. В ходе процедуры фиксируют электрические сигналы и выявляют наличие нарушений в ритме сердца и отклонений в левом желудочке. В некоторых случаях проводят суточный мониторинг по Холтеру.
- Эхокардиографии. Обследование основано на осмотре сердца с применением ультразвука. Процедура дает возможность выявить структурные и функциональные сбои.
- Нагрузочным тестам. Больной должен заниматься на велоэргометре, беговой дорожке или приседать. После этого выполнять запись кардиограммы и проверяют, насколько организм переносит нагрузку. Это позволяет оценить, насколько заболевание повлияло на устойчивость сердечно-сосудистой системы.
- Компьютерной и магнитно-резонансной томографии. Эти процедуры позволяют определить размер и эффективность работы сердца.
- Катетеризации. Сердце обследуют через сосуды.
На основании результатов обследования назначают подходящее лечение.
Что у пьющих творится с миокардом?
Когда возникает алкогольная кардиомиопатия, патологическая анатомия примерно такова: под действием соединений этилена миофибриллы и их волокна гибнут. На их месте начинает разрастаться соединительная рубцовая ткань (зарубцовываются поврежденные участки). Как следствие, слой миокарда растет в объеме (гипертрофируется), а размеры сердечных полостей увеличиваются.
Теперь кровоток из вен и артерий меняет свой обычный ритм движения. Медики говорят, начинается ишемия сердца, то есть задержка поступления крови. Измененный миокард не успевает сокращаться так ритмично, как раньше. Появляется хворь, именуемая сердечной недостаточностью. И она, и ишемия могут привести к инфаркту.
Смертельно опасные изменения в миокарде происходят не сразу и не вдруг. Нужно регулярно пить «горькую» не менее 5 лет, чтобы начала проявлять себя алкогольная кардиомиопатия. Фото демонстрирует сердце трезвенника (справа) и любителя пива (слева).
Как происходят изменения
Спиртные напитки разрушают сердечную мышцу по такому механизму:
- нарушается процесс выработки белка в кардиомиоцитах;
- эфиры жирных кислот собираются внутри клеток;
- происходит повреждение клеток сердца;
- нарушается строение, происходит деформация клеток сердца;
- происходит спазм коронарных артерий;
- активируется работа гормональной системы, ответственной за обмен жидкости.
Внимание! Не кардиомиопатия – самое грозное осложнение для лиц, злоупотребляющих спиртными напитками. Зависимость может привести к различным осложнениям со стороны сердечно-сосудистой системы, возможны нарушения сердечного ритма. У пациентов с подобными изменениями чаще случаются инфаркты, при алкогольной кардиомиопатии возможна мгновенная смерть.
Под воздействием этила сердце существенно увеличивается в размерах, происходит его ожирение. Это состояние подразумевает накопление в тканях миокарда липидов, то есть жиров. Такое осложнение часто прослеживается у пациентов, злоупотребляющих алкоголем. Нарушение плохо поддается коррекции и влечет осложнения разного характера.
АКМП имеет формы и стадии, они рассмотрены в таблице:
| Форма | Описание |
| Классическая | Ключевой симптом – сердечная недостаточность. |
| Псевдоишемическая | Прослеживаются острые боли в загрудинной области, на кардиограмме видны изменения, по типу ишемических. |
| Аритмическая | Часто проявляются приступы нехватки воздуха, одышка, загрудинные боли. Перечисленные симптомы сопровождаются изменениями сердечного ритма. |
| Стадия | Описание |
| Первая | Отличается длительностью, прогресс растягивается на 10 и более лет. Изменения в строении миокарда не наблюдаются. Характерны незначительные изменения самочувствия, например, головные боли, бессонница, отдышка. Существенным изменением является нарушение течения обмена веществ. |
| Вторая | Миокард увеличивается в размерах, проявляется гипертоническая болезнь, появляется отек, наблюдается посинение отдельных областей лица и тела. Прослеживаются поражения почек и печени. |
| Третья | Клетки сердца отмирают без возможности восстановления. Прогрессирует кардиосклероз, сопровождающийся изменением сердечного ритма и сопровождающейся болью за грудиной. |
Точно установить форму и стадию прогресса поможет диагностика, зависимо от показателей определяется схема лечения.
Диагностика
Для подтверждения диагноза «алкогольная кардиомиопатия» больному назначается консультация нарколога и кардиолога. После осмотра больного ему могут быть назначены такие дополнительные методики диагностики:
- ЭКГ;
- эхокардиография;
- Холтеровское ЭКГ;
- нагрузочные пробы (тредмил-тест или велоэргометрия);
- сцинтиграфия миокарда;
- анализ крови и мочи;
- биохимический анализ крови.
Лечение алкогольной кадиомиопатии всегда комплексное. Основными его задачами являются избавление больного от алкогольной зависимости и восстановление нарушенных функций миокарда.
В комплекс терапии могут входить:
- антиоксиданты: витамин Е, Коэнзим Q10;
- препараты, стимулирующие синтез белка в миокарде: Милдронат, Тризипин лонг, Милдразин, Вазомаг;
- препараты, улучшающие энергетический обмен: Неотон, Цитохром-С, Вазонат;
- антигипоксанты: Мексидол, Армадин, Гипоксен, Мексикор;
- антогонисты кальция: Верампил, Дилтиазем;
- бета-адреноблокаторы: Анаприлин, Вазокардин, Конкор;
- сердечные гликозиды: Коргликон, Целанид, Строфантин К;
- гепатопротекторы: Эссенциале, Гепадиф;
- ангиопротекторы: Пармидин, Ангинин;
- препараты калия: Калий-нормин, Аспаркам, Панангин;
- мочегонные средства: Трифас, Тригрим, Диувер;
- метаболические средства: Холина хлорид, Рибоксин.
Больному с алкогольной кардиомиопатией рекомендуется соблюдать калиевую диету, часто бывать на свежем воздухе и обеспечивать себя достаточной и допустимой физической нагрузкой (ЛФК, занятия спортом). Для насыщения миокарда кислородом могут назначаться кислородные коктейли и сеансы гипербарической оксигенации.
При отказе от приема алкогольных напитков и соблюдения всех назначений и рекомендаций врача лечение алкогольной кардиомиопатии способствует восстановлению функций сердца и уменьшению его размеров. Терапия этой патологии в большинстве случаев длительная и выздоровление больного может произойти через месяцы или годы. Дальнейшие прогнозы данной патологии зависят от степени поражения сердечной мышцы.
Издревле люди традиционно при помощи алкоголя снимают стрессы, расслабляются или отмечают какие-либо радостные события в жизни. Действительно, с точки зрения пользы для здоровья, иногда можно пропустить стаканчик-другой алкогольсодержащего напитка. Однако при регулярном употреблении спиртное наносит непоправимый вред человеческому организму.
Токсическое действие этанола, который содержится во всех спиртных напитках, начинается уже через несколько минут после его употребления. Это обусловлено действием ацетальдегида, в который превращается спирт после попадания в организм человека. Данное вещество способно циркулировать в кровеносном русле до 8 часов. За это время альдегид оказывает негативное действие на все внутренние органы. Не исключением являются сердце и сосуды.
Проблема стран постсоветского пространства заключается в менталитете людей. Русский человек не знает чувства меры и очень часто превышает безвредные дозы употребляемого спиртного. В последние пару десятилетий подростки и женщины слишком пристрастились к такому слабоалкогольному напитку, как пиво. Основная опасность в этом случае заключается не только в постоянном поступлении этанола. В процессе пивоварения для повышенного пенообразования в напиток добавляют кобальт, который имеет прямое повреждающее действие на сердечную мышцу.
Алкогольная кардиомиопатия представляет собой поражение сердца, возникающее под токсическим действием спиртных напитков. В основном происходит разрушение кардиомиоцитов (мышечных клеток сердца) и нарушение в них обмена веществ.
Прогноз и профилактика
Ранние стадии кардиомиопатии являются обратимыми. При прекращении употребления спиртного и проведенном лечении может начаться процесс восстановления функций миокарда. Далеко зашедшее расширение полостей сердца с трудом поддается лечению и имеет неблагоприятный прогноз для выздоровления и жизни.
Для предотвращения повреждения миокарда нужно отказаться от приема алкоголя или существенно снизить его потребление. Максимальная доза этанола, которая допустима за день, составляет (для абсолютно здоровых мужчин) не более 30 г, а для женщин она ниже в два раза. При этом минимум 3 раза в неделю требуется полностью исключить спиртное.
Следует учитывать, что хуже всего переносится организмом прием однократной большой дозы при недостаточном питании или наличии сопутствующих заболеваний.
Также рекомендуется проходить обследование сердечно-сосудистой системы не менее раза в год, обеспечить здоровое питание и достаточный уровень ежедневной физической активности.
Рекомендуем почитать статью о заболевании аритмия и алкоголе. Из нее вы узнаете о том, можно ли употреблять алкоголь при аритмии, последствиях приема алкоголя при мерцательной аритмии, какому алкоголю отдать предпочтение и почему возникает аритмия после спиртного у здоровых. А здесь подробнее о том, насколько опасна ишемическая кардиомиопатия.
Алкогольная кардиомиопатия возникает из-за токсичного влияния на сердце этанола и продуктов его обмена. При этом мышечный слой слабеет, а сердечные камеры расширяются. Это приводит к развитию недостаточности кровообращения, аритмии, тромбоэмболическим нарушениям. Для лечения требуется курсовое применение комплекса медикаментов, повышающих энергетический резерв миокарда, восстанавливающих гемодинамику внутри сердца и в организме в целом.
Лечение
Основным лечебным фактором является полное исключение алкоголя.
Лечение направлено на улучшение обмена веществ, энергетического обмена и стимуляцию синтеза белка в миокарде.
Больным назначаются:
- Милдронат, стимулирующий синтез белка, устраняющий накопление токсинов в клетках и восстанавливающий равновесие между поступлением и потребностью клеток в кислороде;
- Цитохром С, Неотон и поливитамины, улучшающие энергетический обмен;
- витамин Е, подавляющий перекисное окисление липидов в мембранах клеток;
- Верапамил и другие антагонисты кальция, оказывающие антиаритмическое действие, стабилизирующие клеточные мембраны и улучшающие тканевое дыхание;
- Пармидин или Эссенциале, стабилизирующие лизосомальные мембраны;
- Мексидол или другие антигипоксанты для устранения кислородного голодания;
- соли калия, нормализующие электролитный баланс;
- Анаприлин или другие бета-адреноблокаторы, нейтрализующие влияние избытка катехоламинов;
- диуретики, снимающие отеки;
- сердечные гликозиды, оказывающие антиаритмическое и кардиотоническое действие при сердечной недостаточности.
Хирургическое лечение показано только в экстренных случаях, поскольку возможно развитие осложнений.
Алкогольная кардиомиопатия требует также частого пребывания на свежем воздухе и соблюдения диеты, которая включает значительное количество белков, калия и витаминов.
Прогноз: может ли наступить внезапная смерть?
Смерть от алкогольной кардиомиопатии по статистике наступает в течение 5 – 7 лет от начала ее возникновения при отсутствии лечения и продолжении употребления горячительных напитков. Причиной этому становятся многочисленные осложнения в виде тромбозов и эмболий, тяжелые формы аритмии. Попадание кровяных сгустков в коронарные или мозговые сосуды заканчивается инсультом или инфарктом. В этом случае прогноз крайне неблагоприятен. Данное заболевание у пьющих людей чаще всего приводит к внезапной смерти.
В чем причина смерти при патологии
Чрезмерное расширение полостей сердца приводит к тому, что в период диастолического расслабления в желудочки поступает крови больше, чем нужно. Ослабленный миокард не в силах протолкнуть этот объем крови в артериальную и легочную сеть. В полостях остается часть крови, что еще больше растягивает сердечную стенку.
Из-за увеличенных камер сердца возрастает диаметр кольца, к которому крепятся клапаны между предсердиями и желудочками. Их створки не могут полностью перекрыть отверстие в период систолы, поэтому часть крови возвращается обратно.
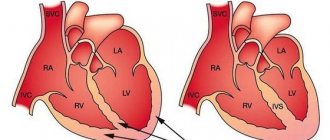
Сравнение структуры здорового сердца (слева) и сердца с алкогольной кардиомиопатией (справа)
Такие изменения внутрисердечной гемодинамики нарушают движение крови во всем организме. Возникает застой в обоих кругах кровообращения. По мере нарастания этих проявлений сердце полностью утрачивает способность к перекачиванию крови, что оканчивается смертью пациента.
Кроме признаков неэффективного кровообращения к внезапной остановке сокращений может привести тяжелое нарушение ритма в виде мерцания и фибрилляции, а также тромбоз артериальных сосудов с тяжелым инфарктом или инсультом.
Лечение, препараты
На ранней стадии заболевание можно вылечить без помощи медикаментов. Достаточно полностью отказаться от причины развития кардиопатии — выпивки, и изменить привычный образ жизни: добавить легкие нагрузки (например, ходьбу), избавиться от избыточного веса, бросить курить, придерживаться здорового питания. При соблюдении всех этих правил сердечная мышца восстанавливается, возможно даже полное выздоровление пациента.
Но если кардиомиопатия обнаружена в запущенной стадии, без медикаментозной терапии не обойтись. Назначать их может только врач, после тотального обследования. Список лекарств, применяемых для устранения заболевания, представлен в таблице.
| Ингибиторы ангиотензинпревращающего фермента | Они расширяют сосуды, снижают давление в артериях, стимулируют кровообращение, уменьшают нагрузку на орган. |
| Бета-блокаторы | Успокаивают усиленное сердцебиение, предотвращают аритмию, помогают органу справляться с большими объемами крови. |
| Диуретики | Выводят лишнюю жидкость из организма, в том числе из легких, что облегчает дыхание. |
| Дигоксин | Усиливает сердечные сокращение, замедляет сердечный ритм. Благодаря ему легче переносятся физические нагрузки. |
| Препараты, разжижающие кровь (аспирин, варфарин, ксарелто) | Избавляют сосуды и камеры сердца от тромбов, улучшают кровообращение. |
На ранней стадии болезни прогноз благоприятный. Если больной сможет побороть алкоголизм и будет вести рекомендованный образ жизни, то, вероятнее всего, наступит выздоровление, а сердечная функция полностью восстановится. Немалую роль в процессе выздоровления играет возраст пациента – чем человек моложе, тем быстрее проходит регенерация.
Но если алкоголик обратился за помощью слишком поздно, когда развились необратимые повреждения, или он не соблюдает трезвый образ жизни, то шансов на выздоровление мало. Сердце продолжит разрушаться, объем перекачиваемой крови будет постепенно сокращаться, возникает тяжелая аритмия.
Причины
Основной фактор развития патологического процесса очевиден — это злоупотребление спиртными напитками на протяжении длительного времени. При этом в вопросе не все так очевидно.
Сроки развития кардиомиопатии у взрослых пациентов разные. Все зависит от индивидуальных особенностей организма, резистентности к алкоголю (как считают исследователи, она генетически обусловлена, также мужчины лучше переносят интоксикацию, чем представительницы слабого пола).
В среднем, от начала злоупотребления до становления хотя бы минимальных органических отклонений в сердечной мышце проходит 3-15 лет.
Пациенты со стажем не всегда болеют, но рано или поздно результат один. Ускорение развития патологического процесса возможно в рамках течения некоторых заболеваний параллельно.
Среди них в основном кардиальные проблемы:
Врожденные и приобретенные пороки развития сердца. Обнаруживаются случайно, в ходе исследования по поводу другого состояния или планового скрининга. Симптомы, как правило, отсутствуют полностью.
По разным оценкам, кардиомиопатия на фоне текущего органического дефекта развивается за считанные годы. Причем больной может и не дожить до манифестации состояния: вероятна ранняя остановка сердца, инфаркт или прочие летальные явления.
- Прежде перенесенный некроз кардиомиоцитов. Процесс при длительном приеме спиртного ускоряется в разы. Если полностью здоровые люди рискуюn заполучить рецидив, примерно, в 20% случаев, перспектива 2-4 года, у алкоголика эта цифра достигает 40-60% и выше. Кардиомиопатия формируется на 70% быстрее. Достаточно нескольких месяцев или года. Сердце работает на износ. Вероятность излечения даже на фоне комплексной терапии отказа от алкоголя минимальна.
- Воспалительные патологии со стороны кардиальных структур. Миокардит и прочие. Имеют инфекционное происхождение. При этом ведут к частичному или полному разрушению предсердий, блокаде ножек Гиса и возникновению опасных форм аритмии.
На фоне приема алкоголя процесс становления кардиомиопатии занимает 1-2 года. Вероятность спонтанной, резкой остановки сердца около 50%, как повезет.
Лечение хирургическое, в стационаре. Обязательное условие успешного восстановления — полный отказ от спиртного. Нельзя употреблять этанол даже в профилактических целях.
Атеросклероз аорты. Опасное заболевание сердечнососудистого профиля. Суть его заключается в стенозе (сужении) или окклюзии (закупорке) крупнейшего сосуда в организме.
Нередко именно сомнительные рекомендации по терапии приводят людей к бутылке. Но вылечить метаболическую по своей этиологии проблему таким путем невозможно. Напротив, злоупотребление спиртным ведет к еще большему ухудшению обмена ионов.
Холестерин откладывается активнее, если при нормальном положении вещей длительность прогрессирования атеросклероза до опасного периода составляет 5-7 лет, тут сроки уменьшаются до 1-2.
Генеразлизованные нарушения со стороны коронарных артерий влекут кардиомиопатию и ранний инфаркт, который трудно поддается терапии, поскольку множественные отклонения.
Коронарная недостаточность. Частной формой ее считается острый некроз миоцитов.
Сахарный диабет в анамнезе, эндокринные патологии другого рода. Обычно дефицитарного плана, когда гормонов вырабатывается недостаточно (кортизол, Т3, Т4, ТТГ и пр.).
Лечение во всех случаях усложняется приемом спиртного:
- Этанол провоцирует повышенную выработку ангиотензина-II, ренина, альдостерона. Эти вещества сужают просвет сосудов по всему организму.
- Также обнаруживается активизирующее влияние на гипоталамус, ствол головного мозга. Церебральные структуры дают сигнал сердцу и сосудам на повышение тонуса. Работа на износ приводит к необходимости увеличения мышечной массы.
- Так растет количество кардиомиоцитов. Сердце становится неестественно большим. Столь громоздкий орган уже не способен адекватно перекачивать кровь.
Возникают брадикардия, терминальная недостаточность лево- и реже правожелудочковая.
Страдают все системы. Восстановление уже невозможно. Такой исход ждет любителей спиртного в каждом случае. Рано или поздно.
Причины развития
Алкогольная кардиомиопатия развивается при чрезмерном и длительном употреблении алкогольных напитков в результате повреждающего воздействия этанола и его метаболитов на структуру клеток миокарда. При длительном употреблении алкоголя в стенках коронарных артерий и нервных волокнах сердца возникают дегенеративные изменения, обмен веществ в миокарде нарушается и развивается гипоксия миокарда.
Определяющим фактором в развитии заболевания является количество алкоголя, которое употребляет пациент. Эпидемиологические исследования убедительно доказали, что смертность от ишемической болезни сердца и количество употребляемого больным алкоголя находятся в U-образной зависимости — наиболее высокая смертность наблюдается у лиц, которые вообще не употребляют алкоголь, и у лиц, злоупотребляющих алкоголем. Люди, умеренно употребляющие алкоголь, реже страдают ИБС, а смертность от этого заболевания находится у этой группы на низком уровне.
Единого мнения о безопасной минимальной суточной дозе алкоголя не существует. Нет и достоверных данных о том, как долго должна приниматься «опасная доза» для развития алкогольной кардиомиопатии.
Согласно данным исследований, которые были проведены в США, Канаде и странах Евросоюза, алкогольная кардиомиопатия развивается у пациентов при ежедневном употреблении этанола:
- в течение 10 лет, если суточная доза составляет 125 мл.;
- после 5 лет, если суточная доза превышает 80 гр.;
- на протяжении 20 лет, если суточная доза составляет 120 гр.
Алкогольная кардиомиопатия развивается у разных лиц при разной суточной дозе и в разные сроки. Точные данные отсутствуют, поскольку люди отличаются индивидуальной чувствительностью к алкогольсодержащим напиткам (она зависит от генетически детерминированной активности ферментных систем, которые участвуют в метаболизме алкоголя).
По предположениям исследователей, на развитие заболевания влияет любой алкогольный напиток, употребляемый в чрезмерном количестве.
Гипертрофическая кардиомиопатия
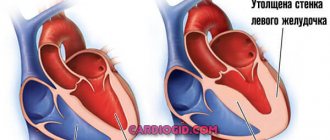
Такая разновидность заболевания миокарда с неизвестной этиологией, которое характеризуется увеличением или гипертрофией миокарда левого желудочка, но иногда, но по реже правого желудочка, зачастую с явной ассиметрией, и с явными нарушениями диастолического заполнения левого желудочка при выраженной отсутствии дилатации в его полости и причин, которые вызвали эту самую гипертрофию. Иногда имеет место изолированная гипертрофия апикальной части желудочков или межжелудочковой перегородки. Полость желудочка левого несколько уменьшена, тогда как левое предсердие расширено. Гипертрофичкая кардиомиопатия очень часто встречается в молодом возрасте; возраст таких больных может быть около 30 лет.
Подразделяют несколько стадий данной болезни:
— Первая стадия (давления градиент в выходном тракте левого желудочка не более 25 мм ртутного столба больные не предъявляют жалобы) — Вторая стадия (давления градиент в выходном тракте левого желудочка не более 36 мм ртутного столба, жалобы появляются при физической нагрузке) — Третья стадия (давления градиент в выходном тракте левого желудочка не более 44 мм ртутного столба. Пациентов беспокоят одышка и стенокардия — Четвертая стадия (давления градиент в выходном тракте левого желудочка не более 80 мм ртутного столба, и иногда даже может достигнуть 185 мм ртутного столба. При такой устойчивой высоте градиента возникают выраженные нарушения гемодинамики с сопутствующими клиническими проявлениями)
В обычных случаях клиническую картину представляют: 1) явления гипертрофии (преимущественно левого) миокарда желудочков; 2) явления недостаточной диастолической желудочков функции; 3) явления обструкции левого желудочка выходного тракта (не у всех больных); 4) явления нарушений сердечного ритма.
Характер болей в сердце у пациентов с гипертрофической кардиомиопатией разный. У большинства больных имеются признаки типичных приступов стенокардии. Известны некоторые случаи развития инфаркта миокарда с характерной клиникой и выраженным болевым синдромом, по характеру чрезвычайно весьма продолжительным, который соответствует классическому инфаркту. Также имеет место одышка — самый частый признак и симптом заболевания. Она наблюдается примерно в девяноста процентов случаев и объясняется увеличением последнего диастолического давления в легочных венах, в левом предсердии. Это приводит к нарушенному газообмену в легких.
Обмороки и головокружения зачастую возникают по причине физических и эмоциональных нагрузок, при ходьбе, при быстром переходе из горизонтального положения в вертикальное. Многие больные жалуются на ухудшение кровообращения головного мозга, которое проявляется недолговременными периодами выключения, сознанием выпадения, нарушениями речи. Периоды головокружений и потери сознания также обусловлены аритмиями и поэтому при существовании такой симптоматики электрокардиограмма является обязательной.
Диагноз болезни определяется на тех фактах, которые обнаруживают характерное сочетание признаков заболевания и при недостаточности данных, которые свидетельствуют о сходной по синдромам патологии. Для гипертрофической кардиомиопатии характерны следующие симптомы: 1) шум систолический с локализацией по левому краю грудины с сохраненным II тоном в сочетании; 2) в сочетании с мезосистолическим шумом сохранение I и II тонов на ФКГ; 3) каротидной сфигмограммы изменения; 4) по данным ЭКГ и рентгенологического исследования увеличение левого желудочка; 5) обнаруживаемые при эхокардиографическом исследовании типичные признаки.
Зачастую для лечения гипертрофической кардимиопатии используют бета-адреноблокаторы. Они снижают уязвимость миокарда к катехоламинам, снижают также потребность в кислороде и давления градиент и продлевают время диастолического заполнения и также улучшают заполнение желудочка. Еще могут назначать антогонисты кальция. Если есть нарушения сердечного ритма, то назначают Кордарон с дозировкой 600 или 800 мг в сутки в течение первой недели, потом по 200 и 400 мг в сутки. А при развитии сердечной недостаточности назначают мочегонные препараты салуретики – Урегит и Фуросемид; антогонисты альдостерона – Верошпирон и Альдактон в соответствующих дозировках.
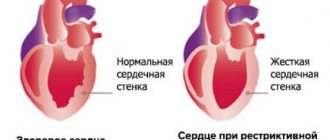
Что такое кардиомиопатия?
Заболевание представляет собой поражение миокарда, характеризующееся утолщением (гипертрофией) сердечной мышцы или увеличением камеры сердца (дилатацией). В результате развиваются застойные явления в системе кровообращения, что еще больше усугубляет состояние больного.
Морфологическое строение алкогольного сердца:
- Орган увеличивается в размерах, при этом стенки желудочков гипертрофируются неравномерно.
- Под эпикардом скапливается выпот, что нередко связано с жировой клетчаткой, которая часто полностью покрывает миокард.
- В толщине сердечной мышцы часто образуется жировая дистрофия совместно с очаговым склерозом.
- Дилатация в основном определяется в камере левого желудочка, при этом большая ее выраженность наблюдается на фоне хронической сердечной недостаточности.
Диагностика
Нередко диагноз алкогольной кардиомиопатии поставить затруднительно, потому что, обращаясь к кардиологу или терапевту, пациенты до последнего стараются скрыть факт злоупотребления алкогольными напитками.
Поэтому необходимо:
- расспросить родственников;
- при упоминании ими алкогольной зависимости пациента – назначить консультацию нарколога.
При физикальном обследовании определяются:
- при общем осмотре – беспокойство либо заторможенное поведение, бледность и цианоз кожи кончиков пальцев, носа, ушей, верхних отделов грудной клетки, одутловатость лица;
- при пальпации (прощупывании) – повышенная потливость, отечность мягких тканей, похолодание рук и ног, набухание и пульсация сосудов шеи;
- при перкуссии (простукивании) – увеличение размеров сердца (из-за гипертрофии или дилатации его камер);
- при аускультации (прослушивании фонендоскопом) – патологические систолические и диастолические шумы, которые свидетельствуют про структурные изменения сердечной мышцы и клапанов сердца.
Инструментальные методы исследования, которые применяются в диагностике алкогольной кардиомиопатии, это:
- электрокардиография (ЭКГ) – графическая фиксация биоэлектрических потенциалов сердца. Является главным методом диагностики при данной патологии. На ЭКГ выявляют нарушения ритма и признаки органического поражении миокарда, которые могут сигнализировать про токсическую природу заболевания;
- суточное мониторирование по Холтеру – графическая фиксация биоэлектрических потенциалов сердца на протяжении 24 часов. Позволяет обнаружить изменения биоэлектрических потенциалов, которые не были выявлены при проведении ЭКГ;
- велоэргометрия – проведение электрокардиографического исследования после физической нагрузки (кручения педалей). Назначается при отсутствии противопоказаний и критических проявлений заболевания;
- эхокардиография – УЗИ сердца. С помощью этого метода исследования изучают состояние коронарных артерий и клапанного аппарата, выявляют гипертрофию и дилатацию миокарда, снижение скорости кровотока, определяют давления в камерах сердца. Метод привлекается для дифференциальной диагностики кардиомиопатии и перикардитов (воспаления сердечной сумки);
- рентгенография органов грудной клетки – при этом определяются признаки увеличения камер сердца, иногда расширение восходящей аорты. Метод привлекается для изучения состояния крупных сосудов и выявления патологических новообразований. Также с его помощью можно заподозрить развитие клапанных пороков сердца.
Лабораторные методы исследования являются дополнительными в диагностике алкогольной кардиомиопатии. Это:
- общий анализ крови – при прогрессировании данного заболевания определяются признаки анемии (уменьшение количества эритроцитов и гемоглобина);
- биохимический анализ крови – уменьшение количества общего белка, изменение соотношения белковых фракций (альбуминов, глобулинов и других);
- анализ газового состава крови – отмечается увеличение количества углекислого газа и снижение уровня кислорода.
Как влияет этанол на сердце?
Сегодня некоторые компании утверждают, что в небольшом количестве алкоголь не вреден, а даже полезен для организма. Действительно ли это так?
Многочисленные исследования доказали мифичность такого предположения, что алкоголь несет явную пользу сердцу. На самом деле, количество употребленного алкоголя прямо пропорционально тяжести проявлений, связанных с теми или иными заболеваниями сердечно-сосудистой системы и других органов. В частности, нередко на фоне приема алкоголя отмечается повышение артериального давления и, как только больной перестает злоупотреблять алкогольными напитками, АД снижается или вовсе нормализуется.
Вред алкоголя для сердца подтвержден следующими исследованиями:
- Канадские ученые на протяжении 11 лет наблюдали более чем за 3 тыс. мужчин, которым было 35-79 лет. У всех пациентов до начала исследования не определялись какие-либо болезни сердца и сосудов. По результатам было установлено, что в контрольной группе было больше инсультов, возникающих на фоне употребления алкоголя. Если у больного дополнительно определялся сахарный диабет или фиксировалось запойное состояние, тогда опасное влияние этанола в несколько раз увеличивалось.
- В другом исследовании участвовала служба скорой помощи. На основе предоставленных ею статистических данных было определено, что во многих случаях алкоголь стал причиной мерцательной аритмии.
Таким образом получается, что этанол негативно действует на организм и на сердечно-сосудистую систему в частности. В значительных дозах может приводить к мерцательной аритмии, инфарктам, кардиомиопатии. При этом нет минимальной дозы алкоголя, в которой он был бы полностью безопасен, поэтому желающим быть здоровыми стоит от алкогольных напитков отказаться вовсе.