Главная » Болезни сердца или кардио болезни » Электрическая альтернация сердца
Май 11, 2020 Нет комментариев
Электрическая альтернация – это широкое понятие, который описывает изменение сердечного ритма в направлении, амплитуде и длительности любого компонента формы ЭКГ (т.е. P, PR, QRS, R-R, ST, T, U). Состояние было впервые описано Хирингом в 1909 году и далее детализированное сэром Томасом Льюисом в 1910 году как происходящее «либо когда сердечная мышца в нормальном состоянии, но частота сердечных сокращений очень быстрая либо когда имеются серьезные сердечные заболевания, а сердечный ритм в норме».
Кальтер и Шварц впервые определили электрические альтернации на ЭКГ в 1948 году. Электрические альтернации следует отличать от механических альтернаций (например, альтернирующий пульс), хотя оба они могут сосуществовать вместе.
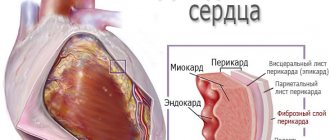
Патофизиология
Патофизиологические механизмы, которые приводят к электрическим альтернациям, можно разделить на 3 категории: (1) нарушения реполяризации (ST, T, U комплексов), (2) нарушения проводимости и рефрактерности (P, PR, QRS комплексов) и (3) альтернации сердечного движения. Действительной электрической альтернацией является реполяризация или аномалия проводимости волокон Пуркинье или миокарда.
Считается, что клеточный механизм за электрическими альтернациями обусловлен неправильным уровнем кальция, либо нарушенным высвобождением, нарушенным обратным захватом кальция саркоплазматическим ретикулумум. Электрические альтернации, связанные с сердечным ритмом, являются редкими, поскольку сердце колеблется по отношению к стенке грудной клетки и электродам, с периодом, вдвое превышающим частоту сердечных сокращений.
Основные характеристики и изменения ЭКГ
Зубец P
С анализом P-волн нередко связаны следующие вопросы:
- Имеются ли P-волны?
- Если да, то каждая ли P-волна сопровождается комплексом QRS?
- P-волны выглядят нормально? (продолжительность проверки, направление и форма)
- Если нет, есть ли какая-либо предсердная активность, например, пилообразная базовая линия → волны флаттера / хаотическая базовая линия → фибриллирующие волны / плоская линия → вообще нет активности предсердий?
Нюанс расшифровки ЭКГ: Если P-волны отсутствуют и есть нерегулярный ритм, это может спровоцировать фибрилляцию предсердий.
Интервал P-R
Интервал P-R должен составлять от 120 до 200 мс (3-5 небольших квадратов)
Продолжительный интервал PR составляет более 0,2 секунды. Его наличие может быть связано с атриовентрикулярной задержкой (АВ-блокадой).
Сердечная блокада первой степени
Сердечная блокада первой степени включает фиксированный длительный интервал PR (более 200 мс).
Сердечная блокада второй степени (тип Mobitz 1)
Если интервал PR медленно возрастает, тогда происходит сбрасываемый комплекс QRS, что соответствует АВ-блокаде тип Mobitz 1.
Сердечная блокада второй степени (тип Mobitz 2)
Если интервал PR фиксирован, но есть понижение изолинии, тогда говорят об АВ-блокаде тип Mobitz 2, при это должна уточняться частота падающих ударов, например, 2:1, 3:1, 4:1.
Сердечная блокада третьей степени (полная блокада сердца)
Если P-волны и комплексы QRS полностью не связаны, это имеет место третья степень АВ-блокады.
Советы по запоминанию типов блокады сердца
1. Чтобы запомнить представленные степени АВ-блокад, полезно визуально воспринять анатомическое расположение блокады в проводящей системе сердца: 1.1 АВ-блокада первой степени возникает между синоатриальным узлом (СА-узло) и АВ-узлом (то есть внутри предсердия). 1.2 АВ-блокада второй степени (Mobitz I) определяется на уровне АВ-узла. Это единственный отрезок проводящей системы сердца, который имеет способность переводить поступающие импульсы с большей скорости на меньшую. Mobitz II — возникает после АВ-узла в пучке Гиса или волокнах Пуркинье. 1.3 Третий уровень АВ-блокады возникает ниже по отношению к АВ-узлу, что приводит к полной блокировке проводимости импульсов.
Сокращенный интервал PR
Если интервал PR короткий, это означает одну из двух вещей:
- P-волна исходит из более близкого участка по отношению к АВ-узлу, поэтому проводимость занимает меньше времени (СА-узел не находится в фиксированном месте, а некоторые предсердия меньше других!).
- Импульс предсердий добирается до желудочка быстрее, вместо того, чтобы медленно проходить через стенку предсердия. Это может быть вспомогательный путь, связанный с дельта-волной. Подобная ЭКГ нередко наблюдается у больных с синдромом Вольфа-Паркинсона-Уайта.
QRS комплекс
Существует несколько характеристик комплекса QRS, которые необходимо оценить:
- Ширина.
- Высота.
- Морфология.
Ширина QRS комплекса
Ширина может быть описана как узкая (NARROW, менее 0,12 секунды) или широкая (BROAD, более 0,12 секунды).
Узкий комплекс QRS возникает, когда импульс проводится по пучку Гиса и волокна Пуркинье в желудочки. Это приводит к хорошо организованной синхронной деполяризации желудочков.
Широкий комплекс QRS возникает, если есть аномальная последовательность деполяризации — например, желудочковая эктопия, когда импульс медленно распространяется по миокарду из очага возбуждения в желудочке. При эктопии предсердий чаще всего определяется узкий комплекс QRS, потому что импульс проходит по нормальной системе сердечной проводимости. Аналогично, блокада ответвлений приводит к широкому QRS, потому что импульс быстро попадает в один желудочек по внутренней системе проводимости, а затем медленно распространяется по миокарду в другой желудочек.
Высота QRS комплекса
Описывается как маленькая (SMALL) и высокая (TALL).
Малые желудочковые комплексы определяются при высоте ниже 5 мм в основных отведениях или менее 10 мм в грудных отведениях.
Высокие QRS комплексы чаще всего указывают на гипертрофию желудочков (хотя изменения могут быть связаны с конституцией человека, например, с больи ростом). Существует множество алгоритмов для измерения гипертрофии желудочка, в основном левого, среди которых чаще всего используется индекс Соколова-Лиона или индекс Корнелла.
Морфология QRS комплекса
В ходе расшифровки ЭКГ оцениваются отдельные элементы комплекса QRS.
- Дельта-волна
Появление дельта-волны является признаком того, что желудочки активируются раньше, чем обычно. Ранняя активация с последующим медленным распространением импульса по миокарду вызывает невнятный всплеск QRS-комплекса. При этом наличие дельта-волны не позволяет однозначно говорить о синдроме Вольфа-Паркинсона-Уайта. В таких случаях для подтверждения должны быть определены тахиаритмии в сочетании с дельта-волнами.
- Q-волна
Изолированные волны Q могут определяться в нормальном состоянии. Патологическая волна Q составляет более 25% от размера волны R, которая следует за ней, или более 2 мм в высоту и более 40 мс в ширину. Иногда достаточно увидеть волны Q на различных отведениях ЭКГ, чтобы получить доказательство о предыдущем инфаркте миокарда.
Q-волны (V2-V4), с инверсией T-волны, могут указывать на предыдущий передний инфаркт миокарда.
- R- и S-волны
Для R-волны характерна прогрессия в грудных отведениях (начиная маленьким в V1 и заканчивая большим в V6). Переход от волны S>R к R> S должен происходить в отведениях V3 или V4. Плохая прогрессия (т. е. S> R до ведущих V5 и V6) может быть признаком предыдущего ИМ. Также иногда определяется у людей очень большого роста из-за особенностей расположения.
- J точечный сегмент
J-точка — это когда S-волна соединяет сегмент ST. Эта точка может быть повышена, в результате чего сегмент ST, который следует за ним, также поднимается и тогда говорят о “высоком взлете”.
Высокий взлет (или доброкачественная ранняя реполяризация) — это нормальный вариант ЭКГ, который вызывает много различных негативных толкований, поскольку в основном смотрят на высоту сегмента ST.
Важные особенности:
- Доброкачественная ранняя реполяризация отмечается в основном в возрасте до 50 лет (у людей старше 50 лет чаще встречается ишемия, которая должна быть подозреваемой в первую очередь).
- Как правило, J-точка сочетается с увеличением ST во многих отведениях, что делает ишемию менее вероятной.
- Зубцы T также повышаются (в отличие от STEMI, то есть инфаркта миокарда, когда зубец T остается неизменным, а сегмент ST поднимается).
- Изменения, связанные с доброкачественной реполяризацией, со временем практически не меняются, в отличие от инфаркта миокарда, поскольку во время STEMI будут наблюдаться изменения через неделю-две и более.
Сегмент ST
Сегмент ST является частью ЭКГ, находящейся между концом волны S и началом волны T. У здорового человека этот сегмент сопоставим с изоэлектрической линией, которая ни повышенная, ни пониженная. Аномалии сегмента ST исследуются с целью исключения патологии.
Элевация сегмента ST
Высота ST считается значительной, когда она превышает 1 мм (1 маленький квадрат) в двух и более смежных отрезках стандартных отведений или более 2 мм в двух и более грудных отведениях. Подобное чаще всего связано с острым крупноочаговым инфарктом миокарда.
Депрессия сегмента ST
О депрессии сегмента ST говорят в том случае, когда наблюдается его снижение относительно изолинии более чем на 0,5 мм в двух и более смежных отведениях, что указывает на ишемию миокарда.
Зубец T
Образование зубцов T связано с реполяризацией желудочков.
Высокие зубцы T
Зубцы T считаются высокими, если они:
- Более 5 мм в стандартных отведениях.
- Более 10 мм в грудных отведениях (те же критерии, что и в случае с “маленькими” комплексами QRS).
Высокие зубцы T могут быть связаны с:
- Гиперкалиемией.
- Острым инфарктом миокарда.
Перевернутые зубцы T
Зубцы T обычно инвертируются в V1, то есть в первом грудном отведении, также инверсия в стандартном III отведении является нормальным вариантом.
Инвертированные зубцы T в других отведениях являются неспецифическими признаками широкого круга заболеваний:
- Ишемии.
- Блокады волокон Пуркинье.
- Легочной эмболии.
- Гипертрофии левого желудочка (в боковых отведениях).
- Гипертрофической кардиомиопатии (широко распространенная).
- Генерализованный патологический процесс.
При расшифровке ЭКГ может добавляться комментарий относительно распределения инверсии зубцов T, например. передний / боковой / задний.
Двухфазность зубцов T
Двухфазные зубцы Т имеют два пика и могут указывать на ишемию и гипокалиемию.
Плоские зубцы T
Другой неспецифический признак, который может собой указывать на ишемию или дисбаланс электролитов.
Зубец U
Зубцы U имеют отклонение более 0,5 мм после того, как зубцы T лучше всего определяются в грудных отведениях V2 или V3.
Зубцы становятся более крупными при замедлении ритма (брадикардии). В классических случаях U-волны определяются при различных дисбалансах электролитов, гипотермии или проведении антиаритмической терапии с помощью таких препаратов, как дигоксин, прокаинамид или амиодарон.
Электрические альтернации желудочковых комплексов
Альтернации реполяризации могут быть дополнительно подклассифицированы как альтернативы T-волны и альтернативы ST-сегмента. Альтернации Т-волны связаны с быстрыми изменениями сердечного ритма или продлением интервала QT. Длительный интервал QT является причиной полиморфной желудочковой тахикардией (необычного типа полиморфной ЖТ); поэтому альтернации Т-волны являются возможным предшественником полиморфной ЖТ.
Сообщалось, что при альтернации Т-волны наблюдается синдром удлиненного интервала QT, дисбаланс электролитов (например, гипокальциемия, гипокалиемия, гипомагниемия), гипертрофическая кардиомиопатия, алкогольная кардиомиопатия, застойная сердечная недостаточность и острая легочная эмболия. Альтернации Т-волны также наблюдаются после сердечной реанимации. Наиболее важно то, что присутствие T-волновой альтернации может быть использовано в качестве показателя желудочковых тахиаритмических событий, таких как внезапная сердечная смерть, устойчивая желудочковая тахикардия, фибрилляция желудочков и остановка сердца.
Альтернации ST-сегмента представляет чередующиеся уровни сегмента ST, как правило при наличии ишемии миокарда. Сообщалось о вазоспастической стенокардии, остром инфаркте миокарда, неваскулярной стенокардии, во время физических нагрузок, при чрескожной транслюминальной коронарной ангиопластике и после субарахноидального кровоизлияния. Альтернации ST-сегмента во время острой ишемии связаны с возникновением желудочковой аритмии, включая желудочковую тахикардию и фибрилляцию желудочков.
Нарушения проводимости представляют собой чередование распространения импульса вдоль любой из анатомических структур, участвующих в передаче электрического импульса. Проводящие альтернации можно наблюдать при установлении миокардиальной ишемии, фибрилляции предсердий, синдрома Вольфа-Паркинсона-Уайта, ревматических заболеваниях сердца, острой легочной эмболии, ушибе миокарда и дисфункции левого желудочка.
Они могут проявляться на ЭКГ как чередование Р-волны, QRS-комплекса, интервала PR, интервала R-R или любой их комбинации. QRS альтернации при узкой комплексной тахикардии является показателем ортодромической атриовентрикулярной реципрокной тахикардии.
Электрические альтернации, связанные с сердечным движением, обусловлены чередованием положения сердца относительно регистрирующих электродов. Наиболее распространенным основным заболеванием является увеличенный перикардиальный мешок; однако не все перикардиальные эффузии приводят к электрические альтернациям.
Присутствие перикардиальной болезни и общих электрических альтернаций (P, QRS и T-волна) часто предполагает сердечную тампонаду, но полные электрические альтернации наблюдается только у 5-10% больных, имеющих сердечную тампонаду. Сердечное движение у больных с гипертрофической кардиомиопатией также может приводить к электрическим альтернаиям этого типа.
ЭКГ 12. Поворот сердца верхушкой вперед
10 мм/мВ 50 мм/с
ЧСС = 68 в мин. Эл. ось 42°- нормальная. P−Q
= 0,180 с.
P
= 0,105 с.
QRS
= 0,089 с.
Q−T
= 0,374 с. Синусовый ритм. Вольтаж удовлетворительный. Нормальное положение электрической оси сердца. Поворот сердца верхушкой вперед.
ЭКГ 13. Поворот сердца верхушкой назад
10 мм/мВ 50 мм/с
ЧСС = 82 в мин. Эл. ось S
I-
S
II-
S
III.
P−Q
= 0,172 с.
P
= 0,108 с.
QRS
= 0,107 с.
Q−T
= 0,342 с. Синусовый ритм. Вольтаж удовлетворительный. Поворот сердца верхушкой назад. Неполная блокада правой ножки пучка Гиса. Неспецифические нарушения внутрижелудочковой проводимости.
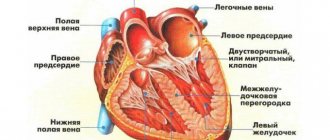
ГИПЕРТРОФИЯ И УВЕЛИЧЕНИЕ КАМЕР СЕРДЦА
Гипертрофия левого предсердия
— продолжительность волны Р
увеличена (0,12 с и более), зубец
Р
расщеплен в отведениях I, II и aVL;
— изменена конечная (отрицательная) составляющая зубца Р
в отведении V1 — углублена и расширена (превышает 0,04 с).
Вспомогательный критерий — ось волны Р
во фронтальной плоскости отклонена влево на +15° и менее.
Гипертрофия правого предсердия
— амплитуда волны Р
— 2,5 мм или более в отведениях II, III и aVF, продолжительность волны
Р
не изменена;
— начальный положительный компонент волны Р
в отведении V1 составляет 1,5 мм и более.
Вспомогательный критерий — расположение оси волны Р
во фронтальной плоскости под углом +75° или более.
Гипертрофия левого желудочка
(амплитудные признаки) в сочетании с изменениями сегмента ST
−
T
или без таковых (критерии применимы к пациентам старше 40 лет):
— индекс Соколова−Лайона более 35 мм (сумма амплитуд зубца S
в отведении V1 и зубца
R
в отведениях V5 илиV6); или амплитуда зубца
R
в отведении aVL больше 11 мм;или сумма амплитуд зубца
R
в отведении I и зубца
S
в отведении III больше 25 мм;или индекс Левиса превышает 17 мм: (амплитуда зубца
R
в отведении I минус амплитуда зубца
S
в отведении 1) + (амплитуда зубца
S
в отведении III минус амплитуда зубца
R
в отведенииIII).
Дополнительные признаки:
— явления перегрузки левого желудочка;
— увеличение времени достижения зубцом R
пика (времени внутреннего отклонения) до 0,05 с и более в левых грудных отведениях;
— изменения в левом предсердии.
Гипертрофия правого желудочка
— отклонение оси QRS
вправо (при отсутствии других причин);
— амплитуда зубца R
больше, чем амплитуда зубца
S
в отведении V1;
— амплитуда зубца R
в отведении V1 больше или равна 7 мм;
— желудочковый комплекс в форме qR
в отведении V1;
— соотношение R
:
S
в отведениях V5 или V6 менее или равно 1.
Дополнительные признаки:
— увеличение времени достижения пика зубцом R
(времени внутреннего отклонения) в отведении V1 до или свыше 0,035 с;
— депрессия сегмента S
T и инверсия волны
Т
в правых грудных отведениях;
— амплитуда зубца S
в отведении V1 менее 2 мм.
Диагностика
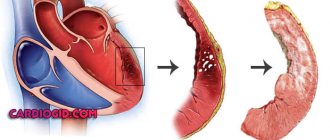
Прямые лабораторные исследования по выявлению первичной базовой этиологии электрических альтернаций. Назначаются соответствующие лабораторные анализы, которые включают в себя анализ крови на ферменты, характерные для ишемии миокарда и инфаркта, а также анализы уровня кальция, калия и магния в сыворотке крови, при подозрении на электролитный дисбаланс. При установлении большого перикардиальной эффузии могут потребоваться лабораторные исследования, направленные на поиск злокачественных новообразований.
Рентгенография грудной клетки
Рентгенограмма грудной клетки может обнаружить увеличенное сердце, а также вероятность кардиомиопатии или большой перикардиальный выпот.
Наличие симптома Вестермарка или горба Хэмптона могут указывать на легочную эмболию как на причину электрической альтернации.
Эхокардиография
Эхокардиография назначается в отношении больных с полными электрическими альтерациями (P, QRS и Т-волн) для диагностики перикардиального выпота.
Эхокардиография также необходима для диагностики на гипертрофическую кардиомиопатию, алкогольную кардиомиопатию или застойную сердечную недостаточность.
Электрокардиограмма при поворотах сердца вокруг продольной оси
8 июня 2009
При повороте сердца вокруг продольной оси по часовой стрелке (если смотреть со стороны верхушки) правый желудочек выходит вперед и вверх, а левый – назад и вниз.
Такая позиция является вариантом вертикального положения оси сердца.
На ЭКГ при этом появляется глубокий зубец Q в отведении III, а изредка и в отведении aVF, что может симулировать признаки очаговых изменений в заднедиафрагмальной области левого желудочка.
Одновременно в отведениях I и aVL выявляется выраженный зубец S (так называемый синдром QIII SI). В отведениях I, V5 и V6 отсутствует зубец q. Переходная зона может смещаться влево. Эти изменения бывают также при остром и хроническом увеличении правого желудочка, что требует соответствующей дифференциальной диагностики.
На рисунке представлена ЭКГ здоровой женщины 35 лет астенического телосложения. Жалоб на нарушение функций сердца и легких нет. В анамнезе заболеваний, способных обусловить гипертрофию правого сердца, нет. При физикальном и рентгенологическом обследовании патологических изменений сердца и легких не выявлено.
На ЭКГ отмечается вертикальное положение предсердного и желудочкового векторов. Â P = +75°. Â QRS = +80°. Обращают на себя внимание выраженные зубцы q наряду с высокими зубцами R в отведениях II, III и aVF, а также зубцы S в отведениях I и aVL.
Переходная зона в V4-V5.
Указанные особенности ЭКГ могли бы дать основания для определения гипертрофии правых отделов сердца, но отсутствие жалоб, данные анамнеза, результаты клинического и рентгенологического исследований позволили исключить это предположение и счесть ЭКГ вариантом нормы.
Поворот сердца вокруг продольной оси против часовой стрелки (т. е. левым желудочком вперед и вверх), как правило, сочетается с отклонением верхушки влево и является довольно редким вариантом горизонтального положения сердца.
Для этого варианта характерен выраженный зубец Q в отведениях I, aVL и левых грудных наряду с выраженными зубцами S в отведениях III и aVF. Глубокие зубцы Q могут имитировать признаки очаговых изменений в боковой или передней стенке левого желудочка.
Переходная зона при этом варианте обычно смещена вправо.
Типичным примером этого варианта нормы может служить представленная на рисункеЭКГ больной 50 лет с диагнозом: хронический гастрит. На данной кривой зарегистрирован выраженный зубец Q в отведениях I и aVL и глубокий зубец S в отведении III.
«Практическая электрокардиография», В.Л.Дощицин
В ряде случаев варианты нормальной ЭКГ, связанные с различным положением оси сердца, ошибочно интерпретируют как проявление той или иной патологии.
В связи с этим мы прежде всего рассмотрим «позиционные» варианты нормальной ЭКГ.
Как уже было сказано выше, у здоровых людей возможно нормальное, горизонтальное или вертикальное положение электрической оси сердца, что зависит от телосложения, возраста и…
Нормальную ЭКГ при горизонтальном положении электрической оси сердца нужно отличать от признаков гипертрофии левого желудочка. При вертикальном положении электрической оси сердца зубец R имеет максимальную амплитуду в отведениях aVF, II и III, в отведениях aVL и I регистрируется выраженный зубец S, который возможен и в левых грудных отведениях. ÂQRS = + 70° – +90°. Такая…
Поворот сердца верхушкой кзади сопровождается появлением глубокого зубца S1 в отведениях I, II и III, а также в отведении aVF. Может наблюдаться также выраженный зубец S во всех грудных отведениях со сдвигом переходной зоны влево. Этот вариант нормальной ЭКГ требует дифференциальной диагностики с одним из вариантов ЭКГ при гипертрофии правого желудочка (S-тип). На рисунке приведена…
Синдром преждевременной, или ранней, реполяризации относится к сравнительно редким вариантам нормальной ЭКГ. Главным признаком этого синдрома является подъем сегмента ST, который имеет своеобразную форму выпуклой книзу дуги и начинается с высоко расположенной точки J на нисходящем колене зубца R или на конечной части зубца S. Зазубрина в месте перехода комплекса QRS в нисходящий сегмент ST…
Своеобразные изменения ЭКГ наблюдаются у лиц с декстрокардией. Они характеризуются противоположным по сравнению с обычным направлением основных зубцов.
Так, в отведении I выявляются отрицательные зубцы Р и Т, главный зубец комплекса QRS отрицательный, нередко регистрируется комплекс типа QS.
Могут отмечаться глубокие зубцы Q в грудных отведениях, что может дать повод для ошибочной диагностики крупноочаговых изменений…
Источник: https://www.medkursor.ru/biblioteka/electrocardiography/normal/7064.html
Электрические альтерации на ЭКГ
ЭКГ – является основным исследованием, с помощью которого обнаруживаются электрические альтернации. Любые компоненты электрических сигналов могут демонстрировать альтернации.
Типичная электрическая альтернация QRS. Обратите внимание, что вольтаж QRS низкий.
ЭКГ – это основное исследование, по которому обнаружены электрические альтернативы. Любые или все компоненты электрических сигналов могут демонстрировать альтернативы (см. Следующие изображения).
Суправентрикулярная тахикардия с альтернациями. Обратите внимание на фазовый характер морфологии QRS, особенно в полосе отведения V1.
ЭКГ с высоким разрешением со спектральным анализом может обнаруживать альтернации в диапазоне амплитуды микровольт. Это подробное исследование является эффективным при диагностике альтернаций Т-волн как предшественника эпизодов желудочковой тахиаритмии.
Регулярный амбулаторный ЭКГ-мониторинг Т-волновых альтернаторов с использованием динамического, неспектрального, модифицированного скользящего среднего анализа может быть полезен для стратификации риска для аритмий.
Альтернации T-волны лучше всего можно увидеть на отведении V2. Альтернации T-волны могут быть обнаружены с помощью имплантируемых кардиовертеров-дефибрилляторов (ИКД).
Процедуры
Электрические альтернативы в результате большого перикардиального выпота должны полностью растворяться после истечения эффузии. Перикардиоцентез необходимо выполнить в условиях сердечной тампонады.
В отдельных случаях может быть назначена катетеризация сердца для дальнейшего обследования больных с подозрением на вазоспастическую или неваскулярную стенокардию.
Механизм процессов
Pq интервал – это параметр при расшифровке электрокардиограммы, который позволяет врачу грамотно оценить скорость передачи электрического импульса от водителя ритма к предсердиям и желудочкам. Этот импульс передается благодаря атриовентрикулярному соединению, которое выступает в роли «передатчика» между зонами сердца.
Коротким pq интервал считается тогда, когда он составляет менее 0,11 секунд. Норма ЭКГ для pq интервала находится в диапазоне до 0,2 с.
Когда интервал увеличивается, это свидетельствует о проблемах в проводимости внутри атриовентрикулярного соединения. Если он укорачивается, значит, импульсы проходят слишком быстро. В результате развиваются некоторые формы аритмий или тахикардия.
Синдром clc относят к случаям, когда изменения внутри сердечной мышцы достаточно выражены. В то же время имеет место дополнительный пучок электрической проводимости (пучок Джеймса). Именно по нему происходит выброс дополнительных импульсов.
Лечение
Прямое обращение к коррекции основной причины электрических альтернации. Например, инфаркт миокарда следует лечить с использованием стандартных методов (к примеру, рассмотреть тромболитическую терапию или PTCA). Синдром удлиненного интервала QT можно лечить прекращением приема провоцирующих препаратов или коррекцией метаболических нарушений.
Хирургия
Большинство заболеваний, которые вызывают действительные электрические альтернации, не требуют хирургического лечения. Легочная эмболэктомия может потребоваться для лечения серьезных закупорок легочных артерий. Левосторонняя цервикоторакальная симпатическая ганглионэктомия может потребоваться больным с врожденным синдромом удлиненного интервала QT, у которых наблюдаются эпизоды обмороков, несмотря на медикаментозную терапию. Периодические выпоты перикарда могут лечиться с помощью перикардиэктомии.
Диета
Никаких особых диетических ограничений не требуется, кроме тех, которые требуются при лечения основной болезни (например, ограничение соли при сердечной недостаточности).
Никакие конкретные ограничения активности не требуются, кроме тех, которые требуются при лечении основной болезни (например, избегание стресса и тяжелых физических упражнений для больных с врожденным синдромом QT, для предотвращения аритмии).
(1 votes, average: 2,00 out of 5)
Укорочение интервала pq на ЭКГ — причины развития, диагностика патологии, возможные риски
Сердечно-сосудистые заболевания – распространенная причина смерти среди населения нашей страны.
В большинстве случаев трагичный исход можно предупредить, если своевременно проводить диагностику и лечить найденные патологии.
Однако самостоятельно прочитать результаты электрокардиограммы непросто, да и делать это лучше хорошему кардиологу. Что же обозначает укорочение интервала pq на результатах ЭКГ? Нужна ли какая-то помощь?
Определение понятий
К счастью, большинство людей, ощущая неполадки в работе сердца, обращаются к врачам за консультацией. Различные виды аритмий, в том числе учащенный или неравномерный пульс, развиваются из-за сбоев в работе проводящей системы сердца. Эти отклонения от нормы можно увидеть на электрокардиограмме.
Отклонения в работе проводящей системы сердца практически всегда влияют на интервал pq. В большинстве случаев развивается синдром укороченного интервала.
Под синдромом укороченного интервала pq понимается уменьшение промежутка передачи импульса от предсердий к желудочкам через атриовентрикулярное соединение.
Под эту характеристику попадают такие состояния:
- синдром Вольфа-Паркинсона-Уайта,
- синдром Клерка-Леви-Кристеско (или синдром clc).
Чтобы лучше понять, в чем суть патологии, стоит рассмотреть, что же происходит внутри, когда ЭКГ отражает такую картину.
Механизм процессов
Pq интервал – это параметр при расшифровке электрокардиограммы, который позволяет врачу грамотно оценить скорость передачи электрического импульса от водителя ритма к предсердиям и желудочкам. Этот импульс передается благодаря атриовентрикулярному соединению, которое выступает в роли «передатчика» между зонами сердца.
Коротким pq интервал считается тогда, когда он составляет менее 0,11 секунд. Норма ЭКГ для pq интервала находится в диапазоне до 0,2 с.
Когда интервал увеличивается, это свидетельствует о проблемах в проводимости внутри атриовентрикулярного соединения. Если он укорачивается, значит, импульсы проходят слишком быстро. В результате развиваются некоторые формы аритмий или тахикардия.
Синдром clc относят к случаям, когда изменения внутри сердечной мышцы достаточно выражены. В то же время имеет место дополнительный пучок электрической проводимости (пучок Джеймса). Именно по нему происходит выброс дополнительных импульсов.
Отличия синдрома и феномена
Специалисты в области кардиологии выделяют синдром clc и феномен. Чем отличаются эти два диагноза?
СЛС-феномен не угрожает жизни пациента. Человек просто должен периодически посещать кардиолога, тщательно следить за питанием, образом жизни, избегать вредных привычек, стрессов и переживаний. Хотя интервал pq и укорочен, человек не испытывает практически никаких симптомов и этот диагноз не влияет на его самочувствие.
Синдром СЛС наоборот, может быть чрезвычайно опасным для жизни пациента.
Дело в том, что помимо изменений, которые отражает электрокардиограмма, у человека может проявляться ряд опасных симптомов, таких как пароксизмальная тахикардия, чаще всего, наджелудочковая.
Важно! Если пациенту с синдромом грамотно и вовремя оказать скорую медицинскую помощь, приступ можно купировать. В тяжелых случаях больному грозит внезапный смертельный исход, связанный с остановкой сердца.
Причины развития укороченного интервала pq
причина развития данной патологии – врожденная предрасположенность. По сути, это одна из форм врожденной патологии. Вот только проявит она себя, или нет, во многом зависит от жизни человека.
Единственное отличие между здоровым сердцем и сердцем с синдромом – присутствие внутри сердечной мышцы дополнительного электропроводящего пучка.
Он может долгие годы никак себя не проявлять, но иногда патология диагностируется еще в младенческом возрасте.
В некоторых случаях аритмические проявления из-за дополнительного пучка начинают появляться в периоды активного роста и в подростковом возрасте.
Провоцирующие факторы
Все же образ жизни влияет на вероятность развития осложнений. Точных причин специалистам определить не удается, однако, как показывает статистика, есть группа факторов, при действии которых пароксизмальная тахикардия возникает чаще всего.
Спровоцировать усугубление состояния и развитие симптомов может следующее:
- тяжелые физические нагрузки и подъем тяжестей,
- частое посещение саун и бань,
- постоянные психоэмоциональные стрессы,
- гипертоническая болезнь,
- переедание,
- алкоголизм,
- вредные привычки,
- склонность употреблять продукты в очень горячем виде,
- воздействие контрастных температур на организм,
- роды,
- сильный кашель.
Симптомы возникают не всегда, но если они развились, то требуют диагностики и внимания врача.
Симптоматика пароксизмальной тахикардии
Симптомы развиваются периодически и носят характер приступов. В промежутки между ними пациент чувствует себя, как обычно, и никаких аномальных ощущений не испытывает.
Внимание! Если частота сердцебиения не превышает 120 ударов в минуту, причин для беспокойств нет. Но когда она достигает 180 и более ударов, важно постоянно следить за своим состоянием.
При наличии провоцирующих факторов могут появиться такие симптомы:
- приступы развиваются внезапно, без видимых причин,
- человек чувствует сильное сердцебиение, которое причиняет ему дискомфорт,
- появляется сильная слабость и быстрая утомляемость,
- на коже выступает пот,
- конечности охлаждаются,
- кожа на лице либо краснеет, либо бледнеет,
- пациент испытывает ощущение нехватки кислорода, которое может сопровождаться страхом смерти,
- возникает жжение в зоне сердца, чувство сдавленности в области грудины.
Внимание! Если появились некоторые из вышеописанных симптомов, чтобы предотвратить развитие осложнений, необходимо обратиться в больницу, а лучше вызвать скорую помощь.
Диагностические мероприятия
После очного осмотра врач может рекомендовать дополнительное обследование. По симптомам точно установить патологию невозможно. Проводится электрокардиография, УЗИ сердца, чреспищеводное ЭФИ. Какие именно процедуры нужны, решает врач.
Получив результаты кардиограммы, врач обратит внимание на разные сегменты, в том числе на интервал pq. На основании полученных данных он может поставить диагноз и назначить лечение.
Трудно прогнозировать состояние пациента с укорочением интервала pq на ЭКГ. Если нет симптоматики пароксизмальной тахикардии, пациент здоров, а видны только изменения на ЭКГ, прогноз благоприятен.
Лучший совет при данной патологии – бережно относиться к своему здоровью и периодически проходить профилактическое обследование у хорошего кардиолога. Так можно вовремя заметить негативные изменения на результатах электрокардиограммы и предпринять соответствующие меры.
Загрузка…
Источник: https://dlja-pohudenija.ru/serdcze/diagnostika/kakovy-prichiny-ukorocheniya-intervala-pq-na-kartine-ekg-diagnostika-i-postanovka-diagnoza