Что это за заболевание?
Синдром Кавасаки — генерализованное воспаление сосудов с аутоиммунной, т. е. возникающей из-за собственного иммунитета, природой. Иногда его также называют синдромом мукокутанного лимфоузла или узелковым периартериитом.
Суть заболевания заключается в повреждении артерий и вен среднего и меньшего диаметра, которое приводит к развитию аневризм, стенозов, кровоизлияний.
Заболевание было описано в монографии Томисаку Кавасаки в 1967 году, в честь него позже и было дано название.
Он определил группу больных детей с одинаковыми симптомами:
- кожной сыпью;
- долгой лихорадкой;
- двусторонним конъюнктивитом;
- увеличением шейных лимфоузлов;
- отеками.
Первое время патология носила название «кожно-слизисто-лимфатического синдрома», но в 1970 году были также выявлено поражение коронарных сосудов.
Пик заболеваемости синдромом Кавасаки приходится на 12-24 месяцев жизни, но зарегистрированы проявления и в возрасте до 5 лет. В России и странах СНГ патология встречается очень редко, чаще всего встречается в Японии.
У взрослых синдром Кавасаки регистрируется в единичных случаях, потому заболевание относится к педиатрии и считается исключительно детским. Во взрослом возрасте протекает схожим образом, его тяжесть зависит от первичной инфекции.
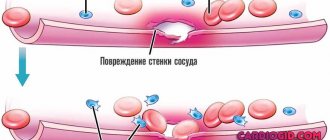
Установлено, что главным звеном патогенеза является реакция антител к эндотелиальным клеткам и вирусам. Антитела поражают сосуды и вызывают воспалительные процессы в среднем слое стенки, вызывая развитие некрозов гладкой мускулатуры.
Этот процесс приводит к образованию аневризм и разрывов, которые могут сопровождаться инфарктами и инсультами. Чаще всего поражаются сердечные, подкожные, почечные, подмышечные, околояичниковые артерии.
Болезнь Кавасаки всегда сопровождается лихорадкой — температура около 40 градусов может держаться все течение болезни, потому организм испытывает сильное истощение. А также сильно воспаляются артерии глаза, что приводит к конъюнктивиту. Особенность его течения — всегда двустороннее проявление.
Постоянные кровотечения из-за разрыва аневризм могут спровоцировать побочное развитие ДВС-синдрома с образованием большого количества тромбов и последующим массивным кровоизлиянием. Ревматологический прогноз в данном случае будет неутешителен.
Прогноз
При раннем лечении можно ожидать быстрое восстановление после острых симптомов, а риск возникновения аневризмов коронарных артерий значительно снижается. При отсутствии лечения острые симптомы болезни Кавасаки самоограничены (т.е. пациент со временем выздоравливает), но риск поражения коронарных артерий значительно возрастает. В целом, около 2% пациентов умирают от осложнений васкулита.
Вскоре после первоначального лечения с ИГВВ может произойти рецидив симптомов. Это обычно требует повторной госпитализации и повторного лечения. Лечение ИГВВ может вызвать аллергические и неаллергические острые реакции, асептический менингит (воспаление мозговых оболочек), гиперволемию (увеличение объёма циркулирующей крови и плазмы) и, редко, другие серьезные реакции.
В целом, опасные для жизни осложнения, возникающие в результате терапии синдрома Кавасаки, чрезвычайно редки, особенно по сравнению с риском отсутствия лечения.
Возможные причины патологии
Причина возникновения синдрома Кавасаки установлена не до конца. Большая распространенность заболевания в Японии и его редкая встречаемость за пределами азиатского региона позволяет говорить о возможной генетической предрасположенности.
Принцип наследования предрасположенности также выяснен не до конца. Статистически, примерно у 10% людей, предки которых перенесли болезнь Кавасаки, также диагностируется это заболевание.
Ревматология — раздел медицины, изучающий соединительную ткань, выделяет обязательное влияние инфекции вирусной или бактериальной природы.
Возбудители:
- Вирус Эпштейна-Барра.
- Парвовирус.
- Риккетсии.
- Герпес.
- Спирохеты.
- Стафилококки.
- Стрептококки.
Сам синдром Кавасаки не заразен для остальных людей, но передаться может бактерия или вирус, ставший причиной его проявления. Поэтому при общении с ребенком, следует использовать меры предосторожности: перчатки, марлевую маску.
Симптомы и признаки
У заболевания имеется полная и неполная форма. Общим для них является стойкая лихорадка, с температурой тела малыша в 39-40 градусов, которая длится более 5 дней.
Для точного определения разновидности смотрят на следующие обязательные признаки:
- Двусторонний конъюнктивит.
- Изменения слизистых носоглотки, рта и языка («клубничный», ярко выраженного цвета, язык), трещины губ, гиперемия щек, покраснение горла.
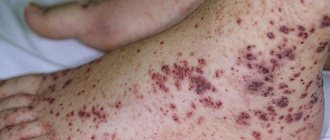
- Локальные эритемы на ладонях и стопах, плотные отеки, отшелушивание кожи на пальцах.
- Ярко красная крапивница, без корочек и пузырьков.
- Набухание лимфоузлов в области шеи, без отделения гноя.
При наличии всех признаков врачами диагностируется полная форма болезни, при отсутствии 2-3 из представленного списка — неполная.
Вот как они выглядят на фото:
Остальная симптоматика может присутствовать, но она не является обязательной для постановки точного диагноза.
Ее можно разделить на следующие виды:
- Кожные проявления, поражения опорно-двигательного аппарата.
- Проявления на слизистых.
- Поражения сердца и сосудов.
Проявления на коже, в суставах
На поверхности тела заболевание выражается макулярной сыпью и волдырями.
Появляются они по причине разрушения кровеносных сосудов. Располагаются обычно на туловище или конечностях, могут возникать в паховой области и подмышках — местах наибольшего трения кожи.
Со временем на поверхности кожи образуется эритема — сильное покраснение, которое отмечается болезненностью. Частые места появления — подошвенная поверхность рук и ног. Сильное уплотнение ограничивает двигательную активность пальцев.
Аневризмы сосудов и их разрушение влияет на суставы. Внутрисуставные кровотечения, артралгия, артриты проявляются в трети случаев. Суставной синдром длится до одного месяца, после чего следует стойкая ремиссия с восстановлением двигательной активности.
Проявления на слизистых оболочках
Зачастую повреждается слизистая глаз и полости рта. На глазах это выражается конъюнктивальным кровотечением, развивается конъюнктивит. Они постоянно красные, отлично видны прожилки крови.
Особые изменения претерпевает язык. Из-за лопающихся сосудов может проявиться клубничный или малиновый цвет сосочковой поверхности языка, который представлен на фото ниже:
На слизистых оболочках щек и деснах отмечаются кровотечения, имеются симптомы воспаления в глотке — покраснение, увеличение гланд, возможно развитие гнойной ангины. Губы трескаются и кровоточат.
Симптомы со стороны сердечно-сосудистой системы
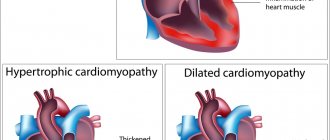
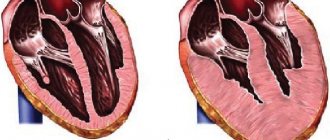
Синдром Кавасаки опасен поражением сердца: в коронарных артериях образуются аневризмы, ухудшается кровоснабжение, возникает ишемия миокарда.
Нередко проявляется миокардит с тахикардией, болезненностью в сердце, аритмическими расстройствами. При отсутствии терапии возможно развитие острой сердечной недостаточности с высокой вероятностью летального исхода.
Реже возникают: перикардит, аортальная и митральная недостаточность. Возможен дефект трискупидального клапана, проблемы с легкими из-за нарушения сердечной деятельности.
Общая информация
Болезнь (синдром) Кавасаки — острое многосистемное воспалительное заболевание кровеносных сосудов (васкулит), поражающее чаще всего младенцев и детей младшего возраста. Заболевание может характеризоваться высокой температурой, воспалением слизистых оболочек рта и горла, красноватой кожной сыпью и отеком лимфатических узлов (лимфаденопатией).
Кроме того, у лиц с болезнью Кавасаки может развиться воспаление артерий, транспортирующих кровь к сердечной мышце (коронарный артериит), связанное с расширением или выпуклостью (аневризмой) стенок пораженных коронарных артерий, воспаление сердечной мышцы (миокардит) и/или другие симптомы и осложнения.
Синдром Кавасаки является основной причиной приобретенных болезней сердца у детей. Хотя причина болезни неизвестна, широко распространено мнение, что она вызвана инфекцией или аномальной иммунной реакцией на инфекцию.
Стадии течения болезни
Синдром Кавасаки у детей протекает в 3 стадии:
- Острая, в течение первых 10 дней.
- Подострая, в течение 2-3 недель.
- Период выздоровления, от месяца до двух лет.
Острая стадия начинается с резкого подъема температуры (гипертермии) до 39-40 градусов, с перемежающимся характером. Высокая температура сохраняется в течение всего острого периода.
На фоне лихорадки происходит увеличение шейных и грудных лимфоузлов, имеется симптоматика общего интоксикационного синдрома — рвота, слабость, диарея, боли в области печени. В острый период возникает конъюнктивит.
Подострая стадия характеризуется появлением эритемы, высыпаний. Некроз медиального слоя приводит к образованию аневризм, развивающееся кровотечение вызывает тромбоз. Эта стадия опасна развитием поражения сердечно-сосудистой системы. Высыпания на коже проходят к ее концу, кожа начинает шелушиться, спадает проявление конъюнктивита.
Этап выздоровления характерен постепенным восстановлением сосудов. Длительность зависит от массивности поражения, количества аневризм. Скорость восстановления зависит от того, как быстро было начато лечение.
Как проводится диагностика?
Кроме обычного осмотра, которого зачастую достаточно для того, чтобы диагностировать патологию, назначают анализы и инструментальные исследования.
Анализы
Помочь в определении патологии помогает:
- Анализы крови и мочи.
- Исследование спинномозговой жидкости.
Само заболевание не имеет каких-либо специфических маркеров как на клиническом, так и на биохимическом исследовании крови. Установить болезнь Кавасаки можно с помощью суммации факторов.
В общем анализе крови будет наблюдаться анемия, тромбоцитоз, рост СОЭ. Биохимия покажет большое количество иммуноглобулинов, серомукоидов. В моче обнаруживается белок и лейкоциты.
Исследование спинномозговой жидкости позволяет определить функциональное состояние мозга, исключить развитие менингита. Это важно, поскольку при несвоевременной диагностике менингита велик риск необратимых поражений спинного и головного мозга с последующей смертью.
Дополнительно проводят коагулограмму, что служит дифференциальным методом обследования для исключения ДВС-синдрома.
Исследования
Для определения состояния органов, и особенно сердца, проводят:
- ЭКГ.
- ЭхоКГ.
- Рентген органов грудной клетки;
- Ангиографию.
ЭКГ показывает тахикардию, начальные признаки ишемии, аритмию. Важно на данном этапе исключить острую сердечную недостаточность. ЭхоКГ позволяет узнать состояние перикарда и стенок сердца, плотность клапанов.
Диагностика сердечных поражений занимает одно из главных мест в лечении этого заболевания, поскольку ранняя терапия позволяет предотвратить неприятные последствия.
Ангиография позволяет оценить состояние коронарных сосудов, обнаружить аневризмы и тромбозы. Дополнительно могут назначить УЗИ почек — это является мерой для предотвращения почечной недостаточности из-за повреждения артерий.
Методы лечения
Синдром Кавасаки не предполагает возможного оперативного лечения, также, как и специфичной терапии.
Лечение медикаментами направляется на устранение симптомов и, в ряде случаев — подавление аутоиммунных процессов.
Иммуноглобулины
Основной метод — введение иммуноглобулинов, которые предотвращают процесс разрушения кровеносных сосудов. Главный показатель достаточности дозы — снижение температуры в первые несколько часов после введения. Если его не отмечается, то проводят повторную инъекцию до получения результата.
Наилучший результат иммуноглобулины показывают в первые 10 дней развития, поскольку они помогают предотвратить поражение сосудов.
Аспирин
Вторым лекарственным средством является ацетилсалициловая кислота, или аспирин.
Препарат входит в группу нестероидных противовоспалительных средств и препятствует агрегации тромбоцитов. Особенным плюсом является его низкая токсичность для детей.
При падении температуры дозу снижают до уровня профилактической, с введением других антикоагулянтов.
Аспирин разжижает кровь, что помогает не допустить появления тромбов
Параллельно ведется терапия основного инфекционного осложнения — антибиотики, противовирусные препараты. Бактериофаги показывают хорошую эффективность на этапе восстановления, но до него они способны спровоцировать иммунный ответ и обострить ситуацию.
Для подавления аутоиммунных процессов могут применяться кортикостероиды, однако их применение при лечении синдрома Кавасаки является спорным моментом.
Некоторые исследователи указывают на возможный вред кортикостероидов из-за их способностей вызывать развитие аневризм и отрицательного влияния на свертывающую систему крови.
Аспирин
Большая дозировка препарата показана в первые пять дней для профилактики образования тромбов.
Аспирин – это также действенное противовоспалительное средство.
Вещество разжижает кровь, уменьшает уровень воспалительного процесса, понижает температуру.
В последующие 2-3 месяца средство прописывается в целях профилактики.
Насморк – типичное проявление простудного заболевания. Зеленые сопли у новорожденного – не очень хороший признак, так как такой цвет мокроты может свидетельствовать о микробном или гнойном поражении.
О целесообразности применения Тержинана при грудном вскармливании вы можете почитать в этой теме.
Возможные осложнения
Главным возможным последствием синдрома Кавасаки у маленьких детей является инфаркт миокарда. Множественные аневризмы в коронарных артериях приводят к повреждению сердца и его ишемии. Предотвращение этих патологий — основная задача, поскольку острая сердечная недостаточность почти всегда приводит к смерти.
Тромбозы могут привести к нарушениям в головном мозге, почках.
Инсульты и почечная недостаточность — также довольно частое осложнение. Для их предотвращения проводят терапию антикоагулянтами.
Постоянные кровотечения и ослабленный иммунитет могут привести к септическому шоку. Он несет осложнения для сердца и легких, является предвестником для развития ДВС-синдрома. Недопущение последнего также является отдельной задачей для врачей.
Прогноз к выздоровлению
В абсолютном большинстве случаев прогноз положительный. Общий курс лечения длится в среднем 3 месяца. Смертность от болезни Кавасаки составляет порядка 1-3%, в основном от тромбоза сосудов и их последующего разрыва или инфаркта миокарда.
Около 20% пациентов, перенесших заболевание приобретают необратимые изменения стенок коронарных сосудов, что в будущем становится причиной атеросклероза, ишемии сердца и повышенного риска инфаркта миокарда.
Этому способствуют курение и гипертония. Все больные обязательно должны находиться под постоянным наблюдением кардиолога всю жизнь и хотя бы раз в 5 лет проводить полное обследование сердца и коронарной системы.
Можно ли исправить асимметрию лица у младенца? Ответ узнайте прямо сейчас.