Зачем нужны
Каждый способ – важен для определения ишемии, отличия ее от других сердечных нарушений.
Обследования показаны при:
- подтверждении заболевания при подозрении на стенокардию;
- установке диагноза;
- обнаружении риски развития осложнений со стороны сердечно-сосудистой системы;
- оценке успешности терапии;
- прогнозе последствий и осложнений.
Полученные результаты позволяют оценить состояние пациента и стадию нарушения.
Стабильная стенокардия (напряжения)
В зависимости от порога физической нагрузки, при котором возникает болевой синдром, выделяют четыре функциональных класса (ФК) стабильной стенокардии.
| Функциональный класс | Характеристика |
| ФК-I | приступы возникают редко, при значительной, чрезмерной нагрузке |
| ФК-II | болевые приступы отмечаются при быстрой ходьбе на расстояние более 300 м или при подъеме более чем на один этаж по лестнице. Провоцирующими факторами являются: холодная ветреная погода, стресс, курение. Неблагоприятными являются первые часы бодрствования, когда отмечается физиологическое повышение частоты сердечных сокращений, уровня артериального давления, активация тромбоцитов, снижение антифибринолитической способности (циркадианный ритм стенокардии) |
| ФК-III | боли при ходьбе на расстояние 150-300 м или при подъеме на один этаж лестницы обычным шагом. |
| ФК-IV | боль возникает при минимальных физических нагрузках, а также в покое. |
Анамнез
Перед тем, как определить ишемическую болезнь сердца врач должен изучить анамнез. В первую очередь необходимо выслушать жалобы больного.
При типичном виде стенокардии характерное проявление – дискомфорт за грудиной. Это сжимающая, давящая, жгучая боль, которая возникает в одном месте. В состоянии покоя или после применения нитроглицерина симптомы проходят.
Нужно уточнить, когда появился болевой синдром, принимал ли пациент лекарственные препараты. Следует исключить патологии в анамнезе, которые уменьшают уровень кислорода в миокарде. Например, лихорадка, гипертиреоз, чрезмерные эмоциональные нагрузки.
Также проводимые анализы при ИБС назначают в случае:
- тахикардии;
- аортального порока;
- гипертрофической кардиомиопатии.
Сопутствующая анемия, воспалительные и хронические нарушения легких, гипертония, синдром апноэ снижают поступление кислорода в организм. Специалист опрашивает больного на наличие вредных привычек, употребление алкоголя.
Влияние на проблемы сердечной работы оказывают недавно перенесенные вирусные, инфекционные болезни. Также следует исключить генетическую предрасположенность.
Стенокардия – классификация, причины, симптомы, диагностика, лечение
Стенокардическая боль (грудная жаба) представляет собой патологию, которая является вариантом ишемической болезни сердечной мышцы (ИБС), и проявляется кардиалгическими приступами, возникающими на фоне кислородного голодания миокарда.
Если болевые ощущения инициируются физическими нагрузками, тогда врачи говорят о стенокардической болезни напряжения. В случаях, когда боли за грудиной развиваются во сне или во время отдыха, речь идет о патологии покоя.
Кроме этого, существует еще стабильная и нестабильная стенокардия.
В настоящее время для полной характеристики стенокардии классификация используется самая разная.
В своей практике врачи кардиологи предпочитают применять классические ее варианты, которые имеют единственный стандарт по всему земному шару.
Впервые возникшая стенокардия напряжения
Диагноз ставится после появления первых в жизни приступов, продолжающихся от 4 до 6 недель. В это время производится наблюдение за состоянием больного, и по истечении трех месяцев делается заключение о переходе впервые возникшей стенокардии в нестабильную или прогрессирующую форму.
В международном классификаторе болезней ВОЗ последняя ревизия классификации ИБС была проведена в 1995 году, но эта версия до сих пор остается актуальной.
Симптомы стенокардии напряжения
Стабильная стенокардия напряжения
На функциональные классы ИБС не подразделяется, вместо этого современная классификация ИБС предполагает более подробную постановку диагноза, где именно стабильная стенокардия напряжения делится на группы по такому показателю, как толерантность пациента к физическим нагрузкам. Существует 4 класса:
- I функциональный класс — при этом диагнозе повседневная физическая активность не противопоказана больному, а возникновение боли в сердце возможно лишь при длительной тренировке или иной другой тяжелой физической нагрузке.
- II функциональный класс — нагрузка ограничена не в полной степени, а приступ стенокардии начинается, когда нужно пройти более 500 метров или подняться выше одного лестничного пролета;
- III функциональный класс — больному становится тяжело пройти меньше полукилометра или подняться на 1 этаж, так как этих условий достаточно для начала приступа;
- IV функциональный класс называется тяжелой степенью этой формы ИБС. Малейшая нагрузка служит поводом для начала приступа.
Прогрессирующая стенокардия напряжения
Об этом виде можно говорить в следующих случаях:
- боли возникают чаще и не связаны с физическими нагрузками, или возникают при меньшей активности, чем ранее;
- привычные дозы медикаментов не купируют приступ;
- отмечается иная симптоматика — может появиться тошнота и рвота, ощущение удушья;
- меняется локализация болей;
- приступы становятся более продолжительными и мучительными для больного.
Очень важно сразу распознать прогрессирующую стенокардию и обратиться к специалисту для назначения новых препаратов. Необходимо осознавать, что такая форма нестабильна и относится к предынфарктному состоянию, поэтому привычных лекарств может оказаться недостаточно для купирования приступа.
Спонтанная стенокардия напряжения
Ее еще называют «вазоспастическая» или «Принцметала» по фамилии изучавшего ее ученого, также встречаются определения «вариантная» и «особая».
Встречается она довольно редко и характеризуется неожиданным возникновением спазма коронарной артерии, не связанным с физиологическими нагрузками. Проявляется чаще ночью или ранним утром и длится недолго — несколько минут.
Основная причина ее возникновения — наличие атеросклеротических бляшек у больного.
Классификация Браунвальда
Классификация по Браунвальду применяется относительно нестабильной формы стенокардии, как варианта течения хронической ИБС. Нестабильная стенокардия по Браунвальду относительно основных характеристик болевых ощущений имеет три функциональных класса:
- 1 класс – включает в себя стенокардические болевые ощущения напряжения, стенокардию, которая впервые возникла, прогрессирующий вид недуга и тяжелые формы заболевания при отсутствии стенокардии покоя на протяжении последних двух месяцев.
- 2 класс — представлен стенокардией покоя, а также подострой формой болезни, которые последний раз проявлялись на протяжении месяца, но не в последние 2 сутки перед обследованием.
- 3 класс – стенокардия покоя и острая форма заболевания, а также грудная жаба покоя, которая имела место в последние 2 сутки.
Относительно основного фактора, который спровоцировал развитие приступа, стенокардия по Браунвальду делится:
- Класс А – болезнь, которая возникла вторично, независимо от коронарного фактора, и была спровоцирована такими заболеваниями, как анемия, гипоксия, интоксикация бактериального, вирусного, токсического генеза.
- Класс В – собственно первичная стенокардическая боль, спровоцированная нарушениями коронарного кровообращения.
- Класс С – грудная жаба, возникшая после перенесенных острых форм ИБС (инфаркта миокарда) на протяжении двух недель после их развития.
Анализы
Лабораторные исследования крови помогают определить наличие факторов, которые повышают риск развития патологий ССС, и их причины.
Список лабораторной диагностики:
- общий анализ крови (особое внимание сосредотачивают на определении гемоглобина);
- биохимический;
- липидный спектр;
- уровень глюкозы;
- определение содержания креатинина.
Если обнаружены признаки ИБС, то дополнительно могут направить на забор крови на тропонины. При подозрении на наличие заболевания необходимо исследовать уровень гормонов. Дополнительно проводят нагрузочный тест с глюкозой.
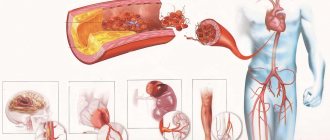
Инфаркт миокарда
Инфаркт миокарда — форма ИБС, которая развивается вследствие длительной ишемии и характеризующаяся некрозом отдельных участков сердечной мышцы. Классификация ИБС делит эту форму на две обширные группы.
Трансмуральный инфаркт (крупноочаговый), при котором поражается весь мышечный слой одной из стенок сердечной мышцы. Более опасен, чем другие виды ИБС. Смертность больных до сих пор остается на высоком уровне — до 30% от всех госпитализированных;
Мелкоочаговый инфаркт имеет значительно более благоприятный прогноз и отличается меньшим поражением сердечной мышцы. В случае этой формы ИБС отмечаются мелкие очаги некротизированной ткани сердца, но и они могут перейти в более обширное поражение и трансформироваться в крупноочаговый инфаркт.
Как возникает инфаркт миокарда
ЭКГ и Эхо КГ
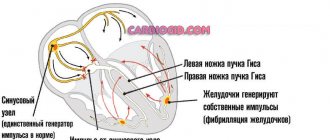
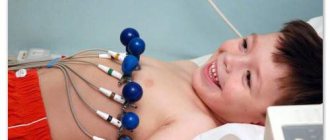
Диагностика ишемической болезни сердца обязательно состоит из ЭКГ. В состоянии покоя отсутствуют характерные показатели. Поэтому запись делают при возникновении болевого синдрома. При этом будет наблюдаться смещение сегмента ST горизонтально вниз.
Если ЭКГ проводят в состоянии покоя, на графике будут отображаться последствия инфаркта миокарда, который был перенесен пациентом в прошлом. Также выявляются нарушения ритма и проводимости сердца. Полученные данные важны для диагностики и правильной терапии.
ЭхоКГ при ИБС назначают в основном, чтобы удостоверится в ее наличии, а не других болезней. Диагностика показана при:
- посторонних шумах;
- сердечной недостаточности;
- перенесенном инфаркте.
Частично изменяемые факторы риска ИБС
К патологическим состояниям, которые способствуют развитию и прогрессированию атеросклероза, относятся:
- Дислипидемия – высокий уровень холестерина, насыщенных жиров, понижение содержания липопротеинов высокой плотности.
- Гипертония – высокое давление приводит к гипертрофии миокарда, что нарушает коронарный кровоток.
- Сахарный диабет – дефицит инсулина вызывает повышение содержания глюкозы и холестерина в крови.
- Нарушение свертывания крови – повышение фибриногена и скорости агрегации тромбоцитов ускоряют тромбообразование.
- Ожирение – наиболее опасно абдоминальное, так как оно сочетается с нарушением чувствительности к инсулину, повышением давления и уровня холестерина в крови.
- Инфекции – отмечено развитие атеросклероза после перенесенного герпеса, хламидиоза, цитомегаловирусной болезни, а также при наличии постоянных очагов инфекции (тонзиллит, периодонтит).
Рекомендуем прочитать о постинфарктном кардиосклерозе. Вы узнаете о причинах и симптомах заболевания, классификации, осложнениях, диагностике и лечении. А здесь подробнее об осложнениях инфаркта миокарда.
Пробы с нагрузкой
Одним из вариантов обследования – ЭКГ. Когда пациент находится в спокойном состоянии, изменения не отображаются.
Для этого используют разные нагрузки, чтобы добиться частоты пульса. Поэтому рекомендуют пробу-ЭКГ с физической нагрузкой. Данный метод считается первоначальным в диагностике стенокардии.
Он проводится в стационарных условиях на велотренажере. Нагрузку добавляют постепенно, а диагност контролирует показатели на мониторе. При возникновении характерных симптомов, тест считается положительным.
Если нет возможности провести пробу, диагносты проводят чреспищеводную электростимуляцию. В процессе процедуры вводят тонкий зонд в пищевод. С его помощью миокард стимулируют электрическими импульсами, которые приводят к учащенному сердцебиению.
Еще одна методика – стресс-ЭхоКГ. При развитии ишемии изначально наблюдается снижение миокарда, а потом изменения наблюдаются в кривой. Метод считается информативным, но технически сложным.
Изначально делают обычные анализы при ИБС, а потом добываются учащенного сердцебиения с помощью лекарственных препаратов и оборудования – велоэргометра, тредмила.
Диагностические меры
После анализа жалоб пациента и составления истории болезни. Затем нужно сдач общие анализы крови и мочи. Предварительный диагноз ИБС можно подтвердит ли исключить, сделав анализ крови на холестериновые бляшки. Затем кардиолог направляет на комплексную аппаратную диагностику.
При ИБС и стенокардии пациенту могут рекомендовать следующие диагностические меры:
- УЗИ сердца (эхокардиография) – назначают для установления степени поражения сердечных артерий;
- коронарная ангиография – делается с целью прослеживания процессов в сосудах, изучения динамики кровообращения, а также оценки состояния их внутренних стенок;
- ЭКГ Холтера. Это исследование заключается в круглосуточном наблюдении за работой сердца с помощью специально прибора (пациент носит портативный регистратор, фиксирующий состояние органа при различных нагрузках);
- Компьютерная томография – делается, чтобы уточнить диагноз, если клиническая картина при стенокардии похожа на признаки других патологий;
- Беговой тест – исследование, которое позволяет изучить реакцию организма на различные виды физической активности.
Компьютерные исследования
Данное обследование основано на рентгенологическом обследовании сердца. Обычно проводят мужчинам и женщинам в возрасте 45-55 лет. Также направляют пациентов с нетипичным болевым синдромом, сомнительными показателями нагрузочной пробы.
позволяет исключить миокардит, кардиомиопатию.
Коронароангиография – главный способ диагностики ишемии. Кроме этого предоставляет возможность определить эффективную терапию. Учитывая результаты, назначают метод лечения – медикаментозный или хирургический.
Суть проведения состоит в ведении контрастного вещества в кровоток, которое не проходит сквозь закупорки в сердце и сосудах. Результаты анализов при ИБС для кардиолога необходимы.
Модифицируемы факторы риска ишемической болезни
Половина из всех заболеваний вызвана неправильным образом жизни, а для кардиологической группы этот показатель еще выше. Поэтому устранимые факторы риска ИБС являются самой перспективной категорией, их ликвидация ощутимо понижает частоту поражения сердца и сосудов.
Есть такие причины, которые не зависят от человека напрямую (генетика, экология, возраст, уровень медицины), но после исключения вредных привычек можно перевести болезнь в более легкую форму и избежать осложнений.
Пищевые привычки
В основе нарушения обмена жиров в организме лежит употребление продуктов, которые содержат большое количество холестерина и других насыщенных жиров. Это в первую очередь животные продукты:
- жирные сорта баранины, свинины, говядины;
- субпродукты (мозги, печень, почки, легкое, сердце);
- колбаса, сосиски и сардельки;
- яйца;
- сливочное масло, жирные сливки;
- рыбные консервы в масле, скумбрия, карп;
- полуфабрикаты мясные, готовый фарш.
Их употребление приводит к накоплению в клетках печени холестерина. При этом снижается образование особых рецепторов, захватывающих жиры из крови. Поэтому атерогенные липиды остаются в сосудистом русле и фиксируются на стенках артерий. Снижение доли жирного мяса в рационе помогает замедлить закупорку просвета сосуда, а, следовательно, увеличить продолжительность и качество жизни.
Помимо этого, нужно ввести в ежедневное меню такие продукты, которые помогают вывести избыток насыщенных жирных кислот из организма и предотвратить жировую дистрофию печени. К ним относятся пищевые волокна, содержащиеся в овощах и фруктах, отрубях и злаках, а также ненасыщенные жиры растительного масла, рыбы, морепродуктов. Самое полезное сочетание – отварная рыба с зеленью и салат из свежих овощей с растительным маслом.
Курение
На состояние сосудов и свертывающей системы крови оказывают негативное влияние не только никотин, но и огромное количество химических соединений табачного дыма. Их действие проявляется таким образом:
- стимуляция рецепторов адреналина;
- увеличение потребности клеток миокарда в кислороде;
- повышенная возбудимость сердечной мышцы;
- нарушение ритма и риск фибрилляции мышечных волокон;
- понижение транспорта и усвоения кислорода из-за соединения гемоглобина с · низкая концентрация в крови липопротеинов высокой плотности;
- высокий риск образования тромбов.
Отказ от курения или снижение количества выкуриваемых сигарет помогает нормализовать кровоток и питание тканей сердца, головного мозга, конечностей, восстанавливает легочную и почечную ткань.
Стресс
Выброс в кровь гормонов надпочечников при воздействии психоэмоционального раздражителя наиболее опасно для людей, чья реакция относится к поведенческому типу А. Он назван еще коронарным, так как риск атеросклероза и инфаркта у таких лиц возрастает даже в молодом возрасте. Основные признаки:
- стремление конкурировать и доминировать;
- нетерпимость к чужому мнению;
- жестокость, агрессивность, вспышки гнева;
- постоянная спешка, нехватка времени.
Для нейтрализации таких черт характера часто требуется помощь психолога, овладение техниками релаксации, выделение в режиме дня достаточного времени для отдыха.
Алкоголь
Хотя имеются доказательства пользы от умеренного приема алкогольных напитков для состояния сосудов, но их нельзя рекомендовать для предотвращения атеросклероза из-
за такого влияния на организм:
- повышение артериального давления;
- риск нарушения ритма сердца и внезапной остановки сердца;
- привыкание с необходимостью повышения дозы.
Максимальная доза этанола составляет 30 г в день не более 2 раз в неделю. Это количество содержится в бокале вина или 70 г крепких напитков. Нужно учитывать, что на женщин спиртное действует сильнее, поэтому нужно еще тщательнее контролировать объем принятого алкоголя.
Недостаток движений
Частота ишемии миокарда при низком уровне физических нагрузок в два раза выше, чем у тех, кто ведет активный образ жизни. Оптимальные занятия для профилактики ИБС должны быть такими:
- частота в неделю – 4 или 5 раз;
- регулярные, без длительных перерывов;
- длительность 30 минут (в них по 5 — 10 минут отводится на разминку и заключительное восстановление);
- частота пульса 50 — 70% от максимума (220 минус возраст);
- при болезнях сердца уровень активности определяется после проб с нагрузкой во время ЭКГ.