Почему это опасно?
Холестерин важен для нашего организма: являясь компонентом клеточной мембраны, он незаменим в синтезе гормонов и транспорте других молекул.
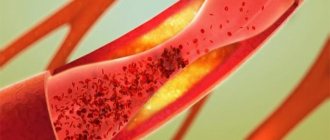
Но повышенный уровень холестерина и других жиров провоцирует развитие атеросклероза, при котором из жиров (липидов), циркулирующих в крови, образуются бляшки. Со временем их может стать настолько много, что просвет сосуда сузится полностью, и возникнут жизненно опасные осложнения, среди которых, например, инфаркт миокарда.
Обратите внимание: вы можете не знать, что у вас повышенный уровень холестерина в крови, так как сама по себе гиперлипидемия симптомов практически не даёт, пока не спровоцирует другие заболевания, такие, как атеросклероз. Другими словами, вы можете отлично себя чувствовать, между тем как патологический процесс прогрессирует.
Вот почему важно проверить, в норме ли ваш холестерин и другие жиры. Сделать это может только специалист. Поэтому не затягивайте с диагностикой, если хотите вовремя предотвратить развитие опасных заболеваний.
Запишитесь на приём прямо сейчас.
Основные характеристики
Ожирение не только портит внешний вид человека, но и становится причиной заболеваний внутренних органов.
- Гиперлипидемия — это группа нарушений, характеризующихся повышением уровня холестерина крови, особенно его фракций ЛПНП и/или триглицеридов.
- Гиперхолестеринемия обычно не дает никаких симптомов.
- Гипертриглицеридемия обычно тоже никак себя не проявляет, но после того, как уровень триглицеридов достигнет 1000 мг/дл, начинают появляться симптомы: ксантомы на коже и панкреатит.
- Считается, что гиперлипидемия наследуется от родителей, но на ее развитие влияют следующие факторы: определенные заболевания и лекарственные препараты, неправильное питание и алкоголь.
- К лекарственным препаратам относят: иммуносупрессоры, тиазидные диуретики, прогестины, ретиноиды, анаболические стероиды, глюкокортикоиды, ингибиторы протеаз, бета-блокаторы.
- К заболеваниям относят: сахарный диабет обоих типов, гипертироидизм, синдром Кушинга, хронические болезни почек, нефротический синдром, холецистит, желчнокаменная болезнь.
- Гиперлипидемия — основной и модифицируемый фактор риска сердечно-сосудистых заболеваний.
- Поэтому цель лечения определяется уровнем холестерина в крови и группой риска, в которой находится пациент. Агрессивное лечение, направленное на достижение минимальных значений холестерина, назначается пациентам, имеющим высокий риск инфарктов и инсультов.
- Статистика показывает, что эффективная терапия по снижению уровня липопротеидов низкой плотности приводит к резкому снижению заболеваемости и смертности как у пациентов с уже имеющейся ишемической болезнью сердца, так и у пациентов с начальными проявлениями гиперхолестеринемии.
Разновидности нарушений
Существует несколько видов классификаций гиперлипидемий. Самая простая – по типу повышения фракции липидов:
- гиперхолестеринемия – повышенное содержание общего холестерина;
- гипертриглицеридемия – увеличение концентрации триглицеридов;
- гиперлипопротеинемия – аномальный уровень липопротеинов;
- гиперхиломикронемия – высокие хиломикроны.
Однако на практике такой подход применить сложно: большинство нарушений протекает с повышением нескольких типов жиров. Поэтому были разработаны более комплексные типирования.
Соленосно международной классификации болезней 10 пересмотра (МКБ-10) гиперлипидемии вместе с другими нарушениями обмена жиров вынесены в отдельную группу – Е78, состоящую из нескольких подгрупп:
- Е78.0 – чистая гиперхолестеринемия;
- Е78.1 – чистая гиперглицеридемия;
- Е78.2 – смешанная гиперлипидемия;
- Е78.3 – другие гиперлипидемии;
- 5. – гиперлипидемия неуточненная.
Типы гиперлипидемий
Липидограмма представляет собой определение большого количества показателей различных фракций липидов и классификация гиперлипидемии основывается на преобладании тех или иных показателей. Существует, как изолированное повышение одной из фракций, так и увеличение всех большого количества показателей, вследствие чего формируются смешанная гиперлипидемия.
Первичная, или наследственная гиперлипидемия, разделяется по этиопатогенетическим принципам ее возникновения на пять типов:
— первый тип гиперлипидемии в настоящее время является редкой патологией, и патогенетический механизм ее возникновения основан на выраженном дефиците активности липазы липопротеиновой фракции, сопровождающееся повышенным содержанием хиломикронов и триглицеридов в плазме. Данная форма гиперлипидемии не имеет отношения к процессу развития атеросклеротических изменений и в большей степени отражается на снижении функции поджелудочной железы. Коррекция этой гиперлипидемии заключается в резком ограничении употребления жиров;
— семейная гиперлипидемия второго типа обусловлена стимулированием процесса образования бета-липопротеидов или замедленным их разрушением, вследствие чего создаются условия для избыточного накопления липопротеидов низкой плотности. Дебют гиперлипидемических изменений приходится на детский возраст, а в юном периоде у большинства пациентов уже имеются признаки развития атеросклеротической болезни сердца. Около 30% случаев семейной гиперлипидемии сопровождается развитием признаков острого нарушения кровообращения в системе коронарных и мозговых крупных артериальных сосудов;
— третий тип гиперлипидемии встречается крайне редко и возникновение его признаков обусловлено содержанием в крови аномального липопротеида. Липидограмма этой категории пациентов претерпевает значительные изменения с преобладанием липопротеидов очень низкой плотности, которые в кратковременные сроки провоцируют образование атеросклеротических бляшек;
— гиперлипидемия четвертого типа, в основу которой входит повышенное содержание в плазме крови триглицеридов, является самой частой формой нарушения липидного обмена. Группу риска по данному заболеванию составляют лица среднего возраста, страдающие дисфункцией поджелудочной железы и хроническими изменениями сосудов крупного калибра;
— патогенетические механизмы пятого типа гиперлипидемии основаны на нарушении процессов разрушения и выведения из организма триглицеридов, поступающих с продуктами питания в избыточном количестве. Дебют заболевания приходится на подростковый период и проявляется в дисфункции поджелудочной железы с последующим развитием признаков .
Причины
Поскольку в ЛПНП содержится 65—75% всего холестерина плазмы, повышение концентрации общего холестерина при нормальной концентрации триглицеридов в крови, взятой натощак, почти всегда отражает повышение содержания холестерина ЛПНП. Изредка повышение уровня общего холестерина вызвано значительным увеличением содержания холестерина ЛПВП. Причиной первичной гиперхолестеринемии может быть моно- или полигенное нарушение.
Семейная гиперхолестеринемия — заболевание с кодоминантным наследованием, вызванное мутациями гена рецептора ЛПНП. Таких мутаций известно уже более 200. Распространенность гетерозиготной формы — 1:500. При семейной гиперхолестеринемии уровень как общего холестерина, так и холестерина ЛПНП повышен на протяжении всей жизни.
Из-за снижения количества рецепторов ЛПНП затруднено удаление апопротеина В ЛПНП. Одновременно печень секретирует больше ЛПОНП и ЛППП, поэтому больше ЛППП вместо связывания с рецепторами печени превращается в ЛПНП. У 75% взрослых людей с семейной гиперхолестеринемией внутри- и внеклеточные отложения холестерина проявляются сухожильными ксантомами, чаще на ахилловом сухожилии и сухожилиях разгибателей пальцев.
При редкой гомозиготной форме семейной гиперхолестеринемии (распространенность 1:1000 000) концентрация холестерина в плазме может превышать 13 ммоль/л (500 мг%), что сопровождается появлением больших ксантелазм, а также сухожильных и плоских ксантом. У таких больных часто уже в детстве развивается тяжелая ИБС.
Это аутосомно-доминантное заболевание фенотипически сходно с семейной гиперхолестеринемией и вызвано заменой аминокислотного остатка в 3500-м положении апопротеина В100. В результате снижается сродство ЛПНП к рецептору ЛПНП и нарушается катаболизм ЛПНП. По распространенности и симптоматике гетерозиготной и гомозиготной форм этот дефект аналогичен врожденному дефекту рецептора ЛПНП.
Обычно умеренная гиперхолестеринемия с концентрацией холестерина в плазме 6,5—9 ммоль/л (240—350 мг%) имеет полигенное происхождение. Считается, что в основе патогенеза этой гиперхолестеринемии лежат избыточное образование и замедленное удаление ЛПНП в результате сочетания множества наследственных и средовых факторов.
Важную роль играют гены, контролирующие метаболизм холестерина и желчных кислот. Тяжесть заболевания зависит от количества насыщенных жирных кислот и холестерина в пище, возраста и физической активности. Уровни триглицеридов и холестерина ЛПВП обычно в норме. Сухожильные ксантомы отсутствуют.
Гиперлипидемия
Повышенное содержаниелипидов —триглидеридов и холестерина — в крови называется гиперлипидемией. Этосостояние часто бывает обусловлено наследственностью.
Различают пять типов наследственной, или первичной гиперлипидемии.
Для гиперлипидемии I типа характерно высокое содержание триглицеридов в крови, в том числе хиломикронов. Это может привести кразвитию панкреатита.
Диагноз «гиперлипидемия II типа» ставится в случаях высокогосодержания в крови липопротеидов низкой плотности.
Уровень триглицеридов в крови может быть либо нормальным (тип Па),либо повышенным (тип Пб). Клинически заболевание проявляетсяатеросклеротическими нарушениями, иногда развивается ишемическая болезнь сердца(ИБС). При таком состоянии у мужчин старше 40 лет и женщин старше 55 лет нередкослучаются инфаркты.
Гиперлипидемией III типа называется повышенное содержание в кровилипопротеидовочень низкой плотности и триглицеридов. Они накапливаются в кровивследствие нарушения превращенияЛПОНП вЛПНП.Этот тип заболевания часто сочетается с различными проявлениями атеросклероза, втом числе с ИБС и поражением сосудов ног. У таких пациентов наблюдаетсясклонность к подагре и сахарному диабету.
Гиперлипидемия IV типа — превышение содержания триглицеридов в кровипри нормальном или слегка повышенном уровне холестерина — является факторомриска атеросклероза, ожирения и легкой формы сахарного диабета.
Гиперлипидемия V типа — неспособность организма использовать ивыводить триглицериды, поступающие с пищей, — может быть какнаследственной, так и обусловленной нездоровым образом жизни (злоупотреблениемалкоголем, неправильным питанием и т. д.). Ишемической болезни сердца при данномтипе гиперлииидемии не наблюдается.
Однако эта классификация не охватывает все возможные варианты отклонений отнормы в содержании липидов и ЛП в плазме крови. В частности, она не учитываетизменения концентрацииЛПВП,пониженное содержание которых является независимым фактором риска развитияатеросклероза и ИВС, а повышенное, наоборот, выполняет роль защитного фактора.
•слишком высокая калорийность или несбалансированность пищевого рациона;
•алкогольная интоксикация;
•сахарный диабет;
•почечная недостаточность;
•прием некоторых лекарств (,оральных контрацептивов, кортикостероидов и т. д.).
Причины развития дислипидемий могут быть врожденными (единичные или множественные мутации, которые обусловливают гиперпродукцию или дефекты высвобождения триглицеридов и липопротеинов низкой плотности или же гипопродукцию или чрезмерное выведение липопротеинов высокой плотности), так и приобретенными. Чаще всего дислипидемия обусловлена сочетанием нескольких факторов.
К основным заболеваниям, способствующим развитию данного патологического процесса, относятся диффузные болезни печени, хроническая почечная недостаточность, гипотиреоз. Дислипидемия часто возникает у пациентов с сахарным диабетом. Причиной является склонность таких больных к атерогенезу в сочетании с повышенной концентрацией в крови триглицеридов и липопротеинов низкой плотности и одновременным снижением уровня липопротеинов высокой плотности. Высокий риск развития дислипидемии имеют больные сахарным диабетом 2 типа, особенно с комбинацией низкого контроля диабета и выраженного ожирения.
К другим факторам риска относятся:
- наличие дислипидемии в семейном анамнезе, т. е. наследственная предрасположенность;
- артериальная гипертензия;
- нерациональное питание (особенно переедание, чрезмерное употребление жирной пищи);
- недостаточная физическая активность;
- избыточная масса тела (особенно ожирение абдоминального типа);
- вредные привычки;
- психоэмоциональное напряжение;
- прием некоторых лекарственных средств (диуретические препараты, иммунодепрессанты и пр.);
- возраст старше 45 лет.
Повышенный уровень холестерина в крови – это, как правило, результат комплекса причин, среди которых обычно выделяют:
- Наследственные заболевания
- Заболевания почек, например, хроническая почечная недостаточность
- Гипертония
- Сахарный диабет
- Болезни печени, например, острые и хронические гепатиты, цирроз печени
- Заболевания поджелудочной железы, например, опухоль, острый и хронический панкреатит
- Сахарный диабет
- Гипотиреоз
- Дефицит соматотропного гормона
- Беременность – повышает количество «плохого» и уменьшает уровень «хорошего» холестерина
- Злоупотребление алкоголем или явный алкоголизм
- Курение
- Нарушения обмена веществ
- Ожирение
- Применение некоторых медикаментов, среди которых оральные контрацептивы, стероидные гормоны, диуретики и ряд других
- Приобретенные хронические заболевания в зрелом и пожилом возрасте
Гравитационная хирургия крови – это новое направление в медицине, куда входят более 30 высокотехнологичных методов, с помощью которых из организма удаляются патологические вещества, изменяются свойства клеток крови и их количество, а лекарственные препараты доставляются непосредственно к очагу заболевания.
В результате такого очищения крови явный эффект лечения гиперлипидемии возникает даже в тех случаях, когда другие методы не помогают.
Правильное питание и здоровый образ жизни – главные условия успешного лечения и эффективной профилактики повышенного холестерина в частности и гиперлипидемии в целом.
Образ жизни
- Неукоснительно соблюдайте диету, назначенную нашими специалистами.
- Занимайтесь спортом, но избегайте чрезмерных нагрузок. Легкий фитнесс или плавание – идеальные варианты.
- Больше никогда не курите и не злоупотребляйте алкоголем, а лучше всего – откажитесь от спиртного совсем, в том числе – от красного вина.
- Спите не меньше 8 часов в сутки.
- Следите за тем, чтобы артериальное давление было в норме.
- Не нервничайте по пустякам, старайтесь радоваться жизни.
- Время от времени очищайте организм от «плохого» холестерина методами. гравитационной хирургии.
Питание
Диету наши специалисты подберут индивидуально – исходя из уровня жиров в вашем организме, а также ваших вкусовых предпочтений. Здесь мы дадим лишь общие рекомендации:
- Исключите из рациона продукты с насыщенными жирами, транс-жирами и холестерином
- Откажитесь от фаст-фуда навсегда
- Каждый день ешьте фрукты и овощи
- Ешьте больше рыбы – сардины, семгу, макрель и лосось. Рыба очень полезна, так как содержит омега-3 жирные кислоты, которые помогают снизить уровень триглицеридов
Обратите внимание: гиперлипидемия – распространенная патология, которую диагностируют у многих людей. Если вы хорошо себя чувствуете и ни на что не жалуетесь, это еще не факт, что уровень жиров в вашем организме в норме.
Поэтому не медлите с визитом к врачу, если хотите избежать серьёзных осложнений.
Сделайте выбор в пользу профессиональной медицины!
КМН
КМН
КМН
ВРАЧИ
Классификация
Классификация липидных нарушений, основанная на изменении профиля липопротеинов плазмы при их электрофоретическом разделении или ультрацентрифугировании, была разработана Дональдом Фредриксоном в 1965[1]. Классификация Фредриксона принята Всемирной организацией здравоохранения в качестве международной стандартной номенклатуры гиперлипидемий.
Редкий тип гиперлипидемии, который развивается при недостаточности ЛПЛ или дефекте в белке-активаторе ЛПЛ — апоС2. Проявляется в повышенном уровне хиломикрон, классе липопротеинов, переносящих липиды от кишечника в печень. Частота встречаемости в общей популяции — 0,1 %.
Наиболее частая гиперлипидемия. Характеризуется повышением холестерина ЛПНП. Подразделяется на типы IIa и IIb в зависимости от отсутствия или наличия высоких триглицеридов.
Классификация гиперлипидемии имеет ряд причин, когда у человека может возникнуть гиперлипидемия.
Дело в том, что наследственность это главная причина гиперлипидемии и также при ней заболевание может проявиться уже в юном возрасте.
Реже всего гиперлипидемия проявляется из-за того, что человек употребляет в пищу много жиров. При таком образе заболевание с высоким уровнем жиров в крови появляется крайне редко, хотя эта причина имеет место быть.
Типы гиперлипидемий и риск развития атеросклероза
- Первая классификация, а точнее тип гиперлипидемия (I) встречается крайне редко. Но при таком виде характерны повышением жиров в крови и также значительным понижением белка-активатора. Также показатели всех составляющих крови могут отходить от нормы.
- Второй тип заболевания гиперлипидемии (II), при такой классификации заболевания характерны повышения холестерина. Но стоит учитывать что вторая классификация этого заболевания делиться на два подтипа, так как при разных подтипах этого заболевания очень часто можно наблюдать разные показатели компонентов в крови.
- (IIa) такой тип заболевания чаще всего возникает из-за неправильного питание. Имеется в виду, что у человека неправильный рацион в котором слишком высокий показатель жиров. При таком подтипе заболевания наблюдается повышение холестерина и также различные показатели прочих компонентов в крови, которые не в норме. Также такой подтип может возникать из-за наследственности. При таких обстоятельствах в основном мутирует ген ЛПНП-рецептора или апоВ. При таком раскладе есть возможность, что и у детей и внуков будет такое заболевание.
- (IIb) такой же тип гиперлипидемии характерен высокой концентрацией триглицеридов. Также такой подтип может возникать из-за наследственности и неправильного питания.
- Третий тип заболевания (III) характерен тем, что помимо того, что показатели крови не являются в норме, так еще и возникают нарушения со стороны функционирования организма. Это связано с тем, что заболевание начинает прогрессировать и таким образом сам организм начинает функционировать неправильно.
- Четвертый тип заболевания (V) очень схож с первым типом, так как имеет такие же симптомы и характеристики. Но дело в том, что при таком типе показатели всех функций организма только усугубляются и также при таки типе могут прогрессировать и другие заболевания, вызваны гиперлипидемией.
Спецпредложения
Скидка на установку внутрижелудочного баллона – 15 %
-15%
Принять участие
Бесплатная консультация у доктора по поводу установки внутрижелудочного баллона
Принять участие
Бесплатная Биоимпедансометрия при первичной консультации по диетологии
Принять участие
Бесплатная первичная консультация при наличии МРТ исследования при обнаружении межпозвонковой грыжи диска
Принять участие
Бесплатная первичная консультация при наличии МРТ исследования при обнаружении межпозвонковой грыжи диска
Принять участие
Почему развивается патология?
Все причины, провоцирующие повышение концентрации жиров можно разделить на 3 группы:
- первичные (врожденные) – различные генные дефекты, которые передаются по наследству;
- вторичные (приобретенные) – заболевания, погрешности образа жизни, лекарственные препараты, вызывающие повышение концентрации одной или нескольких групп липидов;
- алиментарные – связанные с неправильным питанием.
Основные причины возникновения различных видов первичных гиперлипидемий.
| Вид | Причины первичные | Причины вторичные |
| Гиперхолестеринемия (ІІа тип) | Полигенная гиперхолестеринемия |
|
| Семейная гиперхолестеринемия | ||
| Гипертриглицеридемия (І или ІV тип) | Семейная гипертриглицеридемия |
|
| Комбинированная наследственная гиперлипидемия | ||
| Гиперхолестеринемия гипертриглицеридемия (ІІб, ІІІ или V тип) | Семейная смешанная гиперлипидемия |
|
| Семейная дисбеталипопротеинемия | ||
| Тяжелая гипертриглицеридемия в сочетании с умеренной гиперхолестеринемией (хиломикронемия) (І или V тип) | Семейный дефицит липопротеинлипазы |
|
| Семейный апо-С-ІІ-дефицит |
Гиперлипидемия: симптомы
Большинство случаев гиперлипидемии, особенно на начальных стадиях, протекает бессимптомно. Это объясняется особенностями развития патологии. Первое время организм способен компенсировать повышенное содержание жиров. Затем наступает фаза декомпенсации, когда нарушение баланса липидов провоцирует начало развития системных патологий, которые далеко не сразу проявляются клинически.
На прохождение всех перечисленных стадий могут уходить годы. Поэтому часто гиперлипидемия обнаруживается случайно во время планового осмотра или обследования по другому поводу.
Признаки более тяжелых нарушений различны, зависят от природы заболевания. Наследственные формы могут проявляться появлением подкожный опухолевидных образований (ксантом) на различных частях тела, включая веки (ксантелазмы), излишним весом, изменениями структуры сосудов глаза. Симптомы приобретенных гиперлипидемий специфичны для каждого конкретного заболевания.
Отметим ещё раз: ключевая опасность гиперлипидемии заключается в том, что этот патологический процесс сам по себе практически никак не проявляется.
Если вы любите жирную и жареную пищу, не брезгуете фаст-фудом, курите, любите выпить и не очень жалуете спорт, велика вероятность, что у вас повышенный уровень холестерина в крови.
Провертись, чтобы избежать опасных для жизни последствий. Запишитесь на приём к нашим специалистам прямо сейчас.
ЧТО ТАКОЕ ГИПЕРЛИПИДЕМИЯ?
Гиперлипидемия
— это группа заболеваний, которые характеризуются аномально высокими уровнями жиров в крови. Хотя жиры играют жизненно важную роль в метаболических процессах организма, высокое содержание жиров в крови увеличивает риск ишемической болезни сердца.
Две наиболее распространенных разновидности заболевания характеризуются либо высокими уровнями холестерина в крови (гиперхолестерипемия), либо высоким содержанием триглицеридов (гипер-триглицеридемия). Холестерин вырабатывается в основном в печени и затем распространяется кровью с липопротеинами низкой плотности. (Поскольку холестерин и другие жиры не растворяются в воде, они не могут сами переноситься кровью. Липопротеины -частицы, формирующиеся в печени, транспортируют холестерин и другие жиры через кровь.) Холестерин возвращается к печени из клеток организма другим липопротеином с высокой плотностью. Оттуда холестерин выделяется в желчь или в неизмененном виде, или после превращения в желчные кислоты.
Холестерин важен для формирования клеточных мембран и выработки некоторых гормонов, но для этого не требуется употреблять холестерин с пищей, поскольку печень вырабатывает весь необходимый для организма холестерин. Если уровни холестерина в крови высокие, большие количества так называемого «плохого холестерина» могут откладываться в стенках артерий. Эти отложения представляют первую стадию в сужении артерий, называемом атеросклерозом. Поскольку повышенное содержание холестерина в крови не вызывает никаких симптомов, профилактические меры и регулярное измерение давления.
Диагностика
Диагностировать гиперлипидемию помогает анализ крови, который называется липидный профиль. Ничего не ешьте и не пейте за 9-12 часов до забора крови.
Анализ поможет оценить уровень жиров, выявить или исключить характерные для гиперлипидемии изменения цвета сыворотки.
Важно: чтобы максимально обезопасить своё здоровье, анализ на липидный профиль необходимо повторять раз в 5 лет.
Если анализ крови покажет, что у вас повышенный уровень холестерина и других жиров, врач может назначить вам дополнительные диагностические исследования, которое помогут выявить или исключить различные сопутствующие патологические процессы:
- УЗДГ сосудов
- Компьютерная томография
- Ангиография
- Дополнительные лабораторные исследования
Для диагностики гиперлипидемии, определения ее типа человеку достаточно сдать специфический анализ крови из вены – липидограмму. Он позволяет оценить количественное содержание основных фракций липидов (общего холестерина, липопротеидов низкой, очень низкой, высокой плотности, триглицеридов), а также их соотношения.
Второй этап диагностики – установление причины нарушения. Это гораздо более сложная задача, ведь спровоцировать гиперлипидемию могут самые разнообразные факторы. Среди всех возможных причин врач выбирает те, которые наиболее вероятны при имеющейся клинической картине, анамнезе. Диагноз подтверждается инструментальными методами. План обследования пациента может включать:
- общий анализ крови, мочи;
- анализ крови на гормоны щитовидной железы;
- кардиограмму;
- УЗИ органов брюшной полости, сердца, щитовидной железы;
- допплерографию;
- иммунологическое тестирование;
- методы визуальной диагностики (КТ, МРТ, рентген).
После исключения всех возможных причин подозревается наследственная форма патологии. Наличие некоторых ее форм можно подтвердить генетическим тестированием. Если диагноз «наследственная гиперлипидемия» подтверждается, братьям, сестрам пациента, а также их родителям рекомендуется пройти аналогичное тестирование.
Заключительный этап диагностики – оценка опасности нарушения для дальнейшей жизни человека. Один из самых распространенных методик вычисления риска – шкала SCORE. Это специфический инструмент, при помощи которого врач просчитывает вероятность смертельного исхода от сердечно-сосудистых заболеваний, с учетом пола, возраста, показателей систолического артериального давления, концентрации общего холестерина крови пациента.
Дислипидемия по сути является лабораторным показателем, который может быть определен только по результатам биохимического исследования крови.
Для определения вида дислипидемии имеют значение данные семейного анамнеза, объективного осмотра и ряда дополнительных исследований.
Биохимический анализ крови позволяет определить содержание общего холестерина, липопротеинов низкой и высокой плотности, триглицеридов, коэффициент атерогенности. Чтобы получить корректный результат анализа кровь необходимо сдавать в утреннее время натощак, накануне воздержаться от чрезмерных физических нагрузок и употребления жирной пищи.
Дополнительные лабораторные исследования: общий анализ крови и мочи, определение уровня гомоцистеина, глюкозы крови, креатинина, печеночных ферментов, тиреотропного гормона, гомоцистеина, генетическое исследование.
Из инструментальных методов диагностики применяется ультразвуковое исследование кровеносных сосудов.
Диагностика гиперлипидемии
Поскольку гиперлипидемия долгое время не дает никаких симптомов, необходимо регулярно сдавать анализы крови. Рекомендуется проходить такое обследование как минимум каждые 5 лет после достижения возраста в 20 лет.
Анализ крови позволяет увидеть уровень холестерина и всех его фракций. Лечащий врач обязательно сравнит полученные показатели с нормой. По результатам сравнения доктор решит, что необходимо: назначение лекарственных средств, изменение образа жизни или сочетание этих методов лечения. Также по специальной таблице терапевт или кардиолог определит риск развития инфаркта в ближайшие 10 лет.
Анализ крови показывает уровни липопротеидов низкой плотности (ЛПНП, «плохой холестерин»), липопротеидов высокой плотности (ЛПВП, «хороший холестерин»), общего холестерина и триглицеридов. Для снижения риска инфаркта нужно стремиться к:
- ЛПНП менее 130 мг/дл
- ЛПВП более 40 мг/дл для мужчин и более 50 мг/дл для женщин
- Общий холестерин менее 200 мг/дл
- Триглицериды менее 200 мг/дл
Считается, что чем меньше уровень холестерина и триглицеридов, тем лучше.
Особенности лечения
Если риск развития сердечно-сосудистых заболеваний по шкале SCORE составляет менее 5%, гиперлипидемия лечится без применения лекарств. Каждые 5 лет такие пациенты проходят обследования с повторной оценкой состояния. Если риск остается не высоким, схему лечения не меняют.
Люди, получившие по шкале SCORE оценку от 5% и более, также проходят курс немедикаментозной терапии. Если за 3 месяца показатель общего холестерина нормализуется (ниже 5 ммоль/л), лечение продолжают без изменений с обязательной сдачей липидограммы 1 раз/3 месяца. Пациентам, у которых концентрация общего холестерина превышает 5 ммоль/л, показано назначение гиполипидемических средств.
Доказано, что гиперлипидемия начальных стадий во многих случаях хорошо убирается без применения лекарств. Специалисты Европейского общества кардиологов и Европейского общества атеросклероза признали самым эффективным способом снижения уровня липидов диету. Им удалось сформулировать 8 принципов питания, соблюдение которых отлично понижает холестерин, триглицериды, ЛПНП (3).
| Диетический принцип | Реализация |
| Выбор пищи с пониженным содержанием насыщенных жиров, холестерина и замена их продуктами с моно-, полиненасыщенными жирными кислотами | Необходимо есть меньше красного мяса, особенно жирных сортов, сала, топленного животного жира, молочных продуктов с высоким содержанием липидов. Из растительных продуктов – уменьшить потребление пальмового, кокосового масел. Полезными, ненасыщенными жирными кислотами богаты растительные масла, семечки, семена льна, чиа, орехи, рыба жирных сортов, авокадо. |
| Ограничение количества продуктов, богатых простыми сахарами | Кроме очевидных источников сахара (варенье, сладости, сладкая выпечка, мед) существуют скрытые. Следите за количеством съедаемых сухофруктов и выпиваемых фруктовых соков. Они содержат огромное количество сахара. |
| Отказ от транс-жиров | Транс жиры образуются при промышленной переработке растительных масел. В группе риска – маргарин, а также все продукты, изготовленные с его добавлением. Информация о наличии транс-жиров должна быть нанесена на упаковку (раздел пищевая ценность). |
| Увеличение количества продуктов, содержащих пищевые волокна | Цельнозерновые каши, овощи, зелень, фрукты, бобовые – хороший ресурс клетчатки. Обогатить свой рацион пищевыми волокнами можно также за счет отрубей. |
| Ограничение потребление алкоголя | Ежедневное потребление этилового спирта не должно превышать 14 г для женщин, 28 г для мужчин. |
| Обогащение рациона омега-3 жирными кислотами | Авокадо, семена льна, чиа, грецкие орехи и особенно скумбрия, лосось, сельдь, тунец, макрель, анчоус обязательно должны входить в ваш рацион. |
| Регулярное употребление соевого белка | Любые соевые продукты: тофу, вегетарианские котлеты, гуляши, соевое молоко, сами бобы хорошо понижают холестерин |
| Прием пищевых добавок, содержащих фитостеролы | Некоторые растения содержат фитостеролы – вещества, понижающие холестерин. Однако их содержание недостаточно для заметного эффекта. Поэтому врачи рекомендуют принимать концентрированные экстракты черного тмина, облепихи крушиновидной, сои для получения максимального результата. |
Кроме диеты содержание жиров нормализуют:
- снижение массы тела до здоровых показателей (при ее избытке);
- ежедневная физическая активность – не менее 30 минут/день;
- отказ от курения.
Лекарства назначают пациентам, находящимся в группе риска сердечно-сосудистых осложнений, которым не помогают диета, занятие спортом, отказ от курения, похудение. Снижение концентрации всех видов холестерина, триглицеридов достигается назначением гиполипидемических средств. К ним относятся:
- статины;
- фибраты;
- препараты витамина РР (никотиновая кислота);
- препараты омега-3 жирных кислот;
- ингибиторы всасывания холестерина;
- секвестранты жирных кислот.
Выбор препарата зависит от типа нарушения жирового обмена (таблица). Также при назначении лечения врач учитывает уровень холестерина, триглицеридов, наличие сопутствующих заболеваний.
Тактика медикаментозного лечения.
| Тип нарушения | Оптимальный препарат |
| І | Лекарственное лечение не разработано. Рекомендована диета |
| ІІa | Статины, витамин РР |
| ІІб | Статины, витамин РР, гемфиброзил |
| ІІІ | Преимущественно фибраты |
| ІV | Преимущественно витамин РР |
| V | Витамин РР, гемфиброзил |
Лечение вторичных гиперлипидемий предусматривает назначение лекарств, устраняющих причину заболевания, его симптомы, предупреждающих развитие осложнений.
Народные средства
Гиперлипидемия, не требующая медикаментозной терапии, хорошо поддаются устранению «природными» лекарствами. Большинство из них имеет растительное происхождение, а гиполипидемический эффект достигается биологически активными веществами, входящими в их состав, что подтверждено научно. К наиболее сильным средствам относятся:
- Овсяные отруби хороший источник растворимых пищевых волокон, которые понижают содержание плохого холестерина (ЛПНП). Их можно добавлять в выпечку, супы, салаты, каши. Для достижения лечебного эффекта необходимо ежедневно съедать 5-10 г отрубей.
- Корень имбиря подходит для лечения гиперлипидемии, профилактики атеросклероза. По данным Медицинского центра университета Мериленда каждый день необходимо съедать не менее 4 г имбиря. Из корня растения можно готовить напитки, добавлять как приправу в соусы, овощные блюда, супы, выпечку.
- Чеснок понижает триглицериды, ЛПНП, а также предупреждает окисление. Его можно есть сырым, готовым или принимать настойку, сделанную на основе пряности. 250 г чеснока очистите, измельчите. Залейте полученную массу 300 г медицинского спирта. Плотно закупорьте тару и поставьте в темное место. Через 3 дня аккуратно слейте верхнюю прозрачную жидкость, а оставшийся осадок – выкиньте. Принимайте настойку по 10-15 капель 3 раза/сутки. Через 3 недели сделайте перерыв.
- Рыбий жир богат омега-3 жирными кислотами, эффективно снижающими уровень триглицеридов, в меньше мере холестерина, витаминами А, Е. Выпускается в виде капсул, жидкостей.
- Кинза обладает антиоксидантным эффектом, блокирует всасывание холестерина из кишечника, стимулирует его использование для производства желчных кислот. Поэтому ежедневное потребление пряности благоприятно сказывается на уровне липидов крови.
Причины гиперлипидемии
На процесс избыточного накопления различных фракций липидов в организме человека, а именно в плазме крови, влияет большое количество этипатогенетических факторов, одни из которых поддаются коррекции медикаментозными и не медикаментозными методами, а другие относятся к категории постоянных факторов риска.
Не модифицируемыми этиопатогенетическими факторами возникновения признаков гиперлипидемии являются:
— половая принадлежность (мужчины более предрасположены развитию признаков той или иной формы гиперлипидемии);
— пожилой возраст пациента;
— отягощенная наследственность по поводу предрасположенности к возникновению заболеваний, сопровождающихся гиперлипидемией.
Наличие одного или совокупности этих факторов у пациента является основанием для применения профилактических мер по предупреждению осложнений, возникающих на фоне выраженной продолжительной гиперлипидемии.
Все же большую группу факторов, провоцирующих развитие гиперлипидемии, составляют модифицируемые этиопатогенетические механизмы, и в большинстве случаев устранение этих причин сопровождается частичным или полным нивелированием признаков повышенного уровня липидов. Данную группу причин составляют:
— длительное систематическое употребление продуктов питания, насыщенных липопротеидами низкой плотности и триглицеридами;
— избыточная масса тела, обусловленная массивным развитием жировой ткани;
— полное отсутствие физической активности;
— продолжительный систематический прием некоторых групп лекарственных средств (комбинированные гормональные контрацептивы, кортикостероиды).
Последствия и осложнения
В отсутствие лечения на фоне дислипидемии развивается атеросклероз сосудов, следствием которого становятся: ишемическая болезнь сердца, инфаркт миокарда, нарушение сердечного ритма, сердечная недостаточность, ишемический инсульт, гипертоническая болезнь, инфаркт кишечника, перемежающаяся хромота, трофические язвы.
Основное следствие гиперлипидемии – атеросклероз. Это заболевание сопровождается образованием на стенках сосудов холестериновых бляшек, нарушающих проходимость артерий. Из-за недостаточного кровоснабжения работа внутренних органов, прежде всего сердца, головного мозга, нарушается. Дальнейшее прогрессирование атеросклероза приводит к инфаркту миокарда, инсульту.
Зависимость атерогенности от типа гиперлипидемий.
| Фенотип | Атерогенность |
| І | отсутствует |
| ІІа | высокая |
| ІІб | высокая |
| ІІІ | высокая |
| ІV | высокая или умеренная |
| V | низкая |
Вероятность образования холестериновых бляшек при различных видах нарушений жирового обмена неодинакова. Наиболее атерогенными гиперлипидемиями считаются ІІа, ІІб, ІІІ типы. IV вид также может быть высокоатерогенным, если у пациента понижен уровень ЛПВП, имеются расстройства углеводного обмена веществ: повышенный уровень сахара, нарушение толерантности к глюкозе, резистентность к инсулину (1).
Редко к развитию атеросклероза приводит V тип гиперлипидемии, а І вид вовсе не считается атерогенным.
Лечение и предупреждение гиперлипидемии
Как лечить гиперлипидемию? Алгоритм помощи при развитии патологии зависит от ее типа. На ранних стадиях чаще всего достаточно скорректировать питание и образ жизни, при прогрессировании патологии необходима терапия посредством медикаментов.
Терапия начальной степени патологии
При составлении диеты необходимо обратить внимание на следующее:
- снижение жиров в суточном рационе (процент от дневной нормы врач подбирает индивидуально);
- увеличение потребления клетчатки;
- упор на полезные жиры (орехи, семена, растительные масла, авокадо, рыба);
- если нет противопоказаний, то в рацион включаются соевые продукты, которые помогают снизить уровень ЛПНП (липопротеины низкой плотности);
- бобовые содержат пектин, помогающий вывести холестерин из организма;
- сократить потребление кофе;
- красный рис содержит природный статин – монаколин.
При коррекции образа жизни следует обратить внимание на такие моменты:
- Нормализация режима сна. В идеале отход ко сну должен совершаться до 23.00, комната должна быть хорошо проветрена и затемнена, так как свет мешает выработке гормона мелатонина.
- Спорт на регулярной основе. Лучше после консультации врача, который подберет необходимый минимум.
- Отказ от активного и пассивного курения, которое вызывает спазм сосудов и разрушает ее стенки.
- Контроль веса. ИМТ не более 25, но резкое снижение веса нежелательно, поэтому консультация специалистов будет не лишней.
- Контроль артериального давления.
- Качественный отдых и расслабление.
Гиперлипидемия быстро «откликается» на изменение образа жизни человека. Лучшей профилактикой нарушения жирового обмена будет спорт, сбалансированное питание, ежегодный контроль показателей крови и соблюдение режима сна и бодрствования.
Смотрите также:
Какой нормальный уровень холестерина в крови у мужчин?
Спецпредложения
Скидка на установку внутрижелудочного баллона – 15 %
-15%
Принять участие
Бесплатная консультация у доктора по поводу установки внутрижелудочного баллона
Принять участие
Бесплатная Биоимпедансометрия при первичной консультации по диетологии
Принять участие
Бесплатная первичная консультация при наличии МРТ исследования при обнаружении межпозвонковой грыжи диска
Принять участие
Бесплатная первичная консультация при наличии МРТ исследования при обнаружении межпозвонковой грыжи диска
Принять участие