Можно ли делать экг если ребенок кашляет
Новую игрушку для ребёнка совсем не обязательно покупать — сделайте её вместе с ребёнком из подручных материалов.
Немного блёсток и цветной пряжи, капелька фантазии — и новая игрушка готова.
Несколько цветных трубочек для коктейлей, клей и крышка от обувной коробки — всё, что вам понадобится.
Играть в него можно по-настоящему, весело проводя время с семьёй или друзьями.
Здравствуйте. 2дня назад прошла холтер, был сильный кашель в ночное время. Просыпалась за ночь 2 раза. Может ли повлиять на показания холтера.
Ответы врачей
Теоретически в момент кашля конечно возможно появление некоторых изменений сердечно- сосудистой деятельности. Вы не указали- какое именно суточное мониторирование проводилось- ЭКГ или АД. Поэтому напишу возможные изменения в обоих случаях: При ХМ АД при интенсивном надсадном кашле, при натуживании- во время приступа возможно повышение АД, но оно (повышение) должно быть кратковременным, и при расшифровке результата мониторирования доктор (особенно если Вы указали, что беспокоил кашель) не будет учитывать эти показания как достоверные, особенно если в течении регистрации показатели АД были нормальными. Если было проведено ХМ ЭКГ, то также при приступе кашля возможно изменение ритма сердца- может появиться тахикардия, аритмия. Если появились какие- то нарушения ритма и проводимости при кашле- в целом это даже является диагностически важным, так как в покое многие нарушения ритма не проявляются, а могут быть при нагрузке, волнении. И если это произошло- врач сможет назначить адекватную антиаритмическую терапию своевременно. Что касается конкретно Ваших показаний- я ответить не могу, так как я не знаю заключения и не могу оценить достоверность этих изменений. Многое зависит и от того- с какой целью было проведено ХМ.
Консультация оказывается круглосуточно
Нам важно знать ваше мнение. Оставьте отзыв о нашем сервисе
СОЗДАТЬ НОВОЕ СООБЩЕНИЕ.
Но Вы — неавторизованный пользователь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
Гипертрофия левого желудочка на ЭКГ: рекомендации кардиолога
Левый желудочек – отдел сердца, при сокращении которого кровь выбрасывается в аорту. Это главная камера сердца, обеспечивающая кровоток во всем организме. Гипертрофия левого желудочка – это увеличение массы, утолщение его стенки. Часто одновременно возникает расширение полости левого желудочка – его дилатация. Гипертрофия – термин и анатомический, и электрокардиографический. Анатомическая гипертрофия левого желудочка проявляется на электрокардиограмме (ЭКГ) рядом признаков. Врач функциональной диагностики или кардиолог учитывает количество и выраженность таких признаков. Существует несколько диагностических критериев, более или менее правильно определяющих гипертрофию (от 60 до 90% вероятности). Поэтому не у всех людей с признаками гипертрофии левого желудочка на ЭКГ она есть на самом деле. Не у всех больных с анатомической гипертрофией она проявляется на ЭКГ. Больше того, одна и та же ЭКГ может быть по-разному описана разными врачами, если они используют в своей работе разные критерии диагностики.
При каких болезнях это бывает
- гипертрофия левого желудочка бывает у молодых людей, постоянно занимающихся спортом. Их сердечная мышца интенсивно работает во время тренировок и естественным образом увеличивает свою массу и объем;
- возникает при болезнях, связанных с затруднением выхода крови из левого желудочка в аорту и с повышением сосудистого сопротивления в организме;
- этот ЭКГ-признак может быть первым симптомом тяжелых пороков сердца – аортального стеноза и аортальной недостаточности. При этих заболеваниях происходит деформация клапана, разделяющего левый желудочек и аорту. Сердце работает с большой нагрузкой, однако миокард долго справляется с ней. Больной человек в течение долгого времени не чувствует никаких неприятных ощущений;
- Гипертрофия левого желудочка возникает при тяжелом заболевании – гипертрофической кардиомиопатии. Эта болезнь проявляется выраженным утолщением стенок сердца. Утолщенные стенки «перекрывают» выход из левого желудочка, и сердце работает с нагрузкой. Болезнь проявляется не сразу, постепенно появляется одышка и отеки. Эта болезнь в запущенных случаях может быть показанием к трансплантации сердца.
- это одно из проявлений поражения сердца при артериальной гипертонии. Она может развиваться и при умеренном, но постоянном повышении давления. Именно на прекращение прогрессирования гипертрофии левого желудочка направлены рекомендации постоянно принимать лекарства при гипертонической болезни, даже при нормальном давлении.
- может появиться у пожилых людей с выраженным атеросклерозом клапанов сердца. При этом сужается отверстие выхода из левого желудочка в аорту.
К чему это может привести
Если у человека есть признаки гипертрофии левого желудочка на ЭКГ, но она не подтверждается на эхокардиографии (ультразвуковое исследование сердца) – оснований для беспокойства нет. Вероятно, эта ЭКГ-особенность обусловлена повышенной массой тела или гиперстенической конституцией. Сам по себе ЭКГ-феномен гипертрофии левого желудочка не опасен.
Если гипертрофия на ЭКГ сопровождается реальным увеличением мышечной массы, в дальнейшем это может стать причиной сердечной недостаточности (одышка, отеки) и тяжелых нарушений ритма сердца (желудочковая экстрасистолия, желудочковая тахикардия). Об этом не стоит забывать спортсменам при составлении режима тренировок.
Изменения миокарда на ЭКГ – что это значит для установления диагноза
Описание процедуры
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Электрокардиограмма (ЭКГ) – одно из самых информативных, простых и доступных кардиологических исследований. Оно анализирует характеристики электрического заряда, который способствует сокращениям сердечной мышцы.
Динамическая запись характеристик заряда проводится на нескольких участках мышцы. Электрокардиограф считывает информацию с электродов, наложенных на щиколотки, запястья и кожу груди в районе проекции сердца, и преобразует их в графики.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Норма и отклонения – возможные причины
В норме электрическая активность участков миокарда, которую регистрирует ЭКГ, должна быть однородной. Это значит, что внутриклеточный биохимический обмен в клетках сердца происходит без патологий и позволяет сердечной мышце производить механическую энергию для сокращений.
Если равновесие во внутренней среде организма нарушено различными причинами – на ЭКГ регистрируются следующие характеристики:
- диффузные изменения миокарда;
- очаговые изменения миокарда.
Причины таких изменений миокарда на ЭКГ могут быть как безобидными состояниями, не угрожающими жизни и здоровью обследуемого, так и серьезными дистрофическими патологиями, требующими неотложной медицинской помощи.
- ревматизм, как следствие скарлатины, ангины, хронического тонзиллита;
- осложнения сыпного тифа, скарлатины;
- последствия вирусных заболеваний: грипп, краснуха, корь;
- аутоиммунные заболевания: ревматоидный артрит, системная красная волчанка.
Одной из причин изменения ткани мышцы может быть кардиодистрофия – нарушение обмена веществ в клетках сердца без поражения коронарных артерий. Недостаток питания клеток приводит к изменению их нормальной жизнедеятельности, нарушению сократительной способности.
Причины кардиодистрофии:
- Попадание в кровь токсических продуктов обмена вследствие тяжелых нарушений функции почек и печени;
- Эндокринные заболевания: гипертиреоз, сахарный диабет, опухоль надпочечников, и, как следствие, избыток гормонов или нарушение обмена веществ;
- Постоянные психоэмоциональные нагрузки, стресс, хроническое переутомление, голодание, несбалансированное питание с дефицитом питательных веществ;
- У детей сочетание повышенных нагрузок с малоподвижным образом жизни, вегето–сосудистая дистония;
- Нехватка гемоглобина (анемия) и ее последствия – кислородное голодание клеток миокарда;
- Тяжелые инфекционные заболевания в острой и хронической форме: грипп, туберкулез, малярия;
- Обезвоживание организма;
- Авитаминоз;
- Интоксикации алкоголем, профессиональные вредности.
Определение по кардиограмме
При диффузных поражениях сердца отклонения от нормальной картины отмечаются во всех отведениях. Они выглядят, как многочисленные участки с нарушенным проведением электрических импульсов.
Это выражается на кардиограмме, как снижение зубцов Т, которые отвечают за реполяризацию желудочков. При очаговом поражении такие отклонения регистрируются в одном или в двух отведениях. Эти отклонения выражены на графике, как отрицательные зубцы Т в отведениях.
Если очаговые изменения представлены, например, рубцами, остающимися в соединительной ткани после инфаркта, они выглядят на кардиограмме, как электрически инертные области.
Диагностика
Расшифровка данных электрокардиограммы занимает 5-15 минут. Ее данные могут выявить:
- Размер и глубину ишемического поражения;
- Локализацию инфаркта миокарда, как давно он случился у пациента;
- Нарушения электролитного обмена;
- Увеличение сердечных полостей;
- Утолщение стенок сердечной мышцы;
- Нарушения внутрисердечной проводимости;
- Нарушения сердечного ритма;
- Токсическое поражение миокарда.
Особенности диагностирования при различных патологиях миокарда:
- миокардит – на данных кардиограммы ясно видно снижение зубцов во всех отведениях, нарушение сердечного ритма, результат общего анализа крови показывает наличие воспалительного процесса в организме;
- миокардиодистрофия – показатели ЭКГ идентичны данным, полученным при миокардите, дифференцировать этот диагноз можно только с помощью данных лабораторных исследований (биохимия крови);
- ишемия миокарда – данные на ЭКГ показывают изменения амплитуды, полярности и формы зубца Т, в тех отведениях, которые связаны с зоной ишемии;
- острый инфаркт миокарда – горизонтальное смещение сегмента STвверх от изолинии, корытообразное смещение этого сегмента;
- некроз сердечной мышцы – необратимая гибель клеток миокарда отражается на графике ЭКГ как патологический зубец Q;
- трансмуральный некроз – это необратимое поражение стенки сердечной мышцы по всей толщине выражается в данных кардиограммы, как исчезновение зубца R и приобретение желудочковым комплексом вида QS.
При постановке диагноза дополнительно следует обратить внимание на симптомы сопутствующих заболеваний. Это могут быть боли в сердце при ишемии миокарда, отеки ног и рук при кардиосклеротических изменениях, признаки сердечной недостаточности как следствие инфаркта, перенесенного на ногах, дрожание рук, резкое похудание и экзофтальм при гипертиреозе, слабость и головокружение при анемии.
Сочетание таких симптомов с выявленными на ЭКГ диффузными изменениями требует проведения углубленного обследования.
Какие заболевания они сопровождают
Патологические изменения в миокарде, выявленные на ЭКГ, могут сопровождаться нарушением кровоснабжения сердечной мышцы, процессами репроляризации, воспалительными процессами и другими метаболическими изменениями.
У пациента с диффузными изменениями могут проявляться такие симптомы:
- одышка,
- загрудинные боли,
- повышенная утомляемость,
- цианоз (побледнение) кожи,
- учащенное сердцебиение (тахикардия).
Заболевания, сопровождаемые изменениями сердечной мышцы:
- Миокардиодистрофия – нарушение биохимических обменных процессов, происходящих в сердце;
- Аллергические, токсические, инфекционные миокардиты – воспаления миокарда различной этиологии;
- Миокардиосклероз – замещение клеток сердечной мышцы соединительной тканью, как последствие воспаления или обменных заболеваний;
- Нарушения водно–солевого обмена;
- Гипертрофия отделов сердечной мышцы.
Для их дифференциации необходимы дополнительные обследования.
Дополнительные диагностические исследования
Данные кардиограммы, несмотря на их информативность, не могут быть основанием для постановки точного диагноза. Для того чтобы в полной мере оценить степень изменений миокарда, врачом–кардиологом назначаются дополнительные диагностические мероприятия:
Душ при гипертонии: как правильно принимать при повышенном давлении
Многие годы пытаетесь вылечить ГИПЕРТОНИЮ?
Глава Института лечения: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Сегодня трудно найти полностью здорового человека. Даже у медиков есть такой термин, как «условно здоровый человек».
Каждый человек с утра хочет чувствовать бодрость в своем теле, а также просыпаться с отличным настроением. Но это удается не каждому.
В том случае, когда речь идет о здоровом способе жизни и закаливании, то желающих делать это находится не много.
Тем не менее, в наше время есть один проверенный способ, как можно быть здоровым и лечиться от гипертонии – это принимать контрастный душ.
Польза душа
На контрастный душ могут решиться не все. Он в самом деле не вызывает приятных ощущений во время приема. Он приносит дискомфорт и напряжение. Но всем известно, что контрастный душ помогает сделать состояние человека более бодрым.
Он может улучшить кровообращение в организме и тем самым избавиться от АД. Также контрастный душ укрепит иммунитет, улучшит состояние кожного покрова, поможет похудеть и при повышенном давлении. Но принимать контрастный душ надо правильно.
Некоторые люди находят множество причин, чтобы не делать эту процедуру. Но перед тем как от нее отказаться, надо знать, какую пользу и вред она может нанести человеку и его организму.
Контрастный душ может тренировать организм. Он укрепит сосуды, что полезно при повышенном давлении и гипертонии, восстановит клетки и капилляры, натренирует мышцы и поможет организму чувствовать себя бодрее. Также душ укрепит иммунитет.
Если регулярно правильно принимать контрастный душ, то это также поможет избавиться от лишнего веса и гипертонии. Организм будет усиленно сжигать калории при процедуре, а также улучшать кровоснабжение, что очень полезно при повышенном давлении.
Чтобы эффект от такого душа был максимальным, надо струями делать массаж. Ими требуется водить по тем местам, где наблюдаются отложения жира, а также по груди при гипертонии. Принимать такой контрастный душ надо ежедневно после сна.
Основная масса людей не любит принимать контрастный душ из-за того, что во время него можно испытать неприятные ощущения. На это особенно трудно решиться представительницам прекрасного пола, так как их кожа значительно чувствительней.
Но дискомфорт будет длиться недолго. Уже после 4-5 раз всё придет в норму, а контрастный душ по утрам станет привычкой. Чтобы организм быстрее адаптировался, рекомендуется начинать делать такие процедуры летом.
Как принимать душ?
на
Чтобы научиться правильно принимать душ, надо следовать простым правилам, которые будут приведены ниже:
- Изначально надо успокоиться и настроиться на процедуру.
- Использовать для обтирания после душа жесткое полотенце, желательно махровое.
- Растираться после душа надо достаточно энергично. Это поможет улучшить кровообращение и стабилизировать давление.
Следует помнить, что начинать правильно обливание нужно с теплой воды. Далее ее надо делать горячее. Прибавлять воду нужно постепенно. Около 1-2 минут надо стоять под максимально горячей водой, а потом резко следует включить холодную.
Гипертония уйдет, и давление будет 120 на 80, если включить в рацион…
Гипертония исчезнет навсегда! Вот секрет…
Под холодными струями следует находиться на протяжении 30-40 секунд. Время постепенно можно увеличивать. Также это относится и к снижению температуры. Воду не нужно изначально делать ледяной. Температура воды должна постепенно снижаться.
Приучать организм принимать контрастный душ надо на протяжении 30-40 дней. За один прием резко менять температуру воды можно на начальном этапе не более 3-4 раз. Заканчивать душ надо только холодной водой, после чего сразу энергично растереться. Кожа при растирании должна стать розовой.
Нюансы
- Не рекомендуется под контрастный душ подставлять голову, так как может случиться перепад давления или появиться простуда.
- Во время процедуры надо переступать с ноги на ногу, чтобы стопы получали одинаковое количество энергии.
- Принимать такой душ можно по несколько раз в день, но делать это надо ежедневно.
- При простуде процедуры прекращать не стоит.
После регулярного приема контрастного душа можно будет заметить, что иммунитет укрепится. Улучшится состояние мышц и сосудов. Кожа станет выглядеть моложе и свежее. Также она станет более упругой.
Следует помнить, что омолаживающий и оздоровительный эффект от этой процедуры наступит только в том случае, если ее принимать регулярно на протяжении достаточного количества времени.
За счет того, что контрастная вода воздействует на сердечно-сосудистую систему, в организме улучшается циркуляция крови, что приводит к более обильному снабжению крови и органов кислородом.
Вред контрастного душа
Если выполнять процедуру неправильно, то она может нанести вред, как и любое другое лечебное воздействие на организм. Контрастный душ для многих может являться стрессом, особенно для тех, кто часто болеет.
По этой причине многие начинают обливаться не холодной водой, а теплой (19-20 градусов). В результате организм не получает требуемой закалки и у таких людей появляются простудные заболевания или воспаления.
Тут всё дело в том, что теплая вода не может включать защитные механизмы организма, которые начинают работать только в экстремальной ситуации. По этой причине и шанс простудиться значительно возрастает.
Приучать организм к холодной воде надо постепенно. Как только тело привыкнет к воде с температурой в 19-20 градусов, его надо моментально начать приучать к холодной воде.
При этом быстрое обливание ледяной водой не даст сильно организму охладиться, но поможет «пробудиться» защитным механизмам организма. Все системы начнут работать в несколько раз активнее.
Принимать контрастный душ также надо правильно, а именно:
- Теплая вода.
- Горячая вода.
- Холодная вода (30 с).
- Горячая вода (30-40 с).
- Холодная вода (более 60 с).
- Горячая вода (до 60 с).
При этом разную по температуре воду терпеть не стоит, так как это не даст хорошего результата. Всё должно быть в норме.
Противопоказания
Как и у всех других лечебных процедур у контрастного душа также есть свои противопоказания. Его не следует принимать при тромбофлебите, болезнях сердца и крови.
Если у человека повышенное давление, нарушено кровообращение в мозгу и наблюдаются спазмы сосудов, то контрастный душ принимать специалисты не рекомендуют. Но попробовать проделать такую процедуру можно после консультации с доктором.
При любых хронических заболеваниях организма рекомендуется перед началом приема контрастного душа проконсультироваться с доктором – это надо помнить. Также при воспалительных процессах в организме нужно отказаться от приема контрастного душа.
Принимать контрастный душ следует с утра после зарядки. Также его можно принимать и на протяжении дня. При этом надо рассчитывать время приема так, чтобы после процедуры проходило не менее получаса перед выходом на улицу. Также после приема контрастного душа надо хорошо растереться полотенцем.
Зная эти моменты, вы сможете принять для себя правильное решение и начать принимать контрастный душ. Если есть какие-то противопоказания или сомнения, то рекомендуется обратиться к доктору за консультацией. В заключении предлагаем ознакомиться с видео в этой статье на тему закаливания для гипертоника.
на
Важные моменты, как делают ЭКГ пациентам разного возраста и пола
Электрокардиография представляет собой снятие биоэлектрических потенциалов, которые возникают при сокращении сердечной мышцы. Этот метод доступен, не требует особой подготовки, безопасен для пациента. При этом информация, полученная врачом, может помочь в постановке диагноза при ишемической болезни, аритмии, нарушении проводимости.
Читайте в этой статье
Родителям на заметку
Если ребёнок начал кашлять, не стоит сразу пугаться, что у него коронавирус. Помимо COVID-19 есть еще масса различных заболеваний, при которых возникает кашель. Если ребёнок не контактировал с людьми с коронавирусной инфекцией, дома или в классе, в саду никто не болеет, то откуда взяться коронавирусу? Надо обращаться к врачу и выявлять причину. Скорее всего, 98% это будет не коронавирус. Тем более что коронавирусная инфекция не начинается сразу с кашля. Помимо него должны быть другие симптомы.
Принцип работы электрокардиографа
Прибор для регистрации ЭКГ состоит из электродов, которые крепятся на тело пациентов, гальванометра, усилителя, регистратора и переключателя для отведений. Импульсы, которые образуются в сердечной мышце, вначале должны быть усилены, затем их воспринимает гальванометр. Он преобразует электрические волны в механические колебания.
Регистратор производит запись при помощи самописцев на термобумаге типичной графической кривой, которая называется электрокардиограммой.
При помощи ЭКГ исследования можно судить о состоянии сердечной мышцы по таким показателям:
- проводимость импульса;
- ритмичность сердечных сокращений;
- увеличение одного или нескольких отделов сердца;
- кровоснабжение миокарда;
- участки некроза (инфаркта) их величину, глубину и давность возникновения.
Как правильно подготовиться к ЭКГ, что нельзя делать
Электрокардиография не требует длительной подготовки, что относится к преимуществам этого метода. Ее снимают по экстренным показаниям при любом состоянии пациента. Но если назначено плановое исследование, то перед его проведением рекомендуется:
- Не принимать пищу и кофеинсодержащие напитки минимум за 3 часа до процедуры.
- Перед исследованием нужно хорошо отдохнуть.
- Исключить физические и эмоциональные нагрузки.
- Принять душ, после которого не пользоваться кремом.
Одежда подбирается таким образом, чтобы можно было легко прикрепить электроды на кожу щиколоток, запястий и грудную клетку.
В день исследования категорически запрещен прием алкогольных напитков, курения, нужно отказаться от занятий спортом и плотного завтрака. В качестве напитка лучше всего подойдет обычная питьевая вода, слабый чай или фруктовый сок.
Как делают ЭКГ
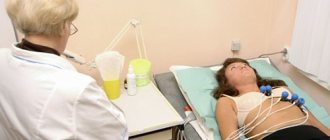
Для того чтобы снять электрокардиограмму, пациента укладывают на кушетку, медицинский работник устанавливает электроды на голенях, запястьях и грудной клетке. Если имеется затруднение дыхания в горизонтальном положении, то процедура проводится сидя.
Правила проведения процедуры
Для хорошего контакта между кожей и электродом место крепления обезжиривают при помощи этилового спирта и наносят специальный токопроводящий гель. После этого проводится снятие показаний при помощи прибора для ЭКГ-диагностики.
Вся процедура занимает около 10 — 15 минут.
Для того, чтобы получить достоверный результат, нужно быть в спокойном, расслабленном состоянии, не задерживать дыхание. Мышечная дрожь от волнения или холода может привести к искажению данных.
Общепринятыми отведениями являются 3 стандартные, 3 усиленные и 6 грудных. В каждом отведении будет записано не менее 4 сердечных циклов. После этого прибор отключают, снимают электроды и выдают врачу функциональной диагностики подписанную ленту, которую он должен расшифровать.
О методике регистрации ЭКГ смотрите в этом видео:
Есть ли особенности проведения при беременности
В организме беременной женщины меняется нагрузка на сердечную мышцу, так как она должна обеспечить кровоснабжением плод, находящийся в матке. На электрокардиограмме могут проявиться отклонения, которые не являются показателем болезни сердца.
Поэтому, начиная с 3 — 4 месяца, при расшифровке показаний вносят поправку на наличие процесса гестации.
При подготовке и проведении самой процедуры используют стандартные методики исследования.
Как делают ЭКГ женщинам
Для женщин правила установки электродов такие же, как и для мужчин. Они должны располагаться в области сердца, непосредственно на коже, поэтому до проведения ЭКГ нужно полностью снять всю одежду с грудной клетки, включая бюстгальтер. Нужно учесть, что колготки или чулки помешают прикрепить датчики к голени.
Недостатки проведения обследований на ЭКГ
Несмотря на высокую диагностическую ценность, обычная ЭКГ не может зафиксировать изменения в работе сердца вне времени ее снятия. Поэтому, наряду с традиционной методикой, пациенту может быть назначено дополнительно мониторирование в течение суток по Холтеру, пробы с физической нагрузкой.
При помощи этого способа нельзя распознать сердечные шумы, поэтому при подозрении на пороки строения клапанов или перегородок нужно проводить ЭхоКГ, фонокардиографию или УЗИ сердца.
Если планируется проведение установки стента или шунта при ишемии миокарда, то для определения локализации сужения венечных артерий требуется коронарография. Опухолевые процессы диагностируют при рентгенологическом или МРТ исследовании.
Рекомендуем прочитать об остром коронарном синдроме. Вы узнаете о причинах развития патологии, патогенезе, симптомах, диагностике и лечении. А здесь подробнее об ЭКГ при ишемии миокарда.
Расшифровка ЭКГ показателей
На ленте кривая, полученная после снятия кардиограммы, имеет 5 зубцов. Они возникают при последовательном сокращении предсердий и желудочков. Приняты такие обозначения:
- Зубец Р – это показатель работы правого (первая половина) и левого предсердия.
- Р Q – интервал прохождения импульса до желудочка по пучку Гисса.
- QRST – комплекс возникает при сокращении желудочков, при этом самый высокий зубец R отражает возбуждение миокарда желудочка, а Q и S – перегородки между ними, Т – возникает в период восстановления миокарда после систолы.
Зубцы и интервалы
В норме у взрослых
Полностью оценить электрокардиограмму может врач, так как для постановки диагноза требуется знать симптомы болезни и данные других методов исследования (анализов крови, УЗИ, ЭхоКГ). Общие характеристики, которые оценивает специалист, у здорового человека следующие:
- Ритм сокращений от 60 до 80 за минуту.
- Размер интервалов не должен превышать нормальные показатели, или быть короче, чем средние значения.
- Электрическая ось – в норме R превышает S во всех отведениях, кроме aVR, V1 — V2, иногда V3.
- Желудочковый комплекс не больше 120 мс.
- Т положительный и длиннее комплекса QRS.
ЭКГ (норма)
При беременности
По мере роста матки она поднимает купол диафрагмальной перегородки и после 24 — 24 недели верхушка сердца смещается влево. Это отражается на электрокардиограмме повышением амплитуды R в первом, а S и Q в третьем отведении, желудочковый комплекс снижается вместе с сегментом ST. Изменения проводимости по сердечной мышце также связаны с влиянием гормонов, вырабатываемых плацентой.
Характерные признаки:
- Смещение оси сердца влево.
- Т двухфазный и отрицательный в правых грудных отведениях.
- Желудочковый комплекс шире, чем в норме.
- Учащенный ритм, единичные внеочередные сокращения.
Дыхательная аритмия у беременных
Можно ли делать экг при кашле
Электрокардиография представляет собой снятие биоэлектрических потенциалов, которые возникают при сокращении сердечной мышцы. Этот метод доступен, не требует особой подготовки, безопасен для пациента. При этом информация, полученная врачом, может помочь в постановке диагноза при ишемической болезни, аритмии, нарушении проводимости.
Что такое синусовый ритм и расшифровка ЭКГ
Антон Родионов врач-кардиолог, кандидат медицинских наук, доцент кафедры факультетской терапии №1 Первого МГМУ им.Сеченова
Кому под силу сделать расшифровку ЭКГ и когда кардиограмма приносит больше вреда, чем пользы, в своей новой книге рассказал кардиолог Антон Родионов.
Отклонения, которые способен выявить прибор
При помощи снятия и расшифровки электрокардиограммы можно выявить признаки таких болезней:
- стенокардии и инфаркта;
- вида аритмии, расположения водителя ритма;
- блокады из-за пониженной проводимости;
- гипертрофии миокарда и ее локализации;
- признаков миокардита и перикардита;
- тромбоэмболии легочной артерии;
- симптомов легочной гипертензии;
- нарушений электролитного состава крови.
АВ-блокада III степени
Актуальные вопросы пациентов
Метод ЭКГ является традиционным и применяется длительное время в медицинской практике. Но у пациентов часто возникают опасения по поводу его назначения. Самые распространенные вопросы:
- Как часто можно делать ЭКГ? На организм не оказывается воздействия ни электрическим, ни магнитным полем. Поэтому нет никаких ограничений частоты ее проведения. Можно снимать кардиограмму каждый день, но это используется чаще всего в условиях стационара.
- Вредно ли ЭКГ для организма? Процедура относится к полностью безопасной, так как не требует инъекций, облучения или травматического вмешательства. Ее можно назначать без опасений детям и беременным женщинам.
- Можно ли делать ЭКГ при кашле и простуде? Простудные заболевания не являются противопоказанием, но в момент кашля на ЭКГ будет искажение формы зубцов и интервалов, а также могут быть признаки дыхательной аритмии. Поэтому в плановом порядке такой вид исследования не назначается.
Таким образом, ЭКГ – это проверенный временем доступный вид диагностики, который применяется как для профилактического обследования во время диспансеризации, так и для постановки диагноза при наличии жалоб на нарушение работы сердца. Такое исследование относится к безопасным и информативным.
Распознать инфаркт миокарда на ЭКГ бывает непросто в силу того, что разные стадии имеют разные признаки и варианты скачков зубцов. Например, острая и острейшая стадия в первые часы может быть незаметна. Свои особенности имеет и локализация, инфаркт на ЭКГ трансмуральный, q, передний, задний, перенесенный, крупноочаговый, боковой отличается.
Обследовать сердце нужно при разных обстоятельствах, в том числе и в 1 год. Норма ЭКГ у детей отличается от взрослых. Как делают ЭКГ детям, расшифровка показателей? Как подготовиться? Как часто можно делать и что делать, если ребенок боится?
Расположение сердца определяется по разным параметрам. Важную роль играет электрическая ось сердца, которая может быть в норме, иногда встречаются отклонения влево, вправо. Вертикальное и горизонтальное положение, а также смещение не всегда указывают на патологию, особенно у ребенка. Как определить на ЭКГ?
Важное для больного мониторирование ЭКГ по Холтеру может быть суточным и даже двухгодичным. Расшифровка покажет отклонения в работе сердца, а аппарат носится без перерыва. Мониторинг безопасный даже для детей.
Иногда точно прослушать шумы не представляется возможным. В этом случае на помощь приходит фонокардиография сердца. Метода позволяет прослушать даже плод без вреда для мамы и ребенка. Но изначально потребуется аускультация.
На кардиовизоре обследование сердца проводится нечасто. Система скрининга работает как фотоаппарат — снимает картину работы миокарда. Результаты проверки позволяют оценить состояние сердца, его ритм.
В целом, обследование кардиоинтервалография проводится с целью изучения работы вегетативной нервной системы. Процедура безопасна и безболезненна, поэтому допускается проведение и у детей. Что представляет собой аппарат?
Довольно непривычно проходить картирование сердца. Это обследование еще называется дисперсионное, цветное. Кардиокомплекс для неинвазивного картирования можно проводить для большого количества людей.
Довольно необычный метод векторкардиографии применяется не так часто. Понятие означает перенос работы сердца на плоскость. Врач оценивает специальные петли.
Отзывы о Электрокардиография
Электрокардиограмму делала не раз и себе и дочке в основном при профосмотрах. Всегда все было хорошо. Пришла, разделась по пояс, легла на кушетку, врач поставил все необходимые присоски, 5 минут и можно одеваться, забирать результат и идти к терапевту.
А вот с сыночком произошла такая ситуация. В два года педиатр услышала у ребенка шумы в сердце, направила на ЭКГ. Процедуру мы сделали, результат получился не очень хороший. Не самый плохой, конечно, но поволноваться заставил. С задумчивым и загадочным выражением лица педиатр отправила нас на УЗИ сердца. Чего только я не напридумывала себе, пока сидела с ребенком в очереди, переволновалась ужасно. Хорошо, что там был очень опытный врач. Ультразвук показал дополнительную хорду в левом желудочке — причину шумов. Совершенно неопасное явление и очень распространенное. Но плохую кардиограмму не объясняло. Тогда врач УЗИ обратила внимание на насморк ребенка и пояснила, что забитый нос и вызвал искаженный результат.
Для собственного успокоения мы сделали электрокардиограмму после выздоровления и все было хорошо.
Электрокардиографию назначают всем пациентам, которые жалуются на проблемы с сердцем, а также тем, кто устраивается на работу или проходит профессиональный медицинский осмотр. Эта процедура достаточна проста, но, к сожалению, не всегда даёт полного ответа о состоянии сердца. Бывают такие случаи, когда этим методом невозможно выявить такое грозное состояние, как инфаркт миокарда. Если у врача есть сомнения, а у пациента симптомы, то в этом случае диагностику нужно проводить с помощью анализа крови. В последние годы эту процедуру может делать сам больной у себя дома. Для этого некоторые медицинские учреждения, на платной основе, предлагают в аренду небольшой прибор, который может снять все необходимые показания работы сердца и отправить в больницу сигнал для расшифровки с помощью обычного телефона. Это очень удобно, если у пациента есть опасение за своё состояние.
Простудные заболевания
09.06.2019 admin Комментарии Нет комментариев
Одна из читательниц блога спросила, как избежать перехода простуды в длительный кашель
, которым у ее детей заканчивается почти любое ОРВИ. И тут я вспомнил, что на эту тему у меня был собственный способ профилактики на старших курсах медВУЗа. Однако к окончанию ВУЗа я простуживался редко и не успел накопить достаточно статистики, поэтому сегодня предлагаю всем желающим проверить этот способ профилактики кашля при ОРВИ (ОРЗ).
Смысл его в профилактическом приеме в самом начале ОРЗ одного из препаратов, улучшающего отхождение мокроты.
Откуда взялся способ
Я учился в Минске (сперва МГМИ, потом БГМУ). Переезд в столицу, трудная учеба на первых трех курсах, ежедневное использование общественного транспорта, условия общежития создавали условия для активной передачи различных простудных вирусов, поэтому ОРВИ у меня возникали чаще, чем в школе.
Еще я заметил, что все простуды протекали у меня однотипно
:
- первые 2-3 дня болело горло,
- потом горло утихало, но 1-2 дня ручьем лилось из носа,
- затем носовой секрет становился более густым, менее обильным и за неделю все проходило,
- параллельно с уменьшением носового отделяемого нередко появлялся кашель. Иногда небольшой, а иногда — сильный, глубокий, на 2-3 недели.
Для лечения кашля я использовал:
- всегда — препараты, улучшающие отделение мокроты (чаще бромгексин
из-за его низкой цены), - изредка — некоторые антибиотики из-за подозрения на атипичную микоплазменную пневмонию (макролиды, доксициклин
), но значительного эффекта от них не было. По моим теперешним представлениям, для их применения тогда не было достаточных оснований.
Антибиотики показаны
в случаях:
- ангины
(
стрептококковой, анаэробной
). Для разграничения вирусной и стрептококковой ангины рекомендуется делать экспресс-анализ Стрептатест; - острого среднего отита
; - синусита
— воспаления придаточных пазух носа (при наличии клинических и рентгенологических изменений в пазухах через 10-14 дней от начала ОРВИ, потому что в первые дни острого ринита синусит имеется почти у 100% пациентов); - пневмонии
, в том числе атипичной, - при наличии гнойных
осложнений (
гнойный синусит, гнойный лимфаденит, паратонзиллярный абсцесс, нисходящий ларинготрахеит
).
Согласно рекомендациям Академии педиатрии США, слизисто-гнойный насморк
также не является показанием к назначению антибиотиков, если он длится менее
10-14 дней
.
Иногда кашель у меня длился до 2-3 недель, хотя я никогда не курил, а у некурящих кашель всегда проходит быстрее. И тогда я пришел к выводу, что надо принимать препарат для разжижения мокроты не когда кашель уже возникнет, а когда простуда только начинается
и болит горло.
Теоретические предпосылки
Чтобы избежать перехода простуды в длительный кашель, я придумал начать принимать любой отхаркивающий или муколитический препарат заранее, буквально с 1-2-го дня ОРВИ
. Ведь лучше принимать
5-7 дней для профилактики
, чем потом принимать 2-3 недели для лечения, не так ли?
Для раннего приема препарата для разжижения мокроты есть теоретическое обоснование
:
- повышенное количество мокроты способствует ее скорейшему удалению из бронхов и трахеи с помощью кашля (покашливания), что означает механическое удаление возбудителей инфекции
. Мерцательный эпителий дыхательных путей с помощью движения ресничек постоянно удаляет слизь вместе с попавшими в дыхательные пути инородными частицами и микроорганизмами; - давно известно, что вдыхание сухого воздуха способствует инфицированию
. Слизь, выделяемая эпителием, содержит факторы местного иммунитета —
секреторные иммуноглобулины класса A (sIgA), лизоцим, интерферон, лактоферрин, протеазы
и т.д. Когда мокрота, слизь, слизь подсыхают, то превращаются в питательную среду для бактерий и не выполняют защитную функцию. Поэтому рекомендуется зимой в отопительный сезон
дополнительно увлажнять сухой воздух
(про важность увлажненного воздуха для детей можно прочитать в блоге педиатра Комаровского, а простейший бесплатный увлажнитель воздуха в виде мокрой тряпки на батарею я описал здесь). Сухой воздух для детей опаснее, чем для взрослых.
Возможен ли вред?
Может ли быть вред от раннего назначения препаратов для разжижения мокроты? Застой мокроты детям не грозит — они ее откашляют. Существует некоторая опасность только для небольшой категории людей, которым не могут самостоятельно откашляться (очень маленькие или ослабленные дети, пациенты со слабостью дыхательной мускулатуры
и др.) — там нужна осторожность в дозировках и иногда проведение
постурального дренажа
(
придание телу специальных положений, при которых мокрота под действием силы тяжести самостоятельно вытекает в главные бронхи и трахею, откуда удаляется с помощью кашля
).
Можно ли делать экг при простуде и кашле
Электрокардиография представляет собой снятие биоэлектрических потенциалов, которые возникают при сокращении сердечной мышцы. Этот метод доступен, не требует особой подготовки, безопасен для пациента. При этом информация, полученная врачом, может помочь в постановке диагноза при ишемической болезни, аритмии, нарушении проводимости.
Откуда взялся способ
Я учился в Минске (сперва МГМИ, потом БГМУ). Переезд в столицу, трудная учеба на первых трех курсах, ежедневное использование общественного транспорта, условия общежития создавали условия для активной передачи различных простудных вирусов, поэтому ОРВИ у меня возникали чаще, чем в школе.
Еще я заметил, что все простуды протекали у меня однотипно
:
- первые 2-3 дня болело горло,
- потом горло утихало, но 1-2 дня ручьем лилось из носа,
- затем носовой секрет становился более густым, менее обильным и за неделю все проходило,
- параллельно с уменьшением носового отделяемого нередко появлялся кашель. Иногда небольшой, а иногда — сильный, глубокий, на 2-3 недели.
Для лечения кашля я использовал:
- всегда — препараты, улучшающие отделение мокроты (чаще бромгексин
из-за его низкой цены), - изредка — некоторые антибиотики из-за подозрения на атипичную микоплазменную пневмонию (макролиды, доксициклин
), но значительного эффекта от них не было. По моим теперешним представлениям, для их применения тогда не было достаточных оснований.
Антибиотики в настоящее время НЕ ПОКАЗАНЫ в случаях неосложненных ОРВИ: ринит, назофарингит, вирусный тонзиллит, конъюнктивит, бронхит, трахеит, ларингит
.
Антибиотики показаны
в случаях:
- ангины
(
стрептококковой, анаэробной
). Для разграничения вирусной и стрептококковой ангины рекомендуется делать экспресс-анализ Стрептатест; - острого среднего отита
; - синусита
— воспаления придаточных пазух носа (при наличии клинических и рентгенологических изменений в пазухах через 10-14 дней от начала ОРВИ, потому что в первые дни острого ринита синусит имеется почти у 100% пациентов); - пневмонии
, в том числе атипичной, - при наличии гнойных
осложнений (
гнойный синусит, гнойный лимфаденит, паратонзиллярный абсцесс, нисходящий ларинготрахеит
).
Согласно рекомендациям Академии педиатрии США, слизисто-гнойный насморк
также не является показанием к назначению антибиотиков, если он длится менее
10-14 дней
.
Иногда кашель у меня длился до 2-3 недель, хотя я никогда не курил, а у некурящих кашель всегда проходит быстрее. И тогда я пришел к выводу, что надо принимать препарат для разжижения мокроты не когда кашель уже возникнет, а когда простуда только начинается
и болит горло.
Теоретические предпосылки
Чтобы избежать перехода простуды в длительный кашель, я придумал начать принимать любой отхаркивающий или муколитический препарат заранее, буквально с 1-2-го дня ОРВИ
. Ведь лучше принимать
5-7 дней для профилактики
, чем потом принимать 2-3 недели для лечения, не так ли?
Для раннего приема препарата для разжижения мокроты есть теоретическое обоснование
:
- повышенное количество мокроты способствует ее скорейшему удалению из бронхов и трахеи с помощью кашля (покашливания), что означает механическое удаление возбудителей инфекции
. Мерцательный эпителий дыхательных путей с помощью движения ресничек постоянно удаляет слизь вместе с попавшими в дыхательные пути инородными частицами и микроорганизмами; - давно известно, что вдыхание сухого воздуха способствует инфицированию
. Слизь, выделяемая эпителием, содержит факторы местного иммунитета —
секреторные иммуноглобулины класса A (sIgA), лизоцим, интерферон, лактоферрин, протеазы
и т.д. Когда мокрота, слизь, слизь подсыхают, то превращаются в питательную среду для бактерий и не выполняют защитную функцию. Поэтому рекомендуется зимой в отопительный сезон
дополнительно увлажнять сухой воздух
(про важность увлажненного воздуха для детей можно прочитать в блоге педиатра Комаровского, а простейший бесплатный увлажнитель воздуха в виде мокрой тряпки на батарею я описал здесь). Сухой воздух для детей опаснее, чем для взрослых.
Возможен ли вред?
Может ли быть вред от раннего назначения препаратов для разжижения мокроты? Застой мокроты детям не грозит — они ее откашляют.
Существует некоторая опасность только для небольшой категории людей, которым не могут самостоятельно откашляться (очень маленькие или ослабленные дети, пациенты со слабостью дыхательной мускулатуры
и др.
) — там нужна осторожность в дозировках и иногда проведение постурального дренажа
(
придание телу специальных положений, при которых мокрота под действием силы тяжести самостоятельно вытекает в главные бронхи и трахею, откуда удаляется с помощью кашля
).
Из побочных эффектов (я принимал бромгексин
) у меня было только
покашливание
, вызванное повышенной секрецией мокроты, но кашля как такового не было. После прекращения приема муколитика покашливание через пару дней проходило.
Почему нужно пить достаточно жидкости
Препараты, разжижающие мокроту, эффективнее действуют
, если пациент получает достаточно жидкости. Поэтому пациент с ОРЗ-ОРВИ не должен испытывать жажду, но и заставлять его пить лишнее не следует. Пить лучше в теплом виде.
Полезны
:
- противовоспалительный чай с ромашкой, чабрецом, шалфеем;
- черничные, клюквенные кисели;
- столовую минеральную воду — не больше 1 стакана в день взрослому и обязательно без газа, который раздражает слизистые глотки и желудка;
- морсы, компоты.
Не следует давать избыток витамина С
. Суточная потребность в нем составляет от 30 мг у новорожденных до 50-60 мг у взрослых. Исследования показали, что чрезмерные дозы витамина С (выше 0.5-1 г) не только бесполезны при простудах, но даже вредят.
Какой препарат выбрать
Сейчас много препаратов, улучшающие отделение мокроты
:
- средства, стимулирующие отхаркивание
—
термопсис, алтей, солодка
. Их действие непродолжительно, поэтому их надо принимать каждые 2-3 часа. Повышение разовой дозы может вызвать тошноту и даже рвоту; - муколитические
(или секретолитические) препараты —
бромгексин, амброксол, ацетилцистеин, карбоцистеин
.
Есть растительные препараты: Бронхипрет
(содержит экстракты тимьяна и плюща),
Гербион сироп первоцвета
(экстракты первоцвета и тимьяна) и др.
Подробный список препаратов от кашля (улучшающих отхождение мокроты) можно посмотреть на сайте medi.ru.
Что выбрать? Для профилактики кашля можно любой муколитический препарат в средней (обычной дозе) в течение 5-7 дней
, который согласно инструкции допускается у детей этого возраста и нет других противопоказаний:
- Бромгексин
— обычно можно в возрасте от 2-3 лет. - Амброксол
— может назначаться в любом возрасте, но с 2010 года в некоторых странах (Франция, Италия) разрешен только с 2 лет из-за подозрения на возникновение тяжелых осложнений в дыхательных путях у маленьких детей (при приеме дольше 4–5 дней в инструкции рекомендуется консультация врача). - Ацетилцистеин
— от 1 года в зависимости от лекарственной формы. - Карбоцистеин
— обычно от 2 лет. - Бронхипрет
— от 3 мес (сироп) и с 6 лет (капли). Содержит этиловый спирт, необходимый для экстракции травы. Обычный курс лечения — 10–14 дней. - Гербион сироп первоцвета
— от 2 лет. Разрешенная длительность курса по инструкции составляет 2–3 недели.
Отмечу только 2 момента:
- Бромгексин
стоит очень дешево, а в организме он превращается в
Амброксол
. Амброксол стоит дороже, но начинает действовать уже через пару часов, а Бромгексину нужно 1-2 суток. - Согласно исследованиям, Бронхипрет эффективнееамброксола
или
ацетилцистеина
.
Выводы
- При ОРВИ для профилактики осложнения (кашля) можно попробовать с 1-2-го дня простуды в течение 5-7 дней
принимать препарат, улучшающий отделение мокроты, в средней дозе и с учетом разрешенного возраста при данной указанной форме. - Пациент должен получать достаточно жидкости.
- Из побочных эффектов возможно покашливание
, связанное с повышенной секрецией мокроты. Это нормально. Но глубокого приступообразного кашля быть не должно. Вскоре после отмены муколитика покашливание исчезает самостоятельно.
Источник: https://orz.lesovir-c.com/mozhno-li-delat-jekg-pri-prostude-i-kashle/