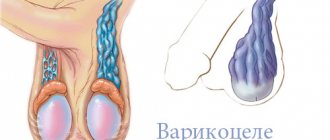
Варикоцеле – патология, связанная с варикозным расширением вен, которые находятся в мошонке мужчины. Обычно заболевание появляется у подростка. Оно способно ничем себя не выдавать в течение жизни. Но иногда бывают ситуации, когда варикоцеле приводит к болезненности в яичках и может стать причиной бесплодия. Единственная возможность избавиться от патологии – операция по удалению варикоцеле.
Стадии заболевания и показания к операции
Существует 4 степени развития варикоцеле:
- Варикозное расширение определяется только при помощи УЗИ.
- Вены лозовидного сплетения прощупываются в положении стоя.
- При пальпации в любом положении врач может диагностировать заболевание.
- Вены видны невооруженным глазом.
Снижение сперматогенной функции, которое может со временем привести к бесплодию, обычно начинается только на последних стадиях заболевания.
Операция может быть проведена в следующих случаях:
- Выявлены нарушения в спермообразовании. В процессе исследования установлено, что в семенной жидкости снижено количество сперматозоидов, уменьшена их подвижность, присутствует кровь или гной.
- Пациента беспокоят боли. Они начинают проявляться на 2-3 стадии заболевания, сначала незначительны. Неприятные ощущения усиливаются при ходьбе, после физических нагрузок. Примечание. В подавляющем большинстве случаев развивается варикоцеле левого яичка, поэтому боль чаще всего имеет такую же локализацию.
- Пациента не устраивает внешний вид мошонки.
- Яичко начинает уменьшаться в размерах.
При отсутствии симптомов операция также может быть рекомендована к проведению. Некоторые доктора полагают, что хирургическое вмешательство, осуществленное своевременно, позволяет избежать бесплодия. Другие считают, что это неоправданный риск, и советуют ограничиться наблюдением посредством периодических осмотров и УЗИ.
Важно! Операция до 18 лет обычно не проводится. Согласно статистическим данным, во взрослом возрасте после хирургического вмешательства гораздо реже возникают рецидивы – повторное развитие варикоцеле. Поэтому лучше осуществить его после полового созревания.
Сдавление вен может привести к развитию так называемого “вторичного варикоцеле”. Оно возникает в результате опухоли, кисты или иного образования. В этом случае пациента беспокоят лихорадка, кровь в моче, тупая или колющая боль в поясничном отделе. При вторичном варикоцеле необходимо устранение причины заболевания, операция по усечению вен не требуется до проявления результатов терапии основной патологии.
Нужно ли делать операцию при варикоцеле
Развитию заболевания подвержены мужчины любой возрастной группы. Но риск возникновения патологического процесса увеличивается в подростковый период жизни. Варикоцеле в большинстве случаев диагностируют у юношей от 13 до 16 лет. Это обусловлено резкими переменами гормонального фона и половым созреванием организма. Эти процессы могут спровоцировать возникновение патологии.
На начальных этапах прогрессирующее заболевание не влияет на сперматогенез и не вызывает нарушение трофики яичек. Поэтому хирургическое вмешательство откладывают до достижения 18 лет, потому что процедура может нарушить естественные процессы полового созревания, спровоцировать развитие хронических заболеваний или возникновение рецидивов.
До оперативного вмешательства юноше назначают комплексное лечение варикоцеле медикаментозными препаратами и физиотерапией. Патология левого яичка в некоторых случаях является осложнением варикозного расширения вен в нижних конечностях. При интенсивном развитии заболевания делают исключение и проводят операцию до совершеннолетия, чтобы предотвратить бесплодие.
Для людей старше 18 лет хирургическую процедуру стараются проводить на ранних этапах после подтверждения диагноза варикоцеле. Это необходимо для предупреждения бесплодия и атрофии яичка. При варикоцеле стоит делать операцию как можно скорее, чтобы избежать не только нарушения репродуктивной функции, но и развития осложнений. Варикоз на яичке с левой стороны может перейти на правый орган, что может спровоцировать гормональные сбои и эректильную дисфункцию.
Не требуется проведение немедленного хирургического вмешательства у людей пожилого возраста, когда репродуктивная функция и уровень тестостерона не важны. Операцию проводят только при возникновении сильных болей и местного воспаления, которое мешает нормальному передвижению человека.
Процедура не проводится на последней стадии варикоцеле, когда произошла необратимая атрофия семенника. В таких случаях варикозное расширение сосудов лозовидного сплетения приводит к полному бесплодию, поэтому в операции нет необходимости.
Показания
Хирургическая операция варикоцеле у мужчин проводится в соответствии со следующими показаниями:
- нарушение сперматогенеза при подтверждении диагноза;
- выраженная боль при варикозном расширении;
- повторное возникновение заболевания;
- сильное расширение венозных сосудов вокруг семенного канатика, подтвержденное на доплерографии и УЗИ.
При варикоцеле слева операция проводится при неэффективности медикаментозной терапии. Хирургическое вмешательство обязательно проводят при возникновении патологии в подростковом возрасте на фоне сильной боли или нарушенном передвижении. Врач начинает оперировать только в стационарных условиях в отделении хирургии или урологии. Анестезию подбирают в зависимости от технологии проведения процедуры.
Нужна операция при уменьшении яичка с пораженной стороны в размерах или при развитии выраженного воспаления.
Противопоказания
К операции при варикоцеле существуют следующие противопоказания:
Важная информация: Как влияет варикоцеле на бесплодие у мужчин и можно ли забеременеть после операции
Противопоказания
Различные методики проведения операции могут иметь разные противопоказания. Открытые хирургические вмешательства не проводятся при:
- Наличии заболеваний в стадии декомпенсации (нарушения функций органа, которые не могут быть восстановлены без лечения) – сахарного диабета, цирроза печени и пр.
- Воспалении в активной стадии.
Эндоскопические операции помимо описанных противопоказаний не проводятся при перенесенных в прошлом хирургически вмешательствах на брюшной полости. Это связано с нарушением клинической картины и повышенной вероятностью ошибок врача.
Склерозирование не осуществляется при следующих противопоказаниях:
- Крупные анастомозы (перемычки) между сосудами, что может привести к попаданию используемого для склеивания препарата в здоровые вены или артерии;
- Повышенное давление в расположенных поблизости венах (например, почечной);
- Структура сосудов не позволяет введение зонда (рассыпчатый характер вен).
Подготовительный этап и противопоказания
Оперативное вмешательство не всегда приносит выздоровление. При некоторых сопутствующих отклонения любая операция на венозный пучок у мужчин противопоказана:
- Нарушена свертываемость крови (коагулопатия любого генеза);
- Недавно перенесенный инфаркт или инсульт;
- Нарушение в мозговом кровообращении;
- Воспаление мочеполовой системы;
- Экстрагенитальная патология в выраженной форме;
- Сахарный диабет в период декомпенсации заболевания.
Перед оперативным вмешательством пациент направляется на дополнительные обследования, которые помогут лучше понять полную картину болезни. Врач изучит анамнез пациента, поинтересуется, какие хирургические вмешательства уже осуществлялись за последние пять лет.
Общий наркоз в больших количествах не приносит пользы организму, поэтому в некоторых случаях самый щадящий метод — лапароскопия противопоказан.
Перед процедурой пациента направляют на обследования:
- УЗИ с доплером, обследуется область мошонки;
- Общие анализы: кал, кровь на сахар, моча;
- Анализ на ВИЧ и гепатит В, сифилис;
- Ангиография.
Если во время обследований будут выявлены сопутствующие заболевания, то сначала пациенту рекомендуется пролечиться. По желанию пациента сдается анализ на аллергическую реакцию на анестезирующий препарат. Если анестезия вызывает аллергию, то операция может закончиться плачевно.
Подготовка к операции
За 10 дней до предполагаемой процедуры пациентам необходимо пройти некоторые исследования:
- Анализ крови (общий, на группу и резус-фактор, на свертываемость, содержание сахара).
- Общий анализ мочи.
- Рентген легких.
- Электрокардиограмма (может назначаться всем пациентам или только мужчинам старше 30 лет).
- Анализ на вирусы гепатитов В и С, ВИЧ.
Кроме того, врач обычно назначает УЗИ мошонки или УЗИ с применением метода Допплера (использованием контрастного вещества) для получения более полной клинической картины. Возможны дополнительные исследования в зависимости от состояния пациента.
С утра перед операцией нужно отказаться от еды и воды, принять гигиенический душ. Лобок и живот необходимо чисто выбрить. Прием препаратов при хронических заболеваниях (диабет, гипертония, бронхит и пр.) нужно согласовать с врачом.
Реваскуляризирование патологического участка
Процедура реваскуляризирования вены яичка осуществляется через глубокий надрез в верхней части ствола полового члена. Пациент во время процедуры находится под общим наркозом.
Через надрез вытягивается венозный пучок и отсекается полностью до вены семенного канатика. Затем вместо отсеченной ткани вшивается надчревная вена. После сшивания сосудов возобновляется нормальное кровообращение. Осложнения после операции практически не наблюдаются. Восстановление занимает несколько недель. Домой пациент выписывается на 3–4 сутки после процедуры.
Плюсы процедуры:
- Возможность оперирования пациентов с любой стадией варикоза;
- Быстрое восстановление кровообращение даже после самой запущенной формы варикоцеле;
- Вероятность возвращения болезни всего 5%.
Из минусов выделяются:
- Длительный период восстановления;
- Сложность процедуры.
За операцию берутся только самые опытные хирурги.
По статистике метод реваскуляризирования вены яичка самый действенный быстро восстановить кровообращение.
Способы проведения операции
Классификация методов хирургического лечения может быть основана на методе доступа и технологии проведения. Исходя из второго признака, выделяют две большие группы операций:
- С сохранением реко-кавального анастомоза;
- С его иссечением.
Примечание. Рено-кавальный шунт (анастамоз) представляет собой перемычку-сообщение между двумя венами яичка. Он возникает как патология вследствие варикоцеле и способствует застою крови.
Второй способ на данный момент признан наиболее эффективным и используется чаще всего.
По технологии принято выделять три основных типа операции:
- Лапароскопия (малоинвазивный метод);
- Эндоваскулярная склеротерапия;
- Открытая операция (может выполняться в различных модификациях – по Мармару, Иваниссевичу, Паломо).
Важно! Операции по удалению при варикоцеле не проводятся. Все сосуды остаются внутри организма, они или склеиваются (склерозируются) или перевязываются.
Варианты операции варикоцеле
Различают разные методы проведения операций, классификация которых основана на технике и методе доступа к венам. Если рассматривать технологию, то операции бывают с иссечением и с сохранением кавальной перемычки (шунта). Этот шунт является перемычкой между двух вен яичка. Из-за него застаивается кровь.
Вид операции выбирают в зависимости от формы заболевания
Другая классификация основана на том, как делают операцию варикоцеле (каким доступом). Исходя из этого, выделяют три вида вмешательства:
- эндоваскулярная склеротерапия;
- лапароскопическое вмешательство;
- открытый вариант лечения Варикоцеле, виды операций — метод Паломо, Мармара или Иваниссевича.
Во время операции не проводится удаление вен – сосуды остаются на месте. Пораженные вены либо перевязывают, либо склеивают (склерозируют).
Склеротерапия
Эта операция наименее инвазивна. Она сводится к склерозированию (склеиванию) варикозных сосудов. Большим плюсом склеротерапии является то, что для ее проведения не требуется госпитализация. Она проходит в условиях ангиографического кабинета под местным наркозом. После начала действия анестезии хирург прокалывает чрезкожно стенку правой бедренной вены. Туда вводится зонд, при помощи которого оценивается состояние проблемных сосудов и доставляется лечебное вещество.
В качестве склерозирующего соединения используют 3% раствор тромбовара. В сосуды вводится контрастное вещество и таким образом определяется успех операции. Если варикозная вена не визуализируется, это означает, что окрашенное соединение в нее не поступает, и хирургическое вмешательство было эффективным. В таком случае зонд извлекается, на место прокола накладывается повязка. В этот же день пациент может отправляться домой.
Принято считать, что при склеротерапии риск рецидивов выше, чем при классической операции, однако врачи говорят лишь о незначительно повышенной вероятности. Однако из-за сниженной эффективности проводят подобные хирургические вмешательства довольно редко. Их обычно рекомендуют на начальных стадиях заболевания, когда еще отсутствуют жалобы у пациента.
Способы хирургического вмешательства
Исходя из метода доступа во время операции при варикоцеле, выделяют 2 вида вмешательства:
- С иссечением реко-кавального анастамоза.
- С сохранением его целостности.
Первый способ является более эффективным.
Существует 4 способа проведения вмешательства:
- Открытая операция (по Иваниссевичу, Мармару или Паломо).
- Эмболизация варикоцеле (эндоваскулярная склеротерапия).
Оперирование по Мармару
- Лапароскопическая операция варикоцеле.
- Лазерная процедура.
Независимо от техники выполнения операции, удаление сосудов не проводится. Они либо перевязываются, либо склеиваются специальным веществом.
Операция варикоцеле по Мармару
Техника проведения операции Мармара при варикоцеле отличается малоинвазивностью. Для ее проведения хирург использует специальный микроскоп. Обычно, микрохирургическая операция при варикоцеле проводится под местной анестезией. В таком случае больной будет испытывать незначительное покалывание или другие ощущения в месте проведения операции. Но также проведение операции по Мармару может происходить под общим наркозом.
Подробнее об операции по Мармару рассказывает врач уролог-андролог Николай Константинович Соловьев:
Микроскопический разрез проводится непосредственно возле подвздошной кости. Таким образом послеоперационный шов будет незаметным. Через разрез, хирург перевязывает вену. Спустя неделю швы снимаются. Операция Мармара при варикоцеле является максимально точной, поэтому риск случайного повреждения сосудов и артерий практически отсутствует.
Операция варикоцеле по Иваниссевичу
Во время процедуры врачом производится перевязка расширенной вены. Лимфатические узлы при этом не затрагиваются. Операция Иваниссевича при варикоцеле проводится преимущественно под общим наркозом.
Длина разреза, проводимого хирургом, составляет порядка 5-10 см. Дойдя до сосудистого сплетения, доктор аккуратно отделяет лимфатические сосуды, а вену захватывает диссектором. После этого проводится ее перевязка.
Склеротерапия
Рентгенэндоваскулярная операция при варикоцеле считается наименее инвазивным методом. Суть процедуры заключается во введении в вену специального вещества, которое склеивает ее стенки. Достоинством такого метода является то, что пациенту не нужно лежать в больнице.
Во время склеротерапии доктор делает прокол бедренной вены, куда вводится специальный зонд, при помощи которого проводится оценка состояния сосудов и введение склеивающего вещества (раствор тромбовара 3%).
Этапы операции склеротерапии
Чтобы оценить результат, в сосуды вводится контрастное вещество. Если проблемная вена не проявляется, врач делает вывод о том, что кровь сюда не поступает, следовательно, операция проведена успешно. Только после этого зонд может быть извлечен. Прибегают к эмболизации варикоцеле только на начальных стадиях развития патологии, когда изменения в вене еще не значительные.
Лапароскопия при варикоцеле
В большинстве случаев, проведение лапароскопии при варикоцеле проводится под местной анестезией. Вначале хирург делает прокол диаметром 5 мм в районе пупка, через который внутрь вводится трубка с трехгранной иглой. Чтобы увеличить пространство для проведения манипуляций врачом, в полость брюшины нагнетается газ.
На видео показана лапароскопическая операция при варикоцеле:
При помощи лапароскопа врач достигает поврежденной вены и перевязывает ее. После чего брюшина зашивается. Сколько пациенту предстоит лежать в больнице после лапароскопии, зависит от выбранного наркоза. Если операция проводилась под местной анестезией, то на следующий день он сможет уехать домой. Если же использовался общий наркоз, то мужчине предстоит провести в больнице от 3 до 7 дней.
Чтобы оценить качество проведенной процедуры, врач использует допплерографию или УЗИ.
Лазерная коагуляция
Процедура заключается в прижигании поврежденного участка вены при помощи лазера. Для осуществления манипуляции используется внутрисосудистый эндоскоп. После вмешательства вена оказывается исключенной из общего кровотока. Наркоз для проведения лазерной операции не требуется.
Лапароскопическая операция
Используется общая или местная (чаще) анестезия. Также иногда используется эпидуральный наркоз (обезболивающее вводится в позвоночник). После начала действия анестезии хирург совершает прокол в области пупка диаметром около 5 мм. В него вводится троакар – трехгранная игла, соединенная с трубкой. В брюшную полость нагнетается газ для освобождения пространства для хирургических манипуляций.
В отверстие вводится лапароскоп – трубка, соединенная с осветительным прибором и камерой. Он позволяет врачу следить за ходом операции. Под контролем лапароскопа осуществляются еще два пятимиллиметровых прокола – в подвздошной области и над лоном, и введение в них троакаров. Пациента наклоняют направо на 15-20° для лучшей визуализации. Врач при помощи введенных в прокол ножниц перерезает брюшину.
Далее происходит выделение артерий и лимфатических сосудов. Это необходимо для того, чтобы они не пострадали в ходе операции. Расширенные вены перевязываются. Брюшина зашивается. На проколы накладывается асептическая повязка. Срок госпитализации зависит от выбранного наркоза. После местной анестезии отправиться домой можно уже в день операции или на следующий. После общего наркоза выписка наступает через 3-7 дней после вмешательства. Эффективность операции оценивают при помощи УЗИ или допплерографии.
Как делают разные виды операций
Существуют разные виды операций при варикоцеле, с помощью которых удаляют поврежденные сосуды или купируют кровоток по расширенным венам. Существуют классические методы лечения, подразумевающие иссечение тканей с целью открыть прямой доступ варикозной болезни, лапароскопическое вмешательство, внутрисосудистая или микрохирургическая технология. Лучшую методику подбирают на основании индивидуальных особенностей организма пациента, лабораторных показателей и степени выраженности патологического процесса.
Операция Мармара
Оперативное вмешательство относится к микрохирургическим методам лечения. В ходе процедуры не требуется проникать в брюшную полость, поэтому технология по удалению варикоцеле считается наиболее эффективной. После проведения операции существует низкая вероятность развития рецидивов и осложнений. Малоинвазивное лечение практически не травмирует ткани. Положительная динамика восстановления тканей без повторного возникновения заболевания наблюдается у 90% пациентов. Длится операция около 40 минут.
Перед проведением хирургического вмешательства требуется сдать общие анализы крови и урины, сделать электрокардиограмму.
На начальном этапе хирургического вмешательства делается разрез длиной 3 см в месте выхода семенного канатика. От основания полового члена иссечение мягких тканей осуществляются на расстоянии 1 см. Благодаря хирургическому инструментарию врач находит семенной канатик и под микроскопом начинает перевязывать окружающие его венозные сосуды. Точность перевязки обусловлена визуальным расширением пораженных вен, поэтому в ходе проведения процедуры не травмируются артерии, лимфатические сосуды и нервы. После завершения манипуляции рану послойно зашивают.
Срок реабилитации составляет только 48 часов, поэтому нет необходимости в длительной госпитализации пациента. По прошествии 2 суток больного выписывают из стационара. В течение недели нельзя выполнять интенсивные физические нагрузки и поднимать различные тяжести. Благодаря технологии проведения шов осуществляют ниже уровня белья, поэтому небольшой рубец не будет выделяться.
Важная информация: Что делать если после операции варикоцеле болит левое яичко когда трогаешь
Операция Иваниссевича
Операция по поводу варикоцеле в большинстве случаев проводится по технологии Иваниссевича. В процессе хирургического вмешательства манипуляции осуществляют через прямой доступ в паховой области: благодаря продольно-косому иссечению можно выделить венозное паховое сплетение. Разрез длиной не более 5 см производится в нижней брюшной области параллельно паховому каналу.
В ходе операции врачи перевязывают устья яичковой вены с последующим рассечением. Сосуды перекрывают с помощью лигатур. Аналогичные действия можно провести с ответвлениями яичковой вены. При этом взрослый пациент находится в сознании, производится местное обезболивание. В детском возрасте процедура осуществляется под общим наркозом. После завершения манипуляции ткани послойно сшиваются и закрепляются наложением кожных швов. Поверх накладывается стерильная повязка.
Несмотря на распространенность методики, существует высокий риск повреждения лимфатических узлов, нервов, крупной бедренной артерии и других сосудов в паховом канале. Технология Иваниссевича малоэффективна, поэтому в 40-65% случаев пациенты проходят повторную процедуру из-за развития рецидива. Это обусловлено тем, что в ходе операции врач может обнаружить не все пораженные вены. Зрение хирурга ограничено небольшим разрезом. Длительность операции составляет 15-40 минут.
После завершения процедуры возможно развитие болевого синдрома, который купируют с помощью льда или обезболивающих. Для предупреждения инфекционно-воспалительных заболеваний принимают антибактериальные препараты. В течение недели после проведения операции необходимо носить специальный поддерживающий бандаж. Такая повязка уменьшает степень натяжения семенного канатика и снижает риск развития дискомфорта. Период восстановления составляет около 3 недель. Швы снимают на 9 день.
Первые 2-3 дня необходимо ограничить двигательную активность. По прошествии этого времени можно совершать непродолжительные пешие прогулки. В последующие 6 месяцев не рекомендуется подвергать тело физическому перенапряжению.
Лапароскопическая операция
Эндоскопическая операция при варикоцеле проводится без иссечения мягких тканей в области паховой складки. Данная технология осуществляются по методу лапароскопии. Цель хирургического вмешательства совпадает с другими методиками лечения варикозного расширения венозных сосудов и подразумевает перевязку и рассечение яичковой вены.
В ходе операции используют специальный инструментарий — эндоскоп или лапароскоп, которые вводят с помощью катетера. Аппараты оснащены оптоволоконным узлом, транслирующим изображение на монитор. На конце эндоскопа расположены инструменты небольшого размера. Благодаря использованию лапароскопа удается избежать сильных кровотечений, снизить риск развития осложнений и травматичность мягких тканей.
Оперативное вмешательство проводят под общей анестезией. Для блокировки кровотока по яичковой вене на животе делают 3 небольших прокола длиной не более 0,5 см. В разрез в области пупка вводят катетер, через который в брюшную полость проникает маленькая видеокамера. В 2 других протоколах осуществляют хирургические манипуляции. В них вводят ножницы, лигатуры и зажимы. Время операции варикоцеле по технологии лапароскопии составляет 30-40 минут.
На начальном этапе проведения процедуры в один прокол вводят инсуффляторную трубку для введения в забрюшинное и предбрюшинное пространство газа. В это время камера транслирует увеличенное изображение на специальный монитор. Благодаря полученной картине хирург может свободно ориентироваться в оперируемой области. Широкий обзор позволяет врачу быстро вывести артериальные и венозные яичковые сосуды из-под брюшины. После этого на вены накладываются титановые скобы и кровоток перевязывают лигатурами. По окончании манипуляций производят удаление или пересечение сосудов.
На 3 сутки пациент выписывается из стационара. На проколы накладывают стерильную повязку, поэтому ткани восстанавливаются за короткий период. Благодаря лапароскопической операции можно параллельно перевязать сосуды при двустороннем варикоцеле. Другие технологии лечения требуют осуществления 2 отдельных разрезов. Эндоскопическую процедуру можно проводить при выраженном болевом синдроме или при бессимптомном течении заболевания.
Данная техника лечения варикоцеле проводится под общим наркозом из-за вовлечения в ходе оперативного вмешательства брюшной полости и заполнения свободного от органов пространства газом. Если бы пациент был в сознании, он должен испытывать сильный болевой шок.
Важная информация: Какие лекарственные препараты применяют для медикаментозного лечения варикоцеле у мужчин
Лазерная операция
На фоне варикоцеле виды операции практически по любой технике проведения требуют иссечения тканей в пораженном месте. Лазерная терапия проводится без разреза в брюшной или паховой области. Оперативное вмешательство проводят с помощью внутрисосудистого эндоскопа. Встроенная видеокамера помогает быстро найти воспаленный сосуд. Пораженный эндотелий изнутри коагулируется под действием лазера. В процессе свертывания крови и выжигания тканей расширенные вены выводятся из местного кровотока. Благодаря такой методике наркоз не требуется.
Процедура проходит в соответствии со следующим алгоритмом действий:
- Место осуществления хирургических манипуляций обезболивают.
- В паховой области делают небольшой прокол и вводят в бедренную вену катетер толщиной около 2 мм. По нему в крупный сосуд проникнет эндоскоп.
- Благодаря камере и рентгенологическому контролю аппарат проводят к пораженному кровотоку, где врачи коагулируют кровообращение.
- Длительность процедуры составляет 20 минут. По прошествии этого времени хирургические инструменты извлекают и накладывают давящую повязку.
Пациент может покинуть лечебное учреждение через 30 минут после завершения операции.
Операция Мармара
Этот вид вмешательства предполагает микродоступ и низкую степень инвазивности. Он проводится под контролем микроскопа. Выбор наркоза во многом зависит от желания пациента, в большинстве случаев достаточно местной анестезии, при которой возможны незначительные болезненные ощущения или чувство покалывания, теплоты.
Хирург совершает разрез в области лобка, максимально близко к подвздошной кости, что делает шов после операции незаметным (он будет располагаться ниже верхнего края белья). Врач иссекает покровы и подкожную клетчатку, выделяет семенной канал и перевязывает вену. Ткани зашиваются. Швы снимают на 7 сутки. Операция по Мармару отличается высокой точностью, благодаря чему снижен риск повреждения артерий или лимфатических сосудов.
Операция открытого типа по Мармару
Одной из самых безопасных и эффективных считается микрооперация по Мамару или способ маленького разреза. Процедура выполняется через небольшой надрез, в длину всего от 1,5 до 3 см. Вся процедура проводится под специальным микроскопом, рассечение тканей осуществляется слой за слоем.
При этом специалист видит все самые мелкие ответвления и быстро отсекает их. Травмирование нервных окончаний при микрохирургии незначительно.
Из полюсов выделяются:
- Низкая инвазивность, так как разрез имеет миниатюрные размеры;
- Короткий послеоперационный период;
- Шов имеет эстетичный вид, заметить его сложно;
- Вероятность осложнений ниже на 80–95%, чем при применении метода Иваниссевича.
Из минусов выделяется невозможность использования методики на последних этапах развития заболевания (на 3 и 4 стадии варикоцеле).
Проводиться процедура под местной анестезией, занимает до 30 минут. Швы снимаются на 7–8 день после операции. Восстановительный период до 1 месяца.
Используется процедура во всех современных клиниках. В государственных стационарах пациентам с направлением процедура предоставляется бесплатно.
Операция по Иваниссевичу
Операция по Иваниссевичу
Общий наркоз при этом виде вмешательства используется чаще, но также возможно применение местной или эпидуральной анестезии. Суть операции заключается в перевязке вен с варикозным расширением при сохранении лимфатических сосудов.
Хирург производит разрез в районе лобка длиной до 10 см. Обычно его размер меньше – 5-6 см. При помощи скальпеля и крючков он разрезает и раздвигает все подлежащие мышцы до непосредственно сосудистого сплетения яичка. Здесь необходимо отделить лимфатические сосуды. Потом при помощи диссектора (тупых изогнутых ножниц) захватываются вены и перевязываются. Мышцы и ткани зашиваются.
Метод Иваниссевича и Паломо
Обе методики устранения варикоцеле у мужчин практически не отличаются. Процедура по Иваниссевичу проводится, как под местным, так и под общим наркозом. Суть процедуры сводится к перевязке расширенных вен. Хирург делает разрез над лобком длиной 6-10 см, раздвигает мышцы до сплетения яичка, отделяет лимфатические сосуды. Затем захватывает и перевязывает пораженные варикоцеле вены. Финальный этап операции – сшивание мышц и тканей.
Метод устранения варикоцеле Иваниссевича и Паломо очень похож между собой
При операции по методу Паломо суть действий та же, но разрез делается выше, так хирург получает большой обзор. В результате снижается вероятность рецидивов, но повышается риск повредить артерию, поставляющую кровь в семенной канал. Этот кровеносный сосуд находится рядом с лозовидным сплетением, в связи с чем повреждается.
Прогноз операции
Прогноз, как правило, благоприятный. При использовании малоинвазивных методов вероятность рецидивов близка к 2%, при операции по Иваниссевичу – около 9%. В некоторых источниках указываются другие цифры, частные клиники приводят данные о повторном развитии варикоцеле при открытых вмешательствах в 30%.
В 45% случаев у пациента после операции определяется нормальная спермограмма, в 90% случаев наблюдается статистически значимое улучшение показателей. В старшей возрастной группе, при запущенном варикоцеле все значения оказываются хуже, чем у молодых пациентов.
Прогноз
В большинстве случаев, прогноз после хирургического вмешательства оказывается позитивным. Риск возникновения рецидива при использовании малоинвазивных методик не превышает 2%, при использовании методики Иваниссевича – 9%.
Примерно у половины мужчин после проведения оперативного вмешательства результаты спермограммы приходят в норму.
Восстановительный период
Пациенту могут быть прописаны следующие препараты для восстановления сперматогенеза:
- Витаминные комплексы.
- Биологические активные добавки с селеном и цинком.
- Гормоны. Важно! Их прием осуществляется строго курсами под контролем врача и совместно с постоянными лабораторными исследованиями.
- Мазь, содержащая антибиотик. Она необходима для профилактики инфицирования раны.
- Обезболивающие средства. У некоторых пациентов неприятные ощущения в прооперированном яичке могут сохраняться довольно долго. Обычно врач прописывает кетонал или подобные лекарства.
В первые 1-2 суток после хирургического вмешательства необходимо:
- Держать рану сухой. Возможно приложение льда для снятия болевых ощущений. Подойдет пластиковая бутылка с замороженной водой, завернутая в полотенце.
- Минимизировать любую активность, стараться побольше отдыхать.
- Желательно носить бандаж, поддерживающий яички.
В течение 1-2 недель после операции не рекомендуется:
- Совершать физические упражнения, требующие повышенных усилий.
- Принимать ванну.
- Заниматься сексом.
После обозначенного периода половая жизнь возможна, если в процессе или после акта пациент не чувствует боли, дискомфорта, неприятных тянущих ощущений. Эректильная функция после операции не страдает. Срок реабилитации зависит от типа операции, наркоза, общего состояния пациента.
Многих пациентов пугает, что вена после операции осталась. Им кажется, что это признак неудачного хирургического вмешательства.
Важно! Необходимо понимать, что сосуды не извлекаются из мошонки, а только прекращают снабжаться кровью. Вена может прощупываться или быть видна до полугода.
Период реабилитации
Чтобы восстановить сперматогенез пациенту будут назначены такие препараты:
- Витаминно-минеральные комплексы.
- Биодобавки, содержащие цинк и селен.
- Гормональные лекарства. Назначаться и проводиться гормонотерапия может только под контролем лечащего врача.
- Для ухода после операции за швом используются мази на основе антибиотика, которые помогут избежать инфицирования раны.
- Обезболивающие препараты («Кетанол» и т. д.). Это связано с тем, что многие пациенты жалуются на то, что после операции варикоцеле болит левое яичко.
В течение первых 2 дней после вмешательства, пациенту необходимо:
- Следить за тем, чтобы рана была сухой. Чтобы снять боль, к этому месту допускается прикладывать холод.
- Соблюдать постельный режим и максимально снизить двигательную активность.
- Для поддержки яичек использовать специальный бандаж.
Бандаж для яичек
В послеоперационный период (в течение 2 недель) мужчине следует отказаться от:
- Занятия сексом (в том числе запрещена мастурбация).
- Занятия спортом и выполнения любых физических нагрузок.
- Приема ванны.
- Употребления алкоголя.
Если через 2 недели мужчину не беспокоят болевые ощущения и другой дискомфорт, то возможно возобновление половой жизни. Операция не приводит к нарушению эректильной функции или снижению сексуального возбуждения. Время, требуемое на восстановление после операции варикоцеле, зависит от того, какую анестезию использовали во время процедуры и общего состояния мужчины.
Осложнения после операции
После хирургического вмешательства возможно появление следующих синдромов и заболеваний:
- Воспаление. Оно определяется по соответствующим симптомам и результатам УЗИ, успешно купируется медикаментозно.
- Невралгическая боль.Она возникает в результате повреждения нервных окончаний и плохо поддается лечению (обычно показана игло- и физиотерапия).
- Лимфатический отек. Он развивается в результате повреждения лимфатических сосудов в ходе операции, может пройти самостоятельно или благодаря ношению бандажа, поддерживающего мошонку, специальных трусов.
- Водянка яичка (гидроцеле). Причина – задетые по неосторожности лимфатические сосуды, лечение – аналогичное.
- Снижения размера яичка – опасное осложнение, возникающее из-за повреждения семенной артерии. Это одно из самых неприятных последствий операции, поскольку его довольно сложно купировать.
- Рецидив – повторное развитие варикоцеле. Лечение только хирургическое.
- Повреждение кишечника или мочеточника. Эти осложнения после операции случаются при лапароскопии, чаще у неопытных молодых хирургов.
- Тромбоз (закупорка) глубоких вен. Он возникает как реакция на введение контрастного вещества в сосуды, в результате гематомы (внутреннего кровоизлияния) в месте прокола.
Послеоперационный период
При проведении операции на варикоцеле яичка по технологии Мармара или Иваниссевича пациент должен находиться в стационаре около 48 часов. Швы снимают на 8-9 сутки. В течение месяца необходимо посещать уролога для предупреждения осложнений.
Восстановление
Длительность реабилитационного периода после оперативного лечения варикоцеле зависит от выбранной технологии и возраста пациента: чем старше мужчина, тем дольше ткани будут восстанавливаться. В среднем регенерация завершается через 1-2 недели. При лапароскопической операции организм восстанавливается за 24-48 часов, при микрохирургической варикоцелэктомии — за 2-3 суток.
Для предупреждения рецидивов и осложнений необходимо соблюдать рекомендации врача, больше двигаться и сбалансировать питание. При этом в течение реабилитационного периода категорически запрещается подвергать тело сильным физическим нагрузкам, поднимать тяжелые вещи и бегать. Допускается пешее передвижение в течение 10-15 минут. Активность необходима, чтобы избежать развития спаечных процессов.
Чтобы избежать возникновения инфекционных заболеваний, нужно пройти курс антибиотиков. Для уменьшения нагрузки на семенной канатик рекомендуется приобрести специальный бандаж, который требует носить в течение недели. Злоупотреблять обезболивающими в период восстановления не следует, потому как возможно привыкание. В результате анестетики прекратят действовать. Для купирования боли можно прикладывать лед.
После проведения операции необходимо периодически консультироваться с урологом и сдавать анализы на спермограмму и для определения активности половых гормонов.
Возможные осложнения
Операция по удалению варикоцеле на яичке может спровоцировать развитие осложнений:
- Лимфатический застой. Патологический процесс развивается при повреждении лимфатических узлов в ходе операции. Аналогичная ситуация наблюдается при нарушении иннервации и кровоснабжения тканей.
- Рецидив патологического процесса.
- Болевой синдром в мошонке. Боль обусловлена развитием спаечных процессов или нарушением выработки простагландинов.
- Дистрофия или дегенеративные тканевые процессы в мужском яичке. Осложнение характеризуется атрофией органа после неосторожной перевязки артерий вместе с поврежденными венозными сосудами. Яичко не получает питания в результате нарушения микроциркуляции.
- Гидроцеле, или водянка. Расстройство венозного оттока может привести к скоплению жидкости в мошонке.
Риск развития осложнений зависит от опыта оперирующего хирурга, степени выраженности патологии и индивидуального анатомического строения органов.
Цена на операцию
Операция при варикоцеле не входит в перечень услуг типа “высокотехнологическая помощь”, на которые выделяются средства. На сайте некоторых клиник указывается, что они работают с ОМС и ДМС, однако в первом случае речь идет только о скидке, которую может получить обратившейся к ним клиент, или возврате части потраченных средств.
Стоимость операции зависит от выбранной методики и региона. В провинциальных городах центральной России цена за открытое хирургическое вмешательство начинается от 5 000 рублей, в Москве – от 8 000 – 10 000 рублей. Приблизительно столько же будет стоить склерозирование. Микрохирургическое вмешательство (по Мармару) обойдется как минимум в 20 000 – 30 000 рублей. Несколько дешевле обойдется лапароскопическая операция – 15 000 – 25 000 рублей. Цены указаны в расчете на местную анестезию, если пациент предпочитает общий наркоз, за него придется платить отдельно – 7 000 – 10 000 рублей.
Причины развития
Норма и патология
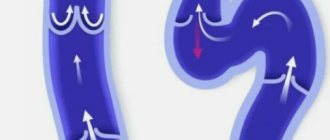
Варикоцеле имеете прежде всего врожденную природу патогенеза и намного реже носит вторичный характер. Так или иначе патология возникает по причине возникновения в сосудах мошонки избыточного давления из-за которого они теряют привычную морфологию и деформируются. Рассмотрим подробнее как происходит этот процесс.
По причине хронического повышения давления крови в сосудах венозные клапаны перестают полностью смыкаться. В результате возникает процесс, называемый рефлюксом, что означает обратный ток крови. На самых ранних этапах формирования эти процессы незначительны, не приводят к растягиванию стенок сосудов поэтому варикоцеле некоторое время носит латентный характер и не имеет абсолютно никаких симптомов.
Такую форму болезни называют доклинической. В это время воспалительные процессы оказывают минимальные воздействия на организм, поэтому не вызывают какие-либо видимые отклонения в работе органов и их систем в организме. Патологию на данной стадии, которую называют субклинической, возможно выявить исключительно при помощи методов ультразвуковой диагностики.
Наличие рефлюкса увеличивает и без того повышенное давление в сосудах, болезнь постепенно развивается. Начинают образовываться застойные процессы, а венозная недостаточность усиливается.
Обратите внимание. Поскольку варикоцеле главным образом обусловлено венозной недостаточностью передавшейся мальчику по наследству, для нарушения работы клапанов не обязательно наличие главного провоцирующего фактора – большого давления в сосудах.
Болезнь приобретает клинические симптомы, когда стенки сосудов начинают растягиваться, теряют форму и деформируются. С этого момента ВРВ можно четко диагностировать.
Мужчина на первых порах начинает ощущать слабые боли, как правило, тянущего тупого характера, иногда может быть зуд или жжение. Сначала дискомфорт появляется после нагрузок или в конце рабочего дня, но с прогрессированием болезни боль становится отчетливее и если патология перейдет в третью степень, то она станет постоянной и довольно сильной.
В большинстве случаев патология имеет наследственную предрасположенность
Часто мужчины и особенно юноши по различным причинам не обращают та неприятные ощущения должного внимания, находят для себя различные пояснения и надеются, что все скоро пройдет, само собой. Бывает, что и первая стадия варикоцеле протекает практически без явной симптоматики.
Помните. Своевременная диагностика и лечение ВРВ мошонки снижает вероятность развития мужского бесплодия.
Первая клиническая стадия отличается отсутствием явно определяемых, различимых визуально воспалённых сосудов. Диагностировать недуг можно при использовании пробы Вальсальвы. Суть этого метода состоит в пальпации вен мошонки при повышении давления, которое вызывается напряжением брюшного пресса.
Для этого больного просят в положении стоя натужиться или покашлять. Если варикоцеле есть врач без труда выявит патологию.
Следующие две степени (вторая и третья) особенно опасны для мужского здоровья. Воспаленные сосуды болят и проступают через кожу мошонки придавая ей синюшный оттенок.
В яичке усиливаются деструктивные процессы, нарушается его функциональная активность. Оно может изменить свою форму, стать меньше в размерах.
Для того чтобы понять обязательно ли делать операцию при ВРВ мошонки или нет следует подробнее рассмотреть какое пагубное влияние оказывает данное заболевание и почему.
Отзывы пациентов
Большинство больных довольно операцией, особенно если таким образом удается избавиться от бесплодия. Когда мужчина узнает, что теперь он может иметь детей, это существенно повышает его самооценку, даже если у него не было в ближайшей перспективе подобных планов.
Операция переносится хорошо. Многие предпочитают общий наркоз. Период восстановления у всех проходит по-разному. Кто-то сразу же возвращается к нормальной деятельности, другие – даже при малоинвазивных вмешательствах чувствуют сильную боль и в течение нескольких дней с трудом передвигаются по дому.
Как показывают отзывы, тяжелым ударом для семей оказываются плохие показатели спермограммы и сложности с зачатием ребенка даже после перенесенной операции и медикаментозной терапии. Иногда сначала наблюдается резко положительная динамика, которая со временем ухудшается. Помочь в этом вопросе может только специалист высокого уровня. Некоторые больные меняют 5 и более урологов, прежде чем находят хорошего диагноста. Сама техника операции, как показывает практика, имеет вторичное значение.
Хирургическое вмешательство при варикоцеле помогает избавиться от заболевания и от сопутствующих ему симптомов. Оно существенно повышает вероятность зачатия и улучшает качество жизни пациентов.
Патология лозовидного пучка
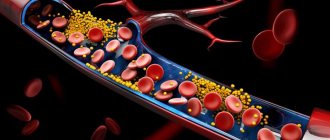
Варикоцеле у мужчин — это патология вен лозовидного пучка, который обеспечивает поступление крови к яичкам и семенным канатикам. Сосуды теряют свою эластичность, а кровяное давление давит на стенки с прежней силой.
Вены расширяются, в некоторых местах образуются кровяные сгустки. Из-за застоев в венах нарушается отток крови от яичек, и болезнь вызывает сопутствующие патологии.
Различают четыре типа варикоцеле, каждый из которых сопровождается своей симптоматикой:
- 1 стадия: патология диагностируется только при помощи УЗИ с доплером.
- 2 стадия: набухшие лозовидные пучки не просматриваются, пациент не испытывает боли. Патологию можно прощупать только в стоячем положении пациента.
- 3 стадия: вены обнаруживаются у пациента в сидячем и лежачем положениях, наблюдается отечность яичка, появляются первые боли во время секса и физических нагрузок.
- 4 стадия: Над основанием полового органа видны распухшие вены, пациент испытывает боль, на мошонке видна отечность.
Чем раньше диагностировано заболевание и проведена операция, тем проще протекает период восстановления. Оперативное вмешательство — один из самых эффективных методов лечения заболевания на любой стадии.
Без своевременной терапии мужчина утратит репродуктивную способность, а на фоне болевой симптоматики развивается импотенция.
Оперативное вмешательство в большинстве случаев является единственным способом сохранить репродуктивную функцию. Для выработки активных сперматозоидов необходима определенная температура. При варикозе яички пережаты и температура выше нормы. Сперматозоиды погибают, а небольшое количество оставшихся не имеют достаточной активности.
Диагностика варикоцеле
Операция при варикоцеле назначается после тщательной диагностики заболевания, по результатам которой устанавливается степень развития заболевания, показания к проведению хирургического вмешательства, а также возможные противопоказания.
Диагностические мероприятия включают опрос и осмотр пациента. Опрос проводится с целью определения длительности течения заболевания, симптомов, которые сопровождают варикоцеле. Также в ходе опроса выясняется, имеются ли у мужчины противопоказания и аллергические реакции на какие-либо медицинские препараты.
Осмотр проводится с целью определения степени заболевания:
- Первая степень заболевания протекает бессимптомно. Существуют сложности в прощупывании расширенных сосудов. На данном этапе диагноз ставится на основе данных, полученных при помощи пробы Вальсальвы и ультразвукового исследования.
- Вторая степень варикоцеле характеризуется незначительным расширением вен, которое легко определить с помощью пальпации. У мужчины могут появляться болевые ощущения и чувство тяжести в период физических нагрузок.
- На третьей степени заболевания боль присутствует даже в состоянии покоя. Расширенные вены мужчина может определить самостоятельно, присутствует асимметрия мошонки. На данном этапе под давлением вен яичко опускается и уменьшается в размерах.
Описание болезни
Варикозное воспаление сосудов семенного канатика и придатка яичка называют варикоцеле. По данным Всемирной ассоциации здравоохранения данная патология рано или поздно коснется каждого седьмого мужчину на планете.
Львиная доля диагнозов регистрируется в детском возрасте от 11 до 16 лет, что связано с началом полового созревания, интенсивным ростом и гормональной перестройкой в организме мальчиков.
Схематическое изображение нормальных и варикозных вен
Само по себе заболевание не имеет серьёзных угроз для жизни, но является причиной развития бесплодия, гормонального дисбаланса и снижения уровня потенции, особенно на второй и третьей стадии. На сперматогенез отрицательно влияют факторы, указанные в таблице 1.
Таблица 1. Причины, угнетающие сперматогенез:
| Угнетающий фактор | Краткое пояснение | |
| Гипертермия мошонки | Увеличение площади воспаленных вен приводит к возрастанию температуры в мошонке, что отрицательно сказывается на образовании половых гамет. |
|
| Гипоксия и атрофия яичка | Замедление циркуляции крови является причиной кислородного голодания и нарушенной трофики клеток, поэтому их функциональная активность снижается. В запущенных формах развивается атрофия яичка. |
|
| Рефлюкс венозной крови | С обратным током венозной крови к семенникам доставляются стероидные гормоны надпочечников, из-за чего сокращаются синтетические процессы в семенниках. |
|
| Активные химические агенты | В деформированных венах образуются застои в которых скапливаются активные химические соединения (свободные радикалы, окислы азота) являющиеся инициаторами нежелательных реакций. | Молекула свободного радикала |
| Нарушение гистологической структуры тестикул | Вышеописанные в этой таблице факторы приводят к нарушению цитологической однородности тканей тестикул, что не только угнетает функциональную активность клеток, но и провоцирует аутоиммунный иммунитет, ведущий к уничтожению половых гамет. |
|
Обратите внимание, что при одностороннем поражении сперматогенез нарушается не только в больном яичке, но и в здоровом поскольку температура в мошонке влияет на оба семенника.
Осмотр парней в подростковом кабинете
Причины возникновения
Все причины, обуславливающие возникновение патологии можно условно разделить на врожденные (первичные) и приобретенные (вторичные) (см. Варикоцеле: причины возникновения патологии). Градация условная потому, что приобретенные напрямую не причиняют деформацию кровеносных сосудов. Они провоцируют развитие или усугубление врожденных факторов, которые уже непосредственно вызывают развитие болезни.
Кратко назовем основные:
- Врожденные факторы:
- наследственность;
- анатомическое строение вен;
- венозная недостаточность.
- Приобретенные факторы:
- повышенные физические нагрузки;
- поднятие тяжестей;
- болезни, вызывающие повышение давления в яичковых венах (кашель, запоры, опухоли соседних органов);
- травмы паха и гениталий;
- ношение одежды, сдавливающей пах и другие причины.
Обратите внимание. Главная причина возникновения варикоцеле – это генетически обусловленная слабость венозных стенок и клапанов, проявляющаяся под действием увеличенного кровяного давления, вызванного различными факторами.
Рефлюкс вызванный неправильной работой клапанов
Механизм возникновения варикоза в венах семенного канатика следующий. При периодическом регулярном повышении давления венозные клапаны перестают полностью смыкаться и появляется рефлюкс. Обратный ток крови еще больше провоцирует повышение давления, в венах начинают формироваться застойные процессы.
Некоторое время сосуды сохраняют эластичность, но затем венозные стенки не выдерживают и начинают деформироваться. Варикоцеле переходит в клиническую форму и имеет чётко отличимые диагностические признаки.
Симптомы
У варикоцеле есть одна особенность, которая несколько коварна. Все дело в том, что ранние стадии заболевания протекают бессимптомно и такое латентное течение может длится довольно долго. Особенно это касается детей, которые по различным причинам могут скрывать от взрослых наличие симптомов или попросту их игнорировать (см. Особенности варикоцеле у детей и способы его лечения).
Вот почему так важно следить за тем, чтобы ребенок проходил регулярные профилактические медицинские медосмотры, особенно если в семье были случаи ВРВ или у близких родственников имеется варикоз, например, нижних конечностей.
Можно заподозрить проблему, если ваш ребенок жалуется на такие симптомы:
- несильная тянущая боль в мошонке постоянно или периодически;
- яичко чешется или зудит;
- после физических нагрузок в мошонке есть дискомфорт;
- появление утолщенных вен, которых не было;
- яичко отвисает, становится меньше по размеру и утрачивает упругость;
- мошонка приобретает синюшность, отекает.
Боль в мошонке первый — признак заболевания
Но данные признаки могут свидетельствовать и о наличии иных заболеваний, поэтому диагноз должен ставить квалифицированный врач.
Важно. Родители несут ответственность за здоровье ребенка. Своевременные регулярные медицинские осмотры позволят диагностировать варикоцеле на ранних стадиях, что значительно нивелирует влияние болезни на снижение фертильности по достижению половозрелого возраста.
Диагностика
Диагностика предполагает выяснение всех обстоятельств и причин возникновения болезни, проведение визуального осмотра, пальпации и ряда лабораторных исследований. Выявить первую степень помогает проведение пробы Вальсальвы.
Ее суть заключается в том, что врач исследует вены мошонки, когда мальчик находится в вертикальном положении при этом тужится или покашливает. При варикозном расширении из-за рефлюкса сосуды лозовидного сплетения наполняться венозной кровью, что отчетливо пальпируется.
К лабораторным анализам при диагностировании патологии относятся:
- УЗИ. Ультразвуковая диагностика позволяет не только обнаружить минимальные отклонения в диаметре просвета венозного сосуда, но и измерить его;
- Допплерография. Здесь также используется ультразвук, но данный анализ выявляет количественные показатели рефлюкса даже при незначительном не смыкании венозных клапанов;
- Биохимический анализ крови на концентрацию гормонов;
- Спермограмма оценивает состояние сперматогенеза (см. Варикоцеле и спермограмма: какова взаимосвязь?).
Обратите внимание. Важные анализы на секрецию мужских половых гормонов и анализ спермы можно взять у мужчин и подростков у которых появились отчетливые вторичные половые признаки. У детей семенники функционально не активны.
УЗИ — обязательное диагностическое исследование
Классификация
Существует несколько вариантов классифицирования варикоцеле. В данной статье указаны наиболее распространенные варианты утвержденные для использования Всемирной ассоциацией здравоохранения.
Болезнь различают по локализации и уровню развития патологии. В зависимости от расположения есть: лево-, право- и двустороннее. Анатомическое расположение вен обуславливает то, что около 85 % случаев приходится на левостороннее варикоцеле.
Самая редкая форма заболевания справа, составляет не более 5-7%. В этом случае есть вероятность наличия опухоли в правой почке. Немного чаще (до 10-12%) встречается одновременное воспаление вен с обеих сторон, но и это явление довольно редкий случай.
Обратите внимание на важность полной диагностики организма при обнаружении варикоцеле. Есть вероятность, что оно вторичное, а это свидетельствует о наличии иных патологий.
Классификация согласно уровням развития приведена в таблице 2.
Таблица 2. Классификация варикоцеле
| Форма | Степень | Характеристика |
| Неклиническая (доклиническая) | Субклиническая | Протекает бессимптомно. Определяется исключительно с помощью ультразвуковой диагностики. |
| Клиническая | Первая | Имеет минимальное влияние на функционирование яичка. Диагностируется с помощью проведения пробы Вальсальвы. |
| Вторая | Определяется пальпацией вен мошонки, спермограмма имеет отклонения. На данной стадии есть отчетливые периодические боли, исходящие от яичка. | |
| Третья | Болевой синдром сильный и постоянный. Вены видны визуально, как и морфологические изменения мошонки и яичка. Сперматогенез угнетается, что отчетливо отображается на анализе спермы. |
Заметка. Большинство диагнозов ставится в подростковом возрасте во время медосмотров в школе или в военкомате.
Гипертермия мошонки при разных стадиях
Когда терапия не проводится
Поскольку варикоцеле несет угрозу репродуктивной функции лучшим лечением будет удаление воспаленных вен оперативным способом. Это касается клинических форм заболевания.
Однако вмешательство может откладываться (или не проводится совсем) в таких случаях:
- маленький возраста пациента;
- для мужчины не важно сможет он иметь детей или нет;
- наличие иных противопоказаний.
Во всех перечисленных случаях ВРВне должно быть выше первой степень, не нести угрозы целостности цитологической структуры яичка и находится в стабильном состоянии. В такой ситуации возможно оставить больного под постоянным наблюдением если варикоцеле не болит и не мешает нормальной жизни больного.
Данный вариант возможен, когда для мужчины вопрос сохранения фертильности не актуален по причине преклонного возраста или у мужчины уже имеется желаемое количество детей.
Подход в лечении малолетних пациентов имеет две точки зрения:
- Хирургическая коррекция откладывается до окончания периода полового созревания по причине высокой вероятности развития рецидивов и осложнений. Это происходит потому, что растущий организм постоянно перестраивается и интенсивно растет. Этот взгляд был сформирован в прошлом веке, когда основной методикой удаления ВРВ считалась операция Иваниссевича;
- Вмешательство проводится без учета возраста при условии использования современных малоинвазивных методик, гарантирующих высокий результат и низкую вероятность возникновения послеоперационных осложнений. Данная точка зрения набирает все большую популярность, поскольку раннее лечение значительно снижает шансы развития бесплодия у ребенка в будущем.
Как лечить ВРВ у ребенка должен решать врач и родители
Как лечат варикоцеле
Варикоцеле лечится только оперативным путем. Давайте рассмотрим почему нет альтернативного лечения. Начальные этапы формирования варикозного воспаления вен в мошонке начинаются с возникновения рефлюкса – тока крови в обратном направлении.
Это происходит потому, что под действием избыточного кровяного давления венозные клапаны перестают полностью смыкаться. В это время варикоцеле находится в доклинической форме и никак себя не проявляет.
Определить наличие патологии возможно только при помощи ультразвукового исследования. С течением времени давление постепенно возрастает, образуются застойные процессы, а рефлюкс усиливается.
Сосудистые стенки начинают растягиваться, теряют упругость и эластичность. В результате варикоцеле переходит в клинические стадии при которых происходит деформирование вен.
Описанный процесс нарушения морфологии яичковой вены носит однонаправленный характер. Современная медицина не знает случаев, когда деформированная вена самостоятельно или под действием какого-либо внешнего воздействия восстанавливала свою прежнюю структуру и возвращалась в исходное положение.
Поэтому с большим скептицизмом следует относиться к различным рекомендациям не лечить варикоцеле операционным путем, а доверится альтернативным источникам исцеления (см. Может ли варикоцеле пройти само и обязательна ли операция).
Обратите внимание. Варикоцеле лечится только с помощью оперативного вмешательства. Другие способы, в том числе и применение лекарств следует рассматривать в качестве дополнительной или сопроводительной терапии.
Боль в яичках – первый признак варикоцеле
Классические методы лечения
Хирургическая операция — это наиболее эффективный способ терапии такого заболевания. Используются такие подходы для устранения данной патологии:
- традиционное хирургическое вмешательство (при этом используется открытый доступ, и из-за этого оно является наиболее травматичным);
- мини-доступ;
- лазерная операция;
- эндоскопическая операция варикоцеле;
- микрохирургическая реваскуляризация половой железы (при этом используется оптическое увеличение).
Хирурги могут применять обструктивные либо необструктивные методики.
К первым относят операции по методу Иваниссевича, Паломо, Мармару, варикоцеоэктомия, легирование вен.
К необструктивным методам относят, например, формирование микрохирургческого анастомоза.
В последнее время в клиническую практику активно вводится микрохирургическое лечение. Оно более предпочтительно по сравнению с традиционной обструктивной операцией или варикоцелэктомией. При помощи новейших методов лечения — лапароскопии или микрохиругии удается получить доступ к пораженным венам. После такого вмешательства с большой долей вероятности восстанавливаются нарушенные функции яичек.
Подробнее о лечении варикоцеле методом Иваниссевича читайте здесь.
Стандартная и привычная для многих операция варикоцеле – операция по Паломо, или Иваниссевичу. Осуществляется данное хирургическое вмешательство стандартно под местным наркозом и при помощи скальпеля.
Основная задача доктора заключается в правильной перевязке вен, которые окружают семенной канатик, для чего используется капроновая медицинская нить.
Данный метод предполагает предотвращение поступления крови к области яичек, что значительно снижает перегрев. По завершении манипуляции кровоток направляется по вспомогательным венам, при этом нормализуется состояние пациента.
Существенный недостаток такого типа лечения заключается в продолжительном реабилитационном периоде. Для полного выздоровления мужских половых органов понадобится много времени. Воспалительный процесс, который наблюдается после проведения хирургического вмешательства, предполагает прием обезболивающих лекарственных средств, антибиотиков.
Обязателен тщательный уход за послеоперационным швом, регулярно меняются повязки, при необходимости используются специальные мази, снимающие воспаление и болевой синдром. Операция по удалению варикоцеле предполагает использование специальных бандажей, поясов, которые подтягивают прооперированное место и устраняют болевой синдром в первое время после хирургического вмешательства.
Возможен рецидив, в редких случаях дают о себе знать осложнения. Поэтому современные методики на практике в настоящее время задействуется чаще.
Показания
Осложнённое или запущенное варикоцеле является основным показанием к проведению операции. Заболевание II, III и IV степени способно привести к массе серьёзных осложнений, например, к бесплодию мужчины.
Грамотно проведённая варикоцелэктомия способна избавить больного от бесплодия (если невозможность зачать ребёнка была вызвана этим заболеванием).
Мужчине или юноше показано оперативное вмешательство в случаях:
- возникновения болевых ощущений, тяжести, дискомфорта в наружных половых органах;
- отклонения от нормы показателей спермограммы;
- с целью профилактики варикозного расширения вен мошонки у юноши;
- развития косметических дефектов с целью улучшения эстетики;
- деформации внутренней структуры желёз;
- уменьшения размера семенников свыше 15%;
- бесплодия, вызванного нарушением качества и количества семенной жидкости;
- обоснованного риска нарушения фертильной функции в юношестве.
Рекомендуемый возраст для проведения варикоцелэктомии – старше 18 лет. Молодым людям младше этой отметки операция проводится только при острой необходимости.
Осложнения
Каждая третья операция варикоцеле дает побочные эффекты. Сказывается сложность анатомического расположения варикоза. Крайне редко встречается нарушение целостности стенок канатика, вен, атрофия яичка. Чаще оказывается, что не все вены заблокированы.
Это – некачественно выполненная работа. Требуется повторная операция. К такому развитию событий следует быть готовым.
Однако чаще осложняется постоперационный период: гидроцеле (перевязка лимфососудов), болевой синдром (результат переполнения яичка кровью во время операции). Боль необходимо купировать медикаментозно.
К сожалению, консервативных методик лечения варикоцеле нет, поэтому пациентам следует проявлять терпение и выдержку, чтобы добиться желаемого результата. Самолечение – вредно. Оно заставляет терять время, усугубляет ситуацию и способствует усложнению самого вмешательства.
Первые признаки варикоцеле – повод немедленного обращения к андрологу. От того, насколько вовремя пациент пришел к врачу, напрямую зависит его мужское здоровье.