Операция Мармара при варикоцеле
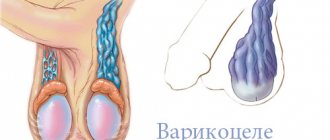
Периодически возникающие тянущие боли в мошонке и явная асимметрия яичек могут указывать на развитие варикоцеле — патологического расширения вен в области гроздевидного сплетения. Если его не лечить, недостаточное кровообращение в пораженном участке может привести к нарушениям мочеиспускания. В тяжелых случаях заболевание влияет на качество семенной жидкости, увеличивая риск бесплодия. Операция Мармара при варикоцеле представляет собой малоинвазивное хирургическое вмешательство и обеспечивает полное устранение патологии.
Читайте в статье
Осложнения после операции
Действительно, серьезные последствия после такого вмешательства крайне редки. Но полностью исключить их не получится.
Так, в восстановительный период больной может обнаружить:
- Незначительное кровотечение из раны;
- Воспаление/ инфицирование (убирается антибиотиками);
- Водянку яичника – обусловлена случайным повреждением лимфопротоков;
- Отек яичка;
- Аллергическую реакцию на нитки для швов.
Рецидив, то есть повторные дефекты вен в этой зоне, встречается очень редко. Если это и случается, то объяснить такое явление можно особенностями строения кровяной системы мужчины.
Преимущества методики
Заболеваемость варикоцеле выявляется у 15% всего мужского населения. Расширение стенок сосудов в области семенного канатика провоцирует чрезмерное внутрибрюшное давление, физические перегрузки, травмы органов малого таза, тесное белье. В ряде случаев процесс развивается из-за сдавливания венозного сплетения растущей опухолью.
Начальная стадия заболевания протекает бессимптомно. Проблема выявляется лишь при появлении чувства тяжести в мошонке со стороны пораженного яичка. Дискомфорт увеличивается во время быстрой ходьбы, бега, резких движений. Со временем сквозь кожу начинают проступать набухшие вены, больной испытывает боли в состоянии покоя, не способен вести полноценную половую жизнь.
Хирургическое лечение применяют в запущенных случаях. Операция по варикоцеле по Мармару имеет ряд преимуществ перед другими видами вмешательств:
- доступ к пораженному участку осуществляется через небольшой разрез в паху, что позволяет избежать обширного травмирования мышечных тканей и прилегающих сосудов;
- высокая точность с применением оптической техники сохраняет целостность органов малого таза и не нарушает их функций;
- благодаря щадящей технике проведения отсутствует необходимость общей анестезии, значительно ниже опасность массивных кровотечений;
- малый разрез в проекции венозного сплетения позволяет оперировать таким образом пациентов с высокой степенью ожирения и другими патологиями;
- восстановительный постоперационный период в несколько раз короче, чем при полостном вмешательстве.
Медицинская статистика фиксирует низкие показатели осложнений и рецидивов после использования методики. У хирурга в ходе операции отсутствует необходимость нащупывать пораженный участок сквозь слой мягких тканей. Под тонкой кожей он обнаруживается намного легче, требуется лишь аккуратно вывести его и отделить.
АндрологМед рекомендует: Плюсы и минусы
Микрохирургический метод имеет ряд преимуществ:
- невысокий риск развития осложнений в послеоперационный период;
- малый процент рецидивов;
- небольшой малозаметный шрам;
- непродолжительное стационарное лечение;
- улучшение спермограммы через полгода.
Недостатками операции являются:
- высокая стоимость;
- часто используемая местная анестезия, которая может не избавить пациента от болезненных ощущений в ходе операции.
- техника проведения, которая требует специального оборудования, а также большого опыта и квалификации от хирурга.
Подготовка к проведению вмешательства
Необходимость операции Мармара обсуждается пациентом с лечащим врачом, если установлено прогрессирование варикоцеле.
Подготовка к вмешательству включает сбор результатов лабораторных исследований:
- общего анализа мочи и крови;
- подробного биохимического теста на уровень глюкозы, креатинина, билирубина, мочевины;
- анализа на свертываемость крови, при необходимости коагулограммы;
- спермограммы;
- исследования на ВИЧ, гепатиты В и С, реакции Вассермана.
В целях выявления сердечно-сосудистых отклонений и инфекционных заболеваний легких проводится ЭКГ, флюорография. При наличии хронических соматических и неврологических заболеваний, перенесенных острых воспалений, травм пациенту назначают дополнительные виды обследований у узких специалистов.
Дату проведения операции откладывают при обнаружении у пациента любого острого процесса, в том числе ОРВИ.
Хирургическое вмешательство противопоказано при наличии у больного:
- гипертонической болезни;
- тяжелых поражений сердца;
- почечной или печеночной недостаточности;
- нарушений функций кроветворения или низкой свертываемости.
За несколько суток до проведения вмешательства больному может быть назначен курс противовоспалительных и антибактериальных средств для профилактики возможных осложнений. В последние 12 часов показано полное голодание, ограниченное питье.
Подготовка
Перед проведением операции Мармара пациенту необходимо сдать обязательный минимум лабораторных анализов и пройти все необходимые инструментальные исследования. Перед процедурой больному сбривают волосы в будущей операционной области. Пациенту на протяжении 12 ч. до проведения вмешательства запрещается есть и пить. Важно сообщить своему врачу о малейших изменениях самочувствия перед хирургической процедурой. Это поможет избежать осложнений во время операции. Подготовка перед вмешательством включает отказ от занятий спортом и избегание нервного перенапряжения.
Техника проведения операции
Операция осуществляется в амбулаторных или стационарных условиях в зависимости от общего состояния пациента. Паховая область тщательно выбривается и дезинфицируется.
- Больному вводят препараты для местного обезболивания или эпидуральную анестезию. Под общим наркозом вмешательство по Мармару производится крайне редко.
- Хирург рассекает кожу и клетчатку ниже пахового кольца, выполняя надрез в 2,5–3 см. Специальными ретракторами слои тканей раздвигаются, пережимаются капилляры. Рану осушают стерильным материалом.
- В подъемную мышцу вводят дополнительную дозу анестетика.
- Врач нащупывает и выводит семенной канатик, фиксируя его к краю раны. Во время работы с сосудами применяют специальный микроскоп. Пораженные участки вен пережимают лигатурой. Ткани орошают Папаверином, чтобы исключить спазм.
- После перевязки основного фрагмента больному предлагают напрячь брюшные мышцы, сделав резкий выдох. Так называемая проба Вальсальбе помогает выявить нераспознанные варикозные участки сосудов и перевязать их.
- После контрольной проверки сосудов и окончании операции рану ушивают рассасывающимся материалом и закрывают повязкой. Иногда применяют нити, требующие снятия после заживления шва.
В последствии на месте разреза остается почти незаметный шрам в виде тонкой линии.
Среди возможных осложнений вмешательства:
- нагноение операционной раны;
- повышение температуры тела;
- водянка яичка;
- сильные боли при движении.
Для снижения риска последующего инфицирования в течение несколько суток больному назначают курс антибиотиков. Для снятия нагрузки и поддержания венозного сплетения рекомендуют носить специальный бандаж — суспензорий. Болевые ощущения в большинстве случаев исчезают через 5–7 дней.
Классификация
Помимо стороны, с которой обнаружены воспаленные вены варикоцеле разделяют в зависимости от величины расширения вен. В данной классификации учитывается не только величина развития варикоза, но и то, как явно диагностируются отличительные признаки.
Есть две разновидности патологии:
- без проявления признаков или доклиническое;
- с явными проявлениями или клиническая форма.
Когда наличие варикоза не имеет симптоматики и может определятся исключительно при помощи ультразвуковых методов диагностики говорят о доклинической форме. Данную степень называют субклинической. Определение патологии при помощи пальпации в данном случае невозможно.
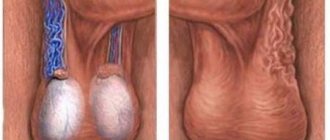
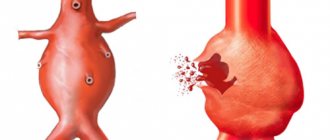
На фото схематически показанные воспаленные вены
Клинические формы имеют четко различимую симптоматику как показано на фото, могут диагностироваться пальпацией и визуально. В зависимости от развития патологии различают три степени характеристика которых указана в таблице.
Классификация клинических форм болезни
| Степень | Симптоматика | Диагностика |
| Первая | Характерны несильные и нечастые боли в области мошонки. | Проба Вальсальвы, УЗИ, допплерография. |
| Вторая | Боли тупого и тянущего характера, проявляются после нагрузок, в конце рабочего дня при отдыхе проходят. Вены прощупываются. На данной стадии в положении лежа воспаленные вены в мошонке спадают. | Пальпация и визуально |
| Третья | Боли постоянны, не проходят при отдыхе. Вены воспалены постоянно, болят, хорошо различимы визуально. Мошонка отекает со стороны воспаленного яичка, приобретает синюшный оттенок, ее кожа становится сухой. Больной семенник уменьшается в размере и провисает. | Визуально. Пальпация. |
Обратите внимание, что УЗИ и спермограмма должны быть назначены даже если диагноз ясен. Эти анализы позволяют максимально точно выявить степень патологии, что помогает в лечении и прогнозировании заболевания.
Медикаментозная терапия является сопроводительной, основным лечением является операция
Диагностика
Диагностика включает как классические методики – пальпация и визуальный осмотр, так и назначение лабораторных исследований. Основные диагностические методы описаны в таблице.
Методы диагностики варикоцеле:
| Диагностический метод | Описание |
| Пальпация. Проба Вальсальвы | Осмотр пациентов Пальпация помогает выявить ВРВ на второй и третьей стадии. Проба Вальсальвы позволяет выявить болезнь на первой стадии. Инструкция по проведению: мужчина находится в положении стоя, тужится или покашливает, врач в это время ощупывает вены мошонки, которые напрягаются при напряжении пресса. |
| Визуально | Визуальные проявления патологии Вторая и особенно третья степень варикоза выявляются визуально: видны воспалённые вены, морфологические изменения мошонки и яичка. |
| УЗИ и допплерография |
Ультразвуковая диагностика регистрирует даже минимальные изменения просвета вен при начальных этапах формирования варикоза, а допплерография позволяет выявить рефлюкс и произвести его количественные замеры (см. Диагностика и лечение варикоцеле слева). |
| Спермограмма |
Спермограмма позволяет выявить патологии сперматогенеза, мониторить и отслеживать динамику болезни. Это незаменимый анализ в борьбе и профилактике мужского бесплодия. |
| Биохимический анализ крови на гормоны | Анализ крови Количественный анализ стероидных мужских гормонов позволяет оценить функциональную активность семенников, поскольку они являются железами внутренней секреции. От количества тестостерона в мужском организме зависят очень многие физиологические и биохимические процессы, в том числе и уровень потенции (см. Опасно ли варикоцеле, влияет ли на потенцию эта болезнь). |
Своевременная диагностика и лечение снижают риск мужского бесплодия
Как сделать операцию Мармара при варикоцеле
Различные методы лечения варикоцеле подробно описаны на этой странице. В этой статье речь пойдет о хирургическом лечении варикоцеле, и, в первую очередь, об операции Мармара.
Цель операции при варикоцеле – перевязать или пересечь варикозно расширенные вены яичка, устранив тем самым причину заболевания и восстановив нормальное кровоснабжение. Ранее для этой цели использовали надпаховый доступ (то есть выше пахового канала) – это операции по Иваниссевичу и Паломо. На этом же уровне осуществляется пересечение вен и при лапароскопической операции. Причина популярности этих методов была в том, что яичковая вена на этом уровне представлена 1-3 довольно крупными стволами, которые, как правило, перевязывались единым блоком, вместе с сопутствующими лимфатическими сосудами, а при операции Паломо – и с яичковой артерией. Довольно высокий процент рецидивов и осложнений (формирование водянки, атрофия яичка) после этих операций заставили искать более эффективные и безопасные методики. И с развитием микрохирургической техники была предложена операция, ставшая на сегодняшний день “золотым стандартом” лечения варикоцеле – операция Мармара.
Показанием к операции Мармара являются любые стадии варикоцеле, в том числе и двусторонняя форма заболевания. Особенно эффективна операция Мармара бывает при рецидивном варикоцеле, после неудачно выполненных операций Иваниссевича или Паломо. Бесплодие, обусловленное варикоцеле, является веским основанием для выполнения именно этого микрохирургического вмешательства в связи с максимальным положительным влиянием на функцию яичек. Кроме этого, операция Мармара легко может быть выполнена пациентам, которым нежелательна общая анестезия (то есть, наркоз).
Противопоказаний к выполнению операции Мармара при варикоцеле практически нет. Исключение составляют общехирургические противопоказания, которые описаны на этой странице. Это вмешательство может быть проведено всем больным с варикоцеле, при наличии у врача соответствующего опыта и технического оснащения.
Подготовка к операции Мармару при варикоцеле заключается в бритье волос на лобке и на мошонке (вечером накануне или утром в день операции). Если операция планируется под общей или спинальной анестезией, то за шесть часов необходимо исключить прием любой жидкости и еды (строго натощак).
Где и кем проводится операция
Госпитализации для проведения операции по Мармару обычно не требуется, процедура в большинстве случаев проводится одним днем в условиях дневного стационара. Но при необходимости пациент может быть оставлен под наблюдением врачей на 1-3 суток. Это может быть необходимо, если операция была сопряжена с определенными техническими сложностями, потребовала применения общей анестезии или привела к декомпенсации имеющейся у мужчины сопутствующей патологии. Также госпитализация бывает предпочтительной при проведении вмешательства в детском возрасте.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Имплантационное кровотечение или месячные: как отличить?
При варикоцеле операция проводится хирургом-урологом или репродуктологом. При этом врач должен иметь сертификат на осуществление микрохирургических вмешательств. Ведь техника проведения по Мармару предполагает использование не только общих хирургических, но и специальных навыков.
Техника операции Мармара
Операция может выполняться под наркозом, под спинальной или местной анестезией. Вид обезболивания в нашей клинике пациент может выбрать сам, после обсуждения всех плюсов и минусов с хирургом и анестезиологом. При операции Мармара производится небольшой косметический разрез кожи (не более 2-3 см) в паховой области, сбоку от основания полового члена. Далее уролог выделяет и берет на держалки семенной канатик.
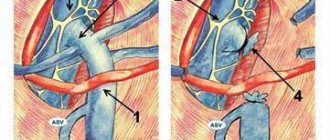
После гидропрепаровки с использованием операционного микроскопа и микрохирургических инструментов осуществляется выделение и перевязка каждого из 8-12 стволиков яичковой вены по отдельности, избегая пересечения лимфатических путей. Конечно, это очень кропотливая работа, требующая, к тому же, специального оснащения, но результаты операции вполне оправдывают затраченные усилия. Во время выделения венозных стволов очень важно выявить и сохранить яичковую артерию и семявыносящий проток. В этом помогает микроскоп или бинокуляры. От точности выполнения этого этапа операции Мармара зависит ее эффективность и функциональное состояние яичка.
Вопросы по статье
Роман
11 октября, 2020 в 21:44
Здравствуйте, мне было сделана операция Иванисевича в 14 лет сейчас мне 45 начали надуваться вены в области паха с левой стороны. Видно визуально бугорок возле члена при надавливании или лёжа спадают. Опасно ли это?
Антон Евгеньевич Ротов
11 октября, 2020 в 22:36
Боюсь, что по описанию невозможно сделать точный вывод. Для уточнения сделайте УЗИ мошонки. Результат можете отправить мне на эл.почту
Салим, 23 года
12 апреля, 2020 в 22:09
Здравствуйте. Мне 23 года. 21.03.19 мне была проведена лапароскопия варикоцеле слева. Через 7 дней обнаружил отек и болезненность в яичке. Поставили диагноз острый эпидидимит. Назначили антибиотики и местное противовосное. Прошло 24 дня, а воспаление и отечность не проходят (воспаление придатка уменьшилось но боль при пальпации или прикосновении-острая). Сдавал анализ крови и мочи сказали: -всё в норме. Могли ли задеть лимфатические сосуды или артерию? оперировал профессор-К.М.Н. Приводит ли к водянке?
drrotov
13 апреля, 2020 в 21:09
При операции, теоретически, возможны разные нежелательные моменты. Будем надеяться, что все закончится благополучно. Продолжайте наблюдаться урологом.
Послеоперационный период
После завершения операции Мармара пациент на некоторое время помещается в палату под наблюдение медперсонала. После контрольного осмотра он с выпиской и рекомендациями может покинуть клинику.
На следующий день я провожу еще один контрольный осмотр и показательную перевязку (на которой демонстрирую для пациента последовательность действий). Остальные перевязки пациенты, обычно, выполняют самостоятельно в домашних условиях. Через 10-12 дней я еще раз контролирую заживление раны и снимаю швы. По желанию пациента (например, иногороднего, которому сложно приехать на осмотр через 10 дней) я накладываю саморассасывающиеся швы. Ограничения после операции Мармара сводятся к исключению тяжелых физических нагрузок на срок от 1 до 3 месяцев.
В целом, послеоперационный период после операции Мармара протекает легко. Пациент не теряет трудоспособности и уже на следующий день может вернуться к повседневной активности. Боли не характерны для этой операции, необходимость в приеме обезболивающих возникает крайне редко.
Итоговое обследование, включающее УЗИ мошонки и анализ спермограммы (в том случае, если операция Мармара выполнялась по поводу бесплодия) проводится через 3 месяца после операции.
Восстановление после
Из операционной больной попадает в палату, там он находится не более 2 — 4 часов, а затем после осмотра врач отпускает его домой.
Если имеется резкая слабость, сильная боль в ране, повязка быстро становится мокрой, то до следующего дня пациента могут оставить в отделении для наблюдения.
В рекомендациях для домашнего лечения указывают нужные антибиотики и обезболивающие.
Смена повязки должна быть каждый день, а затем раз в два-три дня в течение 10 дней в общей сложности. После этого снимают швы.
На протяжении первого месяца больные носят суспензорий, поддерживающий оперированное яичко, им нельзя париться в бане, заниматься активным спортом, поднимать тяжести, вести половую жизнь. После консультации хирурга часть запретов постепенно может сниматься.
Осложнения операции Мармара при варикоцеле.
Как и любое хирургическое вмешательство, при операции Мармара могут возникнуть осложнения. К ним относятся: кровотечение и гематома мошонки, инфекционно-воспалительные осложнения, рецидив варикоцеле, формирование водянки яичка (гидроцеле), атрофия яичка. Частота осложнений операции Мармара напрямую зависит от опыта хирурга и в моей практике много лет не превышает 1-2%. При этом, тяжелых осложнений (к которым относится атрофия яичка), к счастью, не было ни разу.
Для снижения риска осложнений я не экономлю на инструментах, использую только проверенные и высококачественные одноразовые расходные материалы и шовный материал ведущих западных производителей.
Итак, кому же нужно сделать операцию Мармара при варикоцеле?
- Пациенту с впервые установленным диагнозом варикоцеле
- Пациенту с двусторонним варикоцеле
- При неудачно выполненных ранее операциях по поводу варикоцеле
- При рецидиве варикоцеле
- Мужчине с бесплодием, обусловленным варикоцеле
Где в Москве можно выполнить операцию Мармара при варикоцеле? Я оперирую в клинической больнице Центросоюза, уютном стационаре, расположенном в центре Москвы. Операция выполняется как на коммерческой основе, так и по полису ОМС.
Преимуществами микрохирургической варикоцелэктомии по Мармару являются:
- Маленький косметический разрез в паховой области, в зоне роста волос (рубца практически не видно)
- Наибольшая эффективность операции достигается за счет применения операционного бинокуляра и микрохирургического инструментария
- Наименьший процент рецидивов и осложнений (менее 5 процентов)
- Возможность выполнения амбулаторно, без госпитализации
- Короткий и легкий послеоперационный и восстановительный период
Я предлагаю своим пациентам только самые современные и наиболее эффективные методы лечения!
Показания к операции Мармара
Данный метод хирургического лечения может быть назначен при таком заболевании, как варикозное расширение вен семенного канатика, или – варикоцеле.
При варикоцеле нарушается нормальное кровообращение яичка, что может повлечь за собой ухудшение качества и (или) подвижности сперматозоидов – и, как следствие, вызвать бесплодие.
По разным данным порядка 20 % мужчин сталкиваются с данной проблемой.
Операция Мармара
Показания и противопоказания
Среди клиницистов бытует мнение о необходимости проведения операции у пациентов, достигших совершеннолетия. Сегодня варикоцеле устраняется лишь по особенностям течения, степени развития и рискам осложнений.
Среди основных показаний медики выделяю следующие:
- неудовлетворительные данные спермограммы;
- боли, тяжесть или дискомфорт в мошонке;
- желание придать эстетический внешний вид мошоночной полости.
Ощущения при варикоцеле напоминают водянку яичка. Признаки патологии усиливаются в жаркую погоду, при плохом самочувствии, при ходьбе. Иногда провоцирующими факторами могут стать паховая грыжа, опухоли (чаще онкогенные), косвенное расширение вен при геморроидальных разрастаниях. Помимо показаний к операции Мармара существует ряд противопоказаний.
Противопоказания
Противопоказания могут быть как относительными, так и абсолютными. Целесообразность проведения процедуры определяет врач после диагностических исследований и изучения клинического анамнеза пациента, среди основных выделяют:
- инфекционные заболевания различного генеза (например, ОРВИ, ОРЗ, грипп);
- препараты, повышающие свертывающую способность крови;
- обострение хронических заболеваний (энтероколиты, язвенная болезнь, лор-заболевания);
- сезонные аллергические реакции;
- период после критических состояний (инфаркт миокарда инсульт, гипертонические кризы с альвеолярным отеком и прочие).
Решение о проведении операции принимается хирургом-урологом на основании диагностических данных, клинического анамнеза и жалоб пациента. при объективных показателях о невозможности проведения операции, пациенту предлагают альтернативные методы решения проблемы.
Этапы и технология проведения процедуры
Операция варикоцеле проводится за один день в дневном стационаре. Сама процедура занимает 20 минут. В зависимости от симптоматической картины, стадии заболевания, пациента могут оставить под наблюдением на 72 часа. Госпитализация проводится в случаях технических осложнений во время процедуры или при декомпенсации сопутствующего недуга. Детей госпитализируют обязательно.
Операция Мармара
Техника проведения операции Мармара при варикоцеле предполагает использование местного обезболивающего. Общий наркоз применяется очень редко, в случаях серьезных осложнений. Процедура проводится путем проникновения через небольшой разрез, располагающийся в паховой области, в непосредственной близости от семенного канатика. Подход обеспечивает возможность миновать главный сосуд, ретроградно подойти к трансформированным протокам придатков мошонки.
После анестезии рассекают верхний слой дермы, клетчатку, фазируемые ткани разводят ретракторами. Кровоточащие сосуды пережимают, рану осушают. Далее отодвигается мышца, приподнимающая яичко, вводится анестезирующий препарат. Затем хирург выделяет семенной канатик, фиксирует его. На этом этапе используют оптику, позволяющую сделать движения более точными.
Деформированные сосуды перевязывают шелковой нитью. Перевязке подлежат все сосуды, диаметром больше 2 мм. Далее хирург проверяет качество наложенных швов посредством нанесения Папаверина гидрохлорида. Это позволяет снять вазомоторный спазм, возникающий рефлекторно, увидеть кровоточащие области, если просвет деформированных сосудов был не полностью перекрыт.
Тщательный осмотр и проба Вальсальве позволяют найти недочёты в работе. Рассеченные слои поочередно ушивают рассасывающимися нитками. Не рассасывающуюся нить накладывают в некоторых случаях только на наружный слой, о чем заблаговременно предупреждают больного.
По завершении процедуры на шов накладывают стерильную повязку. При отсутствии признаков послеоперационного кровотечения больного отпускают домой. После процедуры обязательно назначают курс антибиотиков. Не стоит пренебрегать дополнительной мерой, иначе возрастает риск заражения, присоединения инфекции.
Преимущества и недостатки операции Мармара
По сравнению с другими способами вмешательства метод Мармара обладает следующими достоинствами:
- Низкий риск осложнений и рецидивов, связанный с повышенной точностью проведения операции.
- Незаметный шов.
- Маленький разрез, меньшая вероятность развития инфекции, короткий срок госпитализации.
- Отсутствие осложнений общего наркоза.
К недостаткам методики обычно причисляют:
- Высокую стоимость операции.
- Болезненные ощущения до и во время вмешательства. Это связано с преимущественным использованием местной анестезии.
- Техника проведения операции предполагает большую зависимость от квалификации врача и от используемой техники.
Период восстановления
Операция Мармара позволяет излечить пациента буквально за 1 день без существенного риска развития осложнений или повторного рецидива патологии. Период восстановления после операции мармара протекает для большинства пациентов достаточно легко, без осложнений. После осуществления всех манипуляций мужчина не должен в значительной степени менять распорядок дня или устоявшийся образ жизни.
На протяжении первых нескольких суток после осуществления операции пациентам рекомендовано воздерживаться от любых физических нагрузок. Также придется в значительной степени сократить чрезмерную физическую активность на протяжении последующих нескольких месяцев.
В редких случаях сообщалось о развитии следующих осложнений после выполнения операции:
- кровотечений;
- инфицирования раны;
- развитие водянки;
- повторное развитие заболевания.
После того как выполнена операция пациенту будет рекомендовано регулярно проходить очный осмотр у своего лечащего врача, чтобы тот убедился в эффективности проведенной терапии. Также пациенту будут менять повязку и контролировать процесс заживления ран. Удаление швов осуществляется спустя 1 неделю – 14 дней после осуществления процедуры.
Выводы
Варикоцеле – мужской недуг, являющийся одним из факторов бесплодия. И объясняется это тем, что в яичке с таким дефектом температура выше нормы. Она приближается к общей температуре тела, а для здоровой выработки сперматозоидов температура должна быть немного ниже. Также при варикоцеле фиксируется кислородное голодание яичка, и в его ткани, помимо этого, могут накапливаться свободные радикалы, которые эти самые ткани повреждают. Если вовремя не прооперировать, проблема мужского бесплодия может стать трудноразрешимой.
Выбор способа устранения проблемы зависит не только от врачебного решения: немаловажна и готовность пациента к операции.
Иногда приходится советоваться не только с урологом из поликлиники, но и с другим специалистом. Переживать не стоит: редчайшие операции приводят к осложнениям. Проблему нужно однозначно решать, и не стоит откладывать эти кардинальные действия в долгий ящик.
Как проходить подготовка к процедуре?
Подготовка к операции подразумевает окончательную постановку и уточнение диагноза «варикоцеле». Дальнейшие обследования должны выявить возможные соматические заболевания или инфекции, при которых операция не может быть проведена.
Основными подготовительными обследованиями являются:
- флюорография;
- ЭКГ;
- общий анализ крови с лейкоформулой;
- общий анализ мочи;
- определение количества тромбоцитов и времени свертывания крови. При выявлении нарушения тромбообразования в анамнезе проводят коагулограмму;
- биохимический анализ крови (определение уровня глюкозы, билирубина и его фракций, мочевины и креатинина);
- анализ на гепатиты B и C;
- проба на венерические заболевания (сифилис);
- спермограмма.
При наличии каких-либо патологий консультация узкого специалиста и его письменное разрешение или запрет на проведение оперативного вмешательства. Также специалист может рекомендовать терапию для послеоперационного периода во избежание осложнений на фоне имеющегося заболевания.
Подготовка к операции со стороны пациента заключается в следующем:
- накануне операции необходимо принять душ;
- побрить лобок и промежность;
- 12 часов воздержаться от приема пищи и воды (это облегчит выход из наркоза);
- принимать препараты разрешённые врачом;
- в случае появления симптомов простуды или гриппа сообщить специалисту;
- отказаться от вредных привычек;
- воздержаться от полового акта перед процедурой.