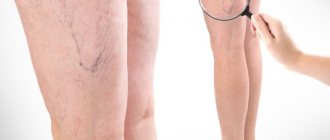
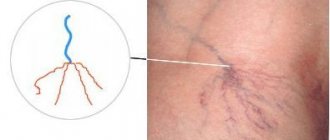
Повышенная вязкость крови может стать причиной неблагоприятного исхода беременности, преждевременных родов и гибели плода. Что такое тромбофилия при беременности? Это патологическое состояние, при котором тромб может закупорить просвет сосуда и препятствовать кровотоку. В статье рассмотрим причины образования тромбов, лечение и профилактику заболевания в период планирования зачатия и во время вынашивания плода.
Что такое тромбофилия, причины повышенного тромбообразования
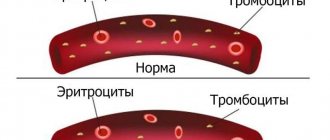
Тромбофилия — повышенная предрасположенность к развитию сосудистых тромбозов (преимущественно венозных) различной локализации из-за генетических дефектов системы гемостаза. Процесс тромбообразования — естественная реакция организма при повреждении сосудов, направленная на остановку кровотечений. При тромбофилии образование сгустка провоцирует снижение притока (в артерии) или оттока (в вене) крови. Если тромб отсоединяется от стенки артерии или вены, то формируется эмбол — частица, которая движется с током крови и может прилипать к стенкам других сосудов.
Получившийся кровяной сгусток прочно прикреплён к очагу повреждения эндотелия, однако, в некоторых случаях весь тромб или его фрагменты способны оторваться и попасть в другие ткани и органы, приводя к нарушению кровообращения
Тромбы чаще закупоривают вены. Кроме сосудов нижних конечностей и лёгочной артерии, тромбообразованию подвержены мезентеральные вены, портальная, печёночная, почечная, редко вены верхних конечностей и головного мозга.
Эта патология обширного поражения, до 40% взрослого населения страдают от её последствий в зависимости от места образования:
- тромбы ног: глубоких вен — тромбоэмболия или закупорка лёгочной артерии, хроническая венозная недостаточность;
Лёгочная артерия проявит себя резкой загрудинной болью, кашлем с кровью, затруднённым дыханием и падением пульса и давления - основных артерий — некроз тканей и в дальнейшем ампутация.
Острая окклюзия мезентериальных сосудов проявляется резким нарушением кровообращения в сосудистых участках проксимальнее и дистальнее места обструкции, сопровождается выраженным ангиоспазмом и дополнительным тромбообразованием, в результате чего возникает острое нарушение питания и ишемическое поражение стенки кишечника
Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца
Накопление перитонеальной жидкости при асците сопровождается повышением внутрибрюшного давления, оттеснением купола диафрагмы в грудную полость
Причины повышенного тромбообразования:
- тромбофилии у родственников первой линии;
- заболевания крови: эссенциальная тромбоцитемия — опухолевый процесс, сопровождающийся нарушением образования тромбоцитов в костном мозге, в результате чего избыток их попадает в кровь;
- эритермия — опухолевый недуг, выражающийся разрастанием эритроцитов из-за нарушений в регуляции кровообразования;
Стоит отметить, что в 2/3 случаев одновременно с возрастанием уровня эритроцитов, увеличиваются также тромбоциты и лейкоциты - атеросклероз — это хроническое заболевание артерий, возникающее вследствие нарушения обмена липидов (в том числе жирных кислот) и сопровождающееся образованием холестериновых наростов во внутренней оболочке сосудов;
По данным статистики, наличие атеросклеротических бляшек и разную стадию недуга констатируют у каждого четвертого после 35 лет - антифосфолипидный синдром — аутоимунное заболевание, заключающееся в образовании антител к структурным единицам двухслойных клеточных мембран класса липидов — фосфолипидам;
- хроническая недостаточность кровообращения — кислородное голодание организма из-за сниженных функциональных возможностей сердечно-сосудистой системы как в покое, так и при нагрузке.
Варикоз, или варикозное расширение вен — это патологические изменения вен, сопровождающиеся их мешковидным расширением, увеличением длины, образованием извилин и узлообразных клубков, что приводит к несостоятельности клапанов и нарушению кровотока
Подготовка к беременности при нарушении свертывания
Планирование беременности при тромбофилии требует консультаций гинеколога, генетика, гематолога, а также проведение целого комплекса исследований, направленного на установление факта гиперкоагуляции и уточнение причины этого состояния.
Анализы необходимы в следующих ситуациях:
- при антенатальной гибели плода;
- при выявлении у беременной повторных эпизодов преэклампсии и эклампсии;
- на фоне привычного невынашивания, если исключены другие причины этого состояния — эндокринные патологии (нарушения в работе щитовидной железы, гипофиза, надпочечников), внутриутробные инфекции, генетические патологии, гинекологические заболевания;
- при выявлении у женщины тромбозов, в том числе и возникших до беременности;
- при тромбозах, возникавших на фоне контрацепции, для которой назначались КОК (комбинированные оральные контрацептивы);
- при выявлении у беременной до зачатия любых состояний, которые подозрительны в отношении гиперкоагуляции (тромбофлебиты любой локализации, артериальные и венозные тромбозы);
- при обнаружении у пациентки видимых проявлений варикоза (при осмотре во время консультации);
- при неблагоприятном семейном анамнезе — наличии у близких родственников тромбозов, тромбоэмболий, инфарктов и ишемических инсультов, особенно в случаях, когда эти болезни развивались в относительно молодом возрасте (до 40 лет).
Сетчатое ливедо и телеангиэктазии – симптомы тромбофилии, заметные при осмотре во время консультации
Для подтверждения гиперкоагуляции рекомендуют сдавать коагулограмму с обязательным определением D-димера (продукта, который образуется при разрушении тромба). Если в этих анализах обнаруживают изменения показателей, назначают диагностику, направленную на выявление полиморфизма генов системы гемостаза.
Оба исследования проводятся в современных лабораториях, но если цена коагулограммы доступна для всех беременных, то стоимость генетической диагностики довольно высокая.Тромбофилию выявляют примерно у 10-12% населения, поэтому такие тесты назначают строго по показаниям.
До генетических исследований доктор может рекомендовать анализы, подтверждающие или опровергающие наличие приобретенной тромбофилии.
С этой целью назначают:
- выявление волчаночного коагулянта — это специфический белок синтезируется в организме при аутоииммунных патологиях;
- определение антител к антифосфолипидам — эти белки повреждают внутреннюю оболочку клеток крови и стенок кровеносных сосудов;
- количественное исследование, направленное на уточнение уровня гомоцистеина — аминокислоты, концентрация которой снижается при недостаточном поступлении витаминов группы В с пищей, гиподинамии, курении.
Трактовка результатов генетических исследований позволяет определить тип носительства измененного гена. У гомозигот проявления тромбофилии выражены резче, и лечение требует больших усилий, тогда как у гетерозигот половина генов нормальная, поэтому патология протекает легче и прогноз для беременности лучше.
Для уточнения причин гиперкоагуляции используют 10 маркеров, самыми важными из которых считают:
- гены, отвечающие за обмен фолатов;
- гены, отвечающие за обмен гомоцистеина;
- гены, определяющие тромбоцитарный интегрин;
- гены, влияющие на мутации протромбина;
- Лейденовская мутация (фактор V свертывающей системы крови).
У одной пациентки могут сочетаться несколько измененных факторов гемостазиограммы, что ухудшает прогноз беременности.
Исследования крови – тесты для выявления нарушений свертывания
Помимо этого, в зависимости от результата подбирают программу лечения тромбофилии в период планирования беременности и вынашивания ребенка. Положительные тесты не означают обязательного и немедленного назначения медикаментозной терапии — лечение необходимо, если обнаруживаются признаки гиперкоагуляции.
Если таких изменений нет, то необходимо наблюдение за коагулограммой — анализ повторяют не реже одного раза в месяц при отсутствии жалоб, и немедленно при появлении любых изменений в самочувствии или признаков, указывающих на возможный тромбоз.
Каким способом беременность влияет на тромбофилию
Генетически обусловленная тромбофилия поражает поколение за поколением, но долгое время никак себя не обнаруживает. Но при наступлении беременности и изменении вязкости крови эта склонность к тромбообразованию начинает свою излишнюю активность.
Беременность повышает образование тромбов в 4–5 раз, потому что кровь изменяет свою вязкость под действием гормонов.
Видео: врач-исследователь, акушер-гинеколог, автор книг о женском здоровье Е. Березовская о тромбофилии и беременности
Типы тромбофилий
Типы этих нарушений представлены в таблице
| Тип заболевания | Причины |
| Приобретенная | Сопутствующие заболевания — полицитемия, болезни сердца, прием гормональных препаратов, перенесенные инфекции |
| Генная | Наследственные патологии и мутации, влияющие на свертываемость крови. Возникает на генном уровне и выражается врожденным повышением факторов свертываемости крови. Часто встречается у близких родственниц |
| Иммунная | Аутоиммунные нарушения, при которых в организме матери вырабатываются антитела к ее собственным тканям, и аллоиммунные, проявляющиеся выработкой антител к тканям плода |
| Сосудистая | Атеросклероз, васкулит, варикоз, диабетические поражения сосудов |
| Гемодинамическая | Нарушение движения крови по сосудам, вызванные снижением АД и повышенной вязкостью крови |
| Гематогенная | Приобретенные нарушения кровесвертывающей, противосвертывающей и фибринолитических систем |
Тяжелые случаи тромбофилии вызываются несколькими факторами. Например, нарушение движения крови сочетается с врожденным повышенным тромбообразованием.
Все виды тромбофилий протекают намного сложнее у женщин старше 35 лет, много рожавших или, наоборот, ждущих в этом возрасте первенца. Влияют на протекание беременности аборты, привычные выкидыши и тяжелые сопутствующие болезни.
Какой период беременности самый опасный
Наиболее опасным является срок до 10 недель, когда риск выкидыша особо высок из-за образования тромба в сосудах плаценты при её усиленном питании для обеспечения жизнедеятельности плода. Если этот рубеж удалось преодолеть благополучно, следует помнить о том, что в 3 триместре беременности опасность развития тромбоза повысится снова. Организм беременной женщины после 30 недели интенсивно готовиться к родам и свёртываемость крови заметно повышается. При подготовке к родам дополнительно проверяются уровни таких оценочных показателей свёртываемости:
- протромбин или белок свёртывания, в норме — 8–142%;
- тромбиновое время или АЧТВ, в течение которого происходит свёртывание крови. В норме — 11–17,8 секунд;
- Фибриноген — белок плазмы, ответственный за образование сгустка крови. Его нормальное содержание — 2,00 — 4,00 г/л;
- атитромбин — специфический белок, обеспечивающий рассасывание кровяного сгустка, в норме — 75–125 %.
Итог
Тромбофилия при беременности — не приговор. Болезнь можно победить, если вовремя начать лечение. Для успешного вынашивания плода следует не только вовремя принимать медпрепараты по разжижению крови, но и вести активный образ жизни при правильной диете. Нужно регулярно проходить обследование, сдавать анализы — это поможет предупредить образование тромба. Бояться летального исхода не нужно: своевременное разжижение крови не позволит тромбам сформироваться и причинить вред организму. Эти комплексные меры помогут сохранить здоровье, выносить ребенка и родить без кесарева. При диагнозе тромбофилия рождение ребенка на 37-й неделе является нормой, а не отклонением.
Какие гормональные препараты вы принимали для стимуляции овуляции?
- Гонал 33%, 4091 голос
4091 голос 33%4091 голос — 33% из всех голосов
- Клостилбегит 25%, 3038 голосов
3038 голосов 25%
3038 голосов — 25% из всех голосов
- Менопур 16%, 1990 голосов
1990 голосов 16%
1990 голосов — 16% из всех голосов
- Пурегон 14%, 1737 голосов
1737 голосов 14%
1737 голосов — 14% из всех голосов
- Прегнил 8%, 998 голосов
998 голосов 8%
998 голосов — 8% из всех голосов
- Меногон 3%, 374 голоса
374 голоса 3%
374 голоса — 3% из всех голосов
Всего голосов: 12228
Голосовало: 8996
17 января, 2018
×
Вы или с вашего IP уже голосовали.
Возможные последствия и осложнения при рецидиве тромбофилии
Наследственная или же приобретённая тромбофилия рассматривается как наиболее вероятная причина таких акушерских осложнений, как:
- невынашивание беременности;
- ЗВРП или задержка развития плода, когда его параметры роста и развития не соответствуют акушерскому сроку беременности;
- гибель плода в утробе матери или мертворождаемости;
- плацентарная недостаточность с задержкой развития плода и его кислородным голоданием (гипоксией);
- преждевременная отслойка нормально расположенной плаценты — раннее отделение плаценты от стенок матки, произошедшее до рождения плода;
- гестоз — отклонение от нормального течения беременности, характеризующиеся совокупностью основных симптомов: отёками, белком в анализах мочи, повышением давления;
- эклампсия — наиболее тяжёлая, критическая форма гестоза, протекающая с судорожным синдромом, потерей сознания, развитием постэклампсической комы;
- фетоплацентарная недостаточность.
Как проводится диагностика?
Женщины, склонные к тромбофилии, с первых месяцев беременности ставятся на учет в патологическое отделение, где будет вестись контроль над состоянием до самых родов. На протяжении всего периода вынашивания ребенка, беременной нужно будет сдавать анализы, делать УЗИ, каулограмму. Для контроля над состоянием сдается общий и специфический анализ крови. Результаты общего анализа при тромбофилии показывают повышение показателя эритроцитов, Д-димера и скорости свертываемости крови.
Специфическое диагностирование на маркеры тромбофилии дает следующие результаты:
- недостаток белков С и S, антитромбина III,
- мутация Лейден.
Клинические проявления тромбофилии
В зависимости от того в каком месте образовался сгусток, симптомы различны:
- При тромбофилии печёночной вены и асците:
- увеличение объёма живота;
- повышенное газообразование;
- тяжесть;
- чувство распирания;
- боли в брюшной полости;
- одышка;
- отсутствие аппетита;
- опухание лодыжек;
- портальная гипертензия или увеличение давления крови, питающей печень.
- При тромбофилии сосудов мозга и инсульте:
- головные боли;
- потеря сознания;
- учащение пульса;
- неврологические проявления.
- При лёгочной артерии или инфаркте лёгкого:
- ощущение распирания в грудной клетке;
- удушье;
- кашель с кровавой мокротой;
- боль в грудине;
- появляется одышка;
- затруднён вдох.
- При тромбофилии нижних конечностей и варикозе:
- тяжесть в ногах;
- боль в области голени при ходьбе;
- отёки ног.
- При тромбофилии мезентериальных сосудов кишечника:
- тошнота;
- рвота;
- понос;
- острая режущая боль в животе;
- некрозы тканей;
- гангрена;
- геморрагический диатез — нарушения тромбоцитарного, сосудистого, плазменного синтеза.
Общими для всех геморрагических диатезов, независимо от их происхождения, являются синдром повышенной кровоточивости (рецидивирующие, длительные, интенсивные кровотечения, кровоизлияния различных локализаций) и постгеморрагический анемический синдром
При рецидиве тромбоэмболии как генетической, так и приобретённой беременные женщины часто обращаются не к гематологу, а к своему гинекологу с уверенностью, что страдают от поздних акушерских осложнений беременности, а именно ожидаемых на поздних сроках гестоза или ВСД — вегетососудистой дистонии:
- головные боли;
- гипертензия;
- общая слабость;
- потеря сознания;
- повышенная утомляемость;
- одышка;
- отёки верхних и нижних конечностей;
- судороги ног;
- синюшность или покраснение кожных покровов;
- боли внизу живота;
- маточное кровотечение;
- токсикоз со рвотой.
Какое назначается лечение?
Если патология вызвана генетическими мутациями, полностью избавиться от нее невозможно. Поэтому врач подбирает индивидуальную заместительную терапию, в которую входят препараты, восполняющие недостающие факторы свертывания крови. А также в обязательном порядке периодически показаны переливания крови. Если тромбофилия носит приобретенный характер, в этом случае прописываются антикоагулянты, которые зачастую используются для медикаментозной терапии тромбоза. Это такие лекарства, как:
- «Вафарин»,
- «Курантил»,
- «Прадакса»,
- «Гепарин»,
- «Далтепарин»,
- «Эноксапарин»,
- «Фраксипарин».
Помимо медикаментозного лечения, для предупреждения тромбообразования необходимо регулярно носить компрессионное белье, которое подбирается вместе с врачом. Благодаря постоянной компрессии конечностей удастся разгрузить сосуды и контролировать внутривенное давление. Кроме этого, рекомендуется посещать курсы массажа, заниматься физкультурой, гулять на свежем воздухе.
Методы диагностики тромбофилии
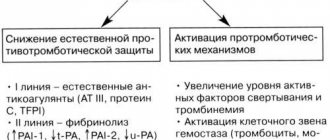
Прежде всего необходимо сдать кровь для исследования гемостаза — это биологическая система в организме, функция которой заключается в сохранении жидкого состояния крови, остановке кровотечений при повреждениях стенок сосудов и растворении тромбов, выполнивших свою функцию. Основными считаются факторы свёртываемости крови:
- F5 — ген акцелерина, Лейденовская мутация;
- F2 — протромбин.
Эти гены наиболее изучены и известно, что их нарушение может привести к тягчайшим осложнениям беременности, например, отслойки плаценты на 25–26 неделях беременности. На их основе выявляется гетеро- или гомозиготность женщины, т. е. насколько её гены повреждены. Анализы на эти два маркера проводятся в первую очередь, сдавать кровь для этого можно даже после лёгкого завтрака. Срок исполнения анализов всего два дня. Такие анализы на полиморфизм генов сдаются всего раз в жизни, пересдавать после лечения не нужно.
При необходимости дополнительно назначается:
- исследование гена активатора плазминогена — фибрина при диагностике геном PAI-1 и фактора свёртывания крови XIII. Известно, что ингибирование фибринолиза часто приводит к нарушению процесса имплантации плода. В связи с этим снижение фибринолитической активности этой системы является одной из причин раннего прерывания беременности;
- гены рецепторов тромбоцитов, наличие мутации в этих генах приводит к усиленной агрегации и адгезии тромбоцитов. Тромбоциты первыми появляются в месте дефекта. Они прилипают (адгезируют) к повреждённым эндотелиальным клеткам, набухают и образуют отростки. Параллельно адгезии протекает процесс агрегации тромбоцитов, набухание и склеивание их между собой с образованием отростков и наложением агрегатов на участок повреждения сосуда, вследствие чего гемостатическая пробка или тромб быстро растёт. Необходима диагностика следующих факторов: FBG — ген фибриногена;
- ITG A2 — ген тромбоцитарного интегрина;
- ITG B3. Такие пациенты нечувствительны к аспирину, им необходим курантил;
- F7 — ген проконвертина;
- F13 — ген фибринстабилизирующего фактора.
- MTR —ген, кодирующий фермент метионинсинтазу;
По результатам анализа устанавливается степень тяжести возможного проявления тромбофилии и даются рекомендации по лечению, а иногда и просто ведётся наблюдение за состоянием беременной женщины.
Таблица: диагностика тромбофилии по результатам лабораторной диагностики
| Название анализа | Что определяет |
| Общий анализ крови |
|
| Коагулограмма |
|
| Генетические маркеры врождённой тромбофилии: |
|
| Гомоцистеин |
|
Как контролируют состояние плода при выявленной склонности к тромбозам
При диагностированной тромбофилии у беременной женщины, контроля за состоянием плода будет больше и исследования будут назначаться чаще.
Для контроля за развитием плода и сохранностью плаценты необходимо:
- В I триместре:
- на 8–10 акушерской неделе — трёхмерная эхография маточно-плацентарного кровотока;
- позднее УЗИ с доплерометрией, которое выявляет участки сниженного кровотока в плаценте.
- Во II и III триместрах:
- при провердении УЗИ-скрининга проводится: допплерометрия для измерения характера и скорости кровотока в сосудах;
- фетометрия или измерения ребёнка внутриутробно;
- кардиотокография для регистрации ЧСС плода и тонуса матки.
Лечение приводит к тромбозам?
Побочное действие многих лекарственных средств проявляется в развитии склонности крови к усиленному образованию тромбов. Подобными качествами обладают, например, контрацептивы-эстрогены, отдельные группы цитостатиков. Как ни парадоксально, но этот перечень можно пополнить гепарином, который у некоторых больных стимулирует спонтанное склеивание кровяных пластинок (гепариновая тромбофилия с рикошетными тромбозами), и тромболитиками (в больших дозах), истощающими плазминовую систему и усилиливающими тромбообразование за счет агрегации.
Возникающая на 2-3 день лечения гепарином тромбоцитопения, называется ранней. Поздняя появляется приблизительно через 1-1,5 недели, отличается более яркой симптоматикой (кровоточивость и тромбозы одновременно), напоминающей тромботическую тромбоцитопеническую пурпуру.
Во избежание нежелательных последствий подобной терапии, следует помнить о профилактике и применение гепарина и тромболитиков комбинировать с антиагрегантами (ацетилсалициловой кислотой, тиклидом и др.). Важно помнить, что при сочетании этих препаратов нельзя действовать вслепую, поэтому контроль агрегатограммы и коагулограммы должен быть обязательным.
Кому необходимо сдать генетические исследования на наследственную форму тромбофилии
Генетические анализы для диагностики наследственной тромбофилии позволяют выявить генетические мутации, имеющие значение для тромбофилии.
В первую очередь подобные исследованию назначаются:
- Женщинам, которым предполагается применить в лечении гормональные средства, и тех, кто готовится к плановым операциям кесарева сечения;
- Женщинам, у которых в прошлом отягощённый личный анамнёз, когда исключены хромосомные, гормональные, инфекционные и маточные причины невынашивания:
- при привычном невынашивании в различные периоды беременности;
- при повторных осложнениях беременности: преэклампсиями;
- отслойками нормально расположенной плаценты;
- синдром задержки развития плода.
- неудачный опыт ЭКО;
- склонность к малым кровотечениям (носовые, висневые).
- Женщинам с осложнённым семейным тромботическим анамнёзом:
- неясного беспричинного (идиопатического) тромбоза;
- в семье у близких родственников случаи ранних инсульта, инфаркта миокарда, тромбэмболии лёгочной артерии, внезапной смерти в возрасте до 50 лет;
- повторных эпизодов, особенно у женщин до 50 лет;
- тромбозов редкой локализации (в мезентериальных сосудах кишечника, в церебральных венах);
- осложнений от применения оральных контрацептивов или терапии гормонами;
- рождение детей с хромосомными ономалиями.
Видео: врач-генетик З. Баяновна о генах тромбофилии
Последствия
Для того, чтобы оценить риски патологии и подобрать правильное лечение, важно правильно представлять, какими могут быть последствия гиперкоагуляции для женщины и плода.
Для ребенка
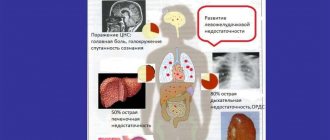
Генетическая тромбофилия во время беременности представляет серьезную угрозу для плода — при этом состоянии в первично неповрежденных сосудах плаценты возникают тромбы, нарушающие нормальный ток крови. Патологический процесс поражает как артерии, так и вены, что существенно нарушает нормальный кровоток — как выглядят изменения, показано на фото.
Тромбозы сосудов плаценты – последствия тромбофилии для плода
Исходом гиперкоагуляции становятся:
- самопроизвольный аборт (два и более эпизода) — такое состояние называют привычным невынашиванием беременности;
- замершая беременность;
- внутриутробная гипоксия, проявляющаяся задержкой развития плода;
- несоответствие реального срока беременности результатам дополнительных исследований — срок гестации определяется неправильно из-за маленьких размеров;
- изменение объема околоплодных вод — выявляют как маловодие, так и многоводие;
- множественные пороки развития плода;
- отслойка плаценты (ретроплацентарная гематома);
- преждевременное начало родовой деятельности.
В каждом случае риск развития тромбофилии при таких патологиях врач должен оценивать индивидуально, а для подтверждения диагноза назначают комплекс обследований. При этом необходимо исключить и влияние других факторов, которые вызывают указанные патологии (ЗППП, ТОРЧ-инфекции, внутриутробное инфицирование плода).
Для женщины
Беременность при тромбофилии имеет свои особенности, ведь это состояние практически не влияет на зачатие, но нарушает вынашивание. Патология чаще проявляется после 8 недели беременности — именно на этом сроке начинается формирование детского места и плацентарного круга кровообращения.
Нарушение равновесия свертывающей и противосвертывающей системы крови провоцирует состояния, которые отражаются как на течении самой беременности, так и на соматическом статусе женщины.
К первому типу патологий относят гестоз второй половины беременности (преэклампсию и эклампсию), проявляющиеся:
- резким повышением артериального давления;
- протеинурией — выделение белка с мочой;
- выраженными отеками нижних конечностей, передней брюшной стенки, лица.
Эти изменения могут прогрессировать вплоть до начала родовой деятельности, во время родов и в раннем послеродовом периоде. Симптомы исчезают через несколько дней после родоразрешения, причем состояние, которое не вызвало серьезных нарушений (кровоизлияния в мозг, его отек, судорожный синдром) проходят практически бесследно.
Ко второму типу патологий относят болезни внутренних органов, возникающие на фоне вынашивания малыша. Эти состояния после родоразрешения могут сохраняться, и пациенткам приходится продолжать лечение на протяжении всей жизни.
Ярким примером служит тромбофлебит ног при беременности, который доставляет будущей маме огромный дискомфорт из-за сильных распирающих болей, отеков на ногах.
Кроме того, воспаление вен практически всегда сопровождается формированием тромбов, и они могут отрываться от места первичной локализации и мигрировать по кровеносной системе, что может спровоцировать развитие ишемического инсульта, инфаркта миокарда (очень редко), ТЭЛА (тромбоэмболии легочной артерии), эмболии почечных, печеночных, мезентериальных вен.
Тромбофлебит и роды при беременности представляют определенную опасность для женщины — в процессе родов (при схватках) может происходить отрыв тромбов и их перенос в другие кровеносные сосуды. При выявлении заболевания на поздних сроках вынашивания необходима консультация сосудистого хирурга, по результатам которой доктор должен порекомендовать оптимальную тактику родоразрешения.
В каждом случае рекомендации будут индивидуальными, но один совет остается неизмененным — и при родах через естественные родовые пути, и при кесаревом сечении обязателен компрессионный трикотаж (проводят бинтование конечностей эластичными бинтами. Такие профилактические меры снижают риск тромбоэмболии во много раз.
Терапия тромбофилии во время беременности
Выявление тромбофилии — это вовсе не признак того, что женщина не сможет родить. Если вовремя пройти все обследования и планировать свою беременность, есть все шансы для того, что у будущей мамы появятся здоровые дети.
Лечение, начатое вовремя, будет способствовать успешной плацентации и надёжному прикреплению зародыша к стенке матки. Соблюдение лечения антикоагулянтами показано на протяжении всей беременности и в течение 6 недель после родов.
Если же терапия начата на позднем сроке беременности, шансов выносить плод без существенных осложнений у женщины не очень много.
После проведения всех необходимых исследований, врач в обязательном порядке назначит женщине:
- Если уровень гомоцистеина в норме, то назначается приём фолиевой кислоты (витамин В9) в повышенной дозе на протяжении всей беременности и не отменяется при достижении срока 12 акушерских недель:
- Фолацин;
- Фолио;
- Фолиевая кислота 9 месяцев;
- метафолин — это доступная форма фолиевой кислоты, которая усваивается практически у всех, так как для её усвоения не требуется долгий химический процесс с участием ферментов (как при метаболизме обычной фолиевой кислоты). Соотношение тех, кто усваивает этот витамин и тех, чей организм нечувствителен к нему примерно одинаковое. Чтобы проверить это, нужны дорогостоящие и малодоступные анализы.
- Назначаются витаминные комплексы:
- в составе которых присутствуют полиненасыщенные жирные кислоты: Фемибион наталкеа I;
- Ангиовит;
- Витрум кардио омега — 3;
- Омегамама 9 месяцев;
- Вессел дуэ ф.
- пепараты магния и В6 по 1 таблетке 2 раза в день на протяжении 1 месяца:
- Магне В6 — форте;
- Магнелис В6.
- В ряде случаев показан приём низкомолекулярного гепарина (НМГ) — Клексан и его производные Далтепарин, Эноксапарин, Фраксипарин в качестве противотромбической терапии:
- во II триместре — доха увеличивается до 60–80 мг/сутки из-за состояния повышенной активности свёртывающий системы крови с контролем гемостазиограммы и маркеров тромбоза;
- отмена гепарина назначается на 4–5 день до даты родоразрешения. Раз в три дня контролируют эхокардиограмму плода. Через три дня после отмены также проверяется гемостазиограмма и маркеры плода. При очень интенсивном росте необходимо срочное родоразрешение, чтобы не допустить смерти матери. Ведь тромбофилия — причина смертности матерей в послеродовом периоде №1.
Клексан (эноксопарин натрия) – это препарат низкомолекулярного гепарина для подкожного введения, который выпускается в одноразовых шприцах по 0.2, 04, 0.6, 0.8 и 1 мл - Препараты прогестерона:
- дидрогестерон — Дюфастон;
Дидрогестерон в составе препарата Дюфастон по своей молекулярной структуре, химическим и фармакологическим свойствам весьма близок к природному прогестерону - натуральный прогестерон — Утрожестан или Праджисан.
Препараты Утрожестан и Праджистан — аналоги Дюфастона - Дополнительно назначаются антикоагулянты для замедления процессов свёртывания крови:
- Варфарин, блокирущий в печени процесс синтеза витамин К-зависимых факторов свёртывания крови (II, VII, IX, X), он уменьшает их концентрацию в плазме;
- Прадакса или ингибитор тромбина, который свою очередь, отвечает за процесс превращения фибриногена в фибрин и возникновение тромба.
Видео: акушер-гинеколог И. И. Тян о врождённой тромбофилии и тактике ведения беременности
Дополнительные возможности лечения
Особенное значение для женщин после установления точного диагноза имеет диетическое питание — изменение рациона не способно полностью устранить гиперкоагуляцию, но помогает снизить дозу необходимых лекарственных препаратов.
Особенности диеты при тромбофилии:
- Будущая мама должна получать за сутки не менее двух литров жидкости. Коррекция питьевого режима требуется только при выраженной преэклампсии и эклампсии.
- Рекомендуют увеличить в рационе объем продуктов, которые богаты фолиевой кислотой и ее метаболитами — нужна свежая зелень, овощи и фрукты, морепродукты, капуста, салат.
- Разжижению крови содействуют имбирь, сухофрукты (курага, сушеные яблоки и груши, чернослив — их можно употреблять самостоятельно, использовать для приготовления чая, компотов, киселей.
- Из рациона исключают шоколад любых сортов, чай и кофе в любом виде, виноград — эти продукты ускоряют выведение фолатов из организма беременной женщины.
- Ограничивают употребление блюд, которые увеличивают концентрацию гомоцистеина в сыворотке крови — яиц в любом виде, орехов независимо от сорта, молочных продуктов (свежее молоко, сыры, творог).
Безусловно, тромбофилия, независимо от вида патологии и степени ее тяжести существенно отягощает прогноз беременности. Своевременная комплексная диагностика и выполнение всех рекомендаций врача помогут женщине, страдающей нарушениями гемостаза, выносить плод и родить здорового малыша.
Диета
Всем пациентам с повышенным риском тромбозов назначается антитромботический рацион по (J.Casper, 1973), пища должна быть богата фолатами и витаминами группы В:
- Повышается доля таких продуктов, повышающих свёртываемость крови:
- морепродукты;
- корнеплоды;
- ягоды — клюква, брусника, виноград, калина, черноплодная рябина, вишня, черешня, малина;
- сухофрукты — инжир, финики, чернослив, курага, изюм;
- морская капуста;
- имбирь;
- свежий виноградный сок;
- клюквенный чай;
- натуральный томатный сок;
- нежирные сорта мяса и рыбы;
- цельнозерновой хлеб.
- Исключается жирная и жареная пища, поскольку липиды в её составе сгущают кровь:
- жирное мясо;
- сало;
- бобовые;
- твёрдые сорта сыра;
- жирное цельное молоко;
- листовые овощи — шпинат, сельдерей, петрушка.