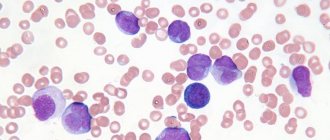
Начальная стадия диабетической стопы
При сахарном диабете недостаточно вырабатывается инсулин, что помогает глюкозе попадать в клетки всех органов. При его нехватке увеличивается концентрация глюкозы в составе крови, что провоцирует нарушение системы кровотока и истощает сосудистые оболочки, и нервные волокна.
Ишемия системы кровотока приводит к тому, что плохо заживают раны, а деформация волокон в нервной системе приводит к низкому порогу чувствительности.
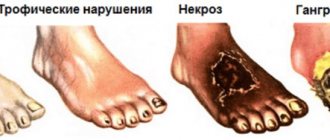
Незначительные ранки, или трещины на пятках, способны развиться в трофические язвы, которые при прогрессировании патологии разрастаются некрозом тканей, что приводит к гангрене на поражённой конечности.
Начальная стадия синдрома, её проявления проходят для диабетика незамеченной, по причине низкой болезненной чувствительности. Плохое кровоснабжение ног приводит к тому, что любой порез, или мозоль может перейти в язву и больной этого не замечает.
В начальной стадии чаще всего поражается язвами та часть стопы, что больше всего подвержена нагрузке при движении, и на которой находятся слои загрубевшей кожи.
Под таким слоем довольно часто образовываются натоптыши и ссадины, что при попадании в них инфекции начинают воспаляться и гноиться.
Язвы сначала развиваются под слоем кожи, но потом поражают эпидермис и могут развиваться до сухожилий на ноге, или поражать мышечные ткани до костей.
Такие поражения грозят ампутацией конечности.
Ангиопатия
При диабете нередко возникает поражение кровеносных сосудов — ангиопатия. Они закрываются атеросклеротическими бляшками, что приводит к недостаточности кровообращения стопы. Это немного похоже на ржавые трубы. Очень мало воды вытекает из крана из-за ржавчины, блокирующей внутреннюю часть труб. То же самое происходит, когда забиты кровеносные сосуды. Если сосуды на ногах засоряются или полностью блокируются, в первую очередь от плохого кровообращения будут страдать кожа и ткани. Будет нарушен процесс доставки к конечности кислорода и питательных веществ, что означает гибель клеток в пораженной области.
- Уменьшится способность бороться с инфекцией,
- Уменьшится способность заживления ран.
- Признаки поражения кровеносных сосудов
- Боль в голени при ходьбе,
- Изменение нормального цвета или температуры ног,
- Боль в ногах ночью или во время отдыха.
Если повреждение нервов сочетается с плохим кровообращением, то риск увеличивается вдвое. Больше шансов получить травму (потому что вы не чувствуете боли), а травма приведет к появлению инфекции или изъязвлению. Заживление не будет происходить из-за плохого кровообращения, что неминуемо приведет к гангрене.
Факторами риска развития СДС являются плохая диета и контроль за уровнем глюкозы, нарушение циркуляции крови, курение и стаж болезни сахарным диабетом более 10 лет.
Причины развития диабетической стопы
Этиология развития диабетической стопы:
- Низкая чувствительность ног нейропатия диабетического типа,
- Нарушен кровоток в артериях макроангиопатия,
- Недостаточный кровоток в капиллярах конечностей микроангиопатия,
- Сухость кожных покровов,
- Деформирование стоп нейропатия моторного типа.
Существуют и другие причины появления синдрома диабетическая стопа:
- Патология гиперкератоз сильное увеличение эпидермиса на ногах,
- Ношение неудобной обуви,
- Порезы стопы при обрабатывании на ней кожи при помощи острых приборов.
Снижение чувствительности — диабетическая дистальная нейропатия
Влияние атеросклероза
Люди, болеющие сахарным диабетом, очень часто подвержены системному заболеванию атеросклероз.
Процесс развития атеросклероза у таких людей имеет свои характеристики происходит поражение сосудов среднего диаметра и капилляров.
Для ишемической стадии атеросклероза характерна симптоматика диабетической стопы:
- Сильные боли в стопе в ночное время,
- Боль становится меньше при поднятии ног в горизонтальном положении, или же при опускании конечностей с кровати,
- Низкая температура кожи,
- Кожные покровы имеют бледный вид с синеватым оттенком,
- Язвы возникают на кончиках пальцев и приводят к некрозу клеток тканей.
Наиболее часто ампутация конечностей грозит тем диабетикам, у которых развивается атеросклероз.
Нарушение кровотока — диабетическая макроангиопатия
Течение
При начавшемся развитии диабетической стопы крайне важна диета и контроль за уровнем сахара, правильный уход за ногами, периодический осмотр стоп и своевременное наблюдение у врача. В таком случае осложнения развиваются редко. В европейских странах, где развита служба подологических кабинетов, развитие диабетической гангрены наблюдается очень редко. Количество ампутаций при диабете в Европе снизилось в десятки раз, однако в России диабетическая гангрена является основной причиной высокой ампутации.
Формы синдрома
Зависимо от преобладания фактора возникновения и прогрессирования диабетической стопы существует 3 заболевание диабетическая стопа.
Нейропатическая форма патологии. При данном типе происходит поражение соматической нервной системы, а также вегетативной функции нервных волокон.
Диабетическая нейропатия представлена несколькими вариантами причин и развития патологии, но главными причинами при нейропатии диабетического типа, являются:
- Низкая проводимость импульсов нервных окончаний,
- Сниженная нервная тактильная чувствительность периферических волокон,
- Низкая вибрационная чувствительность,
- Сильно низкая чувствительность на тепло.
Нейропатическая форма диабетической стопы проявляется в трёх вариантах развития заболевания:
- Развитие язв на стопе,
- Патология остеоартропатия, которая формирует нарушение в суставе Шарко,
- Нейропатические отеки.
Ишемическая форма диабетической стопы. Развитие происходит по причине атеросклеротических нарушений в оболочках артерий периферического отдела, что приводит к происхождению изменения в русле системы кровотока.
Смешанная форма диабетической стопы нейроишемическая форма. Данная форма наиболее распространённая у диабетиков. Ее проявления включают симптоматику нейропатии, которая поражает нервные волокна, а также ишемии системы кровотока, при нарушении циркуляционного русла крови.
Индивидуально формы диабетической стопы проявляются довольно редко, может только в момент, когда происходит начальная стадия заболевания.
Если существует нейропатия, тогда она все равно приводит к нарушениям сосудистой системы, а также, если происходит осложнения атеросклероза и развита ишемия системы кровотока, тогда происходит и разлад в нервных импульсах и волокнах.
Две главные причины синдрома диабетическая стопа тесно связаны друг с другом.
Классификация
Нейропатическая форма — нарушение чувствительности стоп по типу чулок или носок, сухость кожи, возможны мелкие трещины. Поражение нервов является частым осложнением сахарного диабета, возникают расстройства чувствительности на ступнях, вплоть до полной ее потери, повреждение двигательных нервов приводит к мышечной атрофии. При нейропатической форме некоторые пациенты не чувствуют травм, температуры, проколов кожи и получают травмы, которые могут приводить к инфекции.
Остеопатическая форма — разрушение костей и суставов приводящее к деформации стопы, образованию трофических язв и повреждениям кожи. Плохая циркуляция ослабляет кости, и может вызвать распад костей и суставов в стопе, а так же в голеностопном суставе. Слабость связочного аппарата приводит к множественным вывихам костей стопы и ее деформации. Разрушение костей и патологические переломы не сопровождаются болевыми сиптомами и могут происходить незаметно для пациента, вплоть до перфорации кожи отломком кости. В подобных случаях незаметно развиваются гнойные осложнения и влажная гангрена.
Ишемическая форма — нарушение кровоснабжения стопы с образованием трофических язв и сухой гангрены. Развивается при блокировании кровотока из-за закупорки артерий бляшками. На фоне ишемии наблюдаются сухие некрозы пальцев или стопы, легко переходящие во влажную гангрену. Наиболее опасным при диабете является то, что в условиях снижения чувствительности пациент может не обратить внимание на появление трофических язв и некрозов и запустить свое заболевание до диабетической флегмоны.
Диабетическая флегмона и гангрена — тяжелое гнойное разрушение мягких тканей и костей стопы на фоне нарушенного кровообращения. Флегмона может развиваться при сохраненной проходимости сосудов, а гангрена только при закупорки артерий голени. Причины флегмоны и гангрены отличаются, но результат обычно один — ампутация. Только своевременная специализированная хирургическая помощь позволяет рассчитывать на сохранение опорной конечности. Частое появление гнойной и гнилостной инфекции связано с нарушением иммунитета, характерным для пациентов с сахарным диабетом, при нейропатической форме снижается внимание к травмам, а инфекция легко попадает в подкожную клетчатку, вызывая развитие диабетической флегмоны. Флегмона — это гнойное расплавление мягких тканей. Может вызываться различными микробами, но самыми опасными являются возбудители газовой гангрены. Инфекция при диабете быстро приводит к интоксикации и сепсису. При развитии сепсиса общее состояние больного резко ухудшается, отмечаются нарушения функции печени и почек, нередко развивается тяжелая пневмония. При отсутствии вовремя поставленного диагноза и надлежащего лечения прогноз для жизни крайне неблагоприятный.
Также в классификации существует смешанная форма диабетической стопы, дающая разнообразные симптомы и требующая соответственного лечения.
Признаки развития синдрома диабетическая стопа
Первые признаки при сахарном диабете данного синдрома, проявляются в низкой чувствительности:
- Изначально пропадает вибрационная чувствительность,
- После этого происходит чувствительное реагирование на температурный режим,
- Затем исчезает чувство болезненности в ногах,
- И подселение проявления пропадает тактильная чувствительность.
Также симптомами проявления диабетической стопы, есть:
- Нейропатический отек в ногах,
- Понижение температуры в нижних конечностях,
- Повышение температуры тела в нижней части ног,
- Сильная утомляемость конечностей,
- Тяжесть в ногах при движении,
- Болезненность голени и стоп при движении,
- Ощущение боли в голенях в период покоя, особенно ночью,
- Покалывание в ногах,
- Зябкость ног,
- Жжение в стопах и пальцах ног,
- Кожные покровы бледного цвета, также на них проявляется синюшность и краснота,
- Снижается волосяная растительность на голенях,
- Изменяются ногти происходит изменения с цветом ногтей и их структурой,
- Длительный (до 2-х месяцев) период заживления небольших ссадин и ран,
- После того, как рана затянулась, на ее месте образовывается тёмный синеватый след.
Признаки и отличительные особенности нейропатической формы диабетической стопы и нейроишемической ее формы выглядят так:
| признак патологии | нейропатический тип патологии | нейроишемический тип патологии |
| внешние признаки состояния ног | · стопа на ощупь тёплая, | · стопа на ощупь холодная (тёплая может быть при наличии воспаления при инфекции), |
| · артерии прощупываются, | · рубеоз кожных покровов (краснота), | |
| · цвет может быть слегка розовый. | · происходит выпадение на голени волосяного покрова, | |
| · подошва красного, или же синюшного оттенка. | ||
| локальность язвенного очага | · зона стопы, у которой наивысшая нагрузка при движении. | · зона на стопе, или голени, которая поражена атеросклерозом артерий. |
| присутствие в ране жидкости | · наблюдается жидкость на дне язвы. | · язва практически сухая. |
| боль тканей язвы | · болезненные ощущения не явно выраженные. | · сильно выраженная боль язвы. |
| кожные покровы вокруг язвы | · развивается гиперкератоз. | · кожные покровы атрофичного типа, тонкие. |
| факторы-провокаторы патологии | · сахарный диабет первого типа, | · преклонный возраст, |
| · сахарный диабет 2 тип, | · атеросклероз, | |
| · хронический алкоголизм, | · ишемия сердца, | |
| · более молодой возраст. | · постинфарктное состояние, | |
| · состояние после перенесённого ишемического типа инсульта, | ||
| · никотиновая зависимость. |
Отёчность
Диабетическая патология ног, чаще всего начинается с отёчности в конечностях, поэтому ярко выраженный нейропатический отёк в голени, в суставе и в стопе это один из главных симптомов синдрома диабетическая стопа.
Нейропатического характера отёчность обязательно необходимо дифференцировать от таких патологий:
- Избыток в организме жидкости,
- Заболевания почек нефропатия,
- Варикозное расширение вен,
- Тромбирование сосудов,
- Плохой отток венозной крови с конечностей,
- Заболевания сердечного органа,
- Патологии печени.
Выглядит отёчность на нижних конечностях одинаково, но имеет различную этиологию, и требуются различные методики в ее лечении.
Причины возникновения отёчности на ногах при заболевании сахарный диабет еще до конца не изучены, но существуют факторы, провоцирующие накопление большого объема жидкости в организме:
- Нарушения в вегетативной и нервной системе,
- Формирование большого количества шунтов в артериях и венах системы кровотока,
- Происходит изменение давления крови в сосудах, которые отвечают за микроциркуляцию в периферии.
Отечность стопы
Фото как выглядит диабетическая стопа
Сущность диабетической стопы и ее код по МКБ-10
В эндокринологии заболевание рассматривается как комплекс анатомических и функциональных изменений, возникающих на фоне остеоартропатии, нейротрофических нарушений, макро- и микроангиопатии. Это влечет за собой развитие гнойно-некротических реакций, увеличивающих риск травматизации костных и мягких структур. В запущенных случаях СДС сопровождается гангреной, которая часто распространяется не только на стопы, но и на голени. В такой ситуации пациентам показана ампутация концевого отдела нижних конечностей.
Диабетическая стопа – обобщающий термин, который объединяет в себе несколько осложнений декомпенсированного диабета. В случае их развития наблюдаются патологические изменения ступни, сопровождающиеся поражением костно-суставных и мышечно-связочных образований. Некротические процессы проявляются в результате нарушения функций периферических сосудов, кожных покровов, нервов, суставов и костей.
В Международной классификации болезней (МКБ-10) эндокринная патология относят к категории E10-E14 «Сахарный диабет». Ей присваивают кодировку E10.5 или E11.5, что зависит от этиологии и формы заболевания.
К какому врачу обратиться?
Все люди, у которых происходят нарушения в работе эндокринной системе и сбои в функциональности эндокринных органов, состоят на медицинском учете у врача-эндокринолога.
Заболевание сахарный диабет это последствия неправильной функциональности органов эндокринной системы. Диабетики при всех отклонениях и нарушениях работы в организме приходят с жалобами к лечащему доктору.
После медицинского осмотра и назначенной им диагностики, эндокринолог рекомендует, какого доктора необходима медицинская консультация.
Если при осмотре пациента эндокринолог выявил нарушения в кожных покровах стоп, он направляет диабетика к профильному специалисту по диабетическим столпам врачу-подиатру.
Если необходимо проводить оперативное лечение сосудов ног тогда подиатр направляет на обследовании к врачу-ангиологу, для того, чтобы изготовить больному специализированные индивидуальные стельки, необходима консультация ангиохирурга.
При изготовлении ортопедической обуви диабетику, не обойтись без рекомендаций и предписаний врача-ортопеда.
Осложнения
Крайней и самой опасной стадией СДС является развитие гангрены стопы. Диабетическая стопа является основной причиной нетравматической ампутации в мирное время. В год в России выполняется 70 000 ампутаций при диабетической гангрене.
Нередко встречается диабетическая гангрена с присоединившейся анаэробной инфекцией. При таком исходе повреждённые ткани отмирают, происходит заражение крови и здоровых тканей. Заболевание развивается очень быстро, часто приводя к летальному исходу.
Трофические язвы ещё одно осложнение, чаще всего встречающееся на подошве или на большом пальце. Они также могут образовываться по бокам стопы из плохо подогнанной обуви. Если их не лечить, они могут привести к серьезным инфекциям. Классификация осложнений диабета включает в себя трофические изменения кожных покровов стопы.
Что такое болезнь сустав Шарко?
Патологии, которые приводят к остеоартропии диабетического типа:
- Заболевание клеток костных тканей остеопороз,
- Патология гиперостоз,
- Заболевание остеолиз.
При длительном прогрессировании данные патологии приводят к тому, что деформируется стопа и развивается заболевание, которое имеет название сустав Шарко.
Довольно часто патологии сустава Шарко подвергаются кисти рук и голеностопные суставы, что нередко грозят переломами, а при низкой чувствительности конечностей, диабетик может и не почувствовать того, что произошел перелом.
Сустав Шарко, который образовался лечиться без операции, но необходимо максимально снять нагрузку с больной конечности, до тех пор, пока полностью не восстановится сустав.
Больному с суставом Шарко необходимо обеспечить постельный режим.
После восстановления сустава, больному рекомендовано носить обувь ортопедического типа, сделанную по индивидуальным меркам.
Уход за ногами при диабете
Выше подробно рассказано, как выбирать ортопедическую обувь и носки, чем смазывать стопы. А здесь приводятся важные дополнительные сведения об уходе за ногами, которые не вошли в предыдущий разделы.
Главное правило: ни в коем случае не удаляйте мозоли! Не разрешайте это делать врачу-подиатру, мастеру педикюра или кому-то еще. Мозоли — это естественная и эффективная защита от избыточного давления на участки стоп. Их появление сигнализирует, что вам требуется ортопедическая обувь. После удаления мозолей остаются раны, из которых потом часто образуются трофические язвы.
Бросите курить, если вы до сих пор не сделали этого. Избегайте пассивного курения. Больным диабетической нейропатией нельзя ходить босиком, чтобы уменьшить риск образование язв и других повреждений стоп. Когда вылечитесь от нейропатии, восстановите чувствительность в ногах, тогда и будете ходить босиком. А до тех пор — нельзя.
Уход за ногами при диабете
Нужно ежедневно тщательно осматривать стопы, обращая внимание на любые изменения, а тем более, повреждения. Вас должны обеспокоить волдыри, трещины, мозоли, следы мелких подкожных кровоизлияний, а тем более, язвы и раны. Не забывайте проверять кожу между пальцами ног. При необходимости используйте зеркало, чтобы все тщательно рассмотреть. Не стесняйтесь побыстрее обратиться к врачу, если состояние ваших ног ухудшилось.
Ванночки и другие водные процедуры
Не погружайте ноги в воду дольше, чем на 3-4 минуты, даже если это рекомендует врач. Не делайте никакие ванночки. Избегайте длительного контакта кожи с водой, чтобы не подвергать ее лишнему риску повреждений. Включите воду, проверьте ее температуру спиртовым термометром, залезьте, быстро помойтесь и выходите. Не лежите в ванной. Если вы любите плавать в бассейне, желательно смазывать стопы вазелином, прежде чем погружаться в воду.
Избегайте открытого огня, а также предметов, которые могут вызвать ожог. Держите свои ноги и руки подальше от батарей и радиаторов отопления. Вам необходим спиртовый термометр. Проверяйте им температуру в ванной, прежде чем погрузиться в неё. Причём эта температура должна быть не выше 34 ℃. Потому что любая более высокая температура может вызвать ожог у людей, у которых нарушено кровообращение. Не проверяйте температуру ногой или рукой. Используйте для этого спиртовый термометр.
Переохлаждение ног — почти такая же серьёзная опасность, как ожог. Не оставайтесь на морозе дольше, чем 20 минут подряд. Тщательно подберите тёплые и удобные носки. Раз в несколько лет желательно проходить медицинское обследование, чтобы определять, насколько сильно нарушено кровообращение в ногах. Если вы будете держать стабильно нормальный сахар в крови, используя методы доктора Бернстайна, то оно постепенно нормализуется.
Не наклеивайте на кожу лейкопластырь, скотч или какие-то другие виды липкой ленты. Потому что могут остаться повреждения после того, как вы их снимете. Не наносите на кожу перекись водорода, спиртовый раствор йода, салициловую кислоту или составы от мозолей. Не используйте перечисленные средства для дезинфекции. Потому что они наносят ожоги и тормозят заживление повреждений.
Кто входит в группу риска?
Кто чаще всего подвержен развитию синдрома диабетическая стопа?
К такой группе риска относятся:
- Люди с диабетическим стажем не менее 10 лет,
- Пациенты, у которых происходят постоянные колебания индекса глюкозы в составе сыворотки крови,
- Больные, имеющие длительный период времени никотиновую зависимость,
- Хронические алкоголики, со стажем алкоголизма от 5 лет,
- Больные, что перенесли кровоизлияние в мозг (ишемического типа инсульт),
- Пациенты в постинфарктном периоде реабилитации,
- Больные, с предрасположенностью к заболеванию тромбоз и уже имеют приступ тромбирования артерий,
- Тяжёлая форма ожирения, когда вес превышает нормативный уровень, больше, чем на 40 килограмм.
Хирургическое лечение
К сожалению, не всегда при данном недуге может помочь консервативная терапия и нередко виной этому является позднее обращение больного за медицинской помощью или состояние, осложненное другими патологиями.
Лечить СДС хирургическими методами рекомендуется в следующих случаях:
- если возникла необходимость удаления некротических участков, занимающих небольшую площадь;
- когда требуется пластика сосудов, восстанавливающая их стенки и улучшающая их проходимость;
- поврежденные сосуды нуждаются в замене – такое вмешательство называют аутовенозным шунтированием;
- когда требуется установка на сосудах поддерживающих сеточек – стентирование;
- если некротические процессы распространились настолько, что требуется ампутация пораженного фрагмента – одного или нескольких пальцев на ноге;
- в тяжелых случаях гангренозное поражение приводит к необходимости удаления стопы, ее части или же части ноги, но такое решение врач принимает, когда возникают риски для жизни пациента.
Как видно из вышесказанного, в большинстве случаев диабетическая стопа все же лечится, но это длительный процесс, включающий различные мероприятия.
Диагностика
При первой симптоматике проблем с конечностями, диабетик должен обратиться к доктору, проводящему осмотр.
Если в клинике нет кабинета педиатру, тогда необходимо прийти на прием к лечащему врачу-эндокринологу, который проведёт осмотр и направит больного на диагностику лабораторными и инструментальными методиками и назначит консультации у профильных докторов – терапевту, или же хирургу.
| клинические лабораторные исследования | оценивание качества кровотока в ногах |
| общий анализ состава крови, | Оценивание состояния системы кровотока в ногах: |
| · биохимический анализ на выявление индекса холестерина, | · исследование методикой допплерометрия, |
| кровь на сахар, | · метод реовазографии капилляров и сосудов конечностей, |
| · коагулограмма, | · измерение напора крови и давление крови в конечностях. |
| общий анализ урины, | Исследование патологии трофическая язва на стопе: |
| · проверка урины на качество функциональности почечного органа, | · тестирование методом посева микрофлоры язвы и определение ее на чувствительность к антибактериальным препаратам, |
| · инструментальная диагностика методом рентгена грудной клетки, | · исследование содержимого из раны методом микроскопии. |
| · инструментальное изучение методом ультразвукового исследования сердечного органа. | Инструментальная диагностика методикой рентгена голеностопного сустава, а также стопы. |
| Диагностическое исследование системы нервных волокон: | |
| · тестирование на сохранность рефлексов в ноге, | |
| проверка чувствительности на боль, | |
| · тест на тактильный тип чувствительности сахарной стопы. |
Профилактика
Профилактика диабетической стопы заключается в индивидуальном обучении пациентов с уже имеющимися раневыми дефектами и/или высоким риском их развития, а также (при необходимости) их родных и близких правилам ухода за ногами.
Уход за диабетической стопой включает следующие рекомендации:
- Не ходить босиком.
- Всегда надевать чистые и сухие носки, вывернутые наружу (таким образом снижается вероятность натирания).
- Ежедневно осматривать ноги и межпальцевые промежутки. Использовать зеркало для осмотра ног.
- Носить только комфортную обувь, регулярно очищать ее от песка.
- Избегать возникновения трещин. Для этого тщательно мыть ноги и смазывать из увлажняющим кремом, но избегать переувлажнения складок в межпальцевых промежутках.
- Срочно обращаться к врачу при возникновении покраснений, разрастании мозолей, волдырей, вросших ногтей или признаков инфекции.
- Регулярно посещать специалиста по стопам в диабетическом центре.
Для предотвращения рецидивов трофических язв больные группы высокого риска трофических язв стоп должны постоянно (дома и на улице) пользоваться профилактической, а при необходимости – сложной ортопедической обувью.
Показанием для назначения сложной ортопедической обуви являются хроническая стадия диабетической остеоартропатии, ампутации достаточно большого объема (переднего отдела стопы, нескольких пальцев). Адекватность изготовленной ортопедической обуви должна регулярно оцениваться лечащим врачом (эндокринологом, хирургом, специалистом кабинета диабетической стопы) и меняться не реже 1 раза в год.
Лечение диабетической стопы
Рассмотрим ниже лечение при разных ситуациях.
Медикаментозное лечение стопы при сахарном диабете
Сахарный диабет это заболевание, которое не несёт опасность для жизни человека, но имеет довольно опасные и серьёзные осложнения.
Любое осложнение сахарного диабета, необходимо начинать при первой появившейся симптоматике, потому что не начатое своевременно лечение при высоком индексе в составе крови глюкозы, быстро переходит из первой стадии развития в более тяжёлую форму, при которой консервативное лечение не приносит положительных действий.
Запущенная форма любого осложнения сахарного диабета в короткий период времени приводит к летальному исходу.
Лечить диабетическую стопу необходимо в комплексе всех мероприятий:
- Медикаментозное лечение по снижению индекса в составе крови глюкозы,
- Специфическое лечение трофической язвы,
- Гигиенические процедуры стоп,
- Отказ от вредных и пагубных привычек,
- Лечение сопутствующих патологий,
- Снижать индекс в крови холестерина,
- При необходимости хирургическая методика восстановления кровотока в конечности.
Специфика лечения СДС
Лечение синдрома диабетической стопы сразу проводится в разных направлениях.
Терапия трофической язвы, если не нарушен в конечностях кровоток:
- Тщательная и постоянная обработка суставов и стоп,
- Не нагружать конечности,
- Антибиотики при стопе смогут бороться с инфекционными очагами в ранах,
- Постоянно контролировать сахар,
- Бросить курить и пить.
Лечение нейроишемической формы патологии:
- Лечение включает все пункты терапии нейропатической формы,
- Восстановление кровотока в ногу.
Лечение объемных и глубоких ран трофической язвы, в которых уже существует признак некроза клеток тканей:
- Оперативное лечение по удалению некротизированных тканей,
- При запущенной форме или гангрене ампутация поражённой части конечности.
Зоны риска при образовании диабетических язв
Лечение нейропатической формы стопы без операции
Суть лечебной терапии диабетической стопы нейропатической формы при помощи консервативной методики заключается в следующем:
- Постоянный контроль метаболизма в организме. Координировать в организме процессы обмена при сахарном диабете первого типа можно при помощи дополнительного введения доз инсулина. Симптоматика диабетической стопы при первом типе диабета, ярко выраженная и инфекционный процесс в ранах стопы проявляется сильным повышением температуры всего тела, состоянием озноба и лихорадки. При втором типе сахарного диабета декомпенсационного типа происходят менее выраженные симптомы болезненность в ноге и язва, которая длительный период времени не заживает. Лечить диабетическую стопу при втором типе диабета это диета, медикаментозные препараты для снижения индекса глюкозы. В крайнем случае, доктор переводит такого больного на период терапии синдрома на инъекции инсулина,
- Применение в лечении антибактериальных лекарственных средств. У диабетика довольно сухая кожа и очень тонкий слой эпидермиса, которые просто благоприятное место обитания патогенных бактерий и всевозможных инфекций. При первой симптоматике необходимо назначать такому больному антибактериальные средства, чтобы не дать возможности инфекции распространиться на большую площадь стопы. Чаще всего в лечении используются препараты цефалоспориновой фармакологической группы,
- Обеспечение максимального покоя больной ноге. При соблюдении постельного режима, или при применении инвалидной коляске, когда нет нагрузки на стопу, язва сможет затянуться и зарубцеваться,
- Проводить аккуратно обработку раны и удаление с нее омертвевшие клетки тканей,
- Если есть патология гиперкератоз, тогда необходимо при помощи скальпеля снимать ороговевшие и загрубевшие клетки тканей.
Препараты, которые применяются для лечения синдрома диабетическая стопа.
Антибактериальные препараты группы цефалоспоринов:
- Антибиотик Линкозамид,
- Препарат Линкомицин,
- Лекарство Клиндамицин,
- Медикамент Эритромицин.
Полусинтетические комбинированные средства:
- Препарат Амоксиклав,
- Медикамент Ампиокс.
Дозировка препаратов и медикаментозный курс с прописанной чёткой схемой приема препаратов, назначается доктором в строго индивидуальном порядке, исходя из степени запущенности патологии, а также беря во внимание тип диабета и индекс в составе крови глюкозы.
Довольно часто диабетические стопы лечатся консервативным способом, и требуется перебивание больного в стационарных условиях.
Самолечение синдрома диабетическая стопа не допускается и может усугубить прогрессирование патологии и привести диабетика к летальному исходу.
Правильный подбор обуви при патологии сахарный диабет
По причине сниженной чувствительности ног при сахарном диабете, многие больные носят неудобную и тесную обувь, которая приводит к осложнённой форме диабета синдрому диабетическая стопа.
Намного проще предотвратить развитие синдрома, чем впоследствии его вылечить. Для диабетиков должно быть правило, которое они должны соблюдать ежедневно это осмотр ног и постоянный за ними уход.
Одним из условий ухода за ногами должно быть правильный подбор обуви для ежедневного ношения:
| правильная обувь для диабетиков | не правильная обувь при сахарном диабете |
| · обувь из натуральной и мягкой кожи, | · тканевая обувь не подходит, потому что она не держит форму ноги, |
| · во внутренней части обуви должны отсутствовать швы (необходимо при покупке проверить рукой), | · туфли не по размеру, что по ощущениям и не жмут, |
| · обувь должна быть свободной и соответствовать размеру и полноте ноги, | · обувь, в которой легко травмировать ноги — босоножки, тапочки, где открытая пятка, туфли с узкими носками, сапоги и туфли на высоком каблуке, |
| · носок обуви должен быть прямым, или же закругленным (не должны сжиматься пальцы), | · ношение обуви на голое тело, |
| · домашняя обувь должна закрывать пятку и быть на небольшом каблуке, | · высокий каблук (свыше 5 сантиметров) деформирует стопу, а также негативно влияет на кровоток в сосудах, |
| · носить обувь необходимо только на носок и ХБ ткани, | · носить любую обувь — не более 2 лет, |
| · высота каблука от 1 сантиметра до 4 сантиметров, | · не надевать чужую обувь. |
| · необходимо регулярно менять обувь и не ходить в стоптанных туфлях, | |
| · индивидуальный подбор обуви — это главное правило, | |
| · не приобретать обувь утром, потому что в конце дня нога отекает и купленная обувь будет мала. |
Правила по уходу за ногами
Для того чтобы не развивалась патология осложнённого диабета синдром диабетическая стопа, необходимо придерживаться еще нескольких правил по уходу за ногами:
- При любой ссадине на ногах, необходимо сразу обратиться к доктору,
- Осматривать необходимо ежедневно и особенно тщательно вести осмотр между пальцами и в местах сгибание пальцев ног, чтобы своевременно обнаружить язву,
- Мыть ноги необходимо 2 раза на день и просушивать мягким полотенцем,
- Вода при мытье ног должна быть слегка тёплой,
- Нельзя мыть и парить ноги в горячей воде,
- Не пользоваться согревающими грелками,
- Не допускать переохлаждения ног,
- Перед тем, как надеть обувь, ее нужно тщательно осмотреть. Мелкие камушки и песчинки могут травмировать стопы,
- Носки менять 2 раза на день. Приобретать носки со слабой резинкой и из натуральных тканей,
- На носках не должно быть никаких швов,
- Запрещено ходить босыми ногами даже по дому,
- Запрещено обрабатывать ссадины при помощи зелёнки, а также йода и перманганатом калия (марганцовкой),
- Не применять для обработки гнойных ран мазь по Вишневскому,
- Обрабатывать порезы и ссадины, нужно Фурацилином,
- Гнойные ранки обрабатываются перекисью водорода,
- Средство для обрабатывания ссадин при болезни диабетическая стопа Мирамистин, а также Хлоргексидин,
- После того, как произошла обработка раны, необходимо накладывать мягкую стерильную марлевую повязку,
- Необходимо использовать мази, которые образуют стерильную пленку, но пропускают воздух мазь Ируксол, гель Солкосерил, а также мазь Актовегин,
- Мозоли и натоптыши при сахарном диабете не рекомендовано удалять острыми предметами. При потере чувствительности ног, можно сильно поранить ногу,
- Ногти остригать необходимо по прямой линии, не допускать закруглений,
- Не применяются при болезни диабетическая стопа размягчающего свойства пластыри, потому что они не пропускают воздух и могут стать причиной инфекции.
Уход за ногами при синдроме диабетическая стопа
Применение кремов при болезни СДС
При диабете на поверхности ног очень сухая кожа, что может трескаться, в ссадины попадать инфекция, которая становится причиной незаживающих трофических язв. Для избавления от сухости на коже ног и стоп, ежедневно необходимо использовать жирные крема.
Это может применяться детский крем, который не вызывает аллергии.
Для применения при болезни диабетическая стопа, назначаются крема, которые в своем составе содержат компонент мочевина в различных пропорциях. Это крем с лечебным эффектом Бальзамед и увлажняющий жирный крем Альпресан.
Данные косметические препараты помогают заживлению ран и ссадин, а также предотвращают стопу от наматывания мозолей.
Виды хирургического вмешательства
Если при лечении патологии диабет стоп консервативная медикаментозная терапия не дала лечебного эффекта, тогда встает вопрос о хирургическом лечении трофических язв. Методики лечения зависят от вида язв, их степени развития и от состояния пациента.
Немаловажную роль в применении оперативного вмешательства играет наличие сопутствующих заболеваний у больного.
Методика ангио хирургического восстановления кровотока в повреждённой конечности:
- Ангиопластика транслюминального типа,
- Метод тромбартерэктомии,
- Метод шунтирования веной дистальным путем in situ.
Если существуют патологии сердечного органа или развивается атеросклероз венечных артерий, тогда хирургическая реконструкция сосудов противопоказана, так как операция может привести к смертельному исходу.
В данном случае необходимо начинать лечение диабетической стопы при первой симптоматике и незначительном проявлении ссадин на ноге. Своевременность лечения зависит изначально от самого больного, который должен при ежедневном осмотре ног увидеть на них изменения.
Если лечение препаратами начато на первоначальной стадии развития болезни диабетическая стопа, тогда можно избежать хирургических методик вторжения в организм.
Современные методики лечения синдрома диабетическая стопа
На сегодняшний день есть описание нового лечения заболевания диабетическая стопа, которое приводит к быстрому заживлению трофических язв, что позволяет избежать ампутирования ноги.
Данные методики недоступны во всех клиниках, и многие еще находятся на стадии тестирования:
- Терапевтическое лечение факторами роста,
- Экстракорпоральная терапия ударно-волнового типа,
- Терапия при помощи стволовых клеток,
- Терапия методикой плазменной струи,
- Метод биомеханического лечения.
Лечение заболевания
Лечебные мероприятия направлены на купирование прогрессирования патологического процесса. В зависимости от стадии заболевания и клинических проявлений, терапия может проводиться различными методами, включающими в себя как консервативное, так и оперативное лечение.
Консервативное
Консервативное лечение диабетической стопы начинается с обязательной коррекции углеводного обмена, направленного на поддержание нормального содержания глюкозы в крови. По показаниям при диабете 1 типа проводится корректировка дозы инсулина. При диабете 2 типа – увеличение дозы снижающих сахар препаратов + назначение инсулинотерапии.
Коррекции подлежат и показатели артериального давления, для нормализации которого применяются следующие группы препаратов:
- бета-блокаторы – Невиболол, Карведилол;
- ингибиторы АПФ – Берлиприл, Каптоприл;
- антагонисты кальция – Коринфар, Никардипин;
- диуретики – Гипотиазид, Индапамид.
В зависимости от стадии заболевания, схемы лечения синдрома диабетической стопы будут различными. На начальных стадиях диабетической стопы лечебные мероприятия направлены на купирование болевого синдрома, снятия спазма, а также улучшения питания тканей. С этой целью назначаются следующие препараты:
- спазмолитики и миорелаксанты, уменьшающие болевые ощущения – Папаверин, Дротаверин;
- сосудистые средства или ангиопротекторы, улучшающие микроциркуляцию и обмен в тканях – Пентоксифиллин, Венорутон;
- антиоксиданты, улучшающие углеводный обмен и нейтрализующие окислительные процессы – Липоевая кислота, Токоферол;
- препараты, восстанавливающие сосудистую стенку – Троксерутин, Детралекс;
- антибиотики широкого спектра действия – Цефалоспорины, Макролиды;
- дезинтоксикационная терапия – внутривенное введение различных растворов;
- общеукрепляющие препараты;
- витаминотерапия.
Большое значение при гнойно-некротических поражениях стопы имеет ее разгрузка в сочетании с местным лечением. Для этой цели применяется специальная ортопедическая обувь или стельки, костыли, кресло-каталка, позволяющие снять напряжение с пораженной конечности.
Местная обработка язвенных дефектов включает в себя нанесение на рану различных антибактериальных, антисептических средств и специальных гидрогелевых повязок. Также обязательно удаление вокруг язвы мозолей, натоптышей, что приводит к снижению нагрузки на больную стопу.
Хирургическое
Хирургическое лечение диабетической стопы применяется в случае отсутствия эффекта от консервативной терапии, а также по жизненным показаниям при развитии гангрены стопы и распространения процесса на голень.
Оперативное вмешательство на сосудах позволяет остановить прогрессирование заболевания и восстановить нормальное питание тканей, что приводит к быстрому заживлению дефектов кожных покровов. Наиболее часто применяемыми хирургическими методами лечения синдрома диабетической стопы, являются:
- Шунтирование – создание дополнительного обходного пути для кровотока с помощью трансплантата.
- Баллонная ангиопластика – введение в собственный суженный сосуд специального баллона, который механическим путем способствует его расширению и восстановлению кровотока. После этого в восстановленный сосуд вставляются стенты, то есть металлический каркас, который препятствует сужению сосуда.
- Симпатэктомия – удаление определенных нервов в поясничном отделе позвоночника, отвечающих за спазм сосудов. Данная методика является сложной в техническом для хирурга исполнении и применяется редко только по определенным показаниям.
Кроме таких объемных оперативных вмешательств, в лечении ран на стопе, применяется «малая» хирургия, то есть удаление скальпелем некротических тканей, мозолей, натоптышей. Выполнение таких операций необходимо для очищения раны и предупреждения распространения раневой инфекции.
В некоторых случаях, при далеко зашедшем гангренозном процессе поражения стопы, когда сосудистые операции оказываются не эффективными, проводится ее ампутация. Иногда удаляться могут только пальцы стопы, которые при гангрене начинают разрушаться в первую очередь. В этом случае врачам удается сохранить пациенту ногу.
После такого вмешательства проводится коррекция кровотока с помощью сосудистой операции. Но если процесс распространения гангрены не удается остановить, то ампутируется вся стопа.
Новые методы лечения
Кроме традиционных методов лечения диабетической стопы, врачи начинают применять новейшие методики терапии, к которым относятся:
- ударно-волновая терапия – обработка раны проводится с помощью акустических импульсов;
- с применением стволовых клеток;
- метод плазменной струи – обработка раны проводится лучом, состоящим из ионизированной плазмы;
- метод биомеханической обработки ран.
Выбор метода лечения диабетической стопы всегда будет определяться специалистом с учетом объективных данных, стадии развития патологического процесса и индивидуальных особенностей организма.
Профилактические мероприятия
Профилактические мероприятия необходимо начинать проводить еще до того, как поставлен диагноз сахарный диабет, или синдром диабетическая стопа, людям с установленным диагнозом:
- Заболевание нейропатия нижних конечностей автономного типа, или же соматического характера,
- Атеросклероз артерий периферической сферы,
- Патология лишнего веса ожирение,
- Изменения в стопах деструктивного характера,
- Перенесенные заболевания ног,
- Нарушения в работе зрительного органа, которое приводит к потере зрения,
- Почечные патологии,
- Если в роду есть больные сахарным диабетом,
- При хроническом алкоголизме,
- Людям, которые длительный период времени курят,
- Возрастной барьер в 60 лет.
Также в профилактические мероприятия сахарного диабета относятся:
- Активный образ жизни,
- Культура питания,
- Отказаться от алкогольной и никотиновой зависимости,
- Избегать стрессов,
- Следить за весом,
- Систематически измерять индекс глюкозы и холестерина в крови,
- Своевременно обращаться к доктору при первых симптомах патологии.
Активный образ жизни
Профилактические меры диабетической стопы, это:
- Обучение диабетиков, как жить с патологией сахарный диабет – это значит соблюдение диеты, самостоятельное контролирование индекса глюкозы, самостоятельное введение инсулина, необходимые нагрузки при диабете, а также распорядок дня,
- Правильно подбирать обувь и своевременно заказывать ортопедическую обувь по индивидуальным меркам,
- Систематически посещать доктора для прохождения профилактического осмотра ног.
Причины и механизм развития
К ключевым патогенетическим звеньям СДС можно отнести инфекцию, ангиопатию и нейропатию. У больных, страдающих диабетом, иногда возникает продолжительная некорригируемая гипергликемия, которая способна спровоцировать патологические изменения в периферических венах и артериях, а также нервах. Ангиопатия провоцирует снижение проходимости и прочности капиллярных сетей, увеличение степени вязкости крови, из-за чего наблюдается нарушение кровообращения и питания связочно-мышечных структур.
Важную роль в патогенезе болезни играют такие провоцирующие факторы, как:
- Нейропатия – нарушения в функционировании нервной системы, вызванные поражением кровеносных сосудов и недостаточным питанием тканей.
- Макроангиопатия – снижение тонуса сосудистых стенок вследствие нарушения белкового и липидного обменов у больных диабетом.
- Остеоартропатия – деструкция костей и суставных соединений на фоне повышения уровня сахара в крови и изменения иннервации стопы вследствие развития нейропатии.
Диабетическая нога относится к числу достаточно редких и грозных осложнений эндокринных патологий. По причине усиленного гликозилирования белков уменьшается подвижность суставных сочленений, происходит изменение формы костей и увеличение нагрузки на поврежденную стопу. В результате пониженной чувствительности тканей малейшая травма приводит к появлению язвенных дефектов, которые продолжительное время не заживают.
Образующиеся на коже ног трофические язвы могут инфицироваться болезнетворными бактериями:
- стрептококками;
- колибактериями;
- стафилококками.
Патогены продуцируют гиалуронидазу, которая разрыхляет ткани, в связи с чем развивается некроз жировой клетчатки, мышечных волокон и костно-связочных структур. При инфекционном воспалении кожи возрастает риск развития разлитого гнойного воспаления и гангрены стопы.
При декомпенсированном диабете повышается вероятность локальных изменений в конечностях. Их называют «малыми проблемами стопы»:
- врастание ногтей;
- мозоли;
- грибковое поражение кожи;
- натоптыши;
- онихомикоз;
- трещины на пятках.
Возникновение осложнений диабетической стопы обусловлено ношением неудобной обуви. По причине снижения чувствительности тканей больные не чувствуют, что купленные туфли или ботинки натирают или сильно сдавливают пальцы и ступню.
Симптомы нейропатической, ишемической, нейроишемической формы патологии
Диабетическая стопа – это синдром, клиническая картина которого развивается в соответствии с одной из форм:
- ишемической;
- нейропатической;
- смешанной.
Ишемическая форма происходит по причине закупорки сосудов и последующего некроза тканей.
Сопутствующими факторами являются:
- артериальная гипертензия;
- ишемическое заболевание сердца;
- атеросклероз;
- многолетнее пристрастие к табаку.
Синдром проявляется полным посинением (цианозом) конечностей или только части, выраженной болезненностью в ногах. Прогрессируя, процесс охватывает большую часть кожной поверхности, на которой впоследствии появляются язвы.
Диабетическая стопа
Язвенные поражения, расширяясь и углубляясь в ткани, быстро захватывают всё новые участки кожи, особенно те, где которых кровоток минимален. Кожа становится на ощупь влажная, холодная, приобретает синеватый оттенок.
Кожная чувствительность при ишемической форме сохраняется, но пульсация в периферических артериях снижена или вообще не прослушивается. В тех местах, где отсутствует кровоток, развивается некроз ткани, в последующем – гангрена, которая приводит к ампутации.
Нейропатическая форма проявляется как следствие деформации, сдавливания, инфицирования тканей. Язвы возникают в тех местах стопы, на которые приходится наибольшая нагрузка, исходящая от веса тела. Эта форма характерна для людей моложе 40 лет, имеющих стаж заболевания диабетом 5 и более лет. Диагностируется у 65% заболевших, особенно распространена она лиц, имеющих пристрастие к алкоголю.
Язвы возникают в местах повышенного давления. При этом эпидермис уплотняется не только на стопе, но и межпальцевых пространствах.
Пораженные участки реагируют на пальпацию болью, в этих местах ощущается покалывание, чувство жжения. Нередко присутствуют сильные ночные боли в области ног.
Кожа в местах поражения сухая, тёплая на ощупь, в области периферических артерий ощущается пульсация. Кожная чувствительность понижена – больные не ощущают перемену температуры, вибрацию и боль. К этим симптомам присоединяются ослабленные коленные рефлексы, атрофия мышц, деформация стопы. Врачами в таких случаях диагностируется остеоартропатия.
Нейроишемическая или смешанная форма включает в себя комбинацию признаков ишемической и нейропатической формы. При этом происходит поражение нервов и кровеносных сосудов. Этот вид наиболее опасен, а ведущий симптом будет зависеть от того, какая форма синдрома превалирует.
Поскольку нервы поражены, то происходит полное отсутствие чувствительности. По этой причине больные обращаются за врачебной помощью поздно и приходят уже на той стадии, когда язва увеличилась в размере, а в тканях развивается необратимый процесс. В таких случаях медикаментозное лечение не приносит успеха.
Принципы воздействия
Терапия трофических язв будет давать максимально положительные результаты и считаться успешной, если выстраивается поэтапно. Чтобы справиться с представленным осложнением, следует:
- Тщательная обработка зоны с раной;
- Уменьшение до минимума нагрузки;
- Устранение патогенов из раны;
- Терапия диабета;
- Диагностирование и ведение лечения болезней, которые тормозят регенеративные процессы.
Следует осознавать, что каждый из представленных шагов крайне важен в терапии такого состояния. При выполнении такого перечня заживление раны происходит в 90% случаев. Но если раны осложнены патогенной микрофлорой и гнойными проявлениями, соответственно, осуществляется хирургическая обработка с параллельной дезинтоксикацией организма диабетика.
Если при диабетической стопе проявились ишемические язвы, то также могут назначить реваскуляризацию, то есть восстановление в месте проявления симптома кровообращения. Производится за счет расширения просветов в сосудах конечностей.
Восстановление кровотока
Этот этап может проводиться как хирургическим, так и медикаментозным методом. Лекарственные препараты для таких целей делят на простаноиды и непростаноиды. Первая группа считается более эффективной и представлена Вазапростаном, Алпростаном. А вот ко второй относятся:
- Экстракт Гинкго Билоба;
- Гепарин;
- Лекарственные средства на основе никотиновой кислоты;
- Реополиглюкин;
- Пентоксифиллин.
В качестве хирургической манипуляции используется ангиопластика по баллонному методу. То есть с помощью специального приспособления сосудистый просвет «раздувается» в месте сужения и такое положение фиксируется стентом. Второй способ – это шунтирование, с помощью которого создаются обходные протоки из родных тканей или искусственного синтетического материала. Второй метод более длительный в контексте результативности и дает соответственно больший эффект. Если некроз тканей распространяется, то после хирургического восстановления кровообращения есть вероятность проведения операции на диабетической стопе в виде:
- Частичной малой ампутации;
- Пластики и ушивания раны;
- Некрэктомии.
Разновидность манипуляции определяется, отталкиваясь от состояния пациента и целей ее проведения. Но после накладывается соответствующая повязка и проводятся необходимые процедуры, указанные выше.
Медикаментозное лечение болезни
Принимать медикаменты необходимо только по рекомендации специалиста. Врач учитывает причину диабетической стопы, симптомы, индивидуальные особенности организма.
Антибактериальное лечение
Диабетическая стопа (лечение препаратами подразумевает обязательное применение антиагрегантов) – это заболевание, при котором важно использовать антибактериальные средства. Их назначают, если язва инфицирована или есть большая вероятность данного процесса. Антибиотики борются с патогенными микроорганизмами.
При СДС применяют медикаменты, указанные в таблице:
| Название | Дозировка |
| Эритромицин таблетки 250 мг | Количество подбирается индивидуально. Но чаще всего взрослым назначают препарат по 1 – 4 г в сутки. Дозировка для детей:
Кратность применения – 4 раза в день. Курс терапии – от 5 до 14 дней. |
| Амоксиклав | Дозирование зависит от формы выпуска препарата:
|
| Вильпрафен | Дозирование для взрослых и детей старше 14 лет – по 500 мг 2 – 3 раза в день. Курс терапии – от 5 до 21 суток. |
Кремы и мази
Диабетическая стопа, лечение препаратами которой может быть малоэффективным, редко поддается действию препаратов в форме кремов и мазей. Они зачастую используются для ухода за ногами. Прежде чем применять средство, следует нанести антисептический раствор. Далее ногу нужно обработать препаратом, который улучшает заживление тканей.
Медикаменты указаны в таблице:
| Название препарата | Дозировка |
| Солкосерил | Гель рекомендуется наносить на язву с мокнутием 2 – 3 раза в сутки. После эпителизации (образование кожи в месте её повреждения) следует применять мазь. |
| Бепантен | Наносить 1 – 2 раза в сутки. Крем нужно немного втирать в кожу. Мазь не требует выполнения данного пункта. |
| Д-пантенол | Крем или мазь рекомендуется наносить 1 раз в сутки. |
Влияющие на метаболизм препараты
Диабетическая стопа – это заболевание, лечение которого предусматривает применение препаратов, влияющих на метаболизм. Медикаменты называются метаболическими. Эффект от применения – снижение концентрации глюкозы, регулирование липидного и углеводного обмена. Дополнительно улучшается функциональность печени.
Данная группа средств уменьшает прогрессирование нейропатической диабетической стопы, устраняет симптомы заболевания.
Метаболические препараты указаны в таблице:
| Название препарата | Дозирование |
| Берлитион | Количество препарата зависит от формы выпуска:
|
| Октолипен | Применение препарата зависит от формы выпуска:
|
| Тиогамма | Медикамент необходимо использовать в следующей дозировке:
|
Антиагреганты
Группа препаратов применяется для профилактики заболеваний сердца и сосудов (тромбоз, острая недостаточность сердца и другое), если присутствуют факторы риска (сахарный диабет, повышенное давление, вредные привычки).
Дополнительно антиагреганты уменьшают вероятность повторного инфаркта миокарда, тромбоза сосудов, гангрены (при диабетической стопе).
Часто назначаемые препараты указаны в таблице:
| Название медикамента | Дозирование |
| Кардиомагнил | Количество препарата:
Длительность использования препарата устанавливает врач. |
| Тромбо АСС | Количество препарата:
|
| Аспирин Кардио | Дозирование препарата:
Если человек забыл принять препарат, чтобы не удвоить дозировку, не нужно выпивать таблетку, если приближается время применения следующей. |
Вазоактивные средства
Медикаменты расширяют сосуды, улучшают кровообращение.
Вазоактивные средства указаны в таблице:
| Название средства | Дозировка |
| Трентал | Рекомендуемая доза препарата – 1 таблетка (100 мг) трижды в день. Затем количество медленно повышают до 2 таблеток (200 мг) 2 – 3 раза в день. Максимальная дозировка в сутки – 1200 мг. |
| Вазонит | Чаще всего препарат назначают по 1 таблетке (600 мг) дважды в сутки (с утра и вечером). Максимальная дозировка в сутки – 1200 мг. |
Обработка трофической язвы
Диабетическая стопа (лечение препаратами предусматривает использование вазоактивных средств) – заболевание, при котором нужна обработка язвы. Для этого применяются медикаменты, обладающие противомикробным действием.
Они указаны в таблице:
| Название средства | Дозирование |
| Мирамистин | Необходимо орошать трофическую язву 2 – 3 раза в сутки. Курс – от 3 до 5 дней. Самым эффективным методом применения средства считается дренирование раны, но при этом суточный расход препарата может доходить до 1 л. |
| Хлоргексидина биглюконат (водный раствор) | Средство рекомендуется наносить на поражённое место по 5 – 10 мл 2 – 3 раза в сутки. |
| Фурацилин | Перед применением препарата необходимо растворить 1 таблетку (20 мг) в 100 мл кипячёной или дистиллированной воды. Чтобы ускорить приготовление, можно использовать горячую жидкость. Затем необходимо дождаться остывания раствора. Далее можно орошать рану препаратом или накладывать на поражённое место марлевую салфетку, пропитанную средством. Частота применения – от 2 до 3 раз в сутки. |
Компенсация уровня глюкозы
Так как СДС чаще всего является осложнением сахарного диабета, необходимо лечение, которое снизит уровень глюкозы. Для этого применяют инсулин либо противодиабетические препараты. Первый вид терапии используется при сахарном диабете 1 или 2 типа (в случае неэффективности медикаментов).
А также инсулин назначают при неотложных состояниях, хирургических вмешательствах.
Противодиабетические медикаменты чаще всего выписывают при сахарном диабете 2 типа. Препараты регулируют активность инсулина и восприимчивость тканей организма к нему. Медикаменты данной группы выписывают людям, у которых в организме гормон вырабатывается самостоятельно, но в недостаточном количестве.
Противодиабетические препараты указаны в таблице:
| Название препарата | Дозирование |
| Сиофор | Следует начать приём препарата в дозировке 500 мг в сутки – это 1 таблетка по 500 мг или 1/2 таблетка по 1000 мг. Возможно назначение 850 мг в сутки. Спустя 10 – 15 дней количество препарата постепенно увеличивают до 500 мг 3 – 4 раза в сутки, 850 мг 2 – 3 раза в день, 1000 мг 2 раза в сутки. Максимальная дозировка в сутки – 3000 мг. |
| Манинил | Количество зависит от дозировки препарата:
|
| Глибомет | В начале терапевтического курса следует принимать 1 – 3 таблетки в сутки. Затем дозировка увеличивается до той, которая рекомендована специалистом. Максимальное количество препарата в сутки – 6 таблеток. |
Восстановление кровотока в нижних конечностях
Для восстановления кровотока применяются препараты, которые нормализуют показатели артериального давления:
- Ингибиторы ангиотензин-превращающего фермента (АПФ). Препараты блокируют сужение сосудов. К группе относится Энап, Капотен, Энам.
- Антагонисты кальция. Средства предотвращают или купируют приступ стенокардии, улучшают кровоснабжение миокарда. Дополнительно медикаменты снижают артериальное давление, уменьшают нагрузку на сердце и потребность органа в кислороде. А также препараты устраняют сужение почечных артерий, нормализуют ритм сердца, предотвращают слипание тромбоцитов. К группе относится Верапамил, Коринфар, Дилтиазем.
- Диуретики. Препараты данной группы ускоряют выведение жидкости из организма, устраняют отёки. К диуретикам относится Гидрохлортиазид, Диувер, Лазикс.
- Гиполипидемические (статины). Медикаменты снижают уровень липопротеидов низкой плотности. Группа применяется для лечения повышенного холестерина в крови. К гиполипидемическим средствам относится Симвастатин, Розувастатин, Аторис.
Дозировка и способ применения препаратов назначается индивидуально.
Вопросы-ответы
Здравствуйте. Можно ли подробнее узнать, в чем заключается ангиопластика со стенированием при синдроме диабетической стопы?
Здравствуйте. Ангиопластику артерий ног относят к рентгенохирургическому вмешательству. С помощью такой операции восстанавливают просвет артерий. Для этого используют баллонные катетеры и стенты. В процессе операции создается прямой кровоток по артериям к пораженной стопе до тех пор, пока не заживет язва или рана.
Суть операции: посредством специального порта к суженным и закупоренным зонам вплоть до язв заводят проводники из проволоки. Подают высокое давление для расширения просвета артерий. Весь ход операции сосудистый хирург контролирует по монитору компьютера-рентгена.
Как только просвет будет восстановлен, артерии поддерживают в раскрытом состоянии с помощью имплантации (вставления) специальных металлических конструкций стентов. Они являются каркасом сосуда, как видно ниже на фото.
Ангиопластика позволяет восстановить кровоток в артериях, заживить трофическую ишемическую язву на стопе и избежать ампутации конечности.
Ангиопластика со стенированием
Симптоматика
Признаки диабетической стопы при сахарном диабете даны в таблице, они зависят от особенностей форм и стадий патологии, как видно выше на фото.
Таблица 1: Симптоматика и клиника диабетической стопы:
| Клиническая форма | Клинические варианты | Симптоматика |
| Нейропатическая: поражается соматическая и вегетативная нервная система. Стадии:
Артериальный кровоток ног, пульсация и цвет кожи достаточно сохранены. | Клиника проявляется:
| Признаки диабетической стопы проявляются при снижении чувствительности стопы, повышении болевого порога, изменении формы, деформации, утолщении кожи и появлении мозолей (чаще на головках II-III метатарзальных костей) и сопровождаются гиперкератозом и сухостью кожи, незначительными болями или без них. Стопа Шарко или периферическая нейропатия провоцирует развитие остеоартропатии – синдромокомплекса с асептической костной деструкцией суставов и костей, что можно увидеть на рентгенограмме. При этом страдают голеностоп, плюсна и предплюсна:
|
| Ишемическая: поражаются сосуды. | Сочетаются диабетическая макроангиопатия ног, микроангиопатия и нейропатия. | Симптомы проявляются:
|
| Смешанная: сочетаются нейропатическая и нейроишемиче ская формы | Сочетается симптоматика нейропатической и нейроишемической формы диабетической стопы. Стопа изменяется в зависимости от стадии патологического процесса:
|
Диабетическая стопа (начальная стадия) не причиняет болей и страданий. Поскольку отсутствуют болевые импульсы в связи с гибелью нервных окончаний.
Только позднее отекает и краснеет стопа, появляется холод в пальцах, на подошве и в голеностопе, иголочки и мурашки в мышечных тканях. Люди быстро утомляются от ходьбы, страдают от судорог в икрах. Костные деформации и диабетическая язва стопы мешают подобрать соответствующую обувь.