Врожденные пороки сердца это различные дефекты строения сердца, которые присутствуют у человека с момента рождения. Разумеется, подобные дефекты могут оказывать влияние на жизнь человека из-за того, что они меняют кровоток в сердце, а это в свою очередь влияет на работу всего организма. Для начала опишем, как работает сердце у взрослого человека в норме и как работает сердце у плода, и в том числе у новорожденного ребенка.
Анатомия кровообращения
Сердце является 4-х камерным органом, который имеет 2 желудочка и 2 предсердия (правое и левое). Между правым желудочком и правым предсердием находится трехстворчатый клапан, а между левым желудочком и левым предсердием — двухстворчатый. Из левого желудочка отходит аорта, а из правого легочная артерия, которые тоже имеют клапаны (полулунные).
Круги кровообращения
Кровообращение осуществляется по двум кругам: по большому кругу кровообращения (БКК) и по малому кругу кровообращения (МКК). Большой круг кровообращения начинается из левого предсердия — через аорту, которая несет насыщенную кислородом (аортальную кровь) ко всем органам организма (мозг, почки, печень, желудок, конечности и так далее) — она идет из аорты в артерии, из артерий переходит в маленькие артериолы, а затем непосредственно в капилляры. Там, на уровне капилляров, осуществляются все виды обмена — это тоненький сосудик, который осуществляет огромную работу — капиллярное кровообращение это целая система, работающая на весь организм. В капиллярах происходит обмен крови — артериальная кровь превращается в венозную кровь. Сначала венозная кровь забирается в маленькие сосуды и вены, а затем в большие вены, которые уже переходят в верхнюю полую вену (от верхней части туловища) и в нижнюю полую вену (от всех органов и систем) и вся эта кровь поступает в правое предсердие.
Круги кровообращения человека
Большой круг кровообращения (БКК): левый желудочек — артериальная кровь — венозная кровь от всех органов — правое предсердие.
Малый круг кровообращения заключается в следующем: венозная кровь, поступившая в правое предсердие, поступает из правого предсердия в правый желудочек, откуда по так называемым легочным артериям поступает непосредственно в легкие, где в альвеолах осуществляется газообмен (насыщение кислородом) и затем эта насыщенная кислородом кровь по легочным венам постепенно поступает в левое предсердие, а потом в левый желудочек.
Малый круг кровообращения (МКК или легочный круг): правый желудочек — венозная кровь — легкие — левое предсердие.
За жизнь (если взять среднюю продолжительность жизни) в человеческом организме происходит около 2,5 миллиардов сердечных сокращений. Сердце выполняет колоссальную работу, перекачивая за жизнь до 200 миллионов литров крови. В кровообращении человека участвует обычно 2,5 литра крови — этого количества бывает достаточно, а остальная кровь (в организме содержится 5-6 литров крови) находится в органах. Сокращение сердца, когда кровь выбрасывается в сосуд называется систолой предсердия. По времени она очень короткая и протекает она в течение всего 0,1 секунды. Систола желудочка осуществляется за 0,3 секунды, а затем происходит пауза продолжительностью 0,4 секунды, в течение которой сердце отдыхает. Таким образом весь сердечный цикл осуществляется менее чем за 1 секунду — около 0,8 секунды. Клапаны, которые соединяют предсердия с желудочками и клапаны, которые соединяют желудочки с аортой и легочной артерией состоят из фиброзных тканей. Клапаны служат для герметичного закрытия (в норме они закрываются очень плотно), для недопущения попадания крови обратно из сосудов в предсердие или желудочек. Однако существует сердечная патология, например недостаточность сердечного клапана или инфекционный процесс, которые вызывают поражение тканей клапана, что приводит к неполному закрытию клапана.
- Виды недостаточности клапанов:
- недостаточность митрального клапана
- недостаточность трехстворчатого клапана
- недостаточность аортального клапана
Кроме того, встречается такая патология как стеноз отверстия между предсердием и желудочком или стеноз аортального отверстия. В этих случаях из-за нарушения состояния клапанного аппарата кровообращение нарушается, кровь может поступать обратно или застаиваться в желудочках, повышается давление в легких и все этим вызывают недостаточность кровообращения, клинически проявляются симптомами в виде боли, отдышки, сердцебиения, цианоза кожных покровов, отеках и так далее.
Кровообращение у плода и у новорожденного ребенка
кровообращение у плода начинается с 5 недели беременности и отличается от кровообращения взрослого человека наличием так называемого овального отверстие, которое располагается между предсердиями. Кровь от плаценты, поступая через пупочную вену непосредственно в нижнюю полую вену плода, смешивается с его кровью и поступает в правое предсердие. Затем через овальное отверстие поступает в левое предсердие, затем в левый и правый желудочек и далее идет по большому кругу кровообращения. Второй особенностью кровообращения плода это открытый аортальный проток — когда кровь из правого желудочка может сбрасываться непосредственно в легочную артерию и затем в нисходящую аорту и таким образом участвовать в кровообращении. В норме оба эти отверстия закрываются после родов. В том случае, если закрытия этих отверстий после родов не произошло, формируются врожденные пороки сердца.
- Врожденные пороки сердца у беременных:
- дефект межжелудочковой перегородки
- дефект межпредсердной перегородки
- стеноз легочных артерий
- тетрада Фалло
Тетрада Фалло включает в себя стеноз устья аорты, гипертрофию правого желудочка, расположение аорты справа и дефект межпредсердной перегородки. Сочетание вот этих четырех пороков одновременно называется тетрадой Фалло.
Можно ли рожать
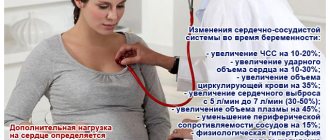
При беременности нагрузка на сердце увеличивается. Так, например, в последнем триместре отмечается увеличение массы тела (около 10 кг), и превышение уровня воды в среднем на 4,8 литра.
Повышение натрия происходит с 10 недели гестации. Изменяется кровообращение, добавляется ветвь маточно-плацентарного кровотока, нуждающаяся в определенном количестве крови.
Все эти естественные процессы негативно сказываются на течении беременности «сердечницы».
Сердечная патология не является абсолютным противопоказанием к беременности. Такие беременные попадают в группу риска развития осложнений, связанных с особенностью течения беременности.
Они являются постоянными «клиентами» кардиолога и кабинета УЗ диагностики.
Благодаря современной медицине ВПС у женщин оперируется, исправляется аномалия органа, и пациентка ведет обычный образ жизни.
Неоперабельный порок сердца может явиться запретом к планированию ребенка.
Три критических периода
- 10-12 недель гестации. Первые проявления ревматических осложнений. В данном сроке решается вопрос о прерывании беременности по показаниям, либо ее пролонгация.
- 26-32 недели гестации. Из-за повышенной нагрузки на сердечную мышцу пациентке оказывают помощь в условиях стационара;
- 37-40 недель гестации. Развивается выраженная перегрузка сердечно-сосудистой системы. Достаточно часто родовая деятельность при ВПС наступает раньше положенного срока.
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки является самым распространенным пороком среди всех остальных пороков сердца. При этом пороке происходит сброс крови слева направо и увеличивается легочный кровоток. За счет того, что легочный кровоток увеличивается, появляется повышенное внутрилегочное давление, может развиться легочная гипертония, которая сопровождается отеком легких. Часто заболевание может протекать бессимптомно и девушка чувствует себя вполне благополучно при отсутствии существенных нагрузок, может в течение жизни даже заниматься спортом, но при беременности это порок становится очень опасным. Опасность заключается в том, что при беременности может развиться легочная гипертензия, которая может вызвать сердечную недостаточность, гипоксию, опасность кровотечения в родах и тромбоэмболию легочной артерии. Это очень опасные состояния, поэтому беременность рекомендуется прервать. Вообще при наличии любого врожденного порока сердца врачи больше настроены на прерывание беременности. Однако иногда женщина, чувствуя себя более-менее благополучно не желает прерывать беременность, и тогда конечно врачи должны пойти навстречу женщине. Ее кладут в кардиологическое отделение, а затем в отделение патологии беременности. Практически всю беременность находится под наблюдением и контролем со стороны кардиолога и акушера-гинеколога, соблюдает пассивный режим, регулярно проходит оксигенацию, лечение препаратами (сердечными гликозидами) и выполняется коррекция гиповолемии. Рожает женщина в этом случае через естественные родовые пути. Наложение акушерских щипцов как например при ревматическом пороке сердца, в этом случае делать не рекомендуется, потому что это может вызвать тромбоэмболию или отек легкого. При наложении акушерских щипцов плод извлекается быстро, за счет чего резко меняется внутрибрюшное давление и повышается давление в малом круге кровообращения — возникает острая сердечная недостаточность.
Какие могут возникнуть осложнения
Если вовремя не поставлен диагноз, или женщина не обращается к врачу, то по мере ослабления сократительной способности левого желудочка возникает сердечная астма. Она может начаться ночью в виде внезапного приступа удушья, частого сердцебиения с резкой потерей сил, обильным выделением холодного пота. Находиться в горизонтальном положении становится сложно, поэтому для облегчения дыхания пациентке приходится сесть и опустить ноги вниз.
Это состояние быстро переходит в отек легких – появляется мокрота с кровью, клокочущие хрипы, давление крови падает, пульс становится слабым, нитевидным. При отсутствии немедленной медицинской помощи вероятен смертельный исход.
Правожелудочковая дисфункция проявляется гораздо быстрее, потому что миокард этой половины сердца слабее. Возникает отечность конечностей, распирание и тяжесть в области печени, набухают вены шеи, нарушается дыхание, боли в сердце и падение давления катастрофически нарастают.
Смотрите на видео о сочетании порока сердца с беременностью у женщины:
Дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки
Тяжесть состояния женщины зависит от величины этого дефекта: при небольшом отверстии, когда из левого предсердия в правое или наоборот из правого предсердия в левое может поступать лишь небольшое количество крови, подобная патология протекает более или менее благоприятно, при этом легочный кровоток возрастает незначительно, но при большом дефекте, когда происходит сброс большого количества крови из левого предсердия в правое через этот дефект, кровь поступает в систему легочных вен, которые идут в легкие — это конечно значительно повышает давление в системе легочного малого кровообращения, вызывает гипертрофию желудочка, повышение внутрилегочного давления, сердечную недостаточность, тромбоэмболию легочной артерии и отек легкого. Ведение беременности и родов происходит так же, как и в предыдущем случае, то есть либо беременность прерывается, если это большой дефект, потому что здесь еще больше возрастает вероятность плохого исхода для женщины и плода, либо, при небольшом дефекте межжелудочковой перегородки беременность вынашивается под строгим контролем врача.
Особенности родоразрешения
Чаще всего пациентки готовятся к родам в стационаре, начиная с 35 — 37 недели. При подозрении на ухудшение кровообращения этот срок может начаться гораздо раньше. Если порок имеет компенсированное течение, то женщинам назначается терапия для укрепления миокарда, профилактики сердечной недостаточности, нарушения ритма.
Для этой категории рожениц показано обезболивание при родах для предотвращения дополнительного выброса гормонов надпочечниками. Весь период естественных родов проходит под контролем давления крови и ЭКГ. Самый трудный процесс – потуги. С их началом сердце испытывает максимальную нагрузку. Поэтому может быть проведено рассечение промежности для сокращения такого периода.
Если начинается декомпенсация кровообращения, то ребенок извлекается при помощи акушерских щипцов.
Для того чтобы минимизировать риски для матери и ребенка, проводится кесарево сечение. Его рекомендуют большинству беременных с пороками сердца, а обязательным оно является в таких случаях:
- активный воспалительный процесс (температура, боли в сердце, признаки обострения в анализах крови);
- сложный или декомпенсированный порок;
- выраженная недостаточность кровообращения;
- неправильное положение плода, плаценты или другая акушерская патология;
- нефропатия;
- опасность отслойки сетчатки;
- высокое артериальное давление, устойчивое к медикаментам.
Открытый аортальный проток
Такой порок сердца у беременных женщин встречается не часто именно потому что сегодня достаточно хорошо развита хирургическая помощь. При своевременном хирургическом лечении открытого аортального протока до беременности гемодинамика хорошо восстанавливается и женщина может выносить беременность. Но если она не прооперирована, то возникают такие же изменения гемодинамики как и при дефекте межжелудочковой перегородки, когда в сердце происходит сброс крови слева направо и она поступает в систему легочного кровообращения, вызывая там все те же изменения: легочную гипертензию, отек легкого, сердечную недостаточность, легочную недостаточность — это имеет очень серьезное влияние на течение беременности.
Осложнения, как правило, возникают только при большом диаметре открытого аортального протока.
Симптомы
Симптоматика пороков сердца отличается в зависимости от пораженного отдела и сложности каждого конкретного случая. Но существуют общие характерные признаки, сигнализирующие о наличии патологии в сердечно-сосудистой системе, появляющиеся у ребенка в первые дни после рождения. В их числе:
- возникновение одышки и затруднения дыхания;
- синюшность и бледность кожных покровов (цианоз);
- резкие скачки аппетита;
- беспокойство ребенка при кормлении грудью;
- низкая активность и быстрая утомляемость;
- беспричинные вскрикивания;
- появление шумов в сердце;
- симптомы сердечной недостаточности, в частности, нарушение сердцебиения, учащение дыхания, возникновение отечности;
- холод в конечностях;
- сбои в работе сердца, выявляемые при диагностике.
ВНИМАНИЕ! Большинство из этих признаков невозможно выявить до того, как женщина родит, поэтому важно обращать внимание на самочувствие будущей матери, проверять ее гормональный фон и контролировать течение беременности.
Коарктация аорты
Коарктация аорты является препятствием кровотоку и за счет этого повышается систолическое артериальное давление, развивается гипертрофия левого желудочка, снижается кровообращение в нижней части туловища и вследствие того, что кровообращение нижней части туловища нарушена, наоборот повышается кровообращение верхней части туловища, что приводит к расширению аорты и к расслоению ее стенки. Коарктация аорты при беременности это очень серьезная патология, при которой беременность лучше прервать.
Симптомы, по которым можно заподозрить врожденные и приобретенные пороки
Компенсированный порок может не давать симптоматики до второй половины беременности. После того, как сердце перестает выдерживать перегрузку, нарастают следующие клинические признаки:
- затруднение дыхание – вначале при интенсивной физической активности, а затем и в покое;
- учащение пульса и сильное сердцебиение;
- быстрая утомляемость;
- изменение цвета кожи после нагрузки – бледность или цианоз;
- нарушение ритма сердца;
- головные боли;
- обморочные состояния;
- резкие колебания артериального давления;
- появление боли в сердце.
В дальнейшем появляется недостаточность кровообращения в виде отечности ног, увеличения печени, набухания шейных вен, приступов удушья, кашля с кровянистой мокротой, скопления жидкости в брюшной полости и грудной клетке.
Тетрада Фалло (синий порок сердца)
При тетраде Фалло происходит сброс крови справа налево, повышается давление в правых отделах сердца, в большой круг кровообращения поступает кровь с низким содержанием кислорода, поэтому у женщины с таким пороком обычно бывают обмороки, за счет под общий гипоксии, часто страдает плод, развивается острая сердечная недостаточность. И только после хирургической коррекции эта беременность может вынашивается — без хирургического лечения тетрады Фалло вероятность благоприятного вынашивания беременности крайне мала, более того, для женщины возможен летальный исход.
Ведение родов при пороке сердца
Вопрос врачебной тактики в родах имеет особое значение. Лучший выбор — ранняя госпитализация в 36-37 недель беременности. План родоразрешения составляется консультативно с участием акушера, кардиолога или терапевта и анестезиолога. Выбор метода строго индивидуален для каждой больной в зависимости от ситуации.
Современная медицина располагает достаточным арсеналом диагностических средств для того, чтобы вовремя предотвратить осложнения беременности у женщин с пороками сердца. Обычно применяются следующие методики:
- Электрокардиография — регистрация электрических явлений, возникающих в сердечной мышце при ее возбуждении. Это исследование позволяет зарегистрировать изменения в сердечной мышце по изменению электрической импульсации.
- Фонокардиография — метод регистрации звуков (тоны и шумы), возникающих в результате деятельности сердца. Его применяют для оценки работы сердца и распознавания нарушений, в том числе пороков клапана.
- Эхокардиография (ультразвук сердца). Ее применяют для изучения кровообращения и кардиодинамики (работы сердца), определения размеров и объемов полостей сердца, оценки функционального состояния сердечной мышцы. Метод безвреден для матери и плода.
- Пробы с нагрузкой используют для оценки функционального состояния сердечной мышцы. Пробы с нагрузкой на велоэргометре применяют и при обследовании беременных — во время этой пробы пациенту снимают ЭКГ при различной интенсивности физических нагрузок.
- Исследование функции внешнего дыхания и кислотно-щелочного состояния крови предполагает изучение емкости легких и насыщения крови кислородом в покое и при нагрузке. Исследование позволяет определить, насколько адекватна насыщенность крови кислородом, т.е. насколько сердце справляется с нагрузкой на данный момент.
- Исследования крови — обычно достаточно стандартного анализа, который проводится при обследовании всех беременных. Однако в данном случае врач обращает особое внимание на состояние свертывающей системы крови.
- УЗИ плода, кардиотокография, которые регулярно проводятся после 28 недель для оценки состояния плаценты и плода. Эти исследования помогают выяснить, не страдает ли плод от недостатка кислорода и питательных веществ. Кроме того, УЗИ плода позволяет выявить возможные пороки развития ребенка еще до его рождения и принять соответствующие меры — от срочной операции после родоразрешения до прерывания беременности.
Преимущество остается за естественным методом родоразрешения. При компенсированном пороке сердца проводится терапия, направленная на профилактику сердечной недостаточности и поддержку сердца, профилактика отека легких, при возможности аритмии — ЭКГ-контроль. Проводится адекватное обезболивание родов, так как страх и боль приводят к дополнительной нагрузке на сердце.
Как правило, наиболее тяжелый период родов — потуги (период изгнания плода) — стараются укорачивать с помощью эпизиотомии — рассечения промежности. Выключение потуг (наложение акушерских щипцов) проводят при нарушении кровообращения.
Многие врачи считают, что родоразрешение в срок с помощью кесарева сечения уменьшает нагрузку на сердечно-сосудистую систему и снижает смертность среди беременных, страдающих пороками сердца.
Кесарево сечение при пороке сердца проводится в следующих случаях:
- при активном ревматическом процессе (повышении температуры, появлении болей в соответствующих органах, характерных изменениях в анализах);
- при резко выраженном пороке сердца с выраженной недостаточностью левого желудочка и отсутствии эффекта от проводимой медикаментозной терапии;
- при сочетании порока сердца с акушерской патологией, требующей хирургического родоразрешения.
Успешному родоразрешению больных, страдающих тяжелыми врожденными и приобретенными пороками сердца, может способствовать ведение родов в условиях гипербарической оксигенации.
После рождения плода и отхождения последа наблюдается прилив крови к внутренним органам (и в первую очередь к органам брюшной полости) и уменьшение циркуляции крови в сосудах головного мозга и сосудах, питающих сердечную мышцу. Поэтому для предупреждения ухудшения состояния сразу после рождения ребенка женщине вводят средства, обеспечивающие нормальную работу сердца.
Аортальные пороки
Аортальный пороки бывает врожденными и приобретенными.
- Частые аортальные пороки у беременных:
- стеноз аортального протока
- недостаточность аортального протока
- аортальный стеноз клапана
При аортальном стенозе клапана ограничен сердечный выброс, снижается коронарный кровоток, очень часто наступает ишемия миокарда, которая возникает вследствие общей гипоксии и плохого кровоснабжения миокарда сердца, развивается острая левожелудочковая недостаточность при любой нагрузке на сердце. При аортальном стенозе клапана прогноз бывает очень неблагоприятным и показано прерывание беременности. Беременные женщины с врожденными пороками сердца всегда требует индивидуального подхода к ведению беременности. Вероятность благоприятного вынашивания беременности или необходимости ее прерывания зависит от выраженности порога, от развития сердечной недостаточности, от развития и выраженности осложнений, которые возникают. Абсолютно все сердечные пороки оказывают неблагоприятное воздействие на плод. Кроме того, что развиваются гипоксия плода, возникает значительный риск образование подобных врожденных пороков сердца и у плода ( от 15 до 50% детей). Перинатальная смертность достаточно высокая и достигает 30%. Кроме того, в связи с тем, что организм женщин ослаблен, у многих из них вот в послеродовом периоде развиваются такие осложнения, как эндокардит, миокардит, перикардит, часто возникают тромбоэмболические осложнения, очень высок риск летальных исходов.
Поэтому решение вопроса о возможности вынашивания беременности должно приниматься обязательно консилиумом врачей, в который должны входить врачи кардиологи, терапевты и акушеры-гинекологи и последним учитывается желание женщины.
Как пройдет беременность?
Прогноз беременности зависит от степени и сочетания поражения, а также от активности ревматического процесса (другими словами, от того, имеется ли в данный момент его обострение) и от выраженности нарушения кровообращения.
Вопрос о сохранении или прерывании беременности решается коллегиально кардиологом и акушером-гинекологом в каждом случае индивидуально. Если беременность наступила после операции на сердце, нужна консультация кардиохирурга. Следует знать, что далеко не всегда корригирующие операции на сердце приводят к ликвидации органических изменений в клапанном аппарате или устранению врожденных аномалий развития. Нередко после хирургического лечения наблюдается рецидив основного заболевания, например, в виде рестеноза (повторного сужения) после некоторых операций.
Чрезвычайно сложно решить вопрос о допустимости беременности у женщин с протезированными клапанами сердца. У них высока опасность образования тромбов, поэтому беременные с механическими клапанами постоянно получают антикоагулянтную (противосвертываюшую) терапию.
Конечно, вопрос о сохранении беременности у женщин с сердечно-сосудистыми заболеваниями лучше решать заблаговременно, до ее наступления. Основой правильного ведения и лечения таких беременных является точная диагностика, учитывающая причину заболевания.
Пороки со сбросом крови направо служат противопоказанием к беременности, как и любой вид пороков с декомпенсацией, при которых уже сформирована недостаточность кровообращения.
Показания к кесареву сечению
ОКС не исключает развития негативных последствий для матери и ребенка. При подготовке к операции особое внимание уделяется системе гомеостаза и состоянию сердечной мышцы и ее клапанов.
Беременность при пороках сердца – показания к кесареву сечению:
- Сочетанная недостаточность митрального и аортального клапанов;
- II –III стадия митрального стеноза;
- Эндокардит бактериальной этиологии;
- Осложнения после корректировки сердечного порока;
- Клапанные протезы (в том числе многоклапанность);
- Тромбоэмболии в анамнезе;
- Коарктация аорты.
Экстренную операцию проводят при нарастающей гипоксии плода, при предлежании «детского места» и во время преждевременного отслоения плаценты.
Абсолютные противопоказания к оперативному родоразрешению:
- Цирроз печени;
- Кардиомегалия;
- ВПС синего типа со сложным течением;
- Тяжелое декомпенсированное кровообращение как результат аномалий сердца;
- Крайняя степень легочной гипертензии.
У беременных с указанными признаками сердечных аномалий неблагоприятный прогноз в момент родовой деятельности и на протяжении всего гестационного периода.
Автор: Елена Юрьевна, акушер-гинеколог высшей категории Специально для сайта kakrodit.ru
Причины
Сердечные заболевания беременной являются ведущим фактором летальных исходов. Это связано с невозможностью компенсаторной функции справится со значительными нагрузками на организм. Чрезмерная нагрузка на сердце может привести к летальным исходам, несмотря на высокий уровень развития медицины. Патологии сердечно-сосудистой системы занимают третье место среди факторов женской и младенческой летальности.
Во время беременности происходят и нормальные физиологические изменения, которые на фоне сопутствующих осложнений могут спровоцировать сердечные заболевания у будущей мамы.
В большей степени страдают от сердечных заболеваний те пациентки, которые имели проблемы с сердечно-сосудистой системой ещё до беременности. У исходно здоровых беременных также могут развиться сердечные патологии на фоне токсикоза и родильной кардиомиопатии.
Уровень гемоглобина и анемия
Поскольку увеличение объёма циркулирующей крови происходит в основном за счёт плазмы, а количество эритроцитов увеличивается незначительно (не более чем в 0,5 раз), у беременных регистрируется так называемая физиологическая анемия. Она, к сожалению, довольно быстро может перейти в патологическую форму.
Нижняя граница нормального уровня гемоглобина во время беременности — 110 г/л.
Формы заболевания
- Клапанная недостаточность. Врожденная аномалия сердечного клапана (1 или нескольких). При задействовании нескольких клапанов – сочетанный порок. Края клапана не прилегают тесно друг к другу, и через образовавшуюся щель проникает кровь.
- Стеноз сердечного клапана. Утолщение стенок препятствует полноценному раскрытию, и сердечная мышца недополучает необходимый объем крови;
- Комбинированный порок. Стеноз и недостаточность выявлены на одном клапане.
Сердечных пороков существует около 50 видов, но ни один не является абсолютным противопоказанием к беременности и родам.
В период планирования беременности женщина проходит большое количество исследований, где итог гласит о разрешении или запрете беременности.
Лечение
Что можете сделать вы
При обнаружении сердечных заболеваний на стадии беременности важно строго соблюдать все рекомендации специалистов. Соблюдение режима дня, изменение рациона питания, отсутствие физических и эмоциональных нагрузок- важные составляющие хорошего течения беременности с сердечными заболеваниями.
Ни в коем случае не нужно отказываться от медикаментозного лечения и операционного вмешательства. Эти способы применяются только при необходимости с учётом оценки вашего состояния и риска для вас и ребёнка.
Не стоит пускать болезнь на самотёк и все осложнения списывать на беременность. Даже физиологически нормальные отклонения могут развиться до серьёзных аномалий, несовместимых с жизнью.
Самолечение – также не лучший способ решения проблемы. Народная медицина может лишь усугубить состояние мамы и малыша.
Что делает врач
При постановке на учёт беременной с имеющимися сердечными патологиями гинеколог направит пациентку под наблюдение кардиолога. В этом случае ход всей беременности идёт под тотальным контролем специалистов.
При обострении или обнаружении заболеваний сердца у беременной может быть назначено стационарное или амбулаторное лечение. Его схема определяется состоянием будущей мамы и её плода, клинической картиной и причинами заболевания. Если понадобится приём лекарственных препаратов или хирургическое вмешательство, врач сообщает пациентке о всех возможных последствиях на женский и детский организм, а также о последствиях отказа от препаратов. Оценить риск и выбрать схему лечения может только сама беременная.
С момента обнаружения заболевания врачу и его пациентке нужно заранее обдумать тактику ведения родов, способ родоразрешения и дату дородовой госпитализации.
Особенности гестации при врожденных аномалиях
Раньше дети с врожденными пороками были обречены на гибель в раннем возрасте или длительное мучительное существование. В настоящее время уровень развития медицины позволяет им доживать до детородного возраста и обзаводиться собственным потомством. Но беременность при пороке сердца у матери имеет особенности течения.
Дефект межпредсердной перегородки
Болезнь часто протекает без выраженных симптомов. Иногда в зависимости от степени выраженности дефекта врач может услышать систолический шум. Особенностью гемодинамики является сброс крови справа налево и усиление легочного кровотока. Но гипертензия в легких развивается редко.
Течение беременности зависит от тяжести состояния. При выраженной легочной гипертензии развивается синдром Эйзенменгера – это необратимая легочная гипертензия, при которой вероятность летального исхода достигает 50%. Но при легком течении требуется только регулярное наблюдение и ЭХО-графия. В 15% случаев заболевание передается по наследству.
Дефект межжелудочковой перегородки
Тяжесть состояния и течение гестации зависит от величины отверстия. Если сброс крови слева направо незначительный, то легочное давление не повышается. В противном случае патология приводит к легочной гипертензии. Увеличенная нагрузка на левый желудочек приводит к его гипертрофии, а легочная гипертензия ведет к увеличению размеров правого желудочка сердца.
Если прогрессирование патологии наблюдалось еще до зачатия, то во время физиологического увеличения объема крови это может привести к стремительному развитию сердечной недостаточности, переходящей в синдром Эйзенменгера. При проведении оперативной коррекции патологического состояния еще до зачатия гестационный период проходит без осложнений. В 22% случаев заболевание наследуется.
Аортальный стеноз
Сужение отверстия легочной артерии до наступления беременности может не проявлять себя. Во время вынашивания ребенка могут появиться неприятные симптомы:
- приступы стенокардии;
- одышка;
- острая недостаточность левого желудочка.
Во время беременности нагрузка на сердце значительно возрастает. Поэтому при выраженном сужении отверстия наблюдается тахикардия, недостаточность кровоснабжения по коронарным артериям, частые обмороки и пониженное артериальное давление.
При выраженной патологии показатели материнской смертности достигают 15%, поэтому женщине рекомендуют прервать беременность.
Возможно лечение аортального стеноза. Для этого назначают прием препаратов для профилактики развития сердечной недостаточности, постельный режим. Тем, у кого установлен протез клапана, обязательно проводят профилактику тромбообразования с помощью инъекций Гепарина. Если до зачатия применялся Варфарин, в первых двух триместрах его отменяют.
Открытый артериальный проток
Аортальные пороки сердца, благодаря тому, что их успешно выявляют и оперируют еще в детском возрасте, у взрослых встречаются редко.
При открытом артериальном протоке также происходит перегрузка обоих желудочков объемом крови, что во время гестации может стать причиной развития сердечной недостаточности. При декомпенсации велик риск развития легочной гипертензии и отека легких, сопровождающегося одышкой, кровохарканьем и появлением розовой пены изо рта.
При незначительном отклонении в развитии серьезного влияния на вынашивание ребенка нет. Вероятность наследования патологии составляет 15%.
Коарктация аорты
Аномалия часто диагностируется в сочетании с пороками клапанов (двустворчатый клапан) и аневризмами церебральных артерий.
Заболевание представляет собой резкое сужение сосуда на выходе из сердца. Возникает препятствие кровотоку, а давление крови на систолу достаточно высокое. Это приводит к появлению гипертрофии левого желудочка и ухудшению кровоснабжения нижней части туловища.
Течение беременности в большинстве случаев нормальное. Но недостаточный кровоток может привести к внутриутробной задержке развития плода. Если гипертрофия желудочка существовала задолго до зачатия, то велик риск развития сердечной недостаточности.
Особенности изменения структуры тканей сосудов может закончиться расслаиванием аорты и тяжелым кровотечением. Поэтому клинические рекомендации указывают на необходимость приема гипотензивных средств, чтобы предупредить это состояние.
Стеноз клапана легочной артерии
Прогноз для течения и развития осложнений беременности зависит от степени стеноза. Небольшое изменение размера отверстия не приводит к тяжелым последствиям. При тяжелом стенозе нарушается выброс крови из правых отделов, что ведет к гипертрофии желудочка.
Беременной стеноз угрожает развитием одышки после небольшой нагрузки, повышением утомляемости. Естественное возрастание объема циркулирующей крови приводит к появлению сердечной недостаточности.
Лечение включает:
- профилактику эндокардита;
- коррекцию гиперволемии;
- лечение недостаточности правого желудочка;
- хирургическую коррекцию в виде баллонной валвулопластики или валвулотомии (проводится при неэффективности медикаментозной терапии).
Тетрада Фалло
Девочки с такой патологией оперируются в раннем возрасте, иначе они не способны долго выживать. Порок развития включает в себя:
- декстропозицию аорты;
- стеноз легочного отверстия,
- гипертрофированный правый желудочек;
- дефект перегородки между желудочками.
Эту аномалию развития относят к цианотичным. При ней происходит сброс крови в системный кровоток без предшествующего полноценного газообмена в легких. Внутренние органы не получают кислород в необходимом количестве.
Течение беременности зависит от степени нарушения газообмена. Если сатурация снижена, гематокрит уменьшен до 60% и ниже, а гемоглобин насыщен только на 80%, а также при частых обмороках, прогноз вынашивания ребенка неблагоприятный.
Некоторые хирургические операции по коррекции аномалии развития дают хороший эффект до беременности, но на их фоне вынашивание ребенка невозможно. Происходит нарастание сердечной недостаточности, велик риск потерять беременность.
Дети страдают от недостатка кислорода, что приводит к задержке развития, рождению маловесных новорожденных. Некоторым беременным помогают ингаляции кислорода.
Синдром Эйзенменгера
Развивается в следствии ряда цианотических пороков. Нарастающая легочная гипертензия становится необратимой. При этом постепенное прогрессирование патологии приводит к сбросу бедной кислородом крови в системный кровоток. Компенсаторно увеличивается количество эритроцитов. Это одновременно влияет на свертываемость крови и увеличивает шанс тромбоэмболии.
Для вынашивания беременности прогноз неблагоприятный. Недостаточное кровоснабжение приводит к задержке внутриутробного развития плода, дети могут рождаться незрелыми. Регистрируется высокий процент перинатальной смертности.
Поэтому при развитии синдрома Эйзенменгера во время беременности, ее рекомендуют прервать. Если женщина настаивает на сохранении, это требует тщательного врачебного контроля. Назначается строгий постельный режим, проводят профилактику тромбоэмболии, гиповолемии и сердечной недостаточности.
Такие пациентки должны рожать через естественные родовые пути, но нужно исключить натуживание во втором периоде. Для этого накладывают акушерские щипцы. Кесарево сечение при синдроме Эйзенменгера противопоказано, поскольку сопровождается высокой материнской смертностью до 75%. Объясняется это резким падением давления после извлечения плода и в результате кровопотери.
Синдром Марфана
Это наследственное заболевание, которое передается по аутосомно-рецессивному признаку. Риск рождения ребенка с аналогичной патологией достигает 50%. Синдром Марфана связан с врожденным дефектом развития соединительной ткани. Клинически это сопровождается гиперподвижностью суставов. Для сердца это угрожает развитием дегенерации клапанов (чаще поражается митральный), а также формированием аневризмы аорты.
Пролапс митрального клапана при невыраженной регургитации не несет опасности для беременной. Но если происходит значительная задержка крови в сердце, то развивается гипертрофия левого желудочка, со временем она приводит к недостаточности.
У беременных с таким отклонением развития часто случается расслоение аорты, сопровождающееся массивным кровотечением и летальным исходом. Но современные медицинские достижения позволяют снизить количество осложнений патологии и материнскую смертность.
На протяжении всей беременности необходим прием бэта-блокаторов, которые помогают снизить влияние на сердце и нагрузку на аорту.
Вероятность наследования ребенком перечисленных выше патологий составляет от 10 до 20%.
Профилактика
Лучшей профилактикой сердечных заболеваний в период беременности является их диагностирование и лечение до зачатия. Это позволит избежать серьёзных обострений, которые негативно скажутся на развитии плода и течении беременности.
Для того, чтобы аномальные проблемы с сердечно-сосудистой системой не появились в период беременности важно выполнять ряд несложных правил:
- Соблюдайте распорядок дня. Это позволит обезопасить сердце от неожиданных резких нагрузок.
- Ежедневно гуляйте на свежем воздухе и полноценно отдыхайте. У беременных должен быть 8-ми часовой ночной сон и непродолжительный дневной. Это позволит сердцу лучше работать и больше времени находиться в состоянии покоя.
- Придерживайтесь правил рационального питания. Переедание заставляет усиленно функционировать не только ЖКТ, но и сердечно-сосудистую систему. А большая прибавка в весе дополнительно увеличивает кровоток и нагрузку на сердце.
- Откажитесь от тех занятий, которые требуют много физических сил и вызывают сильные эмоции. Сердечная нагрузка при них значительно увеличивается.
- Регулярно посещайте врача и проходите все необходимые исследования.
- Принимайте витамины или витаминно-минеральные комплексы, которые назначил гинеколог.
Порок развития сердца у плода при беременности: методы определения и тактика действий
Термин «врожденный порок сердца» — причина для серьезного беспокойства родителей. Ситуация осложняется, если этот диагноз был поставлен еще до рождения малыша.
Если в семье уже рождались дети с ВПС, или возраст женщины более 35 лет, следует особенно тщательно планировать беременность. Нужно вести здоровый образ жизни, убедиться в отсутствии инфекций или излечить имеющиеся отклонения.
Конечно, полностью минимизировать риски заболевания не удастся. Здесь совет только один: вовремя проходить все обязательные скрининги и другие обследования, показанные при беременности.