Абляция — это способ малоинвазивного лечения расстройств сердечного ритма, методика имеет четкие показания, в основном, связанные с нестабильным, неустойчивым биением мышечного органа. Например, к диагнозам относят тахикардию, вызванную избыточной стимуляцией камер и пр.
Вариантов может быть много. Процедура в целом вполне безопасна, имеет минимум противопоказаний. При этом эффект наблюдается более чем у 80% пациентов. Прочие случаи связаны с неправильным диагнозом или неверной техникой выполнения.
В отличие от операции, абляция не требует долгого восстановления. Спустя сутки или даже раньше пациент может отправляться домой.
Ограничения в реабилитационный период минимальные: не носить тяжести, не заниматься интенсивной физической нагрузкой и т.д. Но есть масса нюансов, которые нужно учитывать.
Суть способа, и какие задачи он решает
В основе мероприятия лежит воздействие электрического тока на сердце. Если говорить подробнее.
Заболевания, которые провоцируют аритмии, в основном влияют несколькими путями.
- Первый — избыточная выработка биоэлектрического импульса. Как правило, это врожденная особенность. Назвать подобное патологией можно лишь условно. Однако она создает огромные проблемы.
Чрезмерная активность синусового узла приводит к тому, что мышечный орган начинает сокращаться чаще. Естественный водитель ритма еще и восприимчив к провоцирующим факторам.
То есть достаточно незначительной физической нагрузки, чтобы сердца работало в разы активнее, чем следовало бы. В таком случае абляцию проводят, чтобы снизить активность выработки биоэлектрического импульса.
Есть и другая крайность. Например, если наблюдается блокада проводящей системы на каком-либо участке. Биоэлектрический импульс начинают вырабатывать и прочие кардиомиоциты (клетки сердца).
В норме такого быть не может. Поскольку синтезом занимается естественный водитель ритма — синусовый узел. Он расположен в правом предсердии.
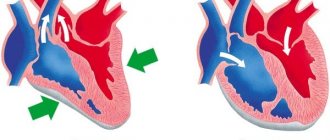
В этом же аномальном случае, наблюдается полный хаос. Все камеры сокращаются в собственном темпе. Это так называемая фибрилляция. Если ничего не делать, очень вероятна остановка сердца.
- Второй — воздействие нормального по интенсивности импульса. Но при условии, что присутствуют дополнительные проводящие пучки (синдром WPW).
В этом случае биоэлектрический сигнал синтезируется как должно. Однако, из-за того, что присутствуют дополнительные проводящие пути, они распространяют сигнал за пределы нормального анатомического положения.
Задача врачей в этом случае — устранить лишние пучки. В том и состоит суть абляции.
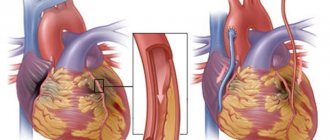
Малоинвазивная процедура, РЧА сердца — это такой способ, с помощью которого врачи прижигают и уничтожают аномальные микро-участки мышечного органа.
Перед специалистами стоит несколько задач:
- Восстановление нормального ритма. В зависимости от того, какой патологический процесс превалирует, способ коррекции будет своим. Например, прижигание отдельных скоплений кардиомиоцитов (клеток сердца), чтобы предотвратить фибрилляцию. Или же уничтожение врожденного лишнего проводящего пучка. Вариантов несколько.
- Предотвращение рецидивов патологического процесса. Благодаря абляции удается свести к нулю риски повторения расстройства. Поскольку основной виновник будет уничтожен.
- Возвращение нормальной переносимости физической нагрузки. Понижение толерантности к механической активности — типичный симптом заболеваний сердца. Пациент на развитых стадиях не может подняться по лестнице, пройти и ста метров без одышки.
Если устранить причину, ритм сердца тоже вернется к адекватным значениям. Человек сможет заниматься привычной активностью без особых ограничений. При условии, что еще не сформировались необратимые изменения, и лечение подоспело вовремя.
- Восстановление общего нормального самочувствия пациента. Возвращение к здоровой жизни. Хотя, зачастую приходится принимать поддерживающие препараты. Кардиопротекторы вроде Милдроната или Рибоксина. Если не постоянно, то, по крайней мере, курсами.
Суть терапии в том, чтобы устранить участки аномальной электрической активности. При достаточной квалификации врача удается решить проблему раз и навсегда.
Аритмия после еды: почему прием пищи провоцирует аритмичную ЧСС?
В настоящее время количество пациентов, жалующихся на неритмичность сердцебиения или дискомфортные ощущения в груди, постоянно увеличивается. Например, у человека после обильного праздничного обеда вдруг может появиться одышка или возникает громкий гул сердечного ритма в ушах. Не всегда аритмия после еды вызывает такие неприятные ощущения.
Иногда она может не беспокоить человека, а в других случаях от нее очень сложно избавиться в течение нескольких часов. Есть люди, которые при аритмических нарушениях теряют сознание или ощущают такие симптомы, которые характерны пищевому отравлению.
Больше всего развитию аритмии после еды склонны пожилые пациенты и те, кто страдает от хронических болезней сердца. Также расстройства частоты сердцебиения возникают у людей с лишним весом и серьезными проблемами с ЖКТ.
Почему после приема пищи возникают аритмические сокращения? Важно знать, что интенсивность сердцебиения зависит от общего состояния организма. Если импульсы проводятся нормально и клетки насыщены кислородом, то сердце будет работать с адекватной частотой – не больше 90 ударов за минуту.
Но прием пищи увеличивает реакцию блуждающего нерва, который может угнетать синусовый узел, где образуются необходимые для сердечных сокращений импульсы. Кроме того, чрезмерное употребление продуктов приводит к давлению на диафрагму, а та в свою очередь учащает дыхание и снижает поставку кислорода в организме.
Показания
Оснований для абляции сердца несколько. Условно, можно говорить о трех классах. Они подразделяются по приоритетности. Если называть показания от самых важных и до наименее принципиальных, список будет такой.
Первый класс
Атриовентрикулярная или пароксизмальная тахикардия.
АВ-узел расположен в центральной области сердца. Он отвечает за перераспределение поступающего электрического сигнала. Не позволяет желудочкам сокращаться до тех пор, пока процесс не закончится в предсердиях.
Затем же транспортирует импульс далее. Сам он не продуцирует сигнала. Однако, на фоне названного патологического процесса все наоборот.
Складывается участок дополнительного сокращения. Атриовентрикулярный узел сам начинает работать как водитель ритма. Это крайне опасно и приводит к существенному росту частоты сердечных сокращений. До 180 ударов в минуту и более.
На фоне приступа возможна остановка кардиальной деятельности и гибель пациента. Как правило, задействован не весь узел, а его часть. Посредством катетерной абляции врачи прижигают именно аномальную анатомическую область.
Подробнее о пароксизмальной тахикардии читайте в этой статье.
Синдром Вольфа-Паркинсона-Уайта.
Или синдром WPW. Сравнительно редкий патологический процесс. По разным оценкам, встречается менее чем у 0.1-2% пациентов по всему миру. Суть расстройства примерно описана выше.
К желудочкам проходят дополнительные проводящие пучки. Они выступают независимыми транспортными путями, огибают атриовентрикулярный узел и идут прямо к камерам мышечного органа.
Следовательно, нормальный сократительный порядок меняется. Желудочки начинают работать до того, как свою функцию выполнят предсердия. Это не нормально.
Вспомогательные пучки прижигают.
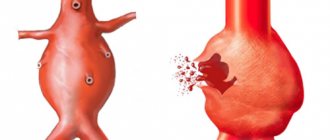
Трепетание или фибрилляция предсердий.
Сопровождается спонтанным ростом электрической активности наджелудочковых структур мышечного органа. Они начинают хаотично сокращаться. Этого быть не должно.
Специалисты искусственно стимулируют области сердца, провоцируют неправильную работу. Тем самым, обнаруживают виновников проблемы. Далее остается их устранить и восстановить нормальный ритм.
Трепетание предсердий подробно описано в этой статье, а фибрилляция в этой.
Три названных патологии — это основные показания для срочной терапии. Кроме операции РЧА (радиочастотной абляции) других возможностей восстановить нормальное сердцебиение не существует. Есть и менее специфичные основания для такого лечения.
Второй класс
Неэффективность антиаритмических препаратов на фоне трепетания предсердий.
Иногда до того как назначить специфическую коррекцию, специалисты прибегают к медикаментозному лечению. В ход идут специальные препараты вроде Амиодарона или Хинидина.
Если фармацевтические средства не помогают устранить патологический процесс, имеет смысл провести абляцию.
Экстрасистолия желудочков.
Суть примерно та же самая. Время от времени кардиальные структуры начинают создавать импульс самостоятельно. В эти моменты проскакивают лишние, внеочередные удары. Они ощущаются как перевороты, резкие сокращения мышечного органа.
Это опасное состояние, но лечат его в первую очередь препаратами. Радиочастотная абляция сердца для устранения экстрасистол, назначается только при неэффективности медикаментозной терапии. В качестве меры второй линии.
Устойчивая тахикардия.
Обычно на то, чтобы выявить причину таковой, уходит несколько недель упорных обследований. Как правило, всему виной лишние очаги возбуждения. Решить эту проблему можно только инвазивным путем. Таблетки бесполезны и лишь на время снимают симптоматику.
Третий класс
Существуют показания, которые не предполагают обязательной операции. Вопрос решают врачи с учетом мнения пациентов.
Желудочковая тахикардия — главное основание этой подгруппы. Ее лечат медикаментозно. Только при неэффективности назначают абляцию.
Показаний множество. Но бездумно РЧА не делают. Поэтому до того, как пройти процедуру, пациента направляют на дополнительные обследования.
Противопоказания
Оснований отказываться от радиочастотной абляции не так много.
Сердечная недостаточность в фазе декомпенсации
Поскольку кардиальные структуры как раз и подлежат вмешательству. Возможна остановка работы органа и гибель пациента от осложнений. До тех пор, пока состояние не приведут в норму, не компенсируют, назначать и проводить операцию категорически воспрещается.
Признаки сердечной недостаточности у женщин подробно описаны здесь, а у мужчин тут.
Заболевания почек в тяжелой фазе
Например, нефропатия, с дисфункциональной недостаточностью. Проблема в том, что все подобные состояния заканчиваются стремительным ростом артериального давления. Тем самым, под ударом оказывается сердце.
Вмешательства при почечных нескорректированных патологиях запрещено.
Инфаркт миокарда и несколько дней после него
До тех пор, пока область поражения полностью не рубцуется. Желательно и вовсе выждать несколько недель, а то и месяцев. При условии, что такой затяжной выжидательный период не приведет к опасным осложнениям.
Вопрос решает врач на месте. После тщательной оценки состояния пациента. Степени и скорости восстановления от инфаркта.
Электролитические проблемы
Недостаток калия, кальция, магния или натрия. Так же как и избыток. Патологии подобного плана часто провоцируют нарушения ритма. Потому легко спутать, где органические проблемы, а где дефицит электролитов или обратный процесс.
Пока не станет ясно, что и к чему, операцию откладывают. Тем более что при дисбалансе водно-солевого обмена абляция бесполезна и даже критически опасна.
Острые инфекции
Независимо от локализации. В период, когда организм борется с вирусами, бактериями, проводить операцию нельзя. Поскольку велик риск осложнений вплоть до остановки сердца.
Нужно дождаться полного восстановления организма от патологии и только потом лечить сердце.
Непереносимость контрастирующего вещества
Абляцию проводят методом катетеризации. То есть к кардиальным структурам перемещают электрод. Чтобы контролировать продвижение инструмента от артерии и до миокарда, используют специальный сканер.
Контрастирующее соединение улучшает видимость. Но на эти препараты может быть аллергия. Поэтому до назначения, пациента тщательно опрашивают на предмет непереносимости медикаментов.
Проводят тесты с контрастом, чтобы исключить реакцию «в полевых» условиях.
Коагулопатии
Проще говоря — нарушения свертываемости крови.
Артериальная гипертензия
Рост давления выше 140 на 90 мм ртутного столба. Это основание отложить операцию до тех пор, пока состояние не вернется в норму. Возможно, придется принимать препараты.
Некоторые пороки сердца
Например, сужение митрального клапана. Вопрос открытый. Его решают кардиологи и профильные хирурги.
Радиочастотная абляция сердца — безопасная процедура, но только в том случае, если соблюдать все противопоказания. От этого зависит исход и период реабилитации. Его длительность, тяжесть.
Аритмия после курения: как связаны?
Согласно статистическим данным можно понять, что основная часть пациентов, страдающих от инфаркта/стенокардии – это курильщики со стажем. ИБС возникает в результате снижения проходимости кровеносных сосудов и поставки кислорода ко всем клеткам организма. Доказано, что курящие люди в 2 раза чаще сталкиваются с инфарктом. А при высоком уровне холестерина в их крови этот риск увеличивается до 10 раз.
Почему возникает аритмия после курения? Сердечная мышца может работать полноценно только в тех случаях, если коронарные артерии поставляют кровь в нормальном режиме. Но у курильщиков сосуды изнашиваются очень быстро, что приводит к кислородному голоданию сердечных волокон. Кроме того, сразу же после вдыхания табачного дыма у человека учащается сердцебиение, повышается давление, суживаются сосуды. После этого сердце начинает перекачивать кровь с усиленной нагрузкой, из-за чего его ритм сбивается.
Выявлено, что у курящих женщин риск развития сердечных патологий выше, чем у мужчин. Это связано с тем, что женский организм более восприимчив к воздействию никотина. После развития аритмии у человека может внезапно остановится сердце. Поэтому, активным и пассивным курильщикам рекомендовано бросить вредную привычку еще до появления патологических изменений.
Подготовка
Не представляет особых сложностей:
- Проводят эхокардиографию. Эта методика позволяет исследовать органическое положение сердца. Его анатомическое состояние. Выявляет все структурные изменения.
- Обязательна и ЭКГ. В отличие от предыдущей методики, показывает функциональные отклонения. Оба способа назначают в системе.
- Анализ крови общий и биохимия. Чтобы выявить возможные воспалительные, инфекционные или аутоиммунные процессы. Которые относятся к противопоказаниям.
- Также коагулограмма. Исследование свертываемости крови. Поскольку основания для отказа от процедуры возможны и в этих случаях.
Назначают и дополнительные меры. Как вариант, рентгенографию грудной клетки или же УЗИ внутренних органов. Исследование мочи. Лучше уточнить этот момент у своего врача. Далее начинается собственно сама подготовка.
- За 12 часов до процедуры отказываются от еды и воды. Это снизит интенсивность дискомфорта и повысит переносимость абляции.
- За 24-48 часов отказываются от курения, спиртного. Они вызывают сужение просвета сосудов, рост артериального давления. Врачи вряд ли возьмутся за работу, если пациент в таком состоянии.
- Необходимо посоветоваться с врачом о препаратах. Когда больной принимает медикаменты вроде противогипертонических, антиаритмических, нужно обсудить это со специалистом. Возможно, имеет смысл отказаться от некоторых препаратов. Но ни в коем случае не самостоятельно.
- На месте уведомите врачей об установленном кардиостимуляторе. Если таковой имплантирован.
В остальном, достаточно подойти на место к назначенному времени.
Ход операции
Пациент ложится на кушетку.
- Область бедренной, лучевой артерии или иные места доступа обрабатывают анестетиком. Больше ничего не требуется.
- Затем вводят контрастирующий препарат для лучшей видимости.
- Специалист проводит ЭФИ. С помощью электродов через пищевод или инвазивным доступом стимулируют сердце. В разных очагах пропускают ток небольшой силы. Это нужно, чтобы определить точную локализацию аномалии. Встречаются случаи, когда таких областей несколько. Значит, обрабатывать нужно их все.
- Затем, после того как проведено ЭФИ, начинается собственно радиочастотная операция. Электрод подключают к специальному аппарату. Аномальные участки прижигают с помощью тока. Делают это постепенно и под полным контролем аппарата. Данные визуализируют и выводят на экран.
- После того, как РЧА операция завершена, врач повторно делает ЭФИ, стимулирует сердце и смотрит на отклик органа. В норме, он должен быть минимальным. В ответ на правильное проведение электрического импульса сокращается все сердце, а не отдельные камеры.
В течение процедуры возможно ощущение перевертывания, трепетания сердца. Это вполне нормально. О любом дискомфорте стоит сразу же говорить врачу-кардиологу или хирургу.
Аритмия после инсульта: чем опасна?
Если у человека был геморрагический или ишемический инсульт, то тяжелые аритмические нарушения сердцебиения могут спровоцировать повторный удар. Несмотря на строгое лечение в реабилитационный период, пациенты все-таки не застрахованы от осложнений сердечно-сосудистой системы.
Если аритмия после инсульта отличается выраженным течением, то больным рекомендуют провести операцию по имплантации электрокардиостимулятора. С помощью данного прибора можно снизить риск развития неравномерного сердцебиения или остановки сердца.
Но перед принятием решения до хирургического вмешательства нужно брать во внимание возраст пациента, сопутствующие заболевания, вероятность благоприятного перенесения общего наркоза. Если противопоказаний нет, после проведения медикаментозного лечения без положительного результата, рекомендовано установить кардиостимулятор, защищающий больного от повторного инсульта.
Реабилитация
Период восстановления длится около недели. Первые сутки-двое человек находится в условиях стационара. Чтобы специалисты присматривали за послеоперационным пациентом. Оценивали состояние и по необходимости помогали.
- В течение 3-4 часов нужно лежать. Чтобы сердце перестроилось на новый лад, а также не открылись раны в области доступа катетера.
- Как только человека выписывают, можно вернуться к привычной жизни. Но ограничения касаются физической активности. Нельзя бегать, прыгать, носить тяжести более 10 кг. В течение недели придется соблюдать щадящий режим.
- Соответственно, никаких перепадов температур или влияния выраженного холода/жара. Противопоказаны бани, долгие горячие ванны.
Примерно через 7 дней нужно показаться специалисту. Затем с его разрешения можно вернуться к обычной жизни.
Аритмия после физической нагрузки: возможно ли такое?
Все специалисты утверждают, что занятия спортом являются частью здорового образа жизни и, особенно хорошо помогают работать сердечно-сосудистой системе. Но в некоторых случаях физические упражнения приводят к обратному результату и вызывают нарушения сердечного ритма. Почему?
Британские кардиологи обнаружили, что высокие нагрузки провоцируют изменения клеток сердца на молекулярном уровне, которые отвечают за генерацию его сокращений. Это объясняет, почему у атлетов, всю жизнь занимающихся интенсивными спортивными упражнениями, развивается замедление сердечного ритма. Именно у таких людей с возрастом повышается риск возникновения аритмии.
Чтобы аритмия после физической нагрузки не развивалась, врачи рекомендуют тренировать выносливость по следующей схеме:
- Не заниматься анаэробными упражнениями дольше 2,5 часов за неделю.
- Распределять нагрузки на каждый день, чтобы они были равномерными, а не скачкообразными.
- Если человек бегает, то ему следует отдыхать после пика интенсивной перегрузки организма, таким образом, сердце успевает отдохнуть от напряжения.
- Перед сильными физическими занятиями важно разогревать мышцы, постепенно увеличивая силу нагрузки.
Но даже, если у спортсмена есть риск развития аритмических сокращений, врачи говорят, что польза от занятий превышает его.
Возможные последствия
Осложнения встречаются в 1-2% случаев. Есть данные о больших или меньших показателях.
Среди возможных последствий РЧА:
- Повреждения нервных окончаний. Редкий случай. Только если врач недостаточно квалифицирован.
- Поражения пищевода. Приводят к неприятным ощущениям в глотке, животе. Вероятны кровотечения.
- Боли в месте доступа катетера.
- Тромбоэмболия — осложнение после РЧА на сердце, если были повреждены сосуды.
- Также возможен летальный исход. Но это исключительно редкое осложнение. Встречается только у пациентов, которым принципиально противопоказана эндоваскулярная абляция. Если по какой-либо причине основание для отказа не было учтено, возможность гибели существует.
РЧА в кардиологии — незаменимый способ лечения аритмий. Правда, не всех. Методика на на 100% безопасная, присутствуют риски, хоть и не большие. Вопрос целесообразности такой процедуры решает врач.