© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Трансплантология сердца как отдельная сфера медицины возникла на стыке кардиологии и иммунологии – науки, занимающейся иммунитетом человека и имеющей решающее значение в вопросах приживания и отторжения трансплантанта (“подсаживаемого” биоматериала).
Первые исследования, проводимые в области пересадки сердца, начались в пятидесятых годах прошлого столетия. Операции, увенчавшиеся успехом, были проведены врачами в ЮАР и США в 80-х гг. Первая пересадка сердца в СССР была осуществлена в 1988 году В.И. Шумаковым. В связи с тем, что иммунологические основы реакций “трансплантант – хозяин” ранее были недостаточно изучены, качество жизни и ее продолжительность после операции не соответствовали желаемым результатам, а прогноз был неопределенным.
На современном этапе уровень знаний позволяет проводить подобные операции с минимальным риском развития осложнений и с достаточной продолжительностью жизни после пересадки сердца (чуть меньше половины больных после операции живут более 10 лет).
В некоторых случаях возможны даже повторные пересадки, например, один из богатейших людей мира по данным журнала Форбс, Дэвид Рокфеллер, в возрасте 99 лет перенес шестую трансплантацию сердца.
Показания к операции
Операция по пересадке сердца относится к числу наименее распространенных операций в кардиохирургии. Это связано не только с большими финансовыми затратами, но и со следующими нюансами:
- Ограниченное количество доноров – лиц с подтвержденной смертью мозга, но со здоровым сердцем,
- Длительный период времени, необходимый для подбора донора согласно листам ожидания, особенно это касается операции по пересадке сердца ребенку,
- Проблемы этического характера, в том числе с религиозной точки зрения, ( в частности, человек согласно христианским представлениям считается живым, пока бьется его сердце),
- Проблемы послеоперационного ведения больных, связанные с длительностью и дороговизной реабилитационного периода,
- Короткий период времени хранения донорского сердца (до шести часов).
Однако, несмотря на проблемы подобного плана, операции хоть и редко, но все же проводятся, и весьма успешно.
Основным показанием, при котором нужна пересадка сердца, является терминальная (конечная) стадия хронической сердечной недостаточности (ХСН), или 3 – 4-го функционального класса (ФК), не поддающаяся лечению медикаментозными препаратами, с прогнозом выживаемости при таком состоянии менее года.
Именно симптомы, характерные для последней стадии (выраженное ограничение активности, значительные отеки конечностей или всего тела, появление одышки в покое) при неэффективности консервативной терапии могут потребовать пересадки донорского сердца.
Столь тяжелая сердечная недостаточность может развиться вследствие следующих заболеваний:
гипертрофическая КМП – основное показание к пересадке сердца
Кардиомиопатия (КМП) – структурная перестройка волокон миокарда, замещение его рубцовой тканью, приводящие к нарушениям сокращения и расслабления сердечной мышцы, чаще развитие ХСН провоцируют дилатационная и ишемическая кардиомиопатия,- Врожденные и приобретенные неоперабельные пороки сердца,
- Опухоли сердца,
- Неуправляемая стенокардия и тяжелые нарушения сердечного ритма, не поддающиеся медикаментозной терапии и приведшие к тяжелым нарушениям функций сердца.
Кроме вышеперечисленных показаний, учитываются данные объективных методов исследования (УЗИ сердца и катетеризация легочной артерии):
- Фракция выброса левого желудочка менее 20%,
- Отсутствие тяжелой легочной гипертензии.
Также должны быть соблюдены определенные условия при планировании операции:
- Возраст реципиента (человека, которому будет пересажено сердце) меньше 65 лет,
- Исполнительность пациента и желание следовать дальнейшему строгому плану лечения и наблюдения.
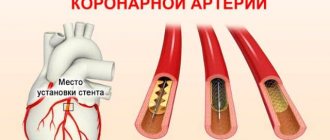
От чего зависит стоимость коронарного шунтирования
Операция хоть и относительно распространённая, но далеко не простая. Есть огромное количество факторов, влияющих на счёт, который будет выставлен.
- Технология – если используется мини-доступ, то стоимость самой операции значительно возрастает, однако реабилитационный период будет намного меньше, потому что в такой технологии не делается рассечение грудной клетки.
- Сложность – перед любым хирургическим вмешательством, да и вообще перед постановкой диагноза принято проводить обследование, чтобы понять, насколько всё запущено, насколько потенциально сложной будет операция, велики ли риски, есть ли вообще необходимость в столь серьёзном вмешательстве. И чем хуже ситуация, тем дороже обойдётся операция.
- Статус пациента – в России, если пациент иностранец, то для него в большинстве случаев коронарное шунтирование обойдётся раза в полтора дороже. Для сотрудников сферы здравоохранения при этом обычно предусмотрены скидки.
- Квалификация хирурга – чем выше категория оперирующего врача, тем дороже будут стоить его услуги.
Если вдруг понадобится такая процедура, то нужно быть готовым заплатить вдвое-втрое больше изначально означенной цены.
Каким должно быть сердце донора?
Донором сердца может стать человек, находящийся в коме с подтвержденной смертью головного мозга, сердечная деятельность которого поддерживается с помощью аппаратуры в реанимационном отделении. Как правило, таких тяжелых пациентов наблюдают в больнице после ДТП или инсультов. То есть фактически человек уже мертв, так как дышит за него аппарат искусственной вентиляции легких, а сердце работает с помощью медикаментозных средств. Но если такое сердце подсадить другому человеку, оно будет работать автономно уже в новом организме. Для того, чтобы изъять сердце из организма такого пациента, требуется согласие родственников или самого пациента, написанное еще при жизни. Если же родственников нет, или пациент остается неопознанным, его сердце могут забрать и без официальных документов.
Донорское сердце, готовое к трансплантации
После комиссии из нескольких человек, в том числе главного врача клиники, где находится донор, заполняются необходимые документы, приезжает врач из центра трансплантологии, обязательно с ассистирующей медсестрой. Далее проводится операция по забору донорского сердца, которое помещается в контейнер с кардиоплегическим раствором и транспортируется в центр.
Ниже приведены критерии отбора донорских сердец:
- Отсутствие сердечной патологии, подтвержденное по результатам ЭКГ, УЗИ сердца и коронароангиографии (КАГ, проводится донорам старше 45-50 лет),
- Отсутствие злокачественных опухолей,
- Отсутствие ВИЧ-инфекции, вирусных гепатитов (В, С),
- Совместимость групп крови донора и реципиента по системе АВО,
- Приближенные размеры сердца донора и реципиента, оцениваемые согласно результатам УЗИ сердца.
Диагностика пороков клапанов сердца
Зачастую пациенты узнают о проблемах с клапанами сердца после полноценного, адекватного осмотра врача, который в процессе аускультации выявил шумы в сердце, после чего пациенту назначается ряд исследований, имеющих разную диагностическую ценность:
- чреcпищеводная эхокардиография (более сложное и более дорогое исследование);
- ЭКГ;
- трансторакальная эхокардиография (УЗИ сердца) – наиболее информативный, распространенный и недорогой способ диагностировать патологию клапанного аппарата сердца;
- аортовентрикулография;
- рентгенография органов грудной клетки;
- мультиспиральная компьютерная томография с контрастированием.
При начальной стадии заболевания больному могут быть назначены медикаменты, которые помогают сердцу компенсировать чрезмерную нагрузку из-за порока клапана. Подбором оптимальной терапии в данном случае должен заниматься опытный кардиолог. Однако заболевание клапана сердца является проблемой, которая со временем может потребовать проведения операции по восстановлению или замене повреждённого клапана.
Показания к операции по замене сердечного клапана:
- прогрессирующая сердечная недостаточность;
- гемодинамически значимые поражения клапанов;
- неэффективность медикаментозной терапии;
- опасность возникновения тяжелых осложнений.
Оперативное лечение: протезирование сердечного клапана
За последние годы в хирургическом лечении клапанов сердца наблюдался значительный прогресс. Усовершенствование техники (в т.ч. аппаратов искусственного кровообращения), разработка единых стандартов и протоколов как предоперационного обследования, так и хода операции позволили снизить риски периоперационных осложнений, сделав саму операцию на клапанном аппарате сердца более безопасной, чем отказ от операции и попытка жить с дисфункцией клапана.
Принципиально существует два вида операции на клапанах сердца:
- протезирование искусственным или биологическим протезом,
- реконструктивные вмешательства.
Вполне естественно, что собственный клапан человека после удачной реконструкции функционирует лучше, чем искусственный протез.
Реконструкция клапанного аппарата
Целью пластики клапана является устранение причины его дисфункции. Одним из вариантов пластики митрального клапана при митральной недостаточности является удаление части его задней створки с последующей аннулопластикой или только аннулопластика (укрепление фиброзного кольца клапана с помощью специальных опорных колец или уменьшение диаметра фиброзного кольца с помощью специальных швов – пластика по Де Вега, по Батиста, по Альфиери).
При пролапсе передней створки митрального клапана возможно выполнение протезирования хорд передней створки, в норме обеспечивающих плотное закрытие митрального клапана. При аортальной недостаточности возможно выполнение операции по нормализации смыкания створок клапана – пластика по Эль-Хури. При клапанном стенозе и отсутствии кальциноза створок и фиброза створок, подклапанных структур возможно выполнение открытой комиссуротомии (разделение участков сращения створок клапана).
Как долго ждать операции?
Для того, чтобы пациенту было пересажено новое сердце, требуется составить лист ожидания в центре трансплантологии. Такие центры сотрудничают с лечебными учреждениями, где потенциально могут наблюдаться возможные доноры – больницы травматологического, неврологического профиля и др. Периодически центр отправляет в больницы запрос о наличии возможного донора сердца, а затем сопоставляет нуждающихся в пересадке и имеющихся доноров согласно вышеперечисленным критериям отбора. Направление в центр трансплантологии пациент получает у лечащего врача – кардиолога и/или кардиохирурга.
После составления листа ожидания может пройти достаточное количество времени, и если подходящий донор так и не будет найден, пациент может умереть от сердечной недостаточности, так и не дождавшись операции. Если же донор найден, операция будет проведена в ближайшие недели после этого.
В связи с тем, что основным показанием при ХСН является прогнозируемая выживаемость пациента менее одного года, необходимо искать донора именно в эти критические сроки.
Показания для операции
Показания к пересадке (трансплантации) сердца:
- хроническая сердечная недостаточность 3 – 4 стадии по Нью-Йоркской классификации;
- ИБС на этапе дистрофических изменений;
- дилатационная кардиомиопатия, сопровождающаяся систолической дисфункцией сердца;
- тяжелые аритмии, угрожающие жизни больного;
- врожденные аномалии сердца, не поддающиеся пластической коррекции;
- нестабильная стенокардия (прогрессирующая);
- признаки выраженного стеноза коронарных артерий;
- доброкачественные новообразования сердца.
Пересадка (трансплантация) сердца — сложная и дорогая операция, поэтому проводится только в тех случаях, когда консервативное лечение не приносит желаемого результата.
Стоимость операции по пересадке сердца
В мире принят закон о запрете торговли органами, разрешена только трупная и родственная пересадка. Поэтому само сердце достается пациенту бесплатно. Оплачивается только стоимость операции, медикаментозной поддержки до и после пересадки, а также стоимость реабилитационного периода. В целом суммы разнятся и составляют от 70 до 500 тысяч долларов, в среднем около 250 тысяч долларов. В России существует возможность бесплатным обеспечением населения высокотехнологичными видами помощи и оплаты операций по квотам (в системе ОМС), но в любом случае, точную стоимость и возможность бесплатной операции следует уточнять у лечащего врача – трансплантолога.
В России существует только один единый координационный центр, осуществляющий подбор доноров, действующий по территории Москвы и Московской области. Непосредственно пересадка сердца осуществляется в:
- Федеральном научном центре трансплантологии и искусственных органов им. В. И. Шумакова в Москве, (ФГБУ «ФНЦТИО им. В. И. Шумакова»),
- Научно-исследовательском институте патологии кровообращения им. Е. Н. Мешалкина в Новосибирске,
- ФГБУ «Северо-Западном федеральном медицинском исследовательском центре им. В. А. Алмазова» в Санкт-Петербурге.
В связи с тем, что в нашей стране не полностью отработаны законодательно-правовые принципы донорства органов, операции по пересадке сердца проводятся редко, например, в 2014 году было выполнено всего 200 операций, в то время как в США трансплантологических операций было проведено около 28 тысяч. По этой же причине (запрет на изъятие органов у пациентов моложе 18 лет) детям, нуждающимся в пересадке сердца, требовалось дорогостоящее лечение за рубежом (Италия и Индия). Но в мае 2015 года был принят документ о порядке констатации смерти мозга у лиц старше 1 года, что дает возможность дальнейшего развития законодательной базы в области детского донорства.
Противопоказания к операции
Операция может быть противопоказана в следующих случаях:
- Тяжелая легочная гипертензия (высокое давление в легочной артерии),
- Тяжелый сахарный диабет с поражением сосудов, почек, сетчатки глаз,
- ВИЧ-инфекция, активный туберкулезный процесс,
- Острые инфекционные заболевания,
- Тяжелая почечная и печеночная недостаточность,
- Системные аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит и др),
- Хроническая обструктивная болезнь легких тяжелой степени,
- Алкогольная или наркотическая зависимость,
- Онкологические заболевания,
- Психические болезни в острой стадии.
Противопоказания к трансплантации сердца
Основными противопоказаниями к трансплантации (пересадке) сердца являются:
- злокачественные заболевания независимо от локализации;
- злоупотребление алкоголем, наркотическая зависимость, курение;
- сахарный диабет;
- ожирение 3 – 4 степени;
- аутоиммунные воспалительные заболевания;
- выраженная легочная гипертензия;
- ВИЧ, вирусные гепатиты В и С, туберкулез;
- системные воспалительные заболевания соединительной ткани;
- серьезные нарушения в работе печени, почек;
- серьезные психические заболевания;
- отказ реципиента от операции.
Ранее противопоказанием к пересадке (трансплантации) сердца являлся возраст реципиента старше 65 лет, но сейчас вопрос пересадки у таких пациентов решается индивидуально.
Подготовка к операции
Когда пациент направляется в центр трансплантологии, и принимается решение поставить его в очередь на пересадку сердца, ему назначается план обследования. К необходимым анализам относятся:
- Флюорография или рентгенограмма органов грудной полости,
- Анализы крови на маркеры ВИЧ-инфекции, вирусных гепатитов, сифилиса,
- Клинический анализ крови, определение свертывающей системы и группы крови,
- Общий анализ мочи,
- УЗИ сердца, ЭКГ, при необходимости – КАГ,
- Осмотр кардиохирурга,
- Осмотры ЛОР-врача и стоматолога (для исключения очагов хронических инфекций в полости носоглотки и рта),
- Осмотр гинеколога или уролога (для женщин и мужчин соответственно).
Для того, чтобы госпитализироваться в центр трансплантологии на операцию в случае, если донор найден, пациент всегда должен иметь на руках оригиналы и копии следующих документов:
- Паспорт, медицинский полис, СНИЛС,
- Выписка из направляющего учреждения с результатами обследования,
- Направление из лечебно-профилактического учреждения по месту постоянной прописки пациента.
Операция по трансплантации сердца
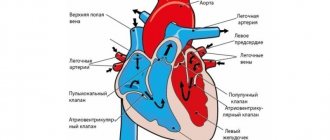
Первый этап пересадки (трансплантации) сердца — срединная стернотомия. Она заключается в разрезе и разделении грудины. Разрез выполняется послойно — кожа и подкожная клетчатка, мышцы, костные структуры. После обеспечения хирургического доступа хирург вскрывает перикард и закрепляет его к мышцам грудной клетки.
Следующий этап пересадки (трансплантации) сердца — включение искусственного кровообращения.
После того, как пациент будет переведен на аппарат искусственного кровообращения, хирург приступает к извлечению сердца. На крупные сосуды и перикард накладывают зажимы. Аорту, легочную артерию, оба предсердия и межпредсердную перегородку пересекают. У больного остается часть сердца, содержащая отверстия полых вен, легочных вен, синусовый узел.
Следующий этап пересадки сердца — собственно трансплантация донорского органа. Подготовленное сердце фиксируют в хирургической ране, правильно ориентируют, сближают края и соединяют непрерывным обвивным швом, который накладывают в два ряда. После наложения швов хирург проверяет целостность стенки, осматривая пересаженное сердце.
Целостность крупных сосудов также восстанавливают непрерывным швом. Сначала соединяют легочную артерию, затем — восходящую аорту. После наложения шва зажимы с сосудов удаляют, извлекают катетеры из полых вен, выключают искусственное кровообращение.
Хирургическую рану послойно ушивают, применяя современный шовный материал. При необходимости в грудную клетку вводят дренажи. На этом пересадку (трансплантацию) сердца можно считать завершенной.
Как проводится операция?
Трансплантация сердца начинается с извлечения органа из тела донора и помещения его в кардиоплегический раствор на период времени не дольше 4-6-ти часов. В это время идет предоперационная подготовка реципиента (введение седативных и анальгезирующих препаратов – премедикация). Далее в условиях операционной под общим наркозом осуществляется разрез передней грудной стенки реципиента, крупные сосуды подсоединяются к аппарату искусственного кровообращения (АИК), выполняющего функции «искусственного сердца» во время операции.
После этого отсекаются правый и левый желудочки сердца, в то время как предсердия сохраняются. При сохранении собственных предсердий остается активным синусовый узел, задающий ритм сокращений сердца и являющийся водителем ритма.
После того, как были пришиты предсердия донора к предсердиям реципиента, устанавливается временный кардиостимулятор для адекватных сокращений сердца после операции. Грудная клетка ушивается, накладывается асептическая повязка. Время операции занимает несколько часов, иногда не более шести.
Следующим этапом трансплантации сердца является проведение иммуносупрессивной и кардиотонической (поддерживающей сердечную деятельность) терапии. Угнетение иммунитета (в основном с помощью циклоспорина) необходимо для препятствия реакциям отторжения трансплантанта и лучшего его приживления.
Схема удаления сердца реципиента и трансплантации:
Видео: ход операции по замене сердца (18+)
Осложнения
К осложнениям в раннем постоперационном периоде относятся кровотечение из операционной раны и инфекционные осложнения. Первое вполне успешно лечится повторным раскрытием раны и ушиванием источника кровотечения. Профилактикой инфекционных (бактериальных, грибковых и вирусных) осложнений является назначение антибиотиков и адекватные режимы иммуносупрессии.
В отдаленном постоперационном периоде возможно развитие реакции отторжения трансплантанта и дисфункция коронарных артерий с развитием ишемии миокарда донорского сердца.
Прогноз
Прогноз после операции благоприятный – более 90% пациентов благополучно переживают первый год, около 60% – первые пять лет и чуть менее половины прооперированных (45%) живут с донорским сердцем более 10 лет.
Как делают пересадку сердца
Процедура замены сердца включает в себя два этапа:
- Подготовка к хирургическому вмешательству.
- Сама операция трансплантации.
Подготовительный этап состоит в тщательном обследовании организма пациента для своевременного выявления противопоказаний к трансплантации.
Что включает в себя подготовка к сердечной трансплантации
Во время подготовки к пересадке сердца выполняются следующие диагностические процедуры:
- Определение показателей крови (группа, резус-фактор, свертываемость).
- Анализ крови на наличие вирусов гепатита и иммунодефицита.
- Обследование на наличие злокачественных новообразований, состоящее в маммографии и взятии мазка и взятии шейки матки для женщин, и анализе крови на простатический специфический антиген для мужчин.
- Обследование на зараженность вирусами герпетической природы.
Герпетические вирусы, такие как цитомегаловирус, вирус герпеса и вирус Эпштейна-Барр, могут активироваться при искусственном подавлении иммунитета, необходимом после трансплантации, и вызвать опасные заболевания – вплоть до общего поражения организма.
Помимо обследования общего состояния организма, производится исследование сердца и прилегающих к нему кровеносных сосудов. В случае необходимости производится шунтирование либо стентирование. Кроме того, пациенту обязательно проверяют легкие с помощью рентгена, а также функцию внешнего дыхания.
Подготовительный этап также включает в себя проведение лечебных процедур, направленных на купирование имеющихся сердечных заболеваний. Терапия включает в себя применение бета-блокаторов, сердечных гликозидов, диуретиков и т.д.
Крайне важной частью подготовки к операции является иммунологическое исследование тканей в соответствии с системой HLA. Согласно результатам этого тестирования будет подобрано подходящее донорское сердце.
Операция по замене сердца
Донором сердца для пересадки может стать человек, не достигший шестидесятипятилетнего возраста, чья жизнь трагически оборвалась в результате несчастного случая, например, автокатастрофы. Основной проблемой при трансплантации является своевременная доставка донорского органа, так как максимальный срок жизнеспособности у сердца, изъятого у трупа, составляет шесть часов от момента смерти. Желательно пересаживать сердце тогда, когда со времени его остановки прошло не более трех часов, поскольку позднее может начаться ишемия тканей.
В идеале, сердце для трансплантации должно быть лишенным ишемии и других патологий. Однако в случае необходимости срочной пересадки допускается использование органа с небольшими отклонениями от нормы.
Кроме тканевой совместимости, критерием выбора донорского органа является также его соответствие грудной клетке реципиента по размеру. Если сердце слишком велико, оно не сможет полноценно работать в условиях ограниченного пространства.
Как выполняется трансплантация сердца
Пересадка сердца является долгой операцией, на проведение которой требуется не менее десяти часов. Хирургическое вмешательство выполняется под общим наркозом. Важнейшей задачей во время трансплантации является обеспечение искусственного кровообращения.
Процедуре предшествует повторное взятие анализа крови на свертываемость и содержание глюкозы, а также измерение кровяного давления. Это позволит определить наиболее оптимальный режим проведения операции.
Замена сердца включает в себя следующие шаги:
- дезинфицирующая обработка зоны проведения операции;
- продольное разрезание тканей над грудиной;
- вскрытие грудной клетки;
- удаление желудочков сердца с сохранением предсердий и подходящих к ним сосудов;
- присоединение донорского органа к предсердиям и сосудам;
- наложение швов на ткани.
Существует гетеротопическая и ортотопическая трансплантация сердца. В первом случае пациенту не удаляют собственное сердце, а донорский орган размещают под ним справа. Этот метод трудоемок в осуществлении, и приводит к сдавливанию легких двумя сердцами, однако он более подходит для пациентов с повышенным давлением в малом круге кровообращения.
При ортотопической пересадке сердце пациента удаляют, а на его место подшивают орган донора.
После замены сердца пациенту назначается терапия, предупреждающая отторжение трансплантированного органа и заключающаяся в применении цитостатических и гормональных препаратов.
Реабилитационный период после замены сердца
После операции пациент обязательно должен проходить биопсию миокарда. В первый месяц после трансплантации частота этой процедуры составляет раз в 7-14 дней. В дальнейшем биопсию проводят реже.
В ранний послеоперационный период требуется постоянный контроль гидродинамики и общего состояния организма пациента. Для заживления раны, оставшейся после хирургического вмешательства, требуется 1-1.5 месяца.
После операции по пересадке сердца наибольшую опасность представляют следующие осложнения:
- Отторжение трансплантата, которое может произойти как сразу пересадки, так и спустя несколько месяцев.
- Открытие кровотечений.
При кровотечениях для устранения проблемы требуется повторная операция.
Возможны также осложнения на почве внесения в рану инфекции. Для их предупреждения пациенту назначают антибактериальные препараты.
В настоящее время в первый год после трансплантации выживает более 85% больных. Примерно у половины пациентов продолжительность жизни после пересадки превышает десять лет.
В норме длительность бесперебойной работы трансплантата составляет от 5 до 7 лет. В дальнейшем в органе начинаются процессы старения и атрофии, которые протекают значительно интенсивнее, чем в здоровом сердце. В результате постепенно развивается недостаточность донорского органа. По этой причине продолжительность жизни людей с трансплантатом меньше среднестатистического значения.
Образ жизни после операции
Образ жизни после операции по пересадке сердца складывается из следующих составляющих:
- Прием медикаментов. Эта часть жизни пациента после операции является, пожалуй, самой важной. Пациент должен тщательно следить за временем приема лекарств и точно соблюдать предписанную врачом дозировку. В основном речь идет о приеме цитостатиков и гормональных препаратов, угнетающих собственный иммунитет, направленный против чужеродных тканей сердца.
- Физическая активность. В первый месяц пациент должен соблюдать строгий ограничительный режим, но повседневная обычная активность все-таки должна присутствовать. Уже через пару месяцев пациент может снова начать водить автомобиль, а еще через несколько может приступить к легким физическим упражнениям (гимнастика, ходьба и др).
- Питание. Необходимо вести здоровый образ жизни, полностью исключить употребление алкоголя, табакокурение и соблюдать диету с исключением вредных продуктов питания (жирное, жареное, копченое и т. д).
- Защита от инфекций. Пациенту следует избегать посещения людных мест в первые месяцы после операции, избегать контакта с заболевшими инфекционными заболеваниями в дальнейшем, тщательно мыть руки перед едой, употреблять только кипяченую воду и термически хорошо обработанные продукты питания. Это связано с тем, что угнетение иммунитета может привести к повышению заболеваемости бактериальными, грибковыми и вирусными заболеваниями после начала иммуносупрессивной терапии.
В целом можно отметить, что жизнь после операции, несомненно, сильно меняется, но и качество жизни без одышки, сердцебиения и отеков изменяется к лучшему.
Причины пороков клапанов сердца
Пороки клапанов сердца у взрослых — это заболевания, в основе которых лежат нарушения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц), врожденные или развившиеся в результате заболеваний и травм, нарушающие правильный кровоток через клапаны и приводящие к серьезным осложнениям, таким как тяжелая сердечная недостаточность, синкопальные состояния, аритмии, внезапная сердечная смерть и т.д.
Стеноз – это сужение отверстия клапана по различным причинам, вследствие чего сердцу приходится работать избыточно, преодолевая данное препятствие.
Недостаточность клапана – нарушение работы створок клапана, приводящее к их неполному смыканию и возвращению крови обратно в камеру сердца, что приводит к работе сердца с избыточным объемом крови.
Пересадка сердца с позиции религии
Ранее, когда трансплантология только начинала развиваться, представители различных конфессий имели неоднозначную точку зрения на пересадку сердца. В частности, представители христианства считали такую операцию не богоугодным делом, ведь фактически у человека забирают еще «живое» сердце, а человек может выйти из комы даже спустя несколько месяцев (казуистические случаи в медицине). Однако, в связи с тем, что медики четко различают понятие «кома» и «смерть мозга», в последние годы все больше священнослужителей говорят о том, что послужить после своей смерти для спасения другой человеческой жизни – истинное предназначение христианина, ведь в основе этого учения лежит понятие жертвенности. А пожертвование своим сердцем – это ли не благо для другого человека?