Пластику митрального клапана проводят при патологиях этой части сердца, вылечить которые невозможно консервативными методами. Реконструкция клапана позволяет восстановить все его функции, предотвратить сердечную недостаточность, спасти жизнь пациенту. В ходе операции используют пластические конструкции, чтобы полностью реабилитировать сердце и избежать повторных проблем с клапаном. Для процедуры характерны свои особенности проведения, правила подготовки и восстановления.
Показания к операции при митральном стенозе
Клинические признаки в совокупности с данными обследования и, в первую очередь, площадью левого атриовентрикулярного отверстия определяют сроки оперативного вмешательства. Митральный стеноз с площадью митрального клапна ≤1 см2считают критическим. У физически активных пациентов или больных с большой массой тела сужение отверстия 1,2 см2 может также оказаться критическим. Хирургическое вмешательство (открытая митральная комиссуротомия или протезирование митрального клапана) существенно улучшает функциональное состояние и долгосрочную выживаемость пациентов с митральным стенозом — 67% и 90% пациентов живы в течение 10 лет. Однако, пациенты, которым проведена комиссуротомия часто подвергались реоперации в течение указанного периода (42% против 4%). Несмотря на более высокий риск операции у больных с высокой легочной гипертензией и правожелудочковой недостаточностью их состояние улучшается со снижением давления в легочной артерии. Таким образом, показанием к операции у больных с митральным стенозом является уменьшение площади митрального клапана <1,5 см2 и II и более функциональный класс NYHA.
Этиология:
- Воспалительные поражения: ревматизм, системная склеродермия, аортоартериит.
- Дегенеративные процессы: миксоматозная дегенерация.
- Атеросклероз.
- Инфекционные процессы: инфекционный эндокардит.
- Врожденная патология: двустворчатый аортальный клапан.
При патологии аортального клапана частота осложнения в виде инфекционного эндокардита выше, чем при патологии митрального клапана. Двустворчатый аортальный клапан – самый частый врожденный порок сердца (распространенность — 2%). При обнаружении данной аномалии в детском возрасте пациенты должны в течение всей жизни находиться под наблюдением кардиолога, а при появлении клинической симптоматики аортального стеноза — так же и кардиохирурга. Отмечается тенденция к увеличению частоты инволюционных (дегенеративно-атеросклеротических) причин аортального стеноза, что привело к увеличению возрастных пациентов старше 60-65 лет, нуждающихся в хирургической коррекции аортального порока.
При врожденном или ревматическом поражении клапана отмечается длительный латентный период без клинических проявлений. Летальность и риск осложнений существенно увеличиваются с появлением симптомов заболевания. При стенокардии, обмороках и проявлениях сердечной недостаточности, обусловленной систолической дисфункцией левого желудочка средняя продолжительность жизни 5, 3 и 2года соответственно. При бессимптомном течении риск внезапной смерти невелик (даже при тяжелом аортальном стенозе), тогда как при наличии симптомов 15 – 20% больных умирают внезапно.
Показания к операции при митральной недостаточности
Ежегодная летальность при медикаментозном лечении симптоматического пролапса митрального клапана составляет 6,3%. У этих пациентов стратегия ранней хирургии после установления диагноза связана с лучшим долгосрочным прогнозом приводя к улучшению контрактильности и регрессу гипертрофии левого желудочка, уменьшению объемов левых отделов сердца. С другой стороны, у больных со значительно поврежденной контрактильной функцией левого желудочка улучшение последней может не произойти. В этой связи оперативное лечение митральной недостаточности должно быть проведено до того как индекс КСИ достигнет 40-50 мл\м2, так как увеличение его ≥60 мл\м2 предполагает неблагоприятный прогноз. Другими хорошим прогностическим маркером неблагоприятного эффекта операции являются высокий функциональный класс NYHA, сопутствующая коронарная патология, пожилой возраст, низкая фракция выброса правого желудочка. Пластика митрального клапана при его миксоматозном поражении предполагает хорошие ранние и отдаленные функциональные результаты. Поскольку меньше осложнений и более низкая госпитальная летальность наблюдаются при пластической коррекции по сравнению с заменой клапана, операцию необходимо выполнять в ранние сроки с момента установления диагноза. Появление систолической дисфункции левого желудочка диктует необходимость сохранения анулло-папиллярной непрерывности во время хирургической коррекции. Хирургическая коррекция ишемической митральной недостаточности связана с более высоким риском (9-30%), что обусловлено снижением контрактильной функции миокарда левого желудочка. Пластика митрального клапана показана при недостаточности митрального клапана III-IV степени и сохраненной контрактильности левого желудочка (высота кооптации ≤ 11 мм). У больных со сниженной контрактильностью (ФВ≤ 40%) митральной недстаточности II степени также является показанием к коррекции. При разрыве папиллярной мышце или высоте кооптации ≥ 12 мм показано биопротезирование митрального клапана с сохранением подклапанного аппарата. Пациенты, которым проведены пластические операции на митральном клапане благодаря сохранению целостности фиброзного каркаса левого желудочка имеют лучшую выживаемость и долгосрочный прогноз. 5-летняя выживаемость после пластики митрального клапана по сравнению с его протезированием составляет 58-64% и 36-47% соответственно. По данным клиники Mayo 5-летняя смертность у пациентов с ишемической митральной недстаточности при медикаментозном лечении составила 62%, в то время как при хирургическом — 39%. Выживаемость пациентов имеет обратную пропорциональную зависимость от величины эффективного отверстия регургитации и объема регургитирующей струи. 5-летняя выживаемость у больных с площадью эффективного отверстия регургитации ≤20 мм2 и ≥ 20 мм2 составила 47% и 29%, а при объеме регургитации ≤30 мл и ≥ 30 мл 44% и 35% соответственно. В то же время, у больных с органической митральной недстаточностью площадь эффективного отверстия регургитации ≥40 мм2 является фактором риска, определяющим такую же выживаемость в отдаленном периоде. Если хирургическая коррекция митральной недстаточности выполнена прежде, чем миопатия перегрузки объемом достигает необратимой стадии, функция левого желудочка возвращается к норме. С другой стороны, задержка с операцией, даже при благоприятном течении послеоперационного периода приводит к сохранению признаков застойной сердечной недостаточности через 5, 10, и 14 лет после операции у 23%, 33%, и 37% пациентов. III/IV дооперационный функциональный класс NYHA является прогностическим признаком, определяющим долгосрочный прогноз выживаемости больных. Снижение фракции изгнания после митрального протезирования при митральной недстаточности является результатом послеоперационного увеличении постнагрузки. Активация нейрогуморальной системы может внести свой вклад в ухудшение состояния пациентов с сердечной недостаточностью, ограничивая вазодилатацию. Постоянство избыточной нейрогуморальной активации вероятно отражает неполное восстановление контрактильности левого желудочка после хирургического лечения.
Подготовка к операции
Подготовка к проведению пластики клапанов начинается сразу же после того, как кардиолог предположил необходимость данной операции. Алгоритм действий пациента в этом случае можно определить, исходя из следующих аспектов:
- Первое, что нужно сделать – это получить консультацию кардиохирурга, но явиться к нему на прием со свежими результатами УЗИ сердца и ЭКГ.
- В том случае, если кардиохирург подтвердит необходимость вмешательства на клапанах сердца, пациент должен определиться – будет ли он получать кардиохирургическое лечение бесплатно или за собственные средства.
- В случае бесплатной операции пациент должен отнести все медицинские документы (выписки из стационара, результаты обследования, направление кардиохирурга) в региональный отдел Минздрава, чтобы получить квоту.
- После получения квоты (иногда ждать приходится несколько месяцев) пациент должен пройти обследование, необходимое для проведения операции. Сюда относятся анализы крови на ВИЧ и вирусные гепатиты, анализ крови на свертываемость (ВСК, АЧТВ, МНО, протромбиновое время и индекс и др), общеклинические анализы (кровь, моча), ФЭГДС и некоторые другие.
- Когда у пациента на руках имеются направление в соответствующую клинику и результаты анализов, он должен позвонить в стационар, где выполняются подобные операции и узнать, в какое время ему следует госпитализироваться.
- После прибытия пациента в клинику его оформляют в кардиохирургическое отделение, где после осмотра врачей будет проводиться предоперационная подготовка.
- Накануне операции пациенту запрещается употреблять пищу (последний прием пищи не менее, чем за 8 часов до операции).
Предоперационная подготовка
У больных с признаками застойной сердечной недостаточности до операции необходима агрессивная мочегонная терапия и ограничение натрия. При мерцательной аритмии пациенты нуждаются в дигоксине, β-блокаторах, и антагонистах кальция для замедления сердечного ритма. Пациенты с острой митральной недстаточностью часто находятся в кардиогенном шоке, стабилизация состояния у них достигается с помощью инотропных средств, артериальных вазодилататоров, а также внутриаортальной баллонной контрпульсацией. Вазодилататоры снижают периферическое сосудистое сопротивление, и ускоряют ритм, уменьшая объем регургитации в левое предсердие.
Митральная комиссуротомия
При митральном стенозе до настоящего времени сохраняет актуальность операция митральной комиссуротомии. С момента первой вальвулотомии, проведенной Elliot Cutler в 1923 г, операция претерпела ряд модификаций. Возможность контроля положения дилататора в проекции митрального отверстия с помощью транспищеводной ЭхоКГ позволяет выполнять эту процедуру из миниинвазивного доступа. Для этого разрезом длиной 6 см в V межреберье выполняется левосторонняя торакотомия. После рассечения перикарда на верхушку левого желудочка накладывается матрацный шов на прокладках и через него вводится дилататор Дюбоста. Бранши дилататора под контролем транспищеводной ЭхоКГ проводятся в стенозированное отверстие и раскрываются до 2,5-3 см. Эффективность миниинвазивной комиссуротомии контролируется ЭхоКГ
Традиционная митральная комиссуротомия. 2-ЭхоКГ изображение положения дилататора при миниинвазивной комиссуротомии. 3-Доплер ЭхоКГ отсутствие регургитации Проведение открытых операций на митральном клапане осуществляется преимущественно через продольную срединную стернотомию. Аппарат искусственного кровообращения подключается по схеме полые вены – восходящая аорта. Проводится нормотермическая перфузия и антеградная, а при ишемической митральной недстаточности комбинированная — анте/ретроградная гипотермическая кардиоплегия. Оптимальным доступом к митральному клапану является разрез левого предсердия кзади от межпредсердной борозды.
Доступ к митральному клапану через левое предсердие. ВПВ, НПВ – верхняя полая и нижняя полые вены; ЛП и ПП – левое и правое предсердия. Возможно использование доступа через правое и крышу левого предсердия. Такой доступ способствует лучшей экспозиции митрального клапана, однако травма межпредсердной перегородки может привести к различным нарушениям ри src=»https://cardiolog.org/images/M_images/mpr3.jpg» class=»aligncenter» width=»486″ height=»169″[/img] Доступ к митральному клапану через правое, крышу левого предсердия и межпредсердную перегородку Миниинвазивная открытая коррекция митрального клапана осуществляется через правостороннюю переднебоковую торакотомию в V межреберье. Подключение АИК проводится стандартно непосредственно в ране или через бедренные сосуды с использованием катетерной техники по Сельдингеру.
Доступ к митральному клапану при миниинвазивной операции
Методика операции
Пластику проводят только в условиях стационара, в кабинете, специально оборудованном для операции. Если ее будут проводить с помощью эндоскопа, в помещении будут мониторы для наблюдения за процессом. Сначала больного доставляют на премедикацию, в вену вводят седативные и снотворные вещества. После погружения в сон начинается сама пластика.
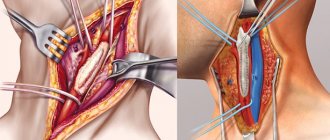
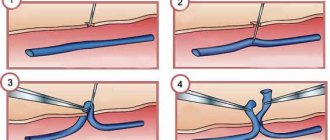
Хирург делает надрез на передней стенке груди, затем грудных костей. Послойно открывают доступ к сердцу. Подсоединяют аппарат искусственного кровообращения (АИК). Этот аппарат будет имитировать работу легких, насыщая кровь кислородом пока на сердце проводятся манипуляции. К камерам сердца подсоединяют трубочки от АИК, кровь будет поступать к нему, насыщаться кислородом и расходиться по организму. Затем хирург начинает основной этап работы, он будет зависеть от того, что конкретно произошло с клапаном.
При митральной недостаточности проводят так называемую аннулопластику. Пластическое кольцо устанавливают возле отверстия клапана, чтобы восстановить просвет и нормальный кровоток.
Створки могут соединить вручную – это шовная пластика. Если диагностирован стеноз, нужна комиссуротомия. Это ручное разделение сросшихся створок в клапане. Оперирование стеноза проводится и без подключения к АИК, проводится через небольшое отверстие между ребрами с левой стороны. Во время процедуры состояние оперируемого контролируется с помощью медицинского оборудования. Постоянно измеряется артериальное давление и дыхание. Когда все работы будут окончены, АИК отключают, хирург послойно зашивает места вскрытия. Наружные швы обрабатываются антисептиком, накладывается плотная повязка. Перед тем, как увезти пациента из операционной, еще раз проверяют его состояние.
В первые дни после операции за больным постоянно наблюдают доктора. В стационаре он остается еще на 5-7 дней, в зависимости от сложности операции и скорости реабилитации. В первые 1-2 суток показан постельный режим и диета.
Активность постепенно восстанавливается под наблюдением врача. Затем оперированного выписывают, назначают медикаменты для реабилитации и плановый осмотр у кардиолога и терапевта.
Несложные нарушения митрального клапана решают путем малоинвазивных методик. В груди делают несколько небольших надрезов, в один из которых помещают эндоскоп – устройство с микрокамерой. Хирург проводит операцию без полосного вскрытия, поэтому после таких манипуляций пациент быстрее проходит реабилитацию.
Протезирование митрального клапана
Операция должна проводиться без повреждения анатомических структур, окружающих митральное кольцо (огибающей ветви левой коронарной артерии, атриовентрикулярного узла, створок аортального клапана и ушка левого предсердия), расположение которых представлено на рисунке.
Локализация внутрисердечных структур вокруг кольца митрального клапана После визуальной оценки митрального клапана производится его иссечение с тщательной декальцификацией кольца. Хорды отсекаются на уровне головок папиллярных мышц для предотвращения возможного заклинивания ими створок механического протеза. Lillehei в 1964 впервые предположил о важности подклапаного аппарата как важном функциональном компоненте систолической и диастолической работы левого желудочка, способном поддерживать оптимальную геометрию желудочка. После иссечения хордального связочного аппарата, глобальная систолическая функция левого желудочка может снизиться на 33-46%, наоборот, после протезирования с полным или частичным сохранением подклапанных структур контрактильная способность желудочка улучшается. Вклад сохранения хорд, передней створки митрального клапана немного больше чем сохранения хорд задней створки. Пластика митрального клапана улучшает функцию желудочка за счет поддержания оптимальной эллипсоидной геометрии левого желудочка. У пациентов с митральным стенозом сохранение этих структур вероятно оказывает небольшой эффект на левого желудочка дисфункцию, но может препятствовать имплантации протеза достаточного диаметра. У больных с митральной недостаточностью такая процедура должна выполняться, особенно при наличии дооперационной левого желудочка недостаточности. При имплантации биопротеза створки нативного клапана, за исключением выраженного фиброза или кальциноза, не требуют резекции. При протезировании митрального клапана механическим протезом сохранение парусов митрального клапана может привести к заклиниванию створок протеза. Как правило, задняя створка нативного клапана не препятствует функции механического протеза и может быть сохранена полностью. Техника сохранения подклапанного аппарата различна и заключается в частичной резекции в первую очередь передней створки, а при необходимости и задней с последующей фиксацией их к фиброзному кольцу митрального клапана.
Техника сохранения подклапанных структур Для фиксации протезов используются швы 3\0 или 2\0 с тефлоновыми прокладками. Способ наложения швов зависит от вида имплантируемого протеза. Биологические клапаны фиксируются проведением швов со стороны желудочка (невыворачивающий или подкольцевой шов). При внедрении протеза в митральное кольцо необходимо следить за тем, чтобы ни один из швов не образовал петлю вокруг стойки протеза. Механические протезы фиксируются швами, накладываемыми со стороны предсердия. Такой способ предотвращает возможность заклинивания створок протеза мышечными тканями левого желудочка.
Техника наложения фиксирующих швов при имплантации био- (1) и механического (2) протезов Глубина проведения швов не должна превышать 2-3 мм, особенно в области задней части кольца, так как прорезывание швов влечет формирование расслаивающей аневризмы задней стенки левого желудочка. Указанное осложнение, проявляющееся массивным кровотечением вследствие разрыва желудочка, требует полного иссечения протеза и закрытия диссекции заплатой со стороны внутренней поверхности левого желудочка. Фиксация протеза непрерывным швом в настоящее время применяется редко в связи возможным полным отрывом протеза при развитии инфекции. При мерцательной аритмии до закрытия левого предсердия его ушко лигируется или ушивается изнутри для предотвращения тромбообразования. Левое предсердие зашивается нитью 3\0.
Протезы клапанов сердца – какие бывают?
С 70-хх годов прошлого столетия конфигурация протезов клапанов претерпела некоторые изменения. Одним из самых устаревших считаются клапаны на основе шариковых протезов.
Позднее начали применяться клапаны на основе шарнирных дисковых протезов.
Самыми современными считаются клапаны на основе двустворчатых шарнирных протезов, которые и применяются в настоящее время.
Кроме этого, у пациентов с повышенным риском тромбообразования используются модели, полученные из сердца свиньи – биологические протезы, или ксенотрансплантанты.
Недостатком механических протезов является высокая скорость образования тромбов на створках клапанов, что связано с высоким риском тромбоэмболии легочной артерии, ишемического инсульта, тромбоза бедренных артерий с возможной ампутацией конечности и т. д. В связи с этим, у лиц пожилого возраста (старше 65 лет) предпочтительнее проводить операцию по протезированию клапанов биологическим протезом. Также возможна операция с протезированием аортального клапана собственным клапаном легочной артерии с одномоментным протезированием последнего биологическим протезом.
Недостатком биологических протезов является высокий риск повторного развития бактериального воспаления на установленном свином клапане.
Срок службы клапанов при отсутствии осложнений составляет от 10 до 15 лет, при износе клапана возможно проведение повторной операции по его замене.
Сопутствующие операции
Аортокоронарное шунтирование наиболее частая процедура, выполняемая при коррекции митрального порока сердца, особенно ишемического генеза. Наложение дистальных анастомозов на задней и нижней поверхности сердца необходимо проводить до замены клапана с целью предотвращения травмы задней стенки левого желудочка при энуклеации сердца. Коррекция порока трехстворчатого клапана выполняется после окончания манипуляций на митральном клапане. Для этого используется дополнительный доступ через стенку правого предсердия, если оно не было вскрыто при доступе к митральному клапану. При необходимости коррекции сопутствующего аортального порока сердца последовательность действий заключается в следующем: вначале иссекается аортальный клапан, затем проводится коррекция митрального порока, имплантация аортального протеза осуществляется в последнюю очередь. Перед снятием зажима с аорты проводится тщательная профилактика воздушной эмболии через верхушку левого желудочка, восходящую аорту и дренаж левого предсердия с помощью нагрузки объемом и повышенной экскурсией легких. Послеоперационные аритмии — достаточно обычное явление. Медикаментозная коррекция осуществляется амиодароном, β-блокаторами, дигоксином. У больных с тахиформой мерцательной аритмии при отсутствии эффекта от терапии возможно выполнение кардиоверсии. Брадиаритмии требуют учащающей электокардиостимуляции. Антикоагулянтная терапия показана всем пациентам, с механическим или биологическими клапанами. Варфарин назначается на второй послеоперационный день под контролем международного нормализованного отношения (МНО), которое должно составлять 2.5-3.5. Пациентам, с биопротезами и синусовым терапия продолжается 6-12 недель, у больных с мерцательной аритмией и механическими протезами – пожизненно.
Как проходит операция?
Предоперационная подготовка сводится к назначению седативных и снотворных препаратов. Операция проводится под общим наркозом в этот же или на следующий день после госпитализации с применением аппарата искусственного кровообращения, выполняющего функции перекачивания крови по организму во время манипуляций.
После погружения пациента в глубокий сон выполняется срединная стернотомия – продольное рассечение кожи и грудины. Далее выполняют разрез левого предсердия при протезировании митрального клапана и стенки аорты при протезировании аортального клапана. После этого фиксируют кольцо протеза непрерывными швами и ушивают рассеченную часть сердца.
После установки протеза обязательно накладывают электроды для временной электрокардиостимуляции, и ушивают операционную рану. Для сращения краев грудины накладывают проволочные швы.
В раннем постоперационном периоде пациент находится в отделении интенсивной терапии с проведением искусственной вентиляции легких, прекращение которой возможно лишь при полной стабилизации пациента и восстановлении самостоятельного дыхания.
Время операции составляет от трех до шести часов, а время пребывания в стационаре определяется общим состоянием пациента и составляет от двух до четырех недель.
Кроме операций на открытом сердце в настоящее время возможно проведение малоинвазивных операций, в частности, с мини-доступом из межреберного разреза справа или слева без рассечения грудины, а также с проведением эндоваскулярного вмешательства.
малоинвазивная замена аортального клапана
Последнее применяется только при протезировании аортального клапана и проводится путем внедрения биологического протеза через бедренную вену в правое, а затем и в левое предсердие с дальнейшим расположением в аорте.
Эндоваскулярное протезирование сердечного клапана в первую очередьпредпочтительно для лиц, операция на открытом сердце которым противопоказана.
Видео: репортаж об операции по протезированию клапана
Пластика митрального клапана
A. Carpentier в 1983 теоретически обосновал и впервые осуществил пластические операции на митральном клапане. Он предложил три основных типа коррекции: I тип – ремоделирование кольца митрального клапана с помощью имплантации жесткого или гибкого пластического кольца, обеспечивающего восстановление его нормальной площади и формы; II тип – устранение избыточной подвижности створок путем резекции соответствующего сегмента створок, укорочения и транслокации (с задней на переднюю створку) хорд митрального клапана; III тип – восстановление подвижности хорд и створок (фенестрация первичных хорд и папиллярных мышц, резекция вторичных хорд). Для упрощения понимания выполнения пластических процедур на митральном клапане A. Carpentier предложил хирургическую анатомическую классификацию митрального клапана: передняя створка делится на три порции (АI, A2, A3) задняя створка — также на три порции (РI, Р2, Р3). С.Duran (1994) разделяет переднюю створку на две порции (АI, A2), заднюю створка на три порции (РI, РМ, Р2) и выделил комиссуральные порции (CI, C2)
Хирургическая анатомия митрального клапана. 1 — по A. Carpentier, 2 – по С.Duran
Аннулопластика
Обычно дилатация кольца митрального клапана происходит за счет задней его части, так как передняя часть кольца связана с жесткой структурой – межжелудочковой перегородкой. Ревизия митрального клапана позволяет определить возможность выполнения пластической операции: створки должны быть достаточно подвижны без выраженного пролабирования. Для выбора размеров кольца используется специальное калибровочное устройство (шаблон), позволяющее на основании измерения длины основания передней створки митрального клапана определить необходимый размер пластического кольца. В последующем по всему периметру кольца клапана и параллельно ему накладываются матрацные швы на глубину, достаточной для захвата фиброзного кольца. При этом необходимо избегать повреждения структур, расположенных в непосредственном контакте с кольцом митрального клапана. Используются различные типы колец: жесткие, гибкие, полные или неполные. Применение жестких колец обязательно при митральной недстаточности ишемического генеза, особенно при ишемической кардиомиопатии, так как жесткая структура более надежна в отделенном послеоперационном периоде. С этой же целью для пластики при ишемической митральной недстаточности в последнее время чаще используются кольца небольшого (№26-28) размера (гиперкоррекция). Фиксация кольца проводится согласно меткам, разделяющим его в соответствии с нормальным анатомическим отношением длины основания передней (1\3) и задней (2\3) створок митрального клапана.
Техника аннулопластики на жестком кольце: 1 – определение размера кольца; 2 – наложение швов по периметру митрального клапана; 3 – фиксация кольца Для аннулопластики возможно использование неполных колец (жестких или гибких) или полоски биологического или синтетического материала длиной 46-52 мм с фиксацией по задней 2\3 окружности митрального клапана. Матрацные швы проводятся с захватом фиброзного кольца и на 1\2 перекрывая друг друга, что обеспечивает дополнительную прочность фиксации.
Техника аннулопластики на полукольце: 1,2 – схема проведения швов; 3,4 – фиксация полукольца На завершающем этапе обязательно проводится контроль герметичности клапана с помощью нагнетания физиологического раствора под давлением в полость левого желудочка. Выявление во время проведения пробы значительной регургитации требует ревизии подклапанных структур, так как регургитация является следствием неполной кооптации створок при пролапсе одной из них.
Проведение гидравлической пробы герметичности клапана Возможно наложение дополнительного шва по О.Alfieri в месте регургитации. При этом необходимо помнить, что такой способ может привести к стенозу атриовентрикулярного отверстия если кольцо для пластики выбрано небольшого размера (№ 26-28). Неудовлетворенность результатами пластики является показанием к его протезированию уже на этом этапе операции. Дополнительный контроль эффективности пластической процедуры осуществляется с помощью транспищеводной ЭхоКГ после восстановления сердечной деятельности.
Стоимость операции
В большинстве случаев операция по замене клапанов сердца проводится бесплатно, благодаря квотам системы здравоохранения РФ по системе ОМС. Тем не менее, если по каким-то причинам получить квоту не представляется возможным, всегда есть вариант проведения операции за собственный счет.
Стоимость самой операции, протеза и реабилитации в раннем постоперационном периоде составляет от 90 до 300 тысяч рублей, причем цена тем выше, чем сложнее операция, например, одномоментная замена аортального клапана и клапана легочной артерии выше, чем одного из них.
Операции по протезированию сердечного клапана проводятся во всех крупных городах России, и сейчас такие вмешательства не являются редкими или недоступными для населения.
Пластика «край в край»
О.Alfieri с соавт. (2001) предложил метод ликвидации пролапса передней створки митрального клапана с помощью шва, прикрепляющего пролабирующую часть передней к неизмененной задней створке (рис.). Такой маневр формирует двухпросветное атриовентрикулярное отверстие, ограничивает подвижность передней створки и обеспечивает герметичность клапана. В последующем шов О.Alfieri начали использовать как дополнение для создания лучшей компетентности МК при неадекватности других пластических процедур на митральном клапане .
Техника выполнения пластики «край в край» по О.Alfieri
Плюсы и минусы операции
Оперативное вмешательство на митральном клапане проводится двумя путями.
- Протезирование и наложение швов при дилатации клапанного кольца.
- Пластика створок при неполной их работе.
- Коррекция при ограниченной подвижности створок.
Хирургическое вмешательство любого вида практически не имеет негативных последствий. Главная опасность состоит в осложнениях после операции, проводимой на открытом сердце. Однако данный риск сведен к десятым долям процента.
А вот преимуществ у операции очень много. К ним относится:
- практически нулевая возможность возникновения тромбоэмболических или инфекционных осложнений;
- практически стопроцентное выздоровление и выживаемость пациентов;
- ненадобность в пожизненном приеме антитромбоцитарных препаратов и антикоагулянтов;
- пропадание симптомов хронических заболеваний сердца;
- увеличение продолжительности жизни.
Как происходит замена клапанного аппарата
Резекция створок
Манипуляция проводится в основном на задней створке, так как она наиболее часто пролабирует при миксоматозной дегенерации клапана. Во время ЭхоКГ и при интраоперационной ревизии митрального клапана выявляется пролабирующая часть створки (наиболее часто это порция Р2 – РМ). Проводится ее квадриангулярная резекция вместе с удлиненными или разорванными хордами. Образовавшийся промежуток в кольце закрывается 1 или 2 швами на прокладках. Пликация кольца наиболее важный технический момент операции, так как он не только должен надежно обеспечить сближение резецированных частей створки, но и не привести к деформации a.circumflexa. При связывании кольцевых плицирующих швов необходимо следить, чтобы края створки не были излишне натянутыми. Створка сшивается непрерывным швом нитью 5\0. Митральное кольцо после квадриангулярной резекции обязательно укрепляется жестким или мягким корригирующим кольцом.
Квадриангулярная резекция задней створки митрального клапана Скользящая резекция задней створки митрального клапана была предложена А.Carpentier для предотвращения синдрома обструкции выходного тракта левого желудочка, вызванного передним систолическим движением передней створки митрального клапана. Указанный синдром развивается у 5-10% пациентов после квадриангулярной резекции задней створки. Он обусловлен избыточным объемом тканей парусов створок. После резекции задней створки и имплантации кольца линия кооптации перемещается вперед, вследствие чего длинная передняя створка суживает пути оттока из левого желудочка. Чаще синдром развивается после имплантации жестких корригирующих колец. Синдром обструкции выходного тракта левого желудочка провоцируется гиповолемией, вазодилатацией и применением инотрорпных препаратов. В неосложненных случаях нагрузка объемом, увеличение постнагрузки и отмена инотропных препаратов достаточна, чтобы уменьшить или устранить гемодинамические последствия этого синдрома, который со временем подвергается регрессии. Лучшей стратегией у больных с потенциально возможным развитием синдрома обструкции левого желудочка является дополнение квадриангулярной резекции выполнением скользящей резекции задней створки. У больных с избыточной тканью створок (высота задней створки больше 1,5 см) целью выполнения скользящей резекции задней створки является уменьшение ее высоты для того, чтобы переместить линию кооптации створок кзади. После квадриангулярной резекции основание задней створки отделяется от кольца на расстояние 1,5-2 см в обе стороны от места резекции. На кольцо митрального клапана накладываются плицицирующие швы, после чего створка пришивается к редуцированной задней части кольца митрального клапана нитью 4\0. Операция дополняется имплантацией корригирующего кольца. Эта процедура фактически устраняет риск синдрома обструкции выходного тракта левого желудочка у больных с дегенеративными заболеваниями митрального клапана.
Техника выполнения скользящей резекции задней створки. 1- стрелкой указано место обструкции выходного тракта левого желудочка; 2,3,4 — этапы операции При болезни Барлоу часто развивается буллезная деформация и пролапс не только задней, но и передней створки митрального клапана. В этой ситуации одновременно с квадриангулярной резекцией задней створки проводится триангулярная резекция передней створки митрального клапана с последующим сшиванием краев непрерывным швом нитью 5\0. Неотъемлемым элементом операции является укрепление созданной конструкции мягким или жестким кольцом.
Резекция передней (триангулярная) и задней (квадриангулярная) створок митрального клапана У пациентов с кальцинозом митрального кольца необходима декальцификация для облегчения имплантации корригирующего кольца. Чтобы облегчать дебридмент задняя створка может быть отделена от кольца как при скользящей резекции. После удаления кальцинатов при угрозе формирования расслаивающей аневризмы левого желудочка, участок, где проводился дебридмент укрывается перикардиальной заплатой, к которой пришиваются основания створок митрального клапана.
Операции на хордах и папиллярных мышцах митрального клапана
Операции на хордах и папиллярных мышцах митрального клапана используются, как правило, при пролапсе передней створки. Наиболее часто используемыми видами операций являются укорочение, транслокация и создание искусственных хорд. Методы укорочения хорд впервые предложены А.Carpentier для коррекции пролапса передней створки митрального клапана. Патологически удлиненные хорды укорачиваются, подворачивая их в предварительно рассеченную папиллярную мышцу, или фиксацией избыточной части хорд к краю передней створки митрального клапана. Долговечность этих методов вызывает сомнения, так как в отдаленном периоде существует возможность разрыва укороченных хорд.
Техника укорочения хорд Транслокация хорд заключается в перемещении нормальных по длине хорд задней створки к пролабирующему участку передней створки. Для этого проводится квадриангулярная резекция части задней и фиксации к пролабирующей части передней створки митрального клапана. Преимущество для этой процедуры состоит в том, что точное измерение длины перемещаемых хорд является ненужным, так как они всегда имеют естественную длину, обеспечивающую нормальную кооптацию створок. Дефект в задней створке восстанавливается по описанной выше методике.
Техника транслокации хорд задней на переднюю створку митрального клапана Создание искусственных хорд также используется для исправления пролабирования передней створки митрального клапана. Для этого используется нить из политетрафторэтилена (4\0-5\0), обладающая достаточной прочностью, обеспечивающей приемлемую долговечность. Неохорды проводятся через головку папиллярной мышцы и свободный край передней створки митрального клапана. Длина тщательно измеряется для создания хорошей кооптации створок .
Создание искусственных хорд
Операция реконструкции клапанов сердца. Памятка больному
Операция пластики (реконструкции) клапанов сердца является распространенной процедурой, выполняемой с целью восстановления здоровья людей, страдающих недостаточностью или сужением клапанов сердца. Обычно её выполняют больным, которым не помогла лекарственная терапия или ухудшение состояния требует проведения операции по жизненным показаниям.
Что такое порок клапана сердца?
У человека четыре клапана сердца. Каждый в отдельности или в комбинации может пропускать кровь назад (недостаточность) или быть суженным и не пропускать кровь в достаточном количестве (стеноз). Если этот порок возник в течение жизни, то он является приобретённым, а если до рождения (неважно, когда после рождения он был обнаружен), то речь идёт о врождённом пороке. Приобретённые пороки часто возникают как следствие ревматизма. Двухстворчатый аортальный клапан (встречается у 1-2% населения, обычно он трёхстворчатый) быстрее изнашивается и кальцифицируется в 50 – 60 лет. Также часто наблюдается возрастная кальцификация клапанов (чаще аортального или митрального) или их недостаточность.
Что такое операция?
В большинстве случаев при недостаточности митрального и в некоторых случаях недостаточности аортального клапана можно провести пластику (реконструкцию) клапана, при стенозе в большинстве случаев проводится замена клапана. В распоряжении хирурга есть механические и биологические клапаны. При имплантации механического клапана, который работает всю жизнь без замены, необходимо пожизненное разжижение крови специальным медикаментом, а биологический клапан не требует дополнительных медикаментов, но подвержен дегенерации (разрушению), которая наступает через 10 – 20 лет в зависимости от возраста больного на момент операции. В этом случае требуется повторная операция по замене клапана.
Для чего проводится операция
Целью операции на клапане является нормализация кровотока в сердце и избежание дополнительной нагрузки на сердце. Основной стратегической задачей, решаемой хирургами, является, по возможности, сохранение собственного клапана.
Такая операция обеспечивает снижение потребности в медикаментах и улучшает физическую выносливость, длительность и качество жизни.
Когда происходит госпитализация?
Обычно больного госпитализируют за один день до операции. Этого вполне достаточно для полноценного обследования до операции. В это же время Вы получите инструкции о том, как следует очищать легкие от слизи, Вас научат разным методикам откашливания и упражнениям для глубокого дыхания. Вы сможете познакомиться с хирургом, кардиологом и анестезиологом, которые будут заботиться о Вас во время и после операции.
Нормально ли испытывать страх и волнение перед операцией?
Это совершенно нормальное состояние. Ваше волнение уменьшится, если Вы осознаете необходимость и своевременность данной операции. Поговорите с врачами, задайте все интересующие Вас вопросы. В случае необходимости они дадут Вам легкое успокоительное.
Что происходит за день до операции?
За день до операции Вас посетит хирург, чтобы обсудить с Вами детали предстоящей операции и ответить на все Ваши вопросы. Анестезиолог обследует Вас, расскажет о том, как будут сохраняться жизненно важные функции организма во время операции. Он также задаст Вам вопросы относительно Вашего здоровья, ранее перенесенных операций и Вашей чувствительности к некоторым медикаментам, которые могут применяться во время операции. После лёгкого обеда медсестра (или медбрат) проведет подготовительные процедуры, побреет Вас и даст слабительное.
Что происходит в день операции?
До того, как Вас отвезут в операционную, отдайте свои личные вещи (очки, зубные протезы, часы, украшения и контактные линзы) членам семьи или медсестре. Примерно за час до операции Вам дадут лекарство, которое значительно снизит тревогу и создаст сонливое состояние. Как только Вы окажетесь в операционной, анестезиолог введет Вам анестезирующие препараты, чтобы Вы крепко спали и не чувствовали боли во время операции.
Что происходит сразу после операции?
Когда операция закончится, Вас перевезут в отделение интенсивной терапии. Там Вы проснётесь. Вполне вероятно, что проснувшись, Вы не сразу сможете двигать руками и ногами. Не исключено, что неосложнённый ход операции и хорошее состояние сразу после нее позволят врачам разбудить Вас уже в операционной. Первое время после пробуждения Вы не будете чувствовать своих конечностей и вряд ли будете властны над их движениями. В этом нет ничего необычного, это нормальное следствие анестезии. Через небольшой промежуток времени чувствительность и координация движений восстановится.
Сколько продолжается операция?
Операция обычно продолжается от 3 до 6 часов. Продолжительность операции зависит от её сложности и индивидуальных особенностей пациента. Поэтому невозможно заранее точно сказать, сколько времени продлится та или иная операция. Закономерно, чем больше клапанов нужно оперировать, тем дольше длится операция.
Где будут сделаны разрезы?
Разрез, обеспечивающий доступ к сердцу, будет выполнен по середине грудной клетки, т.е. он пройдёт по средней линии грудины. Иногда операция на митральном или трикуспидальном клапане проводится через правый боковой доступ.
Почему к телу будут прикреплены трубочки и провода?
К различным частям Вашего тела будут прикреплены провода и трубки, которые помогут Вам быстро и легко оправиться после операции. Маленькие трубочки (их называют катетерами) будут введены в сосуды на Ваших руках, шее или бедре. Катетеры используются для внутривенного введения лекарств, жидкостей, взятия крови для анализа, постоянного наблюдения за кровяным давлением. Их постановка и использование не будут сопряжены для Вас с какими-либо болевыми ощущениями. Кроме катетеров, одна или несколько трубочек будут введены в полость Вашей грудной клетки. Они помогут отсасывать жидкость, которая скапливается там после операции.
Электроды, присоединённые одним концом к монитору у вашей кровати, а другим к Вашему телу, помогут медперсоналу следить за ритмом и частотой сокращений Вашего сердца по данным ЭКГ. Кроме того, к нижней части грудной клетки могут быть прикреплены тоненькие провода, с помощью которых в случае необходимости будет производиться стимуляция сердца. Наконец, когда Вы проснётесь после операции, у Вас во рту будет специальная дыхательная (зндотрахеальная) трубка. Боли она не причинит, но разговаривать Вы не сможете.
Медсестра покажет Вам, каким образом Вы сможете обращаться к окружающим, если Вам это потребуется. Когда Вы сможете дышать самостоятельно, дыхательную трубку удалят. Обычно это происходит в течение первых суток после операции. Не исключено, что дыхательную трубку удалят уже в операционной после Вашего пробуждения, что облегчит и уменьшит период Вашего нахождения в палате интенсивной терапии.
Есть ли что-нибудь необычное в отделении интенсивной терапии?
Несомненно, что обстановка в отделении интенсивной терапии покажется Вам немного необычной. Во-первых, не так-то просто следить за временем в помещении, в котором постоянно горит свет, а персонал все время занят какой-то деятельностью. Во вторых, в Вашем организме останутся следовые эффекты от препаратов, введенных в момент операции, которые обеспечивали полноценный наркоз. Нельзя скидывать со счетов и состояние эйфории, вызванной осознанием того, что такая сложная операция для Вас уже позади. В этих условиях Ваши ощущения могут Вас обмануть.
Вы можете почувствовать себя дезориентированными и сбитым с толку. Ощущение дезориентации может усугубиться воздействием обезболивающих препаратов. Именно поэтому вполне вероятно, что некоторое время ваши руки будут фиксированы, чтобы Вы ненароком не навредили процессу Вашей послеоперационной реабилитации. Чувство растерянности и дезориентации, которое появится у Вас, будет временным.
Ничего серьёзного не произойдет, все проблемы разрешатся в течение одного или двух дней, после чего Вас переведут в более спокойную палату. Как только Вы сможете нормально отдыхать, у Вас восстановится ясность мыслей, чередование сна и бодрствования снова станет нормальным.
Нормально ли повышение температуры?
У всех больных после операции повышается температура – это совершенно нормальное явление. Иногда из-за повышения температуры Вы будете обильно потеть ночью или даже днем. Температура может держаться в течение трёх или четырёх дней после операции.
Что можно сделать, чтобы ускорить выздоровление?
В ранний послеоперационный период от Вас потребуется строгого соблюдения ряда рекомендаций. Во-первых, о любых изменения вашего самочувствия в худшую сторону Вы должны немедленно известить дежурную медсестру. Во-вторых, Вы должны самостоятельно или с помощью ухаживающих вести четкий контроль потребляемой и выделяемой вами жидкости, делая записи, которые необходимы Вашему лечащему доктору. В-третьих, от Вас потребуются определенные усилия и постоянные упражнения со специальным аппаратом, направленные на восстановление нормального дыхания и профилактику послеоперационного воспаления лёгких.
Для усиления эффекта дыхательных упражнений Вам порекомендуют каждый час упражняться с аппаратом «Трифлоу». Кроме этого для стимуляции откашливания медицинский персонал будет делать вам массирующие движения над поверхностью легких с элементами постукивания. Этот приём создаёт внутреннюю вибрацию, которая усиливает выделение секрета в лёгких и облегчает откашливание. Многие больные боятся кашлять после операции, считая, что это им повредит или замедлит заживление раны.
Такой опасности нет, наоборот, откашливание очень важно для Вашей реабилитации после операции. Некоторым больным легче кашлять, если они прижимают к груди ладони рук или специальный валик. Необходимо проконсультироваться с вашим хирургом о сроках, когда Вам можно будет ложиться на бок.
Когда можно начинать есть?
Вы сможете глотать жидкость через час после того, как из Вашего горла вынут дыхательную трубку. Как быстро после этого Вы сможете перейти на протертую пищу, а затем и к нормальной диете, предсказать трудно: у всех больных это происходит по-разному и зависит от индивидуальных особенностей – обычно это происходит на первый или второй день после операции. Наиболее полные рекомендации Вы сможете получить у вашего лечащего врача.
Какой вид активности обычно предписывается больным?
В каждом конкретном случае уровень рекомендуемой активности будет индивидуальным. На второй – третий день после операции Вам разрешат только сидеть на стуле или ходить по комнате. Позже Вам позволят выходить из палаты. По мере приближения дня выписки Вам порекомендуют ходить по лестнице или долго гулять по коридору. Сразу же после операции у Вас не будет сил умыться самому, но уже через полторы – две недели больным разрешают принять душ и вымыть голову.
В каком положении предпочтительней находиться в постели?
Первое время надо лежать на спине. Но если Вы будете долгое время неподвижно лежать на спине, в ваших легких может скапливаться секрет, поэтому уже на первый день после операции Вас несколько раз посадят на край кровати, а на второй день в кресло утром и вечером. Дальнейшая активность зависит от Вашего состояния, а на третий день Вам разрешат пойти в туалет.
Будет ли мне больно после операции?
Большинство больных жалуются на неприятные ощущения, но сильных болевых ощущений Вам помогут избежать с помощью современных обезболивающих препаратов. Неприятные ощущения вызываются разрезом и мышечными болями. Вам будет легче, если Вы подберёте себе удобное положение и будете настойчивы в активизации своего состояния. Боль после операции не обязательное состояние и ни в коем случае не должна препятствовать Вашей активности и восстановлению. Но если Вы почувствуете сильную боль, сообщите врачу или среднему медперсоналу, и Вам будет сделано адекватное обезболивание.
Как будет происходить заживление раны?
Вскоре после операции с разреза на Вашей груди снимут повязку. Воздух будет способствовать подсыханию и заживлению послеоперационной раны. Вначале Вам будут промывать швы антисептическими растворами и делать перевязки. Где-то на 10 – 12 сутки при благополучном заживлении швы будут сняты, а также будет удален страховочный электрод.
Позднее можно будет аккуратно промыть область разрезов водой с мылом. Не следует забывать что, полноценное сращение грудины будет достигнуто через несколько месяцев, поэтому Вам надо будет обсудить со своим лечащим врачом, когда Вам можно будет наращивать нагрузку на плечевой пояс.
Как долго я буду находиться в больнице?
Обычно после операции по замене клапанов сердца больные проводят в клинике две – три недели. Но сроки вашего пребывания могут варьироваться. Как правило, это связано с профилактикой сопутствующих заболеваний, а так как данная операция потребует затрат больших усилий всего организма больного, это может спровоцировать обострение хронических болезней. Постепенно Вы заметите улучшение общего состояния и прилив сил.
Как я буду себя чувствовать при выписки из больницы?
Довольно часто больные чувствуют при выписке страх и растерянность. Иногда это происходит потому, что они боятся покинуть больницу, где чувствовали себя в безопасности под присмотром опытных врачей. Они думают, что возвращение домой сопряжено для них с риском. Вы должны помнить, что врач не выпишет Вас из клиники до тех пор, пока не будет уверен в стабилизации Вашего состояния и в том, что дальнейшее выздоровление будет проходить в домашних или санаторных условиях.
Будут ли у меня проблемы с поездкой домой?
Обычно больных отвозят домой их родственники. Если Вам предстоит поездка на автобусе, поезде или в самолёте, проинформируйте Вашего лечащего врача, и он Вам даст полноценные рекомендации для каждого из этих случаев.
Нужна ли мне специальная диета?
Врач объяснит Вам, как следует питаться, чтобы снизить риск развития заболеваний сердца и сосудов. Очень важно сократить количество потребляемой соли и насыщенных жиров, которых больше всего в животных жирах. Не думайте, что после перенесённой операции у Вас не будет никаких проблем связанных с сердцем. Если Вы не внесете существенных изменений в свой рацион питания и образ жизни (отказ от курения, занятия оздоровительной гимнастикой), риск развития сердечного заболевания останется очень высоким. Помимо соблюдения определённых правил при выборе продуктов питания следите и за своим весом. Умеренность и здравый смысл – вот чем следует руководствоваться при выборе еды и питья.
Как быть с курением?
Вам нельзя курить. За последнее десятилетие накоплен убедительнейший материал, свидетельствующий о вреде, наносимом курением сердцу, легким и другим органам. Курение – это та причина смерти, которой легче всего избежать. Следует помнить, что курение может стать причиной смерти не только от болезней сердца. но и от рака. Даже самым здоровым людям не рекомендуется курить. Еще меньше поводов тянуться за сигаретой у тех, кто подвержен риску коронарной болезни. Если Вы курите – БРОСАЙТЕ!!!
Как чувствуют себя больные, вернувшись домой?
Вполне нормально, что после выписки Вы будете чувствовать себя ослабленными. Хотя Вы можете приписывать эту слабость операции на сердце или сердечному заболеванию, на самом деле все дело в ослабленности Ваших отвыкших от работы мышцах, особенно крупных. Известно, что если уложить даже молодого человека в постель на неделю, он потеряет примерно 15 % своей мышечной силы.
Поэтому нет ничего удивительного в том, что больной более старшего возраста, пролежавший в больнице две недели или больше, быстро устает и чувствует себя слабым, когда возвращается домой и пытается вернуться к нормальным обязанностям. Лучшим способом восстановления мышечной силы являются упражнения. После операции особенно эффективны прогулки пешком, но старайтесь не переусердствовать. Основным критерием дозированных нагрузок служит частота пульса, он не должен превышать в начальном периоде 120 ударов в минуту при нагрузках.
В случае, если показатель вашего пульса по каким-то причинам превысил данное число, Вы должны сменить темп, сесть и дать организму передышку. Помимо чисто физического воздействия возвращение домой может подействовать на Вас и психологически. Нередко пациенты жалуются на депрессию. Эти ощущения могут быть вызваны эмоциональной разрядкой после операции. Больным иногда кажется, что их выздоровление идёт слишком медленно. Они могут испытывать тоску, им кажется, что время остановилось. Если Вам покажется, что Вы впадаете в депрессию, лучше всего будет обсудить это состояние с Вашим супругом, родственниками, близкими друзьями, психологом или с врачом.
Какие лекарства мне принимать?
Вы должны принимать только те лекарства, которые выпишет Ваш лечащий врач. Не принимайте те лекарства, которые принимали до операции, если только их не пропишут. Не принимайте лекарства, которые продаются без рецепта, без согласования с вашим лечащим врачом. В случае имплантации механического клапана Вам нужно будет всю жизнь принимать медикамент, разжижающий кровь.
Кроме этого, Вам регулярно надо будет контролировать свёртываемость крови (МНО) с помощью специального прибора, который можно приобрести в Берлине. Необходимо научиться им пользоваться еще до отъезда домой. Более подробную информацию Вы можете получить у Вашего лечащего врача. В случае приёма медикамента разжижающего кровь (варфарин или кумадин), проведение плановых операций должно сопровождаться переводом на гепарин за неделю до операции. Спустя 10 дней после операции можно снова начать принимать медикамент, разжижающий кровь.
Пожалуйста, не забывайте о профилактическом приёме антибиотиков при инвазивных обследованиях, посещениях стоматолога или операциях для предотвращения эндокардита.
В каких случаях мне нужно обращаться к врачу?
Свяжитесь с Вашим врачом при появлении признаков инфекции, локальной или общей (покраснении послеоперационного рубца, выделениях из него, температуре, ознобе), усилении утомляемости, одышке, отеках, избыточной прибавке веса, изменении частоты ритма сокращений сердца или каких-то других признаках или симптомах, которые покажутся Вам опасными.
Скоро ли я смогу вернуться на работу?
Больные, выполнявшие сидячую работу, могут возобновить её в среднем через шесть недель после выписки. Тем, кто занят на тяжёлой физической работе, приходится ждать дольше.
Как мне нужно вести себя дома?
Вы должны придерживаться следующих правил:
- Вставать по утрам в привычное время.
- Купаться или принимать душ по мере надобности.
- Всегда переодеваться в другую одежду, не ходить весь день по дому в ночной одежде. Вы должны думать о себе как о здоровом и активном человеке, а не как о тяжело больном.
- После периодов активности, после завтрака и обеда следует полежать и отдохнуть. Периоды отдыха после повышенной активности очень полезны, поэтому, прогулявшись утром (на несколько кварталов от дома), вернитесь и немного поспите.
Особенно полезна для Вас ходьба, которая ускорит Ваше выздоровление. Помимо пеших прогулок, у Вас не должно быть проблем с выполнением работы по дому. Вы можете ходить в театр, ресторан, в магазины, посещать друзей, ездить на машине и подниматься по лестницам. В некоторых случаях врач может прописать Вам более строгий график постепенного увеличения нагрузки, который будет частью Вашего общего реабилитационного процесса. Следуя такой программе, через несколько недель после операции Вы сможете проходить по 2 – 3 км в день.
Обычно для таких прогулок нужно выходить на улицу, но если будет очень холодно или слишком жарко, попробуйте набрать нужные километры в закрытом помещении. Экстремальная температура окружающей среды приводит к тому, что организм затрачивает больше усилий для выполнения той же работы. Будет неразумным перегружать свой организм длинными прогулками, если стоит очень холодная или жаркая погода.
Когда я смогу жить половой жизнью?
Вы сможете возобновить половую жизнь, когда Вам этого захочется. Но следует учитывать что полноценное сращение грудины будет достигнуто через 3 – 4 месяца, поэтому в сексе предпочтительны позиции, максимально снижающие нагрузку на грудину (например, партнер сверху). Если возникнут какие-то проблемы, следует обратиться к врачу.
Когда я смогу управлять машиной?
Вы сможете управлять автомобилем, как только Ваше физическое состояние позволит Вам сделать это. Обычно лучше подождать несколько недель после выписки. Но если вождение автомобиля является Вашей профессией, то обсудите с Вашим лечащим врачом сроки вашего восстановительного периода, так как в процессе управления машиной грудина испытывает определенные нагрузки в момент поворота руля.
Когда мне следует снова посетить врача?
Насколько часто Вы будете посещать врача после операции, зависит от Вашего состояния и от рекомендаций врача. Обычно больным назначают дату последующей консультации при выписке. Когда Вы вернетесь домой из клиники, Вам нужно будет договориться о посещении своего домашнего врача или участкового кардиолога по месту жительства.
Нужно ли мне менять образ жизни?
Как правило, операция позволяет больным вернуться к нормальному образу жизни. Цель операции состоит в возвращении на работу или, если Вы уже на пенсии, к полноценной жизни. После операции у Вас может появиться желание что-то изменить в вашем образе жизни. Разумным будет отказаться от курения, чтобы снизить риск развития сердечного приступа. Бросьте курить, постоянно контролируйте уровень кровяного давления, следите за своим весом, сократите потребление соли, насыщенных жиров – все это поможет Вам надолго сохранить здоровье и избежать новых проблем.
Некоторые врачи рекомендуют своим больным работать в течение строго ограниченного времени. Если Вы постоянно будете думать о том, что Вам может не хватить времени на завершение работы, Вы постоянно будете оказываться в ситуациях, способствующих стрессу и росту раздражительности, что может довести Вас до сердечного приступа.
Иногда можно уменьшить ощущение нехватки времени, сознательно замедлив темп работы или постаравшись не придавать этой проблеме большого значения. Если Вы понимаете, что та или иная ситуация может вызвать у Вас раздражение, постарайтесь избежать ее или, если это возможно, развейте свои опасения, обсудив проблему с людьми, имеющими к ней отдаленное отношение.
Что ждет меня в будущем?
По мере того, как Вы будете поправляться после операции, Вы сможете в полной мере оценить ее благотворное влияние. Вы увидите, что требуется всё меньшее количество лекарств, может быть, Вы сможете вообще отказаться от их приема, а физическая нагрузка будет все меньше утомлять Вас. Качество Вашей жизни несомненно улучшится.
В памятке частично использованы материалы Виталия Милёхина, г. Москва.
Версия для печати
Сотрудник Центра д-р медицины, приват-доцент, старший врач-кардиохирург Евгений Потапов оперативно ответит на Ваши вопросы и обсудит план Вашего лечения с директором.
Для получения консультации Вы можете позвонить по телефонам: +49 30 45932065 или +49 1621034983 или послать запрос, заполнив форму.
Транслокация папиллярной мышцы
При ишемической митральной недстаточности регургитация обусловлена смещением задней папиллярной мышцы в сторону верхушки левого желудочка, что ухудшает кооптацию створок митрального клапана. В этой связи перемещение задней папиллярной мышцы ближе к кольцу митрального клапана снижает натяжение задней створки и улучшает кооптацию. Техника выполнение этой процедуры заключается в наложении тракционного шва через папиллярную мышцу и фиксации его к задней части фиброзного кольца митрального клапана.
Техника транслокации задней папиллярной мышцы
Восстановление подвижности створок и хорд
Ограничение движения створок вызвано, фиброзным утолщением подклапанного аппарата, самих створок, сращения комиссур и кальцинозом. У большинства больных при выраженных изменениях указанных структур необходимо протезирование клапана, но у части пациентов с ограниченным кальцинозом створок и фиброзом подклапанных структур возможно выполнение открытой комиссуротомии. Рассечение сращенных створок по комиссурам должно заканчиваться на 2 мм от кольца, так как более обширная комиссуротомия может привести к митральной недостаточности. Дополнительно для увеличения подвижности створок проводится фенестрация первичных хорд и папиллярных мышц, а также резекция вторичных хорд.
Фенестрация первичных хорд и папиллярных мышц Мобилизация подклапанных структур значительно увеличивает подвижность створок и площадь эффективного отверстия митрального клапана. Если гидравлическая проба после завершения манипуляций выявляет регургитацию, дополнительно может понадобиться имплантация корригирующего кольца.
Результаты операций митральной пластики
Используя методы пластики, 90% клапанов с дегенеративными изменениями могут быть восстановлены. Госпитальная летальность после изолированной пластики митрального клапана не превышает 1%, а выживаемость в отдаленном периоде сравнима с общей популяцией. При условии использования корригирующих колец и остаточной регургитации после коррекции не более I степени 10-летняя свобода от реоперации составляет 93-97%. Результаты пластических операций на митральном клапане при его ревматическом поражении несколько хуже. 10-летняя свобода от реоперации составляет 72%. Однако, у соответственно отобранных пациентов с чистым митральным стенозом комиссуротомия обеспечивает хороший эффект — 91% больных не нуждаются в реоперации в течение 10 лет. У пациентов со смешанными повреждениями, морфология клапана обычно ограничивает возможность достижения хороших результатов и половина из них нуждается в повторной операции в течение 14 лет. Госпитальная летальность после пластической коррекции ишемической митральной недстаточности составляет 3-6%, а 5-летняя выживаемость — только 58%. Пациенты с разрывом папиллярной мышцы имеют более благоприятный долгосрочный прогноз, вероятно связанный с лучшим сохранением функции левого желудочка. Большинству пациентов с ишемической митральной недстаточности пластика митрального клапана более предпочтительна. Увеличение продолжительности жизни больных с ишемической кардиомиопатией зависит не только от коррекции митральной недостаточности, но и эффективности реваскуляризации и хирургического ремоделирования левого желудочка. 30-50% больных, подвергающихся хирургии митрального клапана, имеют мерцательную аритмию. С учетом того, что сохранение фибрилляции предсердий более одного года после пластики митрального клапана требует постоянного приема непрямых антикоагулянтов, что снижает качество жизни, таким пациентам показано симультанное проведение процедуры Cox-Maze III. Использование для этой цели микроволновой, ультразвуковой или лазерной энергии значительно снижает время операции и приводит к успеху у 70-80% больных.
Митральное протезирование в Беларуси — европейское качество за разумную цену
Профессор, доктор медицинских наук Ю.П. Островский
Восстановление после пластики
Хирургические вмешательства на сердце требуют постепенной реабилитации. В первый месяц после пластики рекомендуется очень бережно относится ко всему организму: отказаться от вредных привычек, соблюдать прописанную диету, избегать стрессов.
В этот период нужно исключить слишком соленое, жареное, жирное. Также обильное питье дополнительно нагружает сердечно-сосудистую систему, в день нужно стараться пить не больше 1,5 литров воды. Алкоголь полностью исключается.
Обязательно нужно проходить плановые осмотры. Доктор будет оценивать эффективность пластики и состояние больного, корректировать лечение. Если в постоперационном периоде самочувствие ухудшается, это причина вызвать скорую или прийти на внеплановый прием. Физические нагрузки нужно уменьшить, иногда выходить на неспешные прогулки, дышать свежим воздухом.
В большинстве случаев такая операция заканчивается удачно для пациента. Со временем все функции сердца восстанавливаются, а человек может вернуться к активному образу жизни, что подтверждают отзывы.
После первых 4 недель назначают обследование, чтобы удостовериться в успешности процедуры. Для этого нужно пройти УЗИ сердца, кардиографию, анализы мочи и крови. В первый год после пластики пациент навещает доктора каждый месяц, затем – два раза в год, если нет жалоб.