Нарушения в системе кровообращения долгое время себя не проявляют. Они могут возникать в любом органе, но наиболее опасно поражение артерий сердца и мозга, так как оно часто заканчивается инфарктом или инсультом. Поэтому важно понимать, что такое стеноз сосудов сердца, и как он проявляется, чтобы вовремя начать лечение и предотвратить тяжелые последствия.
Патологии ССС могут привести к серьезным последствиям
Общие сведения
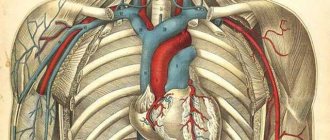
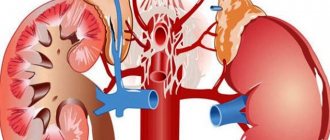
Стеноз – это сужение просвета артерий или вен. Под стенозом сердечных сосудов понимают нарушение проходимости коронарных (венечных) артерий, которые обеспечивают кровоснабжение сердечной мышцы.
Благодаря им сердце получает кислород и необходимые питательные вещества. Соответственно, при сужении этих артерий страдает весь организм, так как в условиях недостаточного питания сердце перестает справляться в полной мере со своими функциями.
Такая патология приводит к нарушению работы миокарда
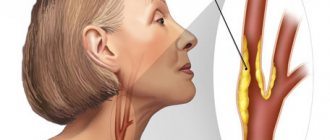
Сужение сосудов шеи: симптомы, диагностика
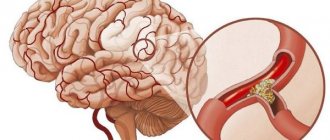
В данном случае сужаются сосуды, снабжающие кровью головной мозг. Нередко при этом страдают сонные артерии, тогда как вены шеи практически не затрагиваются.
Нередко стеноз сосудов шеи остается незаметным для человека до тех пор, пока не случится инсульт. Симптомами заболевания послужат:
- головокружение,
- шум в ушах,
- слабость в конечностях,
- пелена, «мушки» и темнота в глазах.
Возможные причины
Сужение сердечных сосудов может развиться по разным причинам.
К ним относятся:
- атеросклероз;
- ожирение;
- болезни обмена веществ;
- эндокринные заболевания;
- пожилой возраст;
- курение;
- малоподвижный образ жизни;
- врожденные пороки развития;
- васкулит и другие болезни крови и сосудов.
В зависимости от механизма развития сужения коронарных артерий может возникнуть вследствие спазма сосудов, закупорки тромбом или холестериновой бляшкой.
Венечные артерии должны обеспечивать бесперебойное поступление крови в миокард
Классификация
В зависимости от того, какие сосуды поражены различают стеноз:
- правой коронарной артерии;
- левой коронарной артерии;
- тандемный (одновременно правой и левой).
Помимо этого, выделяют критический стеноз – при сужении просвета сосуда более, чем на 70%. Это состояние особенно опасно, так как в любой момент может спровоцировать инфаркт миокарда и выраженную сердечную недостаточность (СН).
Рестеноз – развитие повторного стеноза после проведенной операции по шунтированию сосуда. Это осложнение встречается довольно редко при условии соблюдения пациентом всех рекомендаций врача в послеоперационный период.
Артерии, кровоснабжающие сердце
Стеноз артерий: описание заболевания, лечение и профилактика
Дополнительное образование:
«Кардиология»
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Контакты
Нормальное кровообращение обеспечивает оптимальную работу всех внутренних органов организма. Именно через кровь они получают кислород в необходимом объеме, питательные элементы. Иными словами, поражение сосудов неизбежно ведет к поражению всех органов.
Довольно серьезным заболеванием сосудов является стеноз коронарных артерий. Бифуркационные стенозы коронарных артерий встречаются довольно часто во врачебной практике. Стенозом артерий называется значительное сужение просвета артерий. Это ведет к развитию их полной или частичной непроходимости.
Классификация стенозов артерий
СЛКА поражает множество артерий. Поражения отличаются друг от друга симптоматикой и возможными последствиями. Стоит рассмотреть их поподробнее.
Стеноз ствола правой коронарной артерии
Сосуды, которые расположены в сердце называют коронарными. Другое их название — венечные. Они отвечают за нормальное кровоснабжение и работу миокарда.
ПКА, в свою очередь, отвечает за обеспечение кислородом синусового узла. Поражение правой коронарной артерии может привести к нарушению ритма и скорости сокращений желудочков.
Последствия несвоевременного оказания медицинской помощи могут быть очень серьезными. Из-за стеноза ствола ПКА могут стремительно развиваться следующие недуги:
- Ишемия.
- Стенокардия.
- Инфаркт миокарда.
- Аритмия.
- Стремительное повышение или понижения уровня артериального давления и т. д.
Но в медицинской практике данный недуг встречается довольно редко.
Стеноз ствола левой коронарной артерии
В отличие от предыдущего недуга, стеноз ствола левой коронарной артерии встречается намного чаще. Но он является и более опасным недугом.
Наибольший риск для здоровья заключается в том, что левый желудочек отвечает практически за всю кровеносную систему. При нарушениях в его работе страдают остальные внутренние органы.
Симптоматика стеноза левой коронарной артерии
При СТЛК человек чувствует упадок сил. Сперва ухудшается его общее состояние, наблюдаются неработоспособность, сонливость.
С развитием заболевания могут проявляться следующие симптомы:
- Отдышка.
- Частые головные боли и мигрени.
- Дискомфорт в области груди.
- Приступы стенокардии при физических нагрузках и эмоциональных перенапряжениях.
- Тошнота и т. д.
Последствия СТЛКА
Значительное сужение левой коронарной артерии во многом вызывается образованием в ее толще бляшек. Их формирование обуславливается высоким процентом содержания в организме больного липопротеидов низкой плотности.
Подобные состояния сосудов, как и при стенозе правой коронарной артерии, могут привести к следующим последствиям:
- Развитие ишемических заболеваний и их последствия.
- Предынфарктные состояния.
- Инфаркт миокарда и т. д.
Тандемный стеноз коронарных артерий
Такой вид стеноза встречается довольно редко. Он отличается поражением как левой, так и правой коронарных артерий. Диагноз очень негативный.
При поражении только одного желудочка в сердце основную работу по перекачке крови может взять на себя второй. В данном же случае заболевание развивается намного более стремительно.
При отсутствии своевременного медицинского вмешательства последствие при тандемном стенозе только одно — летальный исход. Чтобы избавиться от данного недуга, необходимо хирургическое вмешательство, направленное на замену или восстановление поврежденных коронарных артерий.
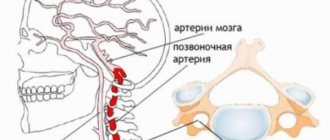
Стеноз позвоночных артерий
Позвоночные артерии являются не менее важными, чем коронарные. Нарушения ПА могут привести к серьезным изменениям в организме человека.
Стеноз ПА может быть вызван межпозвоночными грыжами, воспалительными процессами, опухолями, врожденными нарушениями позвонков и т. д. Сужение просвета ПА приводит к полному или частичному прекращению поступления в головной мозг крови и, соответственно, кислорода.
Симптоматика стеноза позвоночных артерий
Основными симптомами стеноза ПА являются:
- Сильнейшие головные боли, которые часто переходят в мигрени.
- Тошнота и рвота.
- Сильные головокружения.
Болевые ощущения могут отдаваться в другие части тела. Характер боли может быть абсолютно разный. Она увеличивается при резких поворотах головы, тряской или быстрой езде и т. д.
Последствия стеноза позвоночных артерий
Самое распространенное последствие при запущенном стенозе ПА — инсульт. В головной мозг значительно преграждается поступление крови. Наблюдается ярко выраженная нехватка кислорода.
Отсутствие своевременной медицинской помощи при инсульте или запущенный стеноз позвоночной артерии могут закончиться летально.
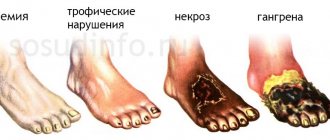
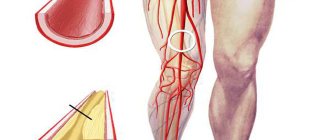
Стеноз бедренной артерии
Следующая разновидность стеноза — стеноз бедренной артерии. В данном случае стеноз и окклюзия нижних конечностей — взаимосвязанные и взаимозаменяемые понятия. Значительно ухудшается поступление крови в ноги, наблюдается отечность. Отеки могут привести к точке невозврата, когда состояние артерий и их тканей ухудшится настолько, что исправить ситуацию будет уже невозможно.
Симптоматика стеноза бедренной артерии
К основным симптомам данного недуга относятся:
- Хромота.
- Сильные боли в нижних конечностях.
- Спазмы.
- Полное прекращение роста волос в определенных зонах на ногах.
- Изменение цвета и оттенка кожных покровов нижних конечностей. Могут наблюдаться синюшность или, наоборот, краснота.
- Изменение температуры нижних конечностей, что говорит о развитии воспалительных процессов.
Последствия стеноза бедренной артерии
Как и все предыдущие виды стенозов, данный требует незамедлительного вмешательства. В противном случае, пациента ждут негативные для его здоровья последствия.
При отсутствии медицинского вмешательства воспалительные процессы будут стремительно развиваться и увеличиваться. Это приведет к образованию гангрены.
При запущенных воспалительных процессах, отечностях и опухолях требуется незамедлительная ампутация конечности. Это необходимо для предотвращения риска увеличения площади поражения.
Стеноз подвздошной артерии
Подвздошная артерия является второй самой крупной артерией в организме человека. Нарушения в работе подвздошной артерии могут привести к очень серьезным последствиям.
Симптоматика стеноза подвздошной артерии
Среди основных признаков недугов и поражений подвздошной артерии выделяют:
- Повышенную утомляемость и неработоспособность.
- Сонливость.
- Хромоту.
- Потерю чувствительности конечностей.
- Синюшность или краснота кожных покровов.
- Отечность нижних конечностей.
- Синдром импотенции и т. д.
Последствия недуга
При стенозе подвздошной артерии значительно замедляется тканевый обмен. Ухудшается выведение ненужных веществ из организма.
Те начинают скапливаться в большом количестве в плазме. Это неизбежно ведет к увеличению ее густоты и вязкости. Подобные изменения в составе крови всегда заканчиваются образованием в стенках сосудов тромбов. Это препятствует нормальному кровообращению и снабжению кислородом внутренних органов человеческого организма.
Критический стеноз
Острой формой стеноза является критический. Он начинает развиваться, если толщина сосудов увеличивается более чем в 70 процентов.
Данная форма требует немедленного хирургического вмешательства. Это единственный метод лечения такой формы недуга.
Критический стеноз способствует увеличению риска полной остановки сердца или инфаркта миокарда у больного. Это может произойти в любое время, именно поэтому при ухудшении состояния стоит немедленно обратиться к специалисту.
Источник: //CardioPlanet.ru/zabolevaniya/sosudy/stenoz-arterij
Клинические проявления
При стенозе коронарных сосудов долгое время никаких симптомов не наблюдается. Первым звоночком становится ухудшение самочувствия при физических нагрузках.
Появляется одышка, учащается сердцебиение, может ощущаться дискомфорт в груди, а при прогрессировании стеноза – боль. Нередко больные отмечают отечность нижних конечностей без каких-либо причин для этого.
Боль в груди и одышка – первые признаки болезни
Если на этом этапе не выявить болезнь и не начать лечить, симптомы будут усиливаться и возникать даже при малейших нагрузках из-за недостаточного питания сердечной мышцы.
Клинически это будет проявляться явлениями ОСН:
- чувством нехватки воздуха;
- болью за грудиной;
- тахикардией;
- холодным потом;
- побледнением кожных покровом;
- нарушением сердечного ритма;
- цианозом губ и носа;
- слабостью и т.п.
Без адекватной терапии стеноз венечных артерий приводит к инфаркту миокарда. В таких ситуациях состояние больного резко ухудшается, боль за грудиной усиливается и распространяется на левую руку, становится тяжело дышать, падает артериальное давление, больной может потерять сознание.
Необходима экстренная госпитализация в реанимационное или кардиологическое отделение. Цена промедления в этом вопросе – летальный исход практически в 100% случаев.
Осторожно! Патология опасна тем, что до развития инфаркта миокарда может никак себя не проявлять.
Стеноз сосудов сердца
Болезни
Согласно данным медицинской статистики, стеноз сосудов сердца диагностируется почти в 30-40 % случаев обращения к кардиологу. Это опасное патологическое состояние вызывает ухудшение кровообращения из-за сужения просвета артерии.
Наиболее часто диагностируется стеноз устья аорты. Такое заболевание может привести к серьезным осложнениям, например, инсульту, а также грозить больному летальным исходом.
Поэтому очень важно не откладывать лечение недуга, а при его выявлении сразу начинать с ним бороться.
Симптомы
Опасность этого заболевания в том, что оно не сразу проявляет себя. Стеноз развивается достаточно медленно и длительно, но симптоматика на ранних этапах формирования болезни довольно размытая. Признаки стеноза могут возникать только во время физических нагрузок. При этом больной ощущает:
- одышку;
- учащенное сердцебиение;
- слабость;
- загрудинные боли.
Во время больших физических нагрузок у людей со стенозом могут случаться головокружения и обмороки. Помимо этого, на ранних этапах развития заболевания человека также могут беспокоить отеки нижних конечностей и лица, головные боли и осиплость голоса.
Со временем стеноз коронарных сосудов сердца вызывает усиление симптомов. Боли за грудиной становятся все интенсивнее, принося серьезный дискомфорт. Они могут отдавать в руку, лопатку и межлопаточную область.
Такие симптомы могут быть расценены, как признаки многих других заболеваний сердечно-сосудистой системы. При этом люди начинают лечить себя самостоятельно, только ухудшая свое состояние.
В итоге такие неправильные действия могут быстро спровоцировать появление тяжелых в лечении осложнений.
Стеноз сосудов сердца может быть как врожденный, так и приобретенный. В первом случае речь идет о пороке, который возникает еще на этапе внутриутробного развития. Этот недуг имеет наследственную предрасположенность.
Поэтому если у одного из родственников наблюдался стеноз сосудов, то другим членам семьи необходимо внимательно следить за своим здоровьем. Самой распространенной причиной приобретенной формы болезни считается атеросклероз.
Это заболевание возникает из-за:
- неправильного питания;
- малоподвижного образа жизни;
- повышенной свертываемости крови;
- сахарного диабета;
- гормональных нарушений.
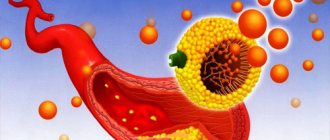
Атеросклероз вызывает накапливание на стенках артерий холестериновых бляшек, которые сужают их просвет, вызывая стеноз сосудов сердца.
В итоге кровоток нарушается и может совсем прекратиться при закупорке их тромбом или оторвавшейся бляшкой.
Рискуют столкнуться с атеросклерозом и стенозом сосудов сердца люди, которые страдают от избыточного веса, употребляют много жирной пищи, злоупотребляют табакокурением.
Также стеноз может появиться у человека после перенесенной тяжелой стрептококковой инфекции, а именно ангины. В таком случае заболевание развивается в качестве осложнения этой болезни. Ангина может спровоцировать разрастание фиброзной ткани на створках аорты, что и вызывает развитие стеноза.
При появлении первых симптомов, указывающих на развитие стеноза, необходимо немедленно обращаться за медицинской помощью. Справиться с таким сложным заболеванием могут следующие специалисты:
Врач на первом приеме внимательно изучит жалобы пациента. Определить, в чем причина плохого самочувствия человека, поможет осмотр. Доктор прощупает пульс, измерит артериальное давление и прослушает тоны сердца. После этого врач попросит пациента ответить на несколько простых вопросов:
Опрос помогает специалисту понять, что могло спровоцировать развитие стеноза. Но подтвердить подозрения врача может только полноценное обследование.
Больного направляют на прохождение электрокардиограммы, ультразвукового исследования сердца, компьютерной или магнитно-резонансной томографии.
Для подтверждения атеросклероза пациенту также придется сдать кровь на определение уровня холестерина.
На основании полученных результатов обследования доктор разрабатывает для больного программу терапии. В зависимости от тяжести состояния пациента проводят медикаментозное или хирургическое лечение. Если заболевание находится на раннем этапе развития, то назначается консервативная терапия. Пациенту необходимо будет принимать:
- сосудорасширяющие препараты;
- средства, снижающие уровень холестерина;
- лекарства, разжижающие кровь.
Для того чтобы терапия была эффективна, доктор просит больного придерживаться правильного питания. Ему необходимо будет отказаться от всех продуктов. Которые богаты на жиры. Очень важно также постараться справиться с вредными привычками.
Если же заболевание диагностировано на поздней стадии развития, то пациенту назначают операцию. К хирургическому вмешательству прибегают в крайних случаях, когда никакие консервативные методы лечения не могут улучшить состояние больного.
Инфаркт помолодел, но его можно предотвратить
В последние годы инфаркты значительно помолодели. Если раньше они грозили главным обра…
Спорт для сердца: показано всем
В свое время Черчилль объяснял секрет своего долголетия примерно так: когда есть возможн…
Курящих стали реже брать на работу
Курение вреди не только здоровью, но и карману. Многочисленные исследования показали, …
Давит в груди
Согласно статистическим данным Всемирной организации здравоохранения, заболевания серд…
Источник: https://bolezni.zdorov.online/terapevticheskie-uslugi/stenoz/stenoz-sosudov-serdtsa/
Как правильно поставить диагноз
При первых признаках СН, описанных выше, необходимо обратиться к кардиологу для консультации и обследования.
После сбора жалоб и анамнеза для исследования состояния сосудов сердца врач направит на:
- ЭКГ;
- УЗИ сердца и сосудов;
- ангиографию коронарных артерий;
- компьютерную томографию.
Помимо этого, он проведет перкуссию и аускультацию для подтверждения предполагаемого диагноза.
Инструментальные методы исследования помогают подтвердить диагноз
Лечение
В зависимости от степени сужения просвета и причины, его вызвавшей, лечение стенозов сосудов сердца проводится с помощью консервативной терапии или хирургического вмешательства.
Медикаментозное лечение может оказать хорошие эффекты только на ранних этапах развития СН. При выраженных симптомах требуется операция.
Таблица. Степени сердечной недостаточности.
| Степень | Симптомы |
| Легкая | Больной не испытывает никаких симптомов при обычной физической активности. Повышенные нагрузки вызывают небольшую одышку, слабость, сердцебиение, чувство дискомфорта в груди |
| Средняя | Продолжительная физическая активность вызывает одышку, тахикардию, боли в груди |
| Тяжелая | В состоянии покоя больной не предъявляет никаких жалоб. Но при обычной физической активности возникают симптомы СН |
| Очень тяжелая | Симптомы сердечной недостаточности проявляются даже в покое и постепенно нарастают |
Медикаментозное лечение
С целью улучшить кровоснабжение сердца, уменьшить симптомы сердечной недостаточности и предотвратить развитие инфаркта миокарда при медикаментозном лечении стеноза aa. coronaria применяют:
- вазодилататоры;
- антикоагулянты;
- диуретики.
Если причиной заболевания стал атеросклероз, дополнительно назначают средства, способствующие растворению холестериновых бляшек и препятствующие образованию новых.
Степень сужения артерий определяет возможности лечения
Сосудорасширяющая терапия
Вазодилататоры способствуют расширению сосудов, поэтому применяются при стенозе коронарных артерий.
Из этой группы чаще назначают:
- Нитроглицерин;
- Молсидомин;
- Изосорбида мононитрат.
Эти препараты можно использовать не во всех клинических ситуациях, поэтому назначать их должен только врач.
Улучшение реологических свойств крови
Для предупреждения образования тромбов в коронарных сосудах применяют антикоагулянты и антиагреганты. Эти препараты способствуют разжижению крови и предотвращают ее повышенную свертываемость и вязкость.
Из антикоагулянтов при стенозе назначают гепарин и его производные (Варфарин, Эноксапарин, Надропарин и другие).
Среди антиагрегантов популярность завоевали:
- Аспирин;
- Кардиомагнил;
- Дипиридамол;
- Тиклопидин;
- Клопидогрел и др.
Разжижающие кровь препараты с осторожностью надо использовать при проведении операции из-за повышенного риска кровотечений в следствие их действия.
Диуретики
Диуретики (мочегонные препараты) приводят к снижению повышенного артериального давления и уменьшению нагрузки на сердце. С этой целью применяют:
- Фуросемид;
- Торасемид;
- Этакриновую кислоту;
- Индапамид;
- Спиронолактон и др.
В зависимости от степени тяжести сердечной недостаточности их назначают в виде таблеток или инъекций. При бесконтрольном применении диуретиков возможно нарушение водно-электролитного баланса, гормональные или обменные сбои, поэтому принимать их нужно только по назначению врача и соблюдая его рекомендации по дозировкам.
Стеноз основного ствола левой коронарной артерии
Выполнение АКШ традиционно рассматривают как стандартную процедуру в оказании помощи пациентам с выраженным стенозом основного ствола ЛКА, которым не противопоказано оперативное вмешательство. В реестре CASS сообщалось о том, что у 912 больных, перенесших АКШ, выживаемость оказалась в среднем на 7 лет больше, чем у лиц, применявших медикаментозную терапию [54]. Несмотря на то, что в рекомендациях ЕОК по проведению ЧКВ указывается, что «возможность стентирования стеноза основного ствола ЛКА необходимо рассматривать только в тех ситуациях, когда отсутствует доступ к прочим вмешательствам по реваскуляризации миокарда»[55], появившиеся в последнее время данные, которые будут обсуждаться ниже, свидетельствуют о том, что на 2-м году наблюдения у лиц с нетяжелым стенозом основного ствола ЛКА выполнение ЧКВ сопровождается, как минимум, сопоставимыми, если не лучшими результатами по сравнению с АКШ. Такие новые данные смогли бы несколько послабить перечень ограничений к выполнению ЧКВ. Тем не менее, необходимо проведение исследований, в которых можно было бы проверить истинность полученных результатов в условиях более продолжительного (как минимум, 5 лет) периода наблюдения.
Несмотря на то, что стеноз основного ствола ЛКА является достаточно привлекательным вариантом для проведения ЧКВ ввиду обширного диаметра данной артерии и проксимального расположения стеноза в коронарном кровотоке, имеются две патофизиологические особенности, которые способны нивелировать эффективность выполнения ЧКВ:
– до 80 % стенозов, располагающихся в основном стволе ЛКА, могут распространяться на область бифуркации, в которой, как известно, риск возникновения рестенозов намного выше;
– у 80 % пациентов со стенозом основного ствола ЛКА имеется многососудистое поражение, при котором, как отмечено ранее, выполнение АКШ способно улучшить выживаемость пациентов.
На сегодняшний день наиболее полный и точный ответ на вопрос относительно целесообразности применения АКШ или ЧКВ у лиц со стенозом основного ствола ЛКА предоставляет исследование SYNTAX, в котором производился анализ показателей в подгруппах, специально созданных для проверки той или иной гипотезы. В общей популяции из 705 пациентов, у которых был диагностирован стеноз основного ствола ЛКА и которые подверглись рандомизации, по окончании 1-го года наблюдения частота возникновения событий составила:
– смертельного исхода: в группе АКШ – 4,4 %, в группе ЧКВ – 4,2 % (Р=0,88);
– серьезных цереброваскулярных событий: в группе АКШ – 2,7 %, в группе ЧКВ – 0,3 % (Р=0,009);
– ИМ: в группе АКШ – 4,1 %, в группе ЧКВ – 4,3 % (Р=0,97);
– потребности в проведении повторного вмешательства по реваскуляризации миокарда: в группе АКШ – 6,7 %, в группе ЧКВ – 12,0 % (Р=0,02);
– основных кардиальных и цереброваскулярных событий: в группе АКШ – 13,6 %, в группе ЧКВ – 15,8 % (Р=0,44).
Таким образом, преимущество выполнения АКШ заключалось лишь в его способности уменьшать потребность в выполнении повторных вмешательств по реваскуляризации миокарда. Тем не менее, оно сопровождалось более высоким риском возникновения неблагоприятных цереброваскулярных событий.
При изучении показателей в подгруппах пациентов, выделенных в зависимости от оценки (в баллах) по шкале SYNTAX, были получены следующие результаты. Частота возникновения основных неблагоприятных кардиальных и цереброваскулярных событий составила: у лиц с низкой оценкой (0–22 балла) – 13,0 % в группе АКШ и 7,7 % в группе ЧКВ (P=0,19); у лиц со средней оценкой (23–32 балла) – 15,5 % в группе АКШ и 12,6 % в группе ЧКВ (P=0,54); у лиц с высокой оценкой (≥ 33 балла) – 12,9 % в группе АКШ и 25,3 % в группе ЧКВ (P=0,08).
Неопубликованные результаты исследования, полученные по окончании 2-го года наблюдения, демонстрируют, что в подгруппе лиц с низкой оценкой по шкале SYNTAX смертность в группе АКШ составила 7,9 %, а в группе ЧКВ – 2,7 % (P=0,02); частота случав выполнения повторного вмешательства по реваскуляризации миокарда в группе АКШ составила 11,4 %, а в группе ЧКВ – 14,3 % (P=0,44).
Эти данные позволяют предположить, что в более отдаленные периоды наблюдения эффективность ЧКВ может оказаться несколько выше, чем АКШ. Кстати, из 1212 пациентов со стенозом основного ствола ЛКА, включенных параллельный реестр или в группы наблюдения рандомизированных контролируемых исследований, у 65 % лиц оценка по шкале SYNTAX составила ≥ 33 балла.
Подтверждения того, что применение ЧКВ эффективно в терапии поражений основного ствола ЛКА низкого риска, были получены из ряда других источников. В метаанализе, охватывающем результаты 10 исследований, в том числе и двух рандомизированных контролируемых исследований и реестра MAIN-COMPARE, проанализированы данные по 3773 пациентам, у которых диагностировали поражение основного ствола ЛКА. Н. Naik и соавт. [56] сообщают, что в группах АКШ и ЧКВ не выявлено различий в показателе смертности, а также в частоте достижения первичной комбинированной конечной точки исследования (последняя включала в себя частоту возникновения смертельных исходов, ИМ и неблагоприятных цереброваскулярных событий в по окончании 3-летнего периода наблюдения). Тем не менее, в группе выполнения ЧКВ необходимость в выполнении повторной реваскуляризации оказалась в 4 раза выше. Эти результаты были подтверждены данными, полученными в реестре MAIN-COMPARE за 5-летний период наблюдения [57].
6.7. Рекомендации
Необходимо учитывать два момента:
— насколько показано проведение реваскуляризации в той или иной клинической ситуации (табл. 8);
— какое из вмешательств – АКШ или ЧКВ – было бы предпочтительнее предпринять при соответствующем варианте течения ИБС (табл. 9).
Текущая база данных, базирующаяся на принципах доказательной медицины, свидетельствует о том, что необходимость в проведении реваскуляризации миокарда может быть достаточно легко обоснована:
· клинически – у пациентов с персистирующими симптомами (стенокардия или ее эквиваленты), продолжающими регистрироваться, несмотря на проводимую у них ОМТ, и/или
· на основании оценки прогноза – когда у пациента выявляются соответствующие прогностически неблагоприятные варианты течения заболевания или объективными методами подтверждается наличие достаточно обширных очагов ишемии (даже на фоне отсутствия симптомов заболевания). К примеру, выраженные стенозы основного ствола ЛКА или проксимального отдела передней нисходящей ветви ЛКА (особенно протекающие на фоне наличия многососудистого поражения) являются прямыми показаниями для проведения реваскуляризации. При очень тяжелом течении ИБС оказалось, что выполнение АКШ улучшает показатели выживаемости, а также значительно снижает необходимость в проведении повторного вмешательства по реваскуляризации миокарда, хотя и увеличивает риск возникновения неблагоприятных цереброваскулярных событий (особенно когда данное вмешательство выполняется по поводу стеноза основного ствола ЛКА).
Учитывая, что попытки визуальной оценки тяжести стеноза на ангиограммах сопровождаются ее недооценкой или переоценкой, все более широкое внедрение показателя относительного (парциального) коронарного резерва для выявления функционально значимых стенозов несомненно является большим прогрессом в разрешении данного вопроса (см. раздел 5.4).
В целом, не представляется возможным сформулировать какие-либо единые рекомендации по предпочтительному применению того или иного метода реваскуляризации миокарда для любой возможной клинической ситуации. Тем не менее, было подсчитано, что существует свыше 4000 возможных клинических и анатомических вариантов заболевания. Тем не менее, на основании сравнения клинических исходов, сопровождающих ЧКВ и АКШ и представленных в табл. 8 и 9, кардиологическая бригада может сформулировать свои базисные рекомендации, которые они будут использовать в процессе информирования пациента и получения информированного согласия на проведение того или иного вмешательства. Тем не менее, все эти рекомендации должны интерпретироваться с учетом индивидуальных предпочтений больного, а также конкретной клинической ситуации. К примеру, если в результате проведения прогностической оценки у пациента возникли показания для проведения АКШ, они могут быть пересмотрены с учетом индивидуальных клинических особенностей течения заболевания (например, пожилой возраст и выраженная сопутствующая патология).
Таблица 8. Показания к проведению реваскуляризации у пациентов со стабильной стенокардией и «немой» ишемией
| Вариант течения ИБС | Класс клинических рекомендаций | Уровень доказательности | Источник | |
| На основании прогноза | Стеноз основного ствола ЛКА > 50 %1 | I | A | 30, 31, 54 |
| Любой проксимальный стеноз передней нисходящей ветви ЛКА1 | I | A | 30–37 | |
| Одновременное поражение двух или трех артерий + нарушения функции ЛЖ1 | I | B | 30–37 | |
| Подтвержденный дополнительными методами визуализации обширный участок ишемии (> 10 % стенки ЛЖ) | I | B | 13, 14, 38 | |
| Стеноз единственного оставшегося проходимого сосуда > 50 %1 | I | C | – | |
| Поражение одного сосуда без вовлечения в процесс проксимального отдела передней нисходящей ветви ЛКА и без обширных участков ишемии (> 10 % стенки ЛЖ) | III | A | 39, 40, 53 | |
| На основании имеющихся симптомов заболевания | Стеноз любой локализации > 50 %, протекающий с ограниченным ангинальным синдромом (или его эквивалентами), который не отвечает на ОМТ. | I | A | 30, 31, 39–43 |
| Диспноэ/ХСН + обширный участок ишемии (> 10 % стенки ЛЖ)/доказанная дополнительными методами исследования жизнеспособность участков миокарда, которые кровоснабжаются артерией, в просвете которой имеется стеноз (> 50 %) | IIа | B | — | |
| Эффективность ОМТ в устранении ангинозного синдрома | III | C | — |
1 При подтвержденной дополнительными методами исследования ишемии или парциальном коронарном резерве < 0,80 (для подтвержденных ангиографических стенозов > 50–90 % просвета сосуда). ХСН – хроническая сердечная недостаточность.
Таблица 9. Выбор между выполнением АКШ или ЧКВ у пациентов со стабильным течением заболевания и низкой прогнозируемой оперативной летальностью, у которых характер имеющихся повреждений позволяет выполнить любое из сравниваемых оперативных вмешательств
| Анатомический вариант течения ИБС | Предпочтительнее АКШ | Предпочтительнее ЧКВ | Источник |
| Поражение одного или двух сосудов (без вовлечения проксимального отдела передней нисходящей ветви ЛКА) | IIb C | I C | – |
| Поражение одного или двух сосудов (c вовлечением проксимального отдела передней нисходящей ветви ЛКА) | I A | IIa B | 30, 31, 50, 51 |
| Простое поражение одновременно трех сосудов; полная функциональная реваскуляризация после применения ЧКВ Оценка по шкале SYNTAX ≤ 22 баллов | I A | IIa B | 4, 30–37, 53 |
| Сложное поражение одновременно трех сосудов; неполная функциональная реваскуляризация после применения ЧКВ Оценка по шкале SYNTAX > 22 баллов | I A | III A | 4, 30–37, 53 |
| Поражение основного ствола ЛКА (изолированное или в сочетании с поражением еще одной артерии) – с очагом поражения в просвете или извне | I A | IIa B | 4, 54 |
| Поражение основного ствола ЛКА (изолированное или в сочетании с поражением еще одной артерии) – с очагом поражения в дистальной бифуркации | I A | IIb B | 4, 54 |
| Поражение основного ствола ЛКА + одновременное поражение двух или трех сосудов Оценка по шкале SYNTAX ≤ 32 баллов | I A | IIb B | 4, 54 |
| Поражение основного ствола ЛКА + одновременное поражение двух или трех сосудов Оценка по шкале SYNTAX ≥ 33 баллов | I A | III B | 4, 54 |
7. Проведение реваскуляризации миокарда при остром коронарном синдроме без подъема сегмента ST
ОКС без подъема сегмента ST является самой распространенной формой острого коронарного синдрома. Пациенты с ОКС без сегмента ST составляют большую часть лиц, у которых выполняется ЧКВ. Несмотря на все достижения в медикаментозной терапии и интервенционных вмешательствах, показатели смертности и заболеваемости все еще остаются достаточно высокими, практически сопоставимыми с теми, которые регистрируют у пациентов с ИМ с подъемом сегмента ST по окончании первого месяца заболевания. Тем не менее, лица, у которых возник ОКС с подъемом сегмента ST, представляют собой гетерогенную группу пациентов с весьма различным прогнозом. Поэтому ранняя стратификация риска является чрезвычайно важной в выборе как медикаментозной терапии, так и интервенционного вмешательства. Основными целями проведения коронарной ангиографии и последующего вмешательства по реваскуляризации миокарда следует признать следующие: полное устранение симптомов заболевания, а также улучшение краткосрочного и долговременного прогноза. Кроме того, в процессе выбора тактики лечения необходимо также принимать во внимание прочие факторы, неразрывно связанные с применением инвазивных вмешательств и фармакотерапии, а именно: качество жизни, продолжительность пребывания в стационаре и потенциальные риски технического выполнения того или иного вмешательства.
7.1. Выбор инвазивного или консервативного подхода в ранний период заболевания
Проведенные рандомизированные контролируемые исследования показали, что раннее применение инвазивного подхода снижает частоту возникновения неблагоприятных клинических исходов, связанных с рецидивами тяжелой ишемии, а именно уменьшает потребность в повторных госпитализациях и вмешательствах по реваскуляризации миокарда. В этих исследованиях было также показано, что раннее применение инвазивного подхода ведет к заметному снижению показателя смертности и частоты возникновения ИМ в промежуточные сроки. Однако снижение показателя смертности в отдаленный период наблюдения оказалось умеренно выраженным, а частота возникновения ИМ во время первичной госпитализации даже возросла (раннее осложнение) [58]. В недавно проведенном метаанализе было подтверждено, что применение инвазивного подхода в ранний период заболевания сопровождалось снижением частоты смертельных исходов от сердечно-сосудистых причин и случаев развития ИМ на протяжении всего периода наблюдения длительностью 5 лет [59].
7.2. Стратификация риска
Принимая во внимание многочисленность и гетерогенность пациентов с ОКС с подъемом сегмента ST, ранняя оценка (стратификация) риска представляется чрезвычайно важной, поскольку она позволяет выделить тех пациентов, у которых имеется высокий риск возникновения смертельного исхода и неблагоприятных кардиоваскулярных событий в промежуточные и отдаленные сроки, и у которых раннее применение инвазивного подхода в сочетании с медикаментозной терапией в состоянии снизить имеющийся у них риск. Кроме того, не менее важно выделить группы лиц с низким риском, у которых применение потенциально опасных и затратных инвазивных вмешательств и медикаментозной терапии может оказаться малоэффективным или даже нанести вред.
Оценку риска следует производить с учетом различных клинических характеристик, изменений на ЭКГ, а также биохимических маркеров. Были разработаны различные шкалы балльной оценки для стратификации риска. В «Рекомендациях по ведению пациентов с ОКС с подъемом сегмента ST», разработанных ЕОК, предложено пользоваться шкалой GRACE (https://www.outcomes-umassmed.org/grace). Данная шкала рекомендована к применению в повседневной клинической практике и должна использоваться в момент поступления и выписки пациента из стационара [61]. Изначально шкала GRACE предназначалась для прогнозирования риска возникновения смерти в стационаре, а затем начала широко применяться в достаточно обширной популяции пациентов с ОКС для прогнозирования характера клинических исходов в отдаленный период наблюдения, а также для оценки целесообразности выполнения инвазивного вмешательства [61].
Значительная эффективность раннего применения инвазивного подхода была доказана только для пациентов с высоким риском. Недавно опубликованные метаанализ [59] и результаты исследований FRISC II [62], ICTUS [63] и RITA III [64] продемонстрировали непосредственную взаимосвязь между имеющимся у пациента риском, рассчитанным с учетом различных факторов (возраста; наличие сахарного диабета, гипотензии, депрессии сегмента ST; а также индекса массы тела), и эффективностью раннего применения инвазивного подхода.
Исходное увеличение концентрации тропонинов и депрессия сегмента ST оказались наиболее достоверными индивидуальными прогностическими факторами, свидетельствующими об эффективности предстоящего инвазивного вмешательства. До сих пор не установлены причины высокой прогностической значимости такого фактора, как концентрация тропонинов.
7.3. Продолжительность периода между диагностической ангиографией и инвазивным вмешательством
Вопрос о продолжительности периода между диагностической ангиографией и проведением инвазивного вмешательства стал предметом многочисленных дискуссий. В пяти проспективных рандомизированных контролируемых исследованиях сравнивали эффективность выполнения инвазивного вмешательства в ранний период и в более отдаленные сроки (табл. 10).
Имеются обширные сведения относительно предпочтительного применения в ранний период заболевания именно инвазивного подхода по сравнению с консервативным. На сегодняшний день отсутствуют достоверные сведения о том, что какой-то определенный период отсрочки до выполнения инвазивного вмешательства, в течение которого применялась бы исключительно фармакологическая терапия (включая мощные антитромботические препараты), имеет какие-либо преимущества над проведением адекватной медикаментозной терапии в сочетании с как можно более ранним выполнением ангиографии [65].Частота возникновения ишемических событий, а также геморрагических осложнений снижается, а продолжительность госпитализации пациента укорачивается при раннем (но не отсроченном) применении инвазивного вмешательства. У больных с высоким риском (> 140 баллов по шкале GRACE) ангиографию следует выполнять как можно раньше, в ближайшие 24 ч [66].
Пациентов с крайне высоким риском исключали из групп наблюдения вышеуказанных рандомизированных контролируемых исследований, поэтому инвазивных вмешательств по жизненным показаниям не проводили. Следовательно, больные с продолжающимися симптомами заболевания и выраженной депрессией сегмента ST в передних отведениях (особенно в сочетании с повышенной концентрацией тропонинов), по всей видимости, страдают от трансмуральной ишемии задней стенки – и коронарная ангиография у них должна быть проведена в неотложном порядке (табл. 11). Более того, пациенты с высоким риском возникновения тромботических осложнений или прогрессирования ОКС с развитием ИМ должны быть срочно (безотлагательно) обследованы с помощью ангиографии.
У пациентов с низким риском и с ОКС без подъема сегмента ST ангиография и последующее вмешательство по реваскуляризации миокарда могут быть безо всяких опасений отсрочены, но должны выполняться в течение одной и той же госпитализации, предпочтительнее в течение первых 72 ч с момента поступления пациента в стационар.
Таблица 10. Рандомизированные клинические исследования, в которых сравнивали различные стратегии по применению инвазивного подхода
| Раннее инвазивное вмешательство/консервативный подход | Раннее/позднее инвазивное вмешательство | ||||||||||
| Исследование | FRISC | TRUCS | TIMI I 8 | VINO | RITA-3 | ICTUS | ELISA | ISAR-COOL | OPTIMA | TIMACS | ABOARD |
| Количество пациентов | |||||||||||
| Период проведения | 1996–1998 | 1997–1998 | 1997–1999 | 1998–2000 | 1997–2002 | 2001–2003 | 2000–2001 | 2000–2002 | 2004–2007 | 2003–2008 | 2006–2008 |
| Период до проведения ангиографии1, ч | 96/408 | 48/120 | 22/79 | 6,2/1464 | 48/1020 | 23/283 | 6/50 | 2.4/86 | 0.5/25 | 14/50 | 1.2/21 |
| Средний возраст, годы | |||||||||||
| Женщины, % | |||||||||||
| Сахарный диабет, % | |||||||||||
| ↑ тропонинов на момент включения, % | Данных нет | ||||||||||
| Соотношение пациентов1,2, % | 78/45 | 100/61 | 64/45 | 73/39 | 57/28 | 79/54 | 74/77 | 78/72 | 100/99 | 74/69 | 91/81 |
| Проведение ЧКВ/АКШ1, % | 30/27 | 43/16 | 36/19 | 50/27 | 26/17 | 51/10 | 54/15 | 68/8 | 99/0 | 57/28 | 63/2 |
| Основные изучаемые показатели | С/ИМ 6 мес | С/ИМ/П | С/ИМ/Г 6 мес | С/ИМ 6 мес | С/ИМ 12 мес | С/ИМ/Г 12 мес | Площадь ИМ, уровень ЛДГ | С/ИМ 1 мес | С/ИМ/ВР 30 дней | С/ИМ/И 6 мес | Уровень тропони-нов |
| Достижение первичной конечной точки | + | — | + | + | + | — | + | + | — | — | — |
| 1 На момент достижения первичной конечной точки исследования. 2 Соотношение пациентов, которым применялось раннее инвазивное вмешательство/консервативный подход или раннее/позднее инвазивное вмешательство соответственно. С – частота возникновения смерти, П – продолжительность стационарного лечения; Г – частота повторных госпитализаций; И – частота возникновения инсультов; ВР – внеплановая реваскуляризация |
Таблица 11. Основные прогностические факторы, свидетельствующие о высоком риске развития тромботических осложнений и прогрессирования заболевания (с возникновением ИМ), а значит, о необходимости проведения неотложной коронарной ангиографии
| Продолжающаяся или рецидивирующая ишемия |
| Спонтанные динамические изменения сегмента ST (депрессия на > 0,1 мВ или преходящая элевация) |
| Глубокая депрессия сегмента ST в передних отведениях (V2–V4), свидетельствующая о продолжающейся трансмуральной ишемии задней стенки |
| Нестабильность гемодинамических показателей |
| Развитие тяжелых желудочковых аритмий |
7.4. Коронарная ангиография, чрескожное коронарное вмешательство и аортокоронарное шунтирование
Инвазивный подход всегда начинается с проведения ангиографии. Только после тщательного изучения анатомического варианта строения коронарных сосудов и очагов поражения и связанных с ними рисков можно принять решение относительно применения того или иного вида инвазивного вмешательства. Ангиография в сочетании с регистрацией изменений на ЭКГ практически во всех случаях позволяет выявить повреждение, обуславливающее развитие заболевания. Обнаружение на ангиограммах эксцентрично расположенного образования с неровными контурами, изъязвлений или дефектов заполнения позволяет заподозрить наличие тромбов в просвете сосуда. При обнаружении клинически значимых поражений, расположенных на поверхности сосуда, а также у пациентов с многососудистым поражением, расчет парциального коронарного резерва предоставляет дополнительную важную информацию для принятия решения относительно выбора тактики ведения таких больных [28]. Ангиография должна выполняться с диагностической целью в ургентном порядке у пациентов с высоким риском, а также у тех лиц, у которых требуется дифференциальная диагностика для уточнения характера острой клинической ситуации. В частности, у пациентов с продолжающимися симптомами заболевания и значительно повышенными уровнями тропонинов при отсутствии диагностических изменений на ЭКГ выявление острой тромботической окклюзии (особенно в просвете огибающей коронарной артерии) является чрезвычайно важным.
Во всех исследованиях, в которых сравнивали эффективность раннего и позднего выполнения инвазивного вмешательства, а также инвазивного и медикаментозного подходов, в группы наблюдения на усмотрение исследователей включали пациентов с перенесенным либо АКШ, либо ЧКВ. До сих пор не проведены специальные проспективные РКИ, изучающие предпочтительный выбор того или иного вмешательства у больных с ОКС без подъема сегмента ST. У пациентов со стабилизацией общего состояния после перенесенного ОКС, по всей видимости, нет необходимости по-другому трактовать результаты РКИ, в которых сравнивали эффективность применения двух вмешательств по реваскуляризации миокарда у больных стабильной ИБС. Выбор типа вмешательства по реваскуляризации миокарда должен определяться тяжестью и распространенностью ИБС.
Если в конкретной клинической ситуации предпочтительнее выполнить ЧКВ, рекомендовано с помощью ангиографического исследования и ЭКГ выявить поражение, обусловившее развитие заболевания, и сосредоточиться, в первую очередь, на нем. Если при ангиографическом исследовании были выявлены многочисленные клинически малозначимые стенозы или очаги поражения, тяжесть и значимость которых вообще тяжело оценить, рекомендовано рутинное определение показателя парциального коронарного резерва для решения вопроса относительно дальнейшей тактики лечения такого больного [28]. До сих пор не были проведены РКИ, в которых сравнивали бы эффективность стентирования одновременно нескольких сосудов или стентирования единственного очага поражения, обусловившего развитие заболевания. Оптимальное время проведения инвазивного вмешательства различается для ЧКВ и для АКШ. Так, у пациентов с ОКС без подъема сегмента ST наилучшие результаты и клинические исходы наблюдали при максимально раннем выполнении данного вмешательства. Наилучшие результаты АКШ наблюдали в тех ситуациях, когда данное вмешательство осуществляли в несколько отсроченный период, через несколько дней после полной стабилизации состояния больного.
7.5. Отдельные популяции пациентов
Хотя отдельные подгруппы пациентов, например лица женского пола или пожилого возраста, относятся к группе повышенного риска возникновения геморрагических осложнений, до сих отсутствуют какие-либо данные, которые бы подтвердили предположение о том, что больных этих групп следовало бы лечить как-то иначе, чем пациентов, включенных в группы наблюдения РКИ. Метаанализ, обобщивший результаты 8 РКИ, продемонстрировал, что раннее применение инвазивного подхода у биомаркер-позитивных женщин оказалось таким же эффективным, как и у мужчин [67]. Однако, у биомаркер-отрицательных женщин наблюдали склонность к более частому возникновению неблагоприятных событий на фоне раннего выполнения у них инвазивной процедуры. Таким образом, следует избегать раннего проведения инвазивных процедур у тропонин-отрицательных женщин с низким риском.
Возраст является одним из наиболее значимых факторов риска; тем не менее, раннее выполнение инвазивных вмешательств у пожилых пациентов оказалось таким же или даже более эффективным, чем у лиц других возрастных категорий [59].Выбирая тактику ведения больных старческого возраста, приоритет необходимо отдавать следующим целям и задачам: полное устранение симптомов заболевания и профилактика геморрагических осложнений.
В табл. 12 перечислены рекомендации по выполнению реваскуляризации миокарда у пациентов с ОКС без подъема сегмента ST.
Таблица 12. Рекомендации по проведению реваскуляризации у пациентов с острым коронарным синдромом без подъема сегмента ST
| Рекомендации | Класс клинических рекомендаций | Уровень доказательности | Источник |
| Применение инвазивного подхода показано у пациентов: · с оценкой по шкале GRACE > 140 или с наличием, как минимум, одного критерия очень высокого риска; · наличием рецидивирующих симптомов заболевания; · наличием скрыто протекающей ишемии миокарда, которая была выявлена с помощью нагрузочных тестов | I | A | 64, 68–70 |
| Раннее (< 24 ч) применение инвазивного подхода показано у пациентов с оценкой по шкале GRACE > 140 или с наличием множественных факторов очень высокого риска | I | A | 63, 64, 66, 70–72 |
| Позднее применение инвазивного подхода (в течение первых 72 ч) показано у пациентов с оценкой по шкале GRACE < 140, у которых отсутствуют множественные факторы очень высокого риска, однако имеются рецидивирующие симптомы заболевания или скрыто протекающая ишемия миокарда, которая была выявлена с помощью нагрузочных тестов | I | A | 59, 66, 68 |
| У пациентов с крайне высоким риском развития ишемических осложнений (с рефрактерной стенокардией, с сопутствующей СН, нарушениями сердечного ритма или нестабильностью гемодинамических показателей) показана неотложная (< 2 ч) коронарная ангиография | IIa | C | – |
| Инвазивный подход не следует применять у пациентов: · с низким общим риском; · с крайне высоким риском выполнения инвазивных диагностических и лечебных процедур | III | A | 59 ,68 |
8. Проведение реваскуляризации миокарда при инфаркте миокарда с подъемом сегмента ST
8.1. Выбор подходов по обеспечению реперфузии миокарда
Лечение атеросклероза
Для лечения атеросклероза применяют ингибиторы ГМГ-КоА-редуктазы (статины). Они влияют на холестериновый обмен, способствуя растворению существующих бляшек и снижению содержания холестерина и липидов в крови, а также препятствуют образованию новых атеросклеротических отложений.
Лечение атеросклероза нередко позволяет ликвидировать патологическое сужение
В клинических исследованиях использование аторвастатина и розувастатина показало значительное очищение aa. coronaria от холестериновых бляшек. Что приводит к уменьшению явлений сердечно-сосудистой недостаточности и снижению риска инфаркта миокарда.
Хирургическое лечение
Современная хирургия имеет в своем арсенале три вида операций при сужении венечных сосудов:
- Эндартерэктомия (удаление тромба);
- Шунтирование сосудов;
- Стентирование сосудов.
Эндартерэктомия
Эта операция подразумевает под собой хирургическое удаление тромба из просвета коронарного сосуда. Одна из ее разновидностей – атерэктомия (удаление холестериновой бляшки при атеросклерозе).
Оба этих вмешательства сейчас почти не используются, так как их проведение не только сопряжено с высокими рисками, но и часто после них развивается повторное тромбообразование. Поэтому врачи отдают предпочтение другим видам операций.
Стентирование
Эта операция может проводиться как планово для профилактики инфаркта миокарда, так и экстренно при его развитии для ликвидации ишемии и восстановления кровоснабжения сердечной мышцы.
Заключается данное хирургическое вмешательство в установлении стента в пораженный сосуд. Осуществляется это через бедренную артерию, поэтому стентирование относится к малоинвазивным манипуляциям, не требующим больших разрезов и общего наркоза. С помощью проводника стент доставляется до места назначения – пораженной артерии.
Устанавливается в нее, после чего расправляется. Конструкция этого устройства позволяет поддерживать сосуд в расширенном до нормального диаметра состоянии, что обеспечивает адекватный кровоток.
Механизм стентирования
Весь ход процедуры и правильность расположения стента контролируется рентгенологическим оборудованием, поэтому операция требует специального оснащения операционной.
Подробнее об этом виде хирургического вмешательства можно узнать из видео в этой статье.
Шунтирование
Аортокоронарное шунтирование заключает в обеспечении обходного пути кровотока и выключении из него пораженной артерии. С помощью собственной вены или артерии пациента создается шунт, что позволяет восстановить приток крови к сердечной мышце в обход закупоренного сосуда.
Схема операции представлена на фото ниже:
АКШ
Эта операция очень травматична, так как требует применения аппарата искусственного кровообращения и вскрытия грудной клетки. Реабилитационный период обычно длительный и сложный, нередко возникают осложнения.
Профилактика
Профилактика этого заболевания направлена, в первую очередь, на предупреждение болезней сердца и сосудов и включает:
- правильное питание с пониженным содержанием жиров (см. Полезные для сердца и сосудов продукты: что есть, чтобы сохранить здоровье нашего «мотора» на долгие годы);
- ежедневное соблюдение питьевого режима;
- подвижный образ жизни (спорт, прогулки, активные развлечения);
- своевременное лечение хронических заболеваний;
- ежегодное диспансерное обследование.
Эта инструкция не защитит полностью от риска развития патологии, но сведет его к минимуму.
Прогноз для жизни и выздоровления напрямую зависит от того, как вовремя был выявлен стеноз. Поэтому при первых признаках развития сердечной недостаточности рекомендуется обратиться к кардиологу для проведения обследования. Своевременное лечение позволит избежать развития грозных осложнений и хирургических вмешательств, ограничившись консервативной терапией.