Екатерина Смольникова
Практикующий врач-эндокринолог (Стаж 10 лет). Имеет большой опыт работы в частных и государственных клиниках России.
Задать вопрос
Последнее обновление — 16 августа 2020 в 13:17
Важным показателем риска атеросклероза является уровень холестерина в крови. Норма у мужчин меняется в соответствии с возрастом и измеряется с помощью анализа крови. Равно опасным считается как повышение, так и понижение показателей. Также большое значение имеет соотношение «хорошего» и «плохого» холестерина.
Возможные причины повышения
Повышение холестерина основано на физиологическом механизме. Основной элемент – холестерол. Он является жироподобным спиртом, который используется в целях:
- Продуктивного обмена стероидных гормонов;
- Естественного синтеза холекальциферола (под воздействием солнечных лучей) и эргокальциферола (поступает с питанием) — это витамины группы D;
- Строительства мембран клеток.
В норме (холестерин 7,0 ммоль/л.) вырабатывают клетки самой крупной железы человека – печенью. Синтез стереола поддерживается работой надпочечников, кишечным трактом, кожей. Это дополнительные функции липидного обмена, которые связаны с образование холестериновых бляшек.
У новорожденного уровень холестерина низкий, равен 1 -2 ммоль/л. В отличие от мужчин, уровень холестерина поддерживается до тех пор, пока в норме выработка типично-женского гормона. Лишь после менопаузы у представительниц прекрасного пола риск возрастает. У мужчин он присутствует, но в меньшей концентрации, поэтому они чаще подвержены риску обнаружить показатели в крови «холестерин 7 ммоль/л.».
Прогноз на жизнь
Не стоит полностью отказаться от продуктов содержащих холестерин, потому что многие из них — это поставщики белка животного происхождения в организм.
Если отказаться от вредных и пагубных привычек — алкоголя и никотина, а также постоянно адекватно нагружать свой организм, тогда в меру употребляемые холестеринсодержащие продукты не приведут к быстрому скачку индекса ХС.
Своевременно проведенная биохимия крови на холестерин, позволит откорректировать показатели до нормы, что не даст возможности развиваться патологиям сердца и атеросклерозу. При правильном образе жизни прогноз — благоприятный.
Кто в зоне риска?
Ввиду физиологических особенностей наибольшей опасности подвержены лица мужского пола. Из-за нарушения работы гормональных систем у женщин зона риска значительно расширяется, особенно в зрелом возрасте. Все проблемы могут начаться ранее, если не обращать внимания на показатели.
Медицинские специалисты полагают, что рискуют следующие категории.
- Пассивные, малоактивные с признаками гиподинамии лица. Кровь должна постоянно циркулировать, а такое обеспечивается только физическими нагрузками.
- Злоупотребляющие алкоголем, когда нарушается работа желудочно-кишечного тракта, печени.
- Лица, позволяющие себе нарушать диету или не соблюдать основ правильного питания, находятся в группе риска, когда значение «холестерин 7 ммоль/л.» и выше обнаруживается случайно.
- Тучные, малоподвижные люди.
- Женщины со сбоем гормональной системы.
- Пожилой и старческий возраст вне зависимости от пола, когда выработка эстрогена снижается или прекращается. Именно он отвечает за регуляцию холестерола.
Особая зона риска – детский возраст, особенно подростковый, когда гормональный фон повышается. Диагностика позволяет выявить начало заболевания.
Диагностика
Методика биохимического анализа состава крови методом липограммы — это наиболее точные результаты липопротеидов пофракционно, а также концентрация триглицеридов.
Чтобы правильно сдать кровь на липидный спектр, нужно накануне забора крови подготовить организм:
- Кровь из вены сдавать натощак — не есть минимум 8 часов перед сдачей крови, а максимум 12 часов. Больше голодать запрещено, потому что может произойти истощение организма;
- Не есть накануне жирную пищу, а также пищу, только на основе углеводов;
- За сутки — двое до забора крови на биохимию, не пить алкоголь;
- За 3- 4 часа до биохимической процедуры — отказаться от курения;
- За сутки — двое до забора крови, не перегружать организм физически;
- Сдавать кровь в спокойном состоянии.
Если выполнены все правила подготовки организма, а индекс ХС не ниже 7,0 ммоль/л и даже выше этого, значит в организме, запущен процесс развития атеросклеротических изменений в кровотоке и в сердечном органе.
Кровь из вены сдавать натощак
Признаки отклонения от нормы
Излишнее формирование холестериновых бляшек на первоначальном этапе происходи незаметно. Нет явных симптомов, жалоб, плохого самочувствия.
Первые признаки сбоя в работе организма выражаются в более поздних, отсроченных по времени периодах, когда необходима не только профилактика.
Повышенный холестерин сопровождается:
- Со стороны опорно-двигательного аппарат: ощущение скованности, тяжести, тремора в конечностях; варикозное расширение сосудов коленей, голеней, стоп; покраснение и посинение;
- Сердечной патологией: одышка, тахикардия или брадикардия, загрудинные боли;
- В репродуктивной функции: ранняя менопауза, снижение фертильности, потенции, утратой интереса к сексу (фригидностью);
- Понижением остроты зрения, выявлением ободка серого цвета вокруг роговицы;
- Нарушением мозговых функций: памяти, мышления, внимания, концентрацией.
Специфический симптом – образование ксантом. Это жировые бляшки на поверхности кожи, заполненные белой массой, сосредоточенные вокруг глаз, на ладонях, подошвах, пальцах, ягодицах.
Если обнаружен хотя бы один или несколько признаков – то, это повод обратиться за медицинской помощью.
Причины повышенного, пониженного холестерина
У женщин и мужчин после 40 лет превышение нормы холестерина в крови может быть связано с генетическими дефектами обмена липидов, но чаще причина остается неизвестна. К факторам, способствующим повышению уровня холестерина в крови относятся:
- болезни печени, желчного пузыря;
- курение;
- опухоли поджелудочной, предстательной железы;
- подагра;
- хроническая почечная недостаточность (о причнах и лечении болезни почек у женщин описано тут);
- эндокринная патология (недостаточная выработка соматотропного гормона, сахарный диабет, гипотиреоз).
У женщин причиной повышенного по сравнению с нормой холестерина крови может стать беременность. Это нужно знать тем, кто планирует забеременеть после 40 лет.
Пониженные значения липидов наблюдаются при:
- голодании, истощении;
- обширных ожогах;
- тяжелых инфекциях (лечит врач инфекционист);
- сепсисе;
- злокачественных опухолях печени (диагностирует и лечит онколог);
- некоторых видах анемий;
- хронических болезнях легких ( как лечить хрониеские бронхиты читайте в этой статье);
- ревматоидном артрите;
- гипертиреозе.
Низкий уровень липидов в крови также бывает у тех, кто увлекается вегетарианством или принимает такие лекарственные препараты, как неомицин, тироксин, кетоконазол, интерферон, эстрогены.
Методы определения уровня холестерина в крови
При биохимическом анализе человека одним из жизненных показателей, определяющих общее состояние организма, является холестерин в крови. Современные лаборатории оснащены специальным оборудованием, исключающим ошибки в подсчетах данных.
Поэтому еще 30 лет назад не было возможности с точностью определить количество холестерина. На этом основании большинство пациентов считают факт надуманным, не несущим опасность. В результате не прислушиваются к рекомендациям по соблюдению диет, нагрузок и лечения.
Для определения холестерина специальным вакуум-шприцом забирают не более 5 мл венозной крови. Пробирка маркируется, где отмечается ФИО, возраст пациента, дата и время забора.
Еще один метод – портативный биохимический прибор для определения холестерина в крови. Он представляет собой небольшую коробочку, внешне напоминающую глюкометр. При помощи тест-полоски и ланцета больной может сам определить уровни содержания: мочевой кислоты; холестерина; триглицеридов; глюкозы. Аппарат может делать анализ дома. Чаще всего используется для экспресс-диагностики острых состояний, при доврачебном приеме.
Только комплексное обследование организма даст возможность поставить точный диагноз, назначить правильное лечение под медицинским наблюдением.
Точность показателей повысит строгое соблюдение правил забора крови:
- Анализ сдается натощак (перед последним приемом пищи прошло более 8 -10 ч.) в утреннее время;
- Нельзя пить алкоголь за 1 сутки до похода в лабораторию, он нарушает липидный обмен;
- В случае проявления жажды разрешена простая вода без добавок и газа;
- Не разрешено курить за час до сдачи анализа;
- Полностью исключаются физические нагрузки и психоэмоциональные расстройства.
Выясните у врача, какие именно таблетки нельзя принимать, чтобы анализ был наиболее «чистым».
Низкий холестерин
Уровень холестерина может падать – это гипохолестеринемия, о ней говорят, когда показатели ОХ колеблются в цифровых пределах от 5 до 3. Считается, что это – маркер заболевания печени, ценный диагностический признак. Иногда лабораторный анализ крови на холестерин является единственным предвестником развития воспаления или опухоли органа или его билиарной системы.
Гипохолестеринемия еще недостаточно изучена, но уже ясно, что причинами патологии могут быть:
- некорректный прием противоатеросклеротических препаратов;
- болезни печени;
- длительное голодание;
- патология кишечника;
- стресс;
- гипертиреоз;
- анемия;
- интоксикации разного генеза;
- лихорадка инфекционной этиологии;
- сепсис;
- наследственная предрасположенность.
Холестериновая недостаточность часто становится «головной болью» профессиональных спортсменов, которые не могут подобрать соответствующий рацион питания. Недостаток энергии, связанный с таким состоянием не позволяет достичь высоких результатов.
Клинических проявлений, которые помогли бы точно поставить диагноз нет. Нужен биохимический анализ крови. Однако заподозрить гипохолестеринемию можно по следующим признакам:
- мышечная слабость;
- лимфаденит;
- отсутствие аппетита;
- примесь непереваренного жира в кале;
- снижение рефлексов;
- агрессивность или депрессия;
- резкое снижение эректильной дисфункции.
Лечат патологию эндокринологи, сексопатологи, неврологи после предварительной сдачи анализов.
Что значит показатель свыше 7 ммоль/л?
Высокий уровень показателей – тревожный признак развития серьезных патологий. Физиология «срабатывает» так, что излишки стерола оседают на стенках сосудов, начинается формирование бляшек. Процесс выглядит следующим образом:
- В начальной стадии они выглядят как полосы, жировые пятна, которые не мешают кровообращению.
- По мере роста они сужают просветы в артериях.
- Закупоривают сосуды.
В результате органы не получают достаточное количество питательных веществ, кислорода. Холестериновые бляшки способны отрываться, скапливаться и полностью перекрывать доступ крови в сердце.
Аналогичная ситуация происходит с мозгом и конечностями. Нарушение мозгового кровообращения вызывает показатель «холестерин 7,9 ммоль/л. и выше», возникает инсульт с осложнениями вплоть до парализации жизненно важных функций и смерти.
Атеросклероз нарушает трофику в нижних конечностях, отеки, сухость кожи. Любая травма становится угрозой возникновения тяжелых патологий (гангрена, венозный застой). Единственный выход – ампутация.
Зачем нужен холестерин?
Это жироподобный спирт, без которого не может осуществляться нормальная работа всего организма и каждой его клетки.
Холестерин имеет свойства повышать функциональность иммунной системы и повышать защитные свойства организма против вторжения инфекционных и вирусных агентов.
Влияние холестерола на организм:
- Холестерин находится в качестве строительного компонента в клеточных мембранах, делая их более эластичными, крепкими и увеличивает их проницаемость;
- Участвует в выработке надпочечниками гормонов стероидного типа;
- При помощи липопротеидов в клетках печени происходит синтез витамина д;
- При помощи холестерола происходит работа желчного пузыря и выработка жёлчных кислот;
- Свойства холестерола — это связываться между клетками нейронов в спинном и в головном мозге;
- Липопротеины находятся в составе оболочек нервных волокон.
Холестерин — это очень важный компонент в составе организма, но слишком высокая его концентрация в составе крови, может привести к серьезным нарушениям работы системы кровотока, а также сердечного органа, что в осложнённой форме довольно часто приводит к летальному исходу.
Холестерин — это очень важный компонент в составе организма
Как он появляется?
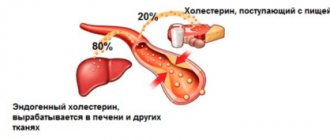
Существует 2 способа попадания холестериновых молекул в организм человека:
- 80,0% всего количества холестерола вырабатывается самим организмом при помощи клеток печени. Холестерол синтезируется при помощи фермента редуктазы, который вырабатывается организмом в кишечнике, в клетках печени, при помощи кожных покровов человека;
- 20,0% холестерола попадает в организм с продуктами питания животного происхождения, что в своем составе содержат холестериновые молекулы. Кроме молекул холестерина в качестве жира, в организм попадают белковые молекулы, минералы и молекулы углеводов. В совокупности всех этих веществ и вырабатывается энергия для функционирования человеческого организма.
Если у человека по результатам лабораторной диагностики зафиксирован индекс холестерина 7,0 ммоль/л и до 8,0 ммоль на литр, это значит, что в организме человека нарушен липидный обмен и необходимо искать причину в неполадках внутри организма и снижать интенсивность синтеза в клетках печени молекул холестерина.
Уровень холестерина — 7,0, 7,2, 7,5 и больше, может только поднять внутренние проблемы в синтезировании молекул липидов.
При помощи неправильного питания показатель холестерина 7,0 ммоль/л, поднять практически невозможно.
Холестерол поднимается до цифры 7,0 ммоль/л только при совокупности многих факторов, один из которых неправильное питание.
Виды молекул
Активность организма в системе кровотока обусловлено его соединением с белками, которые имеют прекрасные способности транспортировщика в кровяном русле. В соответствии с количеством белка в составе молекулы липопротеида и обусловлена его транспортная способность.
Поэтому от таких соединений и зависят полезные свойства организма. От количества белка в молекуле — холестерол делится на хороший (полезный) и плохой (вредный).
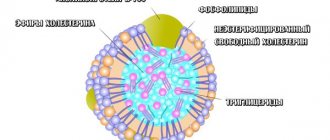
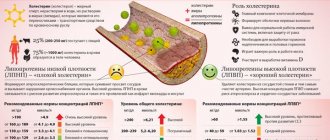
Общий холестерин в составе крови разделяется на несколько фракций:
Липопротеиды с очень низким уровнем плотности молекул (ЛПОНП).
Синтезируются данные липопротеиды в клетках печени и имеют в своем составе холестерин и большую часть молекул триглицеридов. Если уровень ЛПОНП в организме повышен, тогда это сигнал о том, что в организме нарушен липидный обмен и срочно необходимо принимать меры для его корректировки.
Повышенные липопротеиды очень низкой молекулярной плотности приводят к серьезным нарушениям в системе кровотока и развитию патологии атеросклероз, а также губительно действуют на миокард, вызывая серьезные патологии сердечного органа.
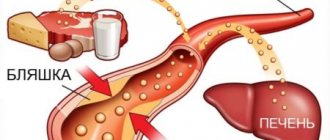
Липопротеиды с низким уровнем плотности молекул (ЛПНП).
Это то, что люди называют плохим холестерином. В данной молекуле липопротеида наличие белка малое количество. А основная концентрация в молекуле ЛПНП — это холестерол и триглицериды.
По причине низкой молекулярной плотности, низкомолекулярные липопротеиды в процессе движения по кровотоку, теряют частицы холестерина, оседающий на внутренних сторонах (на интиме) сосудистых оболочек в виде жирового пятна, который начинает притягивать к себе еще молекулы жира, образуя холестериновую бляшку.
Холестериновая бляшка начинает обрастать молекулами кальция, превращаясь в твердую атеросклеротическую бляшку, закрывающую артериальный просвет.
При индексе холестерина в 7,0 ммоль/л, в организме человека уже запущен процесс формирования атеросклеротических изменений сосудов и развития патологии атеросклероз.
В сердечном органе при индексе холестерина 7,0 ммоль/л начинает развиваться ишемия сердечной мышцы, нестабильного типа стенокардия. Если уровень холестерола достиг отметки 7,8 и 8,0, тогда это означает риск развития патологий инфаркта миокарда, или же мозгового инсульта.
Чем выше уровень холестерина после показателя 8, тем страшен переход всех сердечных патологий системы кровотока и сердечного органа в осложнённую форму, которая приводит к летальному исходу.
Липопротеиды с высоким уровнем плотности молекул (ЛПВП).
Это хороший холестерин, которой имея высокомолекулярную форму, активно движется по системе кровотока, имеет свойства собирать молекулы свободного холестерола, что являются частичками, отколовшимися от низкомолекулярных фракций липопротеидов, и транспортирует их в клетки печени, для последующей утилизации желчными кислотами.
Если при показателе в 7,0 — 7,8 ммоль на литр, преобладает в составе крови фракция ЛПВП, тогда это означает то, что у человека есть минимальный риск развития патологий сердечного органа и патологий системы сосудов.
Исходя из расшифровок анализов, при индексе 7,2, если преобладает фракция ЛПВП, тогда это не так страшно для организма, и нет повода срочно снижать общий холестерин.
Просто необходимо систематически мониторить состав крови на липопротеиды методом липидного спектра, чтобы своевременно, при изменении концентрации в составе крови преобладания фракций, начать лечение по снижению индекса ОХС и фракций ЛПНП, а также очень низкомолекулярных липидов.
Общий уровень холестерина 7,0-7,9 – это норма или много?
Несмотря на общие референтные значения около 3 единиц, есть несколько факторов, которые считаются нормой.
- Границы лежат в пределах «холестерин 7,1-7,2 ммоль/л.», если пациенту больше 50-ти лет.
- Для женщин пожилого возраста норма, когда холестерин 7,3-7,85 ввиду снижения репродуктивных функций, воздействия эстрогена.
- Во время беременности показатели достигают 9- 13 ммоль/л. на фоне гормональных изменений.
В случае, когда в возрасте до 45 лет обнаружено превышение 7,9 ммоль/л., то медиками такой уровень — критический, требующий дополнительного исследования, профилактических мер.
Если холестерин выше показателя 7,0 -7,9, то назначаются скриниговые исследования. Пациент должен сдавать анализы каждый полгода.
Таблицы норм холестерина (расшифровка результатов):
- нормы общего холестерола в анализе крови;
- норма ЛПНП / LDL-C (ХС липопротеинов низкой плотности);
- норма ЛПВП / HDL-C (ХС липопротеинов высокой плотности);
- норма НЕ-ЛПВП ХС (non-HDL-С = TC — HDL-C);
- нормы ТГ / TRIG (триглицериды в сыворотке крови);
- нормы холестерола у детей и подростков (по возрасту);
- нормы холестерола у взрослых людей (по возрасту);
- нормы холестерола у пожилых мужчин и женщин.
Лечение повышенного холестерина
При обнаружении превышения значения холестерина выше показателя 7 ммоль/л., врач-терапевт назначает несколько лечебных мероприятий, способных не только снизить, но и поддерживать уровень в норме.
Коррекция питания для снижения холестерина 7 ммоль/л
Первое, что необходимо сделать, скорректировать питание. Назначается «безхолестериновая диета». В ее основе лежат следующие принципы.
- Исключаются все молочные продукты с повышенным содержанием жиров: сыры, сметана, сливки.
- Нельзя есть копчености и сало: колбасы, грудинку, буженину, ветчину, сосиски, крылышки-гриль и тому подобное.
- Под запрет попадет свежая выпечка. Их заменяют сухариками, подсушенными ломтиками хлеба. Никаких ванильных булочек с повидлом, пирогов и плюшек.
- Забудьте о снеках (чипсах, сушеной рыбе и прочее).
- Опасный продукт при холестерине – алкоголь. Он нарушает работу печени и поджелудочной железы.
- Газированные воды, особенно сладкие виды, вредят липидному обмену.
Все продукты для питания лучше делать самим.
Физическая активность как метод борьбы с повышенным холестерином
Так как образование холесторола, его регуляция напрямую зависит от общей системы кровоснабжения и обмена, то назначаются умеренные физические нагрузки. Это средство не только профилактики, но и лечения.
- Легкий спокойный бег;
- Ходьба в умеренном темпе;
- Утренняя гимнастика, фитнес в зале под руководством тренера;
- Прогулки утром или перед сном.
Работая, делайте физические нагрузки. Пройдитесь, прогуляйтесь, разомнитесь.
Немедикаментозное лечение
Среди рекомендаций, когда надо снизить холестерин, нередко встречаются методы немедикаментозного лечения. Оно подходит для начальной стадии заболевания и пока только отрабатывается. Оценка эффективности проводится через 1-3 месяца после начала.
- Лазеротерапия, когда прицельным методом удаляются бляшки. Возможны осложнения из-за образования микрочастиц, тромбоэмболии.
- Ультразвуком методом кавитации. Под влиянием высоких частот удаляются холестериновые бляшки, разрушаются застои, проходы в сосудистых руслах становятся свободнее. Опробовано на нижних конечностях, когда пациенту грозит ампутация.
Эффект от таких процедур приносит результаты, но пока такое внедрено не везде, так как липидный обмен, его особенности, образование холестерина – все это связано с другими патологиями.
Медикаментозное лечение
Врачом-терапевтом назначается препараты-статины, которые препятствуют образованию холестериновых бляшек, являются нормотимиками для липидного обмена. Действующие вещества: лавостатин, флувастафин, симвастатин, правастатин. Самыми эффективными при тяжелых патологиях признаны:
- Холетар, Кардиостанит (основное вещество — ловастатин), снижаюшие показатели до 6-4 ммоль/л.;
- Мертинил, Роксера, Крестор с розувастином;
- Лексол Форте на основе флувастатина, эффективно воздействующим на высокие значения (от 9 ммоль/л. и выше);
- Овенкор, Симвастол, Вазилип с флувастином, позволяющие добиться стабильных результатов при длительном приеме больше 4 месяцев.
При учете, что повышение холестерина связано с патологическими процессами других болезней, терапия должна быть комплексная, в зависимости от патологии.
Используют сердечные гликозиды, снижающие сердечный ритм, а так же: гормоны (если выявлено нарушение со стороны эндокринологии); гепатопротекторы.
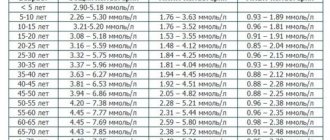
Норма показателей холестерина у мужчин (таблица)
Содержание ХС в крови у мужчин меняется в разные возрастные периоды. Для мужчины важно контролировать уровень ХС, так как мужской организм более подвержен атеросклерозу. У женщин за поддержание нормальных показателей ответственны женские половые гормоны — эстрогены. У мужчин такой защиты нет.
Количество липопротеидов меняется каждые пять лет. У ребенка имеет значение количество общего холестерина. После пяти лет он разделяется на хороший и плохой. Важными являются не столько количественные значения, сколько индекс атерогенности. ИА — это соотношение ЛПВП и ЛПНП. Он высчитывается следующим образом: от количества общего холестерина отнимают количество ЛПВП, полученный результат делят на количество ЛПВП. Сколько должен быть коэффициент атерогенности? Допустимое значение ИА для мужчин — 3,5. Превышение свидетельствует о наличии атеросклероза.
Высокий ИА обычно обнаруживается у тех мужчин, которые:
- Злоупотребляют табаком.
- Не занимаются спортом.
- Питаются фастфудом, полуфабрикатами.
- Имеют лишний вес.
- Болеют диабетом.
- Имеют повышенное артериальное давление.
Слишком низкий ИА бывает в следующих случаях:
- Длительный прием препаратов, снижающих ХС (статинов).
- Занятия профессиональным спортом.
- Вегетарианский тип питания, при которм человек не получает животного белка.
Количество общего холестерина и ЛПНП начинает расти после 30 лет. После 40 лет плохой холестерин растет еще больше, возрастает риск атеросклероза. Особенно важно контролировать содержание липоротеида мужчинам после 50 лет. А вот после 60 лет содержание плохого ХС снижается, достигая минимального значения к 70 годам.
Нормы содержания холестерина у мужчин по возрасту приведены в таблице.
| Возраст человека | Содержание общего ХС, ммоль/л | Содержание плохого ХС | Содержание хорошего ХС |
| До пяти лет | 2,9-5,19 | ||
| От 5 до 20 лет | 2,9-5, 09 | 1,6-33,36 | 0,77-1,62 |
| 20-30 | 3,43-6,31 | 1,8-4,26 | 0,79-1,62 |
| 30-40 | 3,62-6,98 | 1,93-4,43 | 0,87-2,11 |
| 40-50 | 4,08-7,16 | 2,5-5,22 | 0,77-2,65 |
| 50-60 | 4,03-7,14 | 2,27-5,25 | 0,71-1,83 |
| 60-70 | 4,08-7,08 | 2,48-5,32 | 0,77-1,92 |
| После 70 | 3,7-6,85 | 2,48-5,32 | 0,84-1,91 |
Статья в тему:
Норма креатинина в крови у мужчин в зависимости от возраста
Таким образом, среднее значение ОХС колеблется в районе 5 ммоль/л. Если повышен как ЛПВП, так и ЛПНП, это означает, что хороший ХС подавляет плохой и защищает сосуды. Опасным является высокое значение ЛПНП и низкое ЛПВП.
Чем опасен высокий холестерин
Повышенный уровень холестерина – большой риск внезапной смерти и инвалидизации ввиду инсультов, инфарктов миокарда, ожирения, снижения репродуктивных функций. Если его показатели превышают норму значения 7,9ммоль/л., то потребуется:
- Пересмотр режима дня и питания;
- Исключение потенциально опасных факторов риска, нормализация работы сердечно-сосудистой системы, пищеварения;
- Постоянный контроль уровня показателей нарушения в работе липидного обмена, холестерола.
Чем старше вы становитесь, тем выше риск формирования холестериновых бляшек.
Следите за питанием, не нарушайте режим и диету, живите активной жизнью! Холестерин победим только в случае строгого соблюдения рекомендаций.
Таблица: уровень ЛПВП (HDL-C) холестерина
| Расшифровка результатов: | ХС ЛПВП (ммоль/л) | HDL-C (мг/дл) |
| низкий уровень (повышенные риски) | менее 1,0 (для мужчин) менее 1,3 (для женщин) | ниже 40 (для мужчин) ниже 50 (для женщин) |
| пограничные значения (средние риски) | 1,0 — 1,3 (для мужчин) 1,3 — 1,5 (для женщин) | 40 — 50 (для мужчин) 50 — 59 (для женщин) |
| отличный результат («отрицательный» фактор риска; «синдром долголетия») | свыше 1,55 | более 60 |
| слишком повышенный показатель (возможно, гипер-альфа-липопротеинемия) | свыше 2,1 | более 80 |
| опасные значения (согласно результатам последним исследованиям) | свыше 3,0 (у мужчин) свыше 3,5 (у женщин) | более 115 (для мужчин) более 135 (для женщин) |
ЛПВП (HDL-С)
очень «хороший» альфа холестерин. Обладает уникальными антиатерогенными свойствами. Именно поэтому, его повышенная концентрация названа
«синдромом долголетия»
. Данный класс липопротеинов, образно говоря, «смывает» со стенок артерий своих плохих собратьев (отправляя их обратно в печень для переработки в желчные кислоты), чем существенно снижает риски развития широкого спектра сердечно – сосудистых заболеваний и
атеросклероза
(«тихого убийцы»).
Рекомендуемся ознакомиться: что такое коэффициент атерогенности и для чего его рассчитывают?
Физическая активность как метод борьбы с повышенным холестерином
Обращаясь к узкому специалисту, вы получите четкие рекомендации, как дальше бороться с недугом. Он расскажет, чем чреват холестерин 7, что это значит, почему следует снижать его уровень.
Один из способов борьбы с такой проблемой – увеличение физической активности. На занятия спортом требуется энергия. Если она не поступает извне, то организм расходует внутренние запасы. Энергию дают скопившиеся жиры. На их расщепление и выведение тоже требуются силы. Постепенно уровень холестерина нормализуется, занятия спортом войдут в привычку, вы заметно улучшите состояние здоровья.
Необязательно сразу записываться в тренажерный зал или на фитнес. Активные тренировки не пойдут на пользу новичку. Вам следует подумать о сердце. Оптимальный вариант – длительные пешие прогулки на свежем воздухе. Купите шагомер, чтобы контролировать количество сделанных за день шагов, скорость, с которой вы двигаетесь, пройденное расстояние.
Можно записаться на ЛФК, йогу для новичков, пилатес. Такие занятия отлично подготавливают к более серьезным физическим нагрузкам.
Интересуясь, холестерин 7 – это много или мало, изучите информацию по этому вопросу. Обязательно обратитесь к врачу. Если других отягощающих обстоятельств нет, этот уровень жирного природного спирта в крови является повышенным, но не критическим, поэтому откорректировать его можно при помощи диеты и физических нагрузок, не прибегая к медикаментозной терапии.
Если же показатели не меняются на протяжении длительного срока или растут, то придется прибегнуть к приему различных лекарственных средств, которые пропишет доктор.