Причины
Развитию дисплазии сердца у детей и взрослых могут способствовать разные факторы. Врожденная форма возникает вследствие мутации генов, ответственных за формирование коллагена. Произойти сбой может из-за генетической предрасположенности или воздействия негативных явлений на организм женщины во время вынашивания малыша.
Приобретенная форма дисплазии сердца связана с влиянием на человека разных неблагоприятных факторов, например, вредной пищи, спиртных напитков, курения, плохой экологии.
Полезное видео
Смотрите на видео о дефекте межпредсердной перегородки:
Если выявлена аневризма сердца, операция может стать единственным шансом на спасение, только с ней прогноз улучшается. Жить без операции в целом можно, но только в том случае, если аневризма, например, левого желудочка очень маленькая.
Выявить МАРС сердца можно у детей до трех лет, подростков, взрослых. Обычно такие аномалии проходят практически незамеченно. Для исследований применяют УЗИ и другие методы диагностики строения миокарда.
В современных диагностических центрах можно определить порок сердца на УЗИ. У плода он виден начиная с 10-11 недели. Признаки врожденных также определяют с помощью дополнительных методов обследования. Не исключены и ошибки при определении строения.
Тяжелым осложнением считается аневризма сердца после инфаркта. Прогноз существенно улучшается после операции. Иногда лечение проводится медикаментозно. Сколько живут с постинфарктной аневризмой?
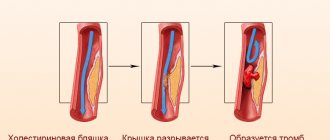
Если образовалась аневризма сердца, симптомы могут быть схожи с обычной сердечной недостаточностью. Причины — инфаркт, истощение стенок, изменения сосудов. Опасное последствие — разрыв. Чем раньше проведена диагностика, тем больше шансов.
Если выявлена аневризма аорты, жизнь пациента в опасности. Важно знать причины и симптомы ее проявления, чтобы как можно раньше начать лечение. В основном это операция. Может диагностироваться разрыв аорты брюшного, грудного и восходящего отдела.
Диагноз коарктация аорты может быть выявлен и у новорожденный, и у подростков. Признаки ВПС явные. Диагностика у детей проводится после рождения и при осмотре. Лечение коарктации дуги аорты включает операцию. Как жить после?
Поражение сердца с нарушением кровообращения называется кардиомиопатия у детей. Она бывает дилатационной, гипертрофической, рестриктивной, первичной и вторичной. Симптомы проявляются стандартным набором признаков сердечной недостаточности. Выявляют по Холтеру, на УЗИ. Лечение может включать операцию.
В результате нарушения строения, растяжения аортральной стенки может развиться аневризма синуса Вальсальвы. Обследование при подозрении необходимо провести как можно раньше, начинают в ЭхоКГ. Лечение заключается в ушивании аортальной стенки.
Симптомы
Мало знать, что это такое — дисплазия сердца, нужно еще уметь ее распознать. Симптомы на ранних стадиях не проявляются, поэтому заболевание легкой степени выявляют в большинстве случаев абсолютно случайно.
С прогрессированием болезни начинают возникать такие признаки как:
- Болевой синдром в области сердца.
- Нарушение сердечного ритма
- Расстройства сна.
- Повышенная утомляемость.
- Общее недомогание.
- Цефалгия.
- Обмороки.
Патология может сопровождаться нарушениями структуры сосудистых составляющих сердца, что приводит к ухудшению кровотока.
Что представляет собой дисплазия?
Само слово дисплазия говорит о неправильном развитии органов, частей тела, тканей. Это необязательно детская болезнь, многие недуги появляются в зрелом возрасте, например, дисплазия шейки матки. Различаются следующие виды дисплазии:
- Эпифизарная. Образование костей у эмбриона происходит в два этапа: окостенение соединительной ткани с образованием костей черепа и окостенение хрящевой ткани с образованием позвоночника, конечностей. Эпифизарная дисплазия — нарушения в развитии костей позвоночника и конечностей (спондилодисплазия коленного и тазобедренного сустава, шейного, грудного, поясничного отдела позвоночника).
- Эктодермальная. Нарушения касаются тканей, развивающихся из эктодермы эмбриона: нервная система, зубная эмаль, кожа, органы чувств.
- Акромикрическая. Представляет собой врожденные аномалии в развитии костей: задержка роста, укороченные кисти, стопы, лицевые нарушения.
- Фибромускулярная (фиброзно-мышечная). Нарушения касаются мышечного и внутреннего эластического слоя артерий.
- Фиброзная. Относительно редкая патология, характеризующаяся перерождением обычной кости в фиброзную из-за нарушений в развитии остеогенной мезенхимы у эмбриона.
- Цервикальная интраэпителиальная неоплазия. Приобретенные нарушения. Наиболее распространенная — дисплазия шейки матки.
- Фокальная кортикальная. Представляет собой нарушения коры головного мозга.
- ДСТ (дисплазия соединительной ткани). Наследственная мутация генов, влияющих на организацию коллагеновых тканей.
- Кардиомиопатия (аритмогенная дисплазия правого желудочка). Наследуемое заболевание сердца.
- Бронхолегочная. Проявляется у недоношенных младенцев после искусственной вентиляции легких.
Причины появления дисплазии у ребенка носят, как правило, наследственный характер, недоношенность или связано с течение беременности у женщины. Это может быть перенесенные во время беременности вирусные инфекции, неправильное питание, наличие вредных привычек, таких как курение и алкоголь у будущей мамочки, а также другие особенности беременности: маловодие, токсикоз, неправильное положение плода.
Диагностика и лечение
Для выявления дисплазии митрального клапана сердца или его иных участков доктора применяют инструментальные методы обследования. Хорошие результаты дают такие диагностические мероприятия как электрокардиография, магнитно-резонансная томография.
Лечение назначается с учетом выявленной стадии заболевания, наличия сопутствующих патологий, общего состояния организма пациента, его возраста. Проводится консервативная терапия, сочетающая разные методы.
Прием медикаментов
Лекарственные средства применяются для того, чтобы добиться следующих целей:
- Восстановление нормального метаболизма в тканях.
- Усиление процесса образования коллагена.
- Устранение симптомов, которые вызывает дисплазия.
- Нормализация состояния нервной системы.
- Профилактика нейродистрофии сердечной мышцы.
- Предотвращение или лечение инфекционного процесса в тканях.
Также назначаются витаминно-минеральные комплексы для пополнения организма полезными веществами.
Терапевтические мероприятия
Дополнительно доктор может порекомендовать такие мероприятия как:
- Массаж.
- Физиотерапевтические процедуры.
- Лечебная физкультура.
- Диета.
Взрослым пациентам следует забыть про курение, употребление спиртных напитков.
Народные средства
Также в качестве дополнения можно использовать методы нетрадиционной медицины, но только с разрешения лечащего врача. Самостоятельно пробовать народные средства при терапии ни в коем случае нельзя.
При поражении сердечной мышцы и сосудов рекомендуется принимать отвары и настои на основе трав. Положительно на работу данного органа влияют такие растения как боярышник, шалфей, пустырник, валериана, багульник.
Лечение детей с патологией
При обнаружении бессимптомной аневризмы сердца дети должны находиться под постоянным наблюдением педиатра и кардиолога для предотвращения нарушений кровообращения. Им показано:
- питание с достаточным содержанием белка (мясо курицы, индейки, рыба), овсяная и гречневая каша, свежевыжатые соки из фруктов и ягод;
- строгое соблюдение режима дня с дневным отдыхом;
- массаж по классической методике, точечный, подводный;
- хвойные или минеральные, жемчужные ванны;
- электрофорез магния, электросон.
Возможность спортивных тренировок определяются исключительно кардиологом, который учитывает наличие сердцебиения, боли в сердце, обморочных состояний, аритмии на ЭКГ, нарушений, выявленных при УЗИ. При наличии существенных отклонений профессиональный спорт противопоказан, но рекомендуется обязательная дозированная физическая активность в виде ежедневных прогулок, лечебной гимнастики.
Лечебная гимнастика
Консервативная терапия включает профилактические курсы приема (3 — 4 раза в год) таких препаратов:
- соли магния (нужны для синтеза коллагена) – Магнерот, Магне В6, Магникум;
- кардиотрофических средств – Рибоксин, АТФ, Карнитин, Кардонат, Кудесан, Цитохром;
- мультивитаминные комплексы с содержанием группы В – Пиковит сироп, Супрадин кидс гель;
- успокаивающих – травяные сборы с пустырником, мелиссой, шалфеем и зверобоем, багульником.
Антиаритмические медикаменты назначают только при наличии нарушения ритма, требуется антибактериальная терапия даже при небольших оперативных вмешательствах для предотвращения эндокардита.
Показания к хирургическому лечению возникают при нарушении кровообращения, сужении выводного тракта правого желудочка, клапанной недостаточности из-за расширения правых отделов сердца, сложных нарушениях ритма и проводимости. В таких случаях на место истончения перегородки накладывается заплата из синтетических материалов и фиксируется отдельными швами.
Рекомендуем прочитать статью об аневризме сонной артерии. Из нее вы узнаете о патологии, ее видах и причинах развития, симптомах аневризмы, методах диагностики и проведении операции. А здесь подробнее о коарктации аорты.
Аневризма перегородок сердца у ребенка возникает при недостаточном развитии волокон соединительной ткани и относится к МАРС-синдрому. В большинстве случаев проявления отсутствуют, но при резком повышении нагрузки на сердце может произойти разрыв перегородки со сбросом крови из левой половины в правую. Для обнаружения аневризмы наиболее информативно УЗИ сердца с допплерографией.
Легкое и среднетяжелое течение болезни требует профилактических курсов приема медикаментов для укрепления сердца, при тяжелых формах болезни показана операция.
Прогноз и профилактика
Поражение сердца имеет благоприятный прогноз, если пациент полностью соблюдает все рекомендации лечащего доктора, внимательно относится к своему здоровью. С такой дисплазией вполне можно нормально жить. При отсутствии лечения риск образования осложнений очень высок. Для профилактики важно регулярно проверять организм на предмет патологических процессов и своевременно лечиться при выявлении нарушений. Также необходимо вести здоровый образ жизни, особенно женщинам в период вынашивания ребенка.
Дисплазия соединительной ткани в практике врача-педиатра
Переводится с греческого как «отклонение в формировании»
Темы ДСТ «Медицинский вестник» касался уже не раз. Но до сих пор описывались лишь отдельные проявления этой врожденной патологии.
Так, в «МВ» № 21 за 2010 год профессор Л.М.Макаров рассказал о первичных каналопатиях, нередко приводящих к внезапной сердечной смерти у детей и вызываемых мутациями генов, экспрессирующихся в миокарде. В «МВ» № 4 за 2011 год профессор И.В. Викторова описала синдром гипермобильности суставов, а в № 17—18 за 2011 год профессор Э.А. Галлямов говорил о важнейшем патогенетическом факторе гастроэзофагеальной рефлюксной болезни — врожденных грыжах пищеводного отверстия диафрагмы, образующихся из-за повышенной эластичности тканей, ограничивающих это отверстие.
Уже эти публикации показывают, насколько распространены и значимы заболевания, обусловленные ДСТ. Однако многолетние исследования З.В. Нестеренко и те данные мировой науки, которые она анализирует, свидетельствуют о том, что при ДСТ поражаются не три, а гораздо больше систем организма и указанная проблема несравненно шире и острее, чем о ней думали в 1989 году, когда шотландский доктор Р. Бейтон впервые предложил обозначать врожденную патологию СТ, проявляющуюся снижением ее прочности, термином дисплазия, что в переводе с греческого обозначает «отклонение в формировании».
Если пролин изменяется на аргинин
Частота выявления ДСТ (по данным разных авторов) достаточно велика — от 26 до 80 % для всех возрастов и от 74 до 85% — среди детей.
В развитии подобных дисплазий ведущее значение имеют мутации генов, кодирующих синтез и пространственную структуру коллагена и ответственных за формирование компонентов матрикса. Соответственно, согласно одной из первых классификаций ДСТ, они подразделялись на заболевания, обусловленные нарушением синтеза или катаболизма волокнистых компонентов СТ либо ее основного вещества.
Но в 1990-х годах приняли более распространенную на сегодня классификацию. К первой группе дисплазий относят достаточно редко встречающиеся дифференцированные дисплазии (ДДСТ), имеющие моногенный и определенный тип наследования, чаще — аутосомно-доминантный, и четко очерченную клиническую симптоматику. Это синдром Марфана, Элерса—Данлоса, несовершенный остеогенез и несколько других.
Чтобы ознакомиться с ДДСТ, обратимся к наиболее распространенному (частота встречаемости среди новорожденных — 5:100.000) их представителю — синдрому Марфана (СМар). Все доказанные случаи указанного синдрома — следствие мутации гена фибриллина. Он локализуется в длинном плече 15 хромосомы, поле 21 (15ql5-q21.3). Суть мутации — замена в белке фибриллина аминокислоты пролина на аргинин. В результате усиливается синтеза коллагена типа 3 и уменьшение содержания коллагена типа 1. Если в норме соотношение коллаген-1:коллаген-3 составляет 6:4, то при СМар оно падает до 3:7.
Клиническая картина в типичном случае СМар проявляется характерной триадой признаков, относящихся к скелетно-мышечной и сердечно-сосудистой системам, а также органам зрения.
Изменения скелетно-мышечной системы включают: высокий рост, астеническое телосложение (длина конечностей непропорциональна длине туловища), арахнодактилию (длинные тонкие пальцы), деформацию грудной клетки, высокое арковидное нёбо, кифосколиоз, слабость связочного аппарата. К поражениям сердечно-сосудистой системы относятся: дилатация корня аорты, аортальная регургитация, расслаивающая аневризма аорты, пролапс митрального клапана, регургитация крови при недостаточности этого клапана. Характерная патология органов зрения — иридоденез (дрожание хрусталика вследствие слабости цинновой связки), подвывих хрусталика, высокий риск отслойки сетчатки и близорукость высокой степени.
До широкого использования хирургической коррекции сердечно-сосудистой патологии практически все пациенты с СМар умирали до 30—35 лет. Причем основная группа — еще в детском возрасте. Однако в ХХI веке при адекватной терапии продолжительность жизни большинства пациентов с СМар лишь немного уступает этому показателю в общей популяции.
Высокорослые, веснушчатые, сутулые
Во вторую же группу ДСТ, составляющую расстройства, наиболее часто встречаемые практическим педиатром, включены нарушения, объединенные термином недифференцированная дисплазия (НДСТ). В отличие от дифференцированных дисплазий НДСТ — это генетически гетерогенные патологии. Основной характеристикой таких дисплазий является широкий спектр клинических проявлений без четкой симптоматики. То есть НДСТ — это не нозологическая единица, и места ей в МКБ-10 пока не нашлось. В свою очередь НДСТ делятся на 2 группы: болезни с установленным и неустановленным (а это и есть подавляющее большинство НДСТ) генным дефектом.
НДСТ у ребенка может быть диагностирована уже на этапе физикального обследования при комплексной оценке так называемых фенотипических маркеров. Выделяют внешние и висцеральные маркеры, преобладание которых зависит от того, поражение какого типа СТ имеет место — плотной или рыхлой. Критическое число внешних маркеров, позволяющее делать заключение о наличии НДСТ, сейчас принято считать за 3—6. На основании диагностической значимости отдельных признаков НДСТ предлагаются диагностические таблицы с балльной оценкой внешних и висцеральных маркеров, а также биохимических показателей.
Например, внешние изменения кожи у детей с НДСТ обычно свидетельствуют о поражении рыхлой соединительной ткани и характеризуются наличием ее гиперэластичности, повышенной растяжимости, стрий, келоидных рубцов, выраженной подкожной венозной сети, характерных пигментных пятен цвета «кофе с молоком», либо депигментации, большого количества невусов.
Зато поражения плотной СТ проявляются изменениями со стороны скелета: нарушением осанки в виде кифоза и сколиоза, сутулости, деформациями грудной клетки, плоскостопием. Такие дети, как правило, имеют высокий рост, астеническое телосложение.
У всех детей с НДСТ обнаруживаются так называемые малые аномалии развития, или дисморфии. К наиболее часто встречающимся дисморфиям относятся: светлокожесть, сросшиеся брови, широкая переносица, гипер-и гипотелоризм, голубые склеры, эпикант, неправильный рост зубов, деформированная ушная раковина, приросшая мочка, изогнутые мизинцы, неполная синдактилия пальцев, светлый или рыжий цвет волос. Диагностически значимым для выявления НДСТ является наличие у ребенка 6 и более дисморфий.
Маркеры внешние и внутренние
Обратимся теперь к внутренним маркерам НДСТ, причем подчеркнем, что между числом внешних и внутренних маркеров существует прямая корреляция.
Если говорить об интегральных показателях внутренних маркеров НДСТ, выявляемых биохимическими методами, то наиболее информативно определение уровня молекул, образующихся при распаде коллагена. Это оксипролин и гликозоаминогликаны в суточной моче, а в сывротке крови — лизин и пролин. Изменение соотношения коллагенов разных типов при НДСТ позволяет использовать в диагностике метод непрямой иммунофлюоресценции по Sternberg L.A. (1982).
На мембранах лейкоцитов обычно определяется повышенное представительство антигенов гистосовместимости HLA – А28, В35, Cw5, Cw52, а с другой стороны — сниженное количество антигенов типа А2, В12, Cw3. Наиболее перспективными, конечно, являются методы молекулярно-генетической диагностики, выявляющие конкретные генные мутации. Однако в случаях НДСТ эти анализы пока находятся на начальной стадии разработки.
Одной из наиболее часто вовлекаемых в патологический процесс при НДСТ у детей является кардиореспираторная система.
Это приводит к серьезным педиатрическим ошибкам
При НДСТ у детей еще в начале жизни нарушается формирование эластического каркаса легких, что обусловливает клапанный механизм бронхиальной обструкции и образование эмфизематозных булл из-за разрыва морфологически несостоятельных межальвеолярных перегородок. Последствием субплеврально расположенных булл может быть спонтанный пневмоторакс. Врожденный же дефект хрящевого и соединительнотканного каркаса трахеи и бронхов приводит к повышенной их подвижности, возникновению бронхоэктазов, пневмосклероза. Дискинезия трахей и бронхов приводит к развитию бронхообструктивного синдрома (БОС).
Отмечается высокая корреляционная зависимость между тяжестью течения бронхиальной астмы у детей и проявлениями дисплазий. И чем последние распространеннее и сильнее выражены, тем раньше у ребенка вдобавок к бронхиальной астме формируется легочная гипертензия и пневмофиброз.
Аномалии строения бронхолегочной системы при НДСТ ведут к ухудшению элиминации патогенных агентов в условиях измененной иммунной реактивности и способствуют длительной персистенции бактерий, формированию рецидивирующего течения пневмоний. Примечательно и то, что растет уровень атипично протекающих детских пневмоний, вызываемых внутриклеточными возбудителями — хламидиями и микоплазмами, с преимущественным поражением интерстиция легких, при рецидивирующем течении которых прогрессирует, как и в случаях астмы, пневмофиброз, легочная гипертензия.
При НДСТ нередко диагностируются и врожденные пороки: трахеобронхомегалии, трахеобронхомаляции, кистозные гипоплазии легких. На фоне дисплазий перечисленные заболевания особенно часто сопровождаются развитием тяжелых осложнений в виде пневмофиброза, легочной гипертензии, бронхоэктазов, спонтанного пневмоторакса.
К сожалению, в отличие от вышеперечисленных выраженных проявлений НДСТ у детей, субклинические варианты обычно не диагностируются. Это часто приводит к неверной трактовке патологического процесса и серьезным педиатрическим ошибкам.
Истинно малое сердце
С 1987 года в классификации заболеваний сердечно-сосудистой системы Нью-Йоркской ассоциации кардиологов был выделен синдром соединительнотканной дисплазии сердца (СДС), сопровождающий как дифференцированные, так и недифференцированные дисплазии. В свою очередь сердечные дисплазии включают несколько синдромов.
Клапанный синдром объединяет изолированные и комбинированные пролапсы клапанов сердца, миксоматозную дегенерацию клапанов. Примерно в 70% случаев синдром представлен пролапсом митрального клапана, реже — трикуспидального или аортального, расширением корня аорты и легочного ствола; эктопически расположенными хордами, аневризмами синусов Вальсальвы. В части случаев такие изменения сопровождаются явлениями регургитации, что отражается на показателях контрактильности миокарда и объемных параметрах сердца.
При торакодиафрагмальном синдроме речь идет об астенической форме грудной клетки или ее деформации, деформациях позвоночника (сколиозы, кифосколиозы, гиперкифозы, гиперлордозы), изменениях стояния и экскурсии диафрагмы. Среди детей с ДСТ наиболее часто встречается воронкообразная деформация грудной клетки, на втором месте по частоте — килевидная. Деформации грудины, ребер, позвоночника и связанное с ними высокое стояние диафрагмы уменьшают грудную полость, повышают внутригрудное давление, нарушают приток и отток крови, способствуют возникновению аритмий.
Сосудистый синдром подразумевает поражение артерий эластического типа, при котором их стенки расширяются и возникают мешотчатые аневризмы. Страдают и артерии мышечного и смешанного типов. В результате появляются бифуркационно-гемодинамические аневризмы, а также патологическая извитость сосудов вплоть до петлеобразования.
Синдром торакодиафрагмального серд-ца (СТДС) формируется параллельно прогрессированию деформации грудной клетки и позвоночника, на фоне клапанного и сосудистого синдромов. У детей с типичной астенической конституцией чаще проявляется астенический вариант СТДС. В этом случае уменьшаются размеры камер сердца, но при сохранении их нормальной толщины. Словом, идет формирование «истинного малого сердца», функционирующего без серьезных отклонений.
К сожалению, у части детей с деформацией грудной клетки при смещении сердца, когда оно «уходит» от механических воздействий костяка грудной клетки, ротируя и сопровождаясь «перекрутом» основных сосудистых стволов, формируется так называемый ложностенотический вариант СТДС, протекающий особенно тяжело.
Синдром метаболической кардиомиопатии объединяет кардиалгии, аритмии, нарушения процессов реполяризации. Развитие метаболической кардиомиопатии определяется влиянием кардиальных факторов (клапанный синдром, варианты СТДС) и экстракардиальных условий (вегетативные дисфункции, дефицит микро- и макроэлементов и др.). Кардиомиопатии при ДСТ обычно не имеют специфических симптомов.
Аритмический синдром включает желудочковые и предсердные экстрасистолии, пароксизмальные тахиаритмии, миграции водителя ритма, атриовентрикулярные и внутрижелудочковые блокады, аномалии проведения импульса по дополнительным путям, синдром предвозбуждения желудочков, синдром удлинения интервала Q-T.
Практический педиатр должен помнить о том, что у детей, страдающих ДСТ, кардиомиопатии и аритмический синдром встречаются очень часто (у 60—64% пациентов). И именно они определяют повышенный риск внезапной сердечной смерти таких детей.
Универсальное средство еще не найдено
Универсальное средство, восстанавливающее соединительную ткань при любых формах дисплазий, еще не найдено. Для каждого ребенка с ДСТ подбирается индивидуальная программа лечения. Три ее основные задачи: улучшение обменных процессов соединительной ткани, устранение уже возникших осложнений и профилактика новых.
В любом случае речь идет о фактически согласованной работе бригады педиатров нескольких специальностей. И об очень сложном, комплексном лечении, которое затрагивает весь детский период жизни (в РФ — до 18 лет). Успеем привести лишь один пример такой терапии, относящийся к синдрому Марфана.
Немедикаментозная терапия включает строгое соблюдение ребенком режима, в том числе питания, где акцент делается на потреблении полноценных белков и продуктов, содержащих полиненасыщенные жирные кислоты; и физической активности, отдельные виды которой таким пациентам запрещены. Существует перечень профессий, к которым нельзя готовить школьников, страдающих ДСТ.
Лекарственное лечение включает симптоматическое назначение b-адреноблокаторов. В случае расширения аорты, и особенно при наличии регургитации, они уменьшают выброс в аорту и соответственно нагрузку на ее стенки, корригируя сопутствующую гипертензию. Считается, что эти кардиотропные средства снижают риск внезапной смерти у детей с поражениями сердца при СМар и любых других ДСТ.
Поскольку доказано, что прогрессирование скелетных патологий при синдроме Марфана замедляется при устранении дефицита микроэлементов (кальций, магний, цинк, медь), необходимых для формирования СТ, в терапии используются пищевые добавки, содержащие вышеперечисленные вещества, а также гиалуроновую кислоту, синтетические аналоги витаминов К и D3. В крови больных с СМар нередко отмечается повышенный уровень соматотропного гормона. Поэтому для уменьшения его секреции с раннего детства назначают высокожировые энпиты класса Омега-3 в питании.
Обратимся теперь к терапии с воздействием на соединительную ткань. Она включает аскорбиновую кислоту в виде специальных детских молочных коктейлей, а также корректоры нарушения синтеза и катаболизма гликозаминогликанов — хондроитинсульфат и янтарную кислоту. Еще один препарат, рекомендуемый как корректор биоэнергетических процессов, это карнитина хлорид.
Что могут сделать хирурги
При аневризме аорты, расслаивающей аневризме, пороке аортального клапана с симптомами сердечной недостаточности, детям с синдромом Марфана может помочь только оперативное лечение. Разработаны четкие показания для протезирования. Например, аневризматически расширенная аорта обязательно заменяется эндо- или экзопротезом. При пролапсе митрального клапана, сопровождающемся «стабильной» регургитацией протезирование клапана не проводят. Однако при быстром прогрессировании регургитации, вплоть до присоединения левожелудочковой недостаточности, замена клапана становится необходимой.
Оперативное лечение деформаций грудной клетки и позвоночника является крайне травматичной процедурой, проводимой в несколько этапов, нередко осложняющейся плевритами, перикардитами, пневмониями. Вопрос о ее целесообразности многократно обсуждался на симпозиумах, посвященных ДСТ.Специалисты различных стран приняли единую позицию, отрицающую целесообразность таких операций при любых ДСТ.
Диспластическая кардиопатия
С греческого «pathos» означает болезнь, страдание. Этот греческий корень заложен и в медицинском термине «кардиопатия». Не сложно догадаться, что кардиопатия – это какие-то изменения в сердце, отличные от нормы. Но что означает такая запись в амбулаторной карте или истории болезни: «диспластическая кардиопатия»?
Согласитесь, непонятный, сложный диагноз способен испугать любого. А учитывая тот факт, что это кардиопатия у детей и новорожденных вовсе не редкость, то этот диагноз и вовсе способен повергнуть в шок молодых родителей, недостаточно осведомленных о том, что это за болезнь и «с чем ее едят». Давайте разберемся.
Особенности недуга у взрослых и детей
Болезнь может обозначить себя сразу после рождения человека или проявляться постепенно в течении жизни. У детей, новорожденных дисплазия соединительных тканей сердца присутствует чаще всего как фактор, вызывающий нарушения ритмов. Это: наджелудочковая или желудочковая экстрасистолия. Могут быть и врожденные пороки сердца, и другие нарушения.
Во взрослом возрасте выявление причины нарушений, если это дисплазия соединительной ткани, также актуально, как и в ранние годы. Диагноз проясняется с трудом.