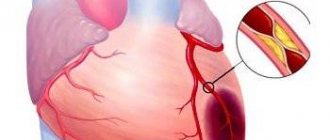
Причины боли
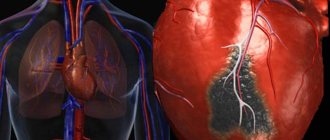
Ангинозный приступ — это реакция сердечной мышцы на дефицит кислорода. Такое состояние развивается вследствие атеросклероза коронарных сосудов. Их стенки покрываются бляшками, кровоснабжение миокарда ухудшается, в результате возникает боль. Это состояние является следствием ишемической болезни сердца.
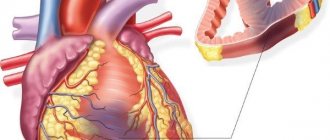
При стенокардии питание сердечной мышцы значительно уменьшается. Однако кровь все же поступает через сосуды, хоть и в малом объеме. При инфаркте питание сердечной мышцы прекращается полностью. На миокарде образуются омертвевшие участки. Поэтому инфаркт сопровождается гораздо более выраженным болевым синдромом.
Спровоцировать сердечный приступ могут следующие факторы:
- физическое переутомление;
- эмоциональное напряжение;
- курение;
- переедание;
- переохлаждение;
- высокое АД.
Часто боли при стенокардии проходят самостоятельно во время отдыха, когда пациент находится в состоянии покоя. Это нередкое явление у пациентов с ишемией сердца. Однако если болевой синдром возник впервые, то это требует неотложной помощи. Ангинозный приступ — это сигнал организма о серьезном неблагополучии в сердечно-сосудистой системе.
В запущенных случаях ишемии боль появляется не только при нагрузке на организм. Приступ может возникнуть дать в состоянии полного покоя.
Причины ангинозных болей
Боль в области сердца может иметь не только кардиологическую природу, но и сигнализировать о заболеваниях других внутренних органов
Как говорилось выше: болевые ощущения чаще имеют кратковременный характер, но могут сохраняться и до нескольких часов, вызывая сердцебиение, страх, удушье и ослабленность организма человека.
Все ангинозные боли разделяются на несколько основных групп. Они могут быть:
- Кардиологического происхождения, причиной которых являются проблемы в работе системы кровообращения и сердечные болезни.
- Внесердечные болезни, возникающие в результате патологических изменений органов, которые расположены рядом с сердцем, например, при шейном или грудном остеохондрозе, травмировании грудных мышц или ребер, гастрите или язве, и заболеваниях органов дыхания.
Болевой синдром при стенокардии
Во время приступа стенокардии отмечаются следующие симптомы:
- После воздействия неблагоприятных факторов человек ощущает сильную боль в груди. Пациенты характеризуют это ощущение как сдавливание или сжимание. Неприятные ощущения иррадиируют в плечо, лопатку или челюсть.
- У человека учащается сердцебиение.
- Больной испытывает нехватку воздуха.
- Ухудшается общее самочувствие. Возникает резкая слабость и усиленное потоотделение.
Болевой синдром может продолжаться от нескольких секунд до нескольких дней.
В некоторых случаях отмечается атипичное течение ангинозного приступа. Это означает, что боль появляется не в сердце, а в других участках тела:
- в верхней части живота;
- в руках (в частности, в пальцах);
- в лопатках;
- в шее;
- в горле;
- в челюсти;
- в левом ухе;
- в зубах.
При атипичных симптомах заболевание очень сложно диагностировать. Ведь боль в сердце при этом отсутствует. Обычно такие приступы наблюдаются у больных с диабетом, сердечной недостаточностью, а также у пожилых людей.
Часть пациентов ощущает перед приступом слабость в руках и онемение пальцев. И лишь спустя некоторое время развивается болевой синдром.
Сердечный приступ не всегда сопровождается гипертонией. Он может протекать по коллаптоидному типу. При этом у больного резко падает АД, появляется слабость, тошнота и головокружение.
Инфаркт миокарда ангинозный
Боли за грудиной
или прекардиальной локализации, не купирующиеся нитроглицерином; одышка или удушье; тошнота и рвота; головная боль; усиленное потоотделение и сердцебиение; чувство страха смерти, реже — выраженная слабость, головокружение, сердцебиение, повышение температуры до 38 °С (в первые 24—48 ч), увеличение числа лейкоцитов и СОЭ.
Выделяют три типичных варианта начала инфаркта миокарда
.
Ангинозный статус
(тяжелый приступ Ст) встречается в 90% случаев. По сути, это болевой коллапс. Причина боли — появляющиеся кислые метаболиты (мощные провокаторы боли), раздражающие нервные окончания в ишемизированном миокарде, окружающем центральную зону некроза.
Больные обычно жалуются на длительные загрудинные, сильные, часто непереносимые, нарастающие, волнообразные боли в сердце (в центральной части грудины или эпигастральной области). Может происходить один длительный болевой приступ или серия их, когда каждый следующий сильнее предыдущего.
В отличие от Ст боль интенсивнее, длительнее (более 30 мин, а в трети случаев — более 12 ч) и не купируется нитроглицерином. Люди от боли часто не могут найти себе места, стонут и описывают ее своими словами типа: «центр груди сжало тисками», «придавило железобетонной плитой», «к сердцу приложили горячий утюг».
При медленнотекущем разрыве миокарда может появиться «кинжальная боль» («укол в сердце»), обычно же боль разлитая, с широкой иррадиацией в левую руку (в 1/3 случаев), в правую руку (или обе руки), реже — в шею, спину, между лопатками, живот (преимущественно при ИМ задней стенки) и даже в нижнюю челюсть (как зубная боль). Боль может резко уменьшаться после восстановления реперфузии.
Может отмечаться сопутствующая симптоматика
. повышенная потливость, одышка, усталость, головокружение, обмороки, а также диспепсия и рвота (чаще отмечаются при нижнем ИМ). Выраженность боли не всегда соответствует величине ИМ.
Боли может и не быть у пожилых больных, лиц с СД и после операций. Так, у ряда пожилых больных ИМ клинически проявляется не ангинозной болью в сердце, а симптомами ОЛЖН или обмороками, которые нередко сочетаются с тошнотой или рвотой.
У 90% молодых больных инфарктом миокарда
ангинозный статус проявляется ярко.
Боль при этом может быть похожа на таковую при ТЭЛА, остром перикардите, расслаивающейся аневризме аорты (боль иррадиирует в плечо и описывается обычно как «раздирающая»). С этими заболеваниями и проводят дифференциальный диагноз.
После неадекватного устранения ангинозного статуса у ряда больных могут сохраняться остаточные боли — неприятный дискомфорт в глубине грудной клетки по типу тупых, глухих болевых ощущений.
Данные объективного обследования больных инфарктом миокарда
(особенно неосложненного) неспецифичны в диагностике этой патологии. Это обследование важно для исключения заболеваний, которые могут имитировать «свежий» ИМ; распределения больных по степени риска и распознавания формирующейся ОСН.
Люди нередко возбуждены, мечутся в постели, ища положение для снижения боли
(в отличие от больных Ст, которые спокойно стоят, сидят или лежат), нередко испытывают чувство страха смерти.
Выявляются бледность и сильная потливость (холодный, липкий пот): если провести рукой по лбу, то он весь влажный. Могут отмечаться подташнивание, рвота, ощущения холода в конечностях.
У больных с КШ кожа холодная, влажная, синюшного цвета; может наблюдаться бледный цвет кожи лица с сильным цианозом губ и носогубного треугольника.
Ритм сердца и ЧСС
— важные показатели функции сердца.
ЧСС
может варьировать от заметной брадикардии до тахикардии (регулярной или нерегулярной) в зависимости от ритма сердца и степени ЛЖ недостаточности. Чаще пульс нормальный, но вначале может определяться тахикардия 100—110 уд/мин (ЧСС более 110 уд/мин обычно указывает на обширный ИМ), которая позднее замедляется по мере купирования боли и тревоги больного.
Нормальный ритм обычно указывает на отсутствие существенных гемодинамических нарушений. Все это возникает на фоне нормальной температуры тела (признак повышенного тонуса симпатической системы).
Реже выявляются аритмии (чаще экстрасистолия, возникающая почти у 90% больных) или брадикардия (обычно в первые часы нижнего ИМ), которая кратковременна (затем ЧСС быстро нормализуется).
Изменения АД
также вариабельны: при неосложненном ИМ оно в пределах нормы; у гипертоников часто в первые сутки АД повышается в ответ на боль, волнение и страх (эректиль-ная фаза шока) более 160/90 мм рт. ст. позднее (со вторых суток) нормализуется
У многих больных инфарктом миокарда
наблюдаются проявления активации вегетативной нервной системы Так, в первые 30 мин ИМ в случае преобладания симпатического тонуса (чаще при переднем ИМ) отмечают рост АД (у 10% больных) или рост ЧСС (у 15%), или их комбинацию (у 10%).
При преобладании парасимпатического тонуса, наоборот, определяют брадикардию, часто связанную со вторичной гипотензией (у 10%), или снижение АД (у 7%), или их сочетание (у трети больных). Иногда (при обширном или повторном ИМ) АД медленно (на протяжении 1—2 недель) снижается. Оно резко падает при КШ (менее 90/40 мм рт. ст.).
В целом, снижение АД (из-за дисфункции ЛЖ, вторичного венозного застоя вследствие внутривенного введения морфина, нитратов или их комбинации) — почти постоянный симптом ИМ. Развитие гипотонии при ИМ — не всегда результат КШ. Так, у ряда больных с нижним ИМ и активацией рефлекса Бецольда—Яриша может транзиторно падать САД до 90 мм рт. ст. и ниже.
Данная гипотония обычно спонтанно разрешается (процесс можно ускорить введениями атропина и приданием больному положения Тренделенбурга). По мере выздоровления человека АД возвращается к исходному (доинфарктному) уровню.
При пальпации грудной клетки в положении на спине иногда можно выявить признаки патологии движения стенки ЛЖ, оценить свойства верхушечного толчка. В левой подмышечной области можно пропальпировать разлитой верхушечный толчок или парадоксальное выпячивание в конце систолы.
Для неосложненного инфаркта миокарда
характерно отсутствие при аускультации сердца физикальных кардиальных симптомов, может быть отмечено только приглушение 1-го тона (вследствие снижения сократимости миокарда), звучность которого восстанавливается по мере выздоровления. Чаще физикальные данные появляются при осложненном течении обширного ИМ.
Могут определяться приглушение 1-го тона, раздвоение 2-го тона (из-за выраженной дисфункции ЛЖ и блокады левой ножки пучка Гиса); ритм галопа (появляется 3-й дополнительный тон в фазу диастолы) вследствие тяжелой дисфункции миокарда ЛЖ и роста давления его наполнения (чаще у больных с передним трансмуральным ИМ); преходящие нарушения ритма (наджелудочковые и желудочковые тахикардии); систолический шум на верхушке (из-за митральной регургитации вследствие ишемии и дисфункции папиллярных мышц или дилатации ЛЖ), возникающий в первые сутки и исчезающий через несколько часов (реже — дней); шум трения перикарда (приблизительно у 10% всех больных) вдоль левого края грудины (обычно не раньше чем через 2-3 суток от начала трансмурального ИМ).
Частота дыхания
(ЧД) может повышаться сразу после развития ИМ. У больных без наличия симптомов СН это результат страха и боли. Тахипноэ нормализуется в ходе купирования возникшего дискомфорта в грудной клетке.
Симптомы инфаркта
При ангинозном приступе инфаркта миокарда болевой синдром выражен гораздо сильнее. Полное прекращение поступления кислорода в сердце приводит к резкому ухудшению самочувствия:
- Боли в сердце становятся нестерпимыми и продолжительными.
- Человека мучает одышка.
- Пациент испытывает сильный страх.
- Резко падает АД.
- На коже выступает холодный пот.
Это состояние требует неотложной медицинской помощи. Без лечения инфаркт миокарда может привести к летальному исходу.
Риск появления атеросклероза и инфаркта:
- Малоподвижный образ жизни;
- Сахарный диабет;
- Нарушение питания;
- Проблемы с лишним весом;
- Чрезмерное употребление крепких спиртных напитков;
- Артериальная гипертензия.
К тому же, в группу риска входят мужчины старше 45 лет. Именно у представителей сильного пола инфаркт возникает чаще всего. Риск появления такой проблемы увеличивается у женщин преимущественно после 55 лет.
Больного с ангинозной формой инфаркта миокарда необходимо срочно госпитализировать. Спасти жизнь пациенту могут следующие специалисты:
Высококвалифицированные врачи действительно быстро распознают инфаркт миокарда. Для этого они осматривают больного, выслушивают его жалобы. Также специалисты зададут пациенту несколько уточняющих вопросов:
Для уточнения диагноза пациенту в экстренном порядке делают электрокардиограмму. Это исследование позволяет с точностью до 99 % определить инфаркт миокарда.
Пациента с таким диагнозом в срочном порядке направляют в кардиологическую реанимацию. Лечение начинается с купирования боли. Для этого врачи вводят больному наркотические и ненаркотические препараты. При лечении инфаркта миокарда специалисты, как правило, ставят перед собой следующие цели:
- Восстановить кровоток;
- Ограничить распространение некроза тканей;
- Не допустить появление осложнений.
Для этого пациенту в обязательном порядке назначают постельный режим и медикаментозное лечение. Ему прописывают следующие препараты:
- Тромболитики;
- Антикоагулянты;
- Антиагреганты;
- Нитроглицирин;
- Бета-адреноблокаторы.
Когда состояние человека удается стабилизировать, его переводят в стационар. Лечение в среднем длится от 21 до 28 дней. Однако сроки могут увеличиваться из-за появления осложнений, а также размеров и локализации очага болезни.
Источник: https://bolezni.zdorov.online/kardiologija/infarkt-miokarda/anginoznaya-forma-infarkta-miokarda/
Первая помощь
Если человек на протяжении долгого времени страдает ишемией сердца, и у него периодически отмечается стенокардия, то снять неприятные ощущения можно в домашних условиях. Необходимо оказать больному первую помощь при ангинозном приступе:
- Пациенту нужно принять сидячее положение и не делать резких движений. Если приступ застал больного во время сна, надо сесть на кровати и свесить ноги.
- Нужно открыть форточку, чтобы больному было легче дышать. Стесняющую одежду необходимо расстегнуть.
Затем необходимо дать пациенту препараты для купирования ангинозного приступа. Чаще всего используется лекарство «Нитроглицерин». Нужно положить таблетку под язык и держать ее до растворения. Это лекарство обычно действует в течение 3-5 минут. Если боль в сердце продолжается, то прием препарата повторяют. Однако в течение одного приступа можно принимать не более трех таблеток. Если боль не купируется, необходима медицинская помощь.
В настоящее время выпускают спреи от стенокардии: «Изокет», «Нитроминат». Одно впрыскивание под язык равносильно приему одной дозы лекарства. В течение приступа препарат можно применять не более трех раз.
После принятия нитратных лекарств больному нужно дать таблетку «Аспирина» для разжижения крови. Если пациент сильно возбужден и тревожен, то следует принять «Валокордин» или «Корвалол».
После оказания неотложной помощи при ангинозном приступе и снятия острой боли нужно измерить АД и пульс. Если давление высокое, то следует принять гипотензивное средство быстрого действия. При учащенном сердцебиении показан препарат «Анаприлин».
Следует помнить, что «Нитроглицерин» и спреи можно принимать не всегда. Если приступ протекает в коллаптоидной форме с падением АД, то сосудорасширяющие средства противопоказаны. В этом случае нужно предпринять следующие меры:
- Уложить больного.
- Вызвать скорую помощь.
- Дать таблетку «Аспирина».
- Для купирования боли использовать анальгетики: «Седальгин», «Баралгин».
Немедленно вызывать скорую помощь также необходимо в следующих случаях:
- Если у больного впервые возник приступ стенокардии.
- Если боль не снимается приемом «Нитроглицерина» и применением спреев.
- Если приступ протекает тяжелее, чем обычно, и у больного наблюдается рвота.
- Срочная медицинская помощь необходима при затяжном ангинозном приступе, который продолжается более 15 минут. Это состояние часто приводит к инфаркту миокарда.
- Если боль нарастает и не снимается препаратами.
До приезда врача пациенту нужно соблюдать постельный режим.
Подробно о правилах оказания помощи при стенокардии рассказывает врач-кардиолог на видео.
Ангинозный приступ – это… Причины, диагностика и лечение
Ангинозный приступ – это сильная боль в области сердца, связанная с гипоксией миокарда. Такое состояние возникает при стенокардии и инфаркте.
Неприятные ощущения локализуются за грудиной и отдают в разные части тела. Они носят давящий или сжимающий характер. Этот симптом всегда является признаком серьезной кардиологической патологии.
Помощь в таких случаях должна быть оказана незамедлительно.
Причины боли
Ангинозный приступ – это реакция сердечной мышцы на дефицит кислорода. Такое состояние развивается вследствие атеросклероза коронарных сосудов. Их стенки покрываются бляшками, кровоснабжение миокарда ухудшается, в результате возникает боль. Это состояние является следствием ишемической болезни сердца.
При стенокардии питание сердечной мышцы значительно уменьшается. Однако кровь все же поступает через сосуды, хоть и в малом объеме. При инфаркте питание сердечной мышцы прекращается полностью. На миокарде образуются омертвевшие участки. Поэтому инфаркт сопровождается гораздо более выраженным болевым синдромом.
Спровоцировать сердечный приступ могут следующие факторы:
- физическое переутомление;
- эмоциональное напряжение;
- курение;
- переедание;
- переохлаждение;
- высокое АД.
Часто боли при стенокардии проходят самостоятельно во время отдыха, когда пациент находится в состоянии покоя. Это нередкое явление у пациентов с ишемией сердца. Однако если болевой синдром возник впервые, то это требует неотложной помощи. Ангинозный приступ – это сигнал организма о серьезном неблагополучии в сердечно-сосудистой системе.
В запущенных случаях ишемии боль появляется не только при нагрузке на организм. Приступ может возникнуть дать в состоянии полного покоя.
Болевой синдром при стенокардии
Во время приступа стенокардии отмечаются следующие симптомы:
- После воздействия неблагоприятных факторов человек ощущает сильную боль в груди. Пациенты характеризуют это ощущение как сдавливание или сжимание. Неприятные ощущения иррадиируют в плечо, лопатку или челюсть.
- У человека учащается сердцебиение.
- Больной испытывает нехватку воздуха.
- Ухудшается общее самочувствие. Возникает резкая слабость и усиленное потоотделение.
Болевой синдром может продолжаться от нескольких секунд до нескольких дней.
В некоторых случаях отмечается атипичное течение ангинозного приступа. Это означает, что боль появляется не в сердце, а в других участках тела:
- в верхней части живота;
- в руках (в частности, в пальцах);
- в лопатках;
- в шее;
- в горле;
- в челюсти;
- в левом ухе;
- в зубах.
При атипичных симптомах заболевание очень сложно диагностировать. Ведь боль в сердце при этом отсутствует. Обычно такие приступы наблюдаются у больных с диабетом, сердечной недостаточностью, а также у пожилых людей.
Часть пациентов ощущает перед приступом слабость в руках и онемение пальцев. И лишь спустя некоторое время развивается болевой синдром.
Сердечный приступ не всегда сопровождается гипертонией. Он может протекать по коллаптоидному типу. При этом у больного резко падает АД, появляется слабость, тошнота и головокружение.
Симптомы инфаркта
При ангинозном приступе инфаркта миокарда болевой синдром выражен гораздо сильнее. Полное прекращение поступления кислорода в сердце приводит к резкому ухудшению самочувствия:
- Боли в сердце становятся нестерпимыми и продолжительными.
- Человека мучает одышка.
- Пациент испытывает сильный страх.
- Резко падает АД.
- На коже выступает холодный пот.
Это состояние требует неотложной медицинской помощи. Без лечения инфаркт миокарда может привести к летальному исходу.
Первая помощь
Если человек на протяжении долгого времени страдает ишемией сердца, и у него периодически отмечается стенокардия, то снять неприятные ощущения можно в домашних условиях. Необходимо оказать больному первую помощь при ангинозном приступе:
- Пациенту нужно принять сидячее положение и не делать резких движений. Если приступ застал больного во время сна, надо сесть на кровати и свесить ноги.
- Нужно открыть форточку, чтобы больному было легче дышать. Стесняющую одежду необходимо расстегнуть.
Затем необходимо дать пациенту препараты для купирования ангинозного приступа. Чаще всего используется лекарство “Нитроглицерин”. Нужно положить таблетку под язык и держать ее до растворения.
Это лекарство обычно действует в течение 3-5 минут. Если боль в сердце продолжается, то прием препарата повторяют. Однако в течение одного приступа можно принимать не более трех таблеток.
Если боль не купируется, необходима медицинская помощь.
В настоящее время выпускают спреи от стенокардии: “Изокет”, “Нитроминат”. Одно впрыскивание под язык равносильно приему одной дозы лекарства. В течение приступа препарат можно применять не более трех раз.
После принятия нитратных лекарств больному нужно дать таблетку “Аспирина” для разжижения крови. Если пациент сильно возбужден и тревожен, то следует принять “Валокордин” или “Корвалол”.
После оказания неотложной помощи при ангинозном приступе и снятия острой боли нужно измерить АД и пульс. Если давление высокое, то следует принять гипотензивное средство быстрого действия. При учащенном сердцебиении показан препарат “Анаприлин”.
Следует помнить, что “Нитроглицерин” и спреи можно принимать не всегда. Если приступ протекает в коллаптоидной форме с падением АД, то сосудорасширяющие средства противопоказаны. В этом случае нужно предпринять следующие меры:
- Уложить больного.
- Вызвать скорую помощь.
- Дать таблетку “Аспирина”.
- Для купирования боли использовать анальгетики: “Седальгин”, “Баралгин”.
Немедленно вызывать скорую помощь также необходимо в следующих случаях:
- Если у больного впервые возник приступ стенокардии.
- Если боль не снимается приемом “Нитроглицерина” и применением спреев.
- Если приступ протекает тяжелее, чем обычно, и у больного наблюдается рвота.
- Срочная медицинская помощь необходима при затяжном ангинозном приступе, который продолжается более 15 минут. Это состояние часто приводит к инфаркту миокарда.
- Если боль нарастает и не снимается препаратами.
До приезда врача пациенту нужно соблюдать постельный режим.
Подробно о правилах оказания помощи при стенокардии рассказывает врач-кардиолог на видео.
Диагностика
При сердечном приступе обязательно проводится электрокардиографическое обследование. Это помогает выявить признаки и степень ишемии. Дополнительно делают УЗИ и рентген миокарда.
Если в стационар поступает больной с инфарктом миокарда, то терапию и диагностику проводят одновременно. В этом случае медлить с лечением нельзя.
Дополнительно проводят анализ крови на биохимические показатели. Это позволяет определить уровень холестерина и наличие атеросклероза.
Дальнейшую помощь больному оказывает бригада скорой помощи. При необходимости пациента помещают в стационар. Если боль не купируется, то проводят повторный прием “Нитроглицерина”. Одновременно делают внутривенные уколы анальгетиков:
- “Баралгина”.
- “Анальгина”.
- “Максигана”.
Для усиления обезболивающего эффекта вводят антигистаминные лекарства (“Супрастин”, “Димедрол”) и транквилизаторы (“Седуксен”. “Реланиум”).
При повышенном давлении применяют сосудорасширяющие препараты. Если ангинозный приступ протекает по коллаптоидному типу, то ставят капельницы с “Полиглюкином”.
Затем больному делают ЭКГ и по результатам обследования назначают препараты для лечения ишемии.
Профилактика
Как предотвратить сердечный приступ? Пациентам с ишемией сердца нужно соблюдать следующие рекомендации:
- Регулярно посещать врача-кардиолога и проходить ЭКГ-обследование.
- Принимать назначенные препараты от ишемии.
- Контролировать уровень АД.
- Избегать переедания.
- Исключить вредные привычки.
- Соблюдать умеренную физическую активность.
- По возможности беречь себя от стрессов, а при необходимости принимать легкие седативные препараты (“Валокордин”, “Корвалол”).
Эти меры помогут снизить риск возникновения ангинозной боли.
Источник: https://FB.ru/article/385245/anginoznyiy-pristup—eto-prichinyi-diagnostika-i-lechenie
Диагностика
При сердечном приступе обязательно проводится электрокардиографическое обследование. Это помогает выявить признаки и степень ишемии. Дополнительно делают УЗИ и рентген миокарда.
Если в стационар поступает больной с инфарктом миокарда, то терапию и диагностику проводят одновременно. В этом случае медлить с лечением нельзя.
Дополнительно проводят анализ крови на биохимические показатели. Это позволяет определить уровень холестерина и наличие атеросклероза.
Методы лечения
С первыми симптомами ангинозного статуса следует начать оказывать помощь больному в домашних условиях:
- уложить пациента, расслабить одежду, обеспечить приток свежего воздуха;
- дать успокоительное и нитроглицерин, создать больному позитивный настрой;
- срочно вызвать бригаду «Скорой помощи» для помещения пациента в стационар.
В стационаре используются следующие методы лечения патологии:
- восстановление кровяного тока в пораженных участках с помощью медикаментозных средств;
- купирование болей применением сильнодействующих анальгетиков;
- снижение необратимых изменений в области поражения с помощью антикоагулянтов;
- нормализация показателей АД ингибиторами АПФ.
В особо тяжелых случаях больному показано хирургическое вмешательство, его цель — устранение спазма сосуда или тромба. С помощью специальных методик больному удается полностью восстановить нарушенный кровоток.
Лечение
Дальнейшую помощь больному оказывает бригада скорой помощи. При необходимости пациента помещают в стационар. Если боль не купируется, то проводят повторный прием «Нитроглицерина». Одновременно делают внутривенные уколы анальгетиков:
- «Баралгина».
- «Анальгина».
- «Максигана».
Для усиления обезболивающего эффекта вводят антигистаминные лекарства («Супрастин», «Димедрол») и транквилизаторы («Седуксен». «Реланиум»).
При повышенном давлении применяют сосудорасширяющие препараты. Если ангинозный приступ протекает по коллаптоидному типу, то ставят капельницы с «Полиглюкином».
Затем больному делают ЭКГ и по результатам обследования назначают препараты для лечения ишемии.
Лечение ангинозного статуса
Облегчить страдания пациента возможно применяя наркотические средства с комплексным введением других препаратов:
Первое средство, снимающее спазм коронарных сосудов и снижающее нагрузку на левый желудочек – нитроглицерин. Начинают прием с одной таблетки. Способ употребления – под язык. Если приступ не купируется, через 10 минут можно повторно принять средство.- Ангинозная форма при инфаркте миокарда не всегда купируется даже после введения наркотических средств (морфин, промедол, фентанил). Часто, чтобы снять приступ требуется дополнительное введение транквилизаторов (сибазон).
Морфин значительно облегчает состояние, оказывая обезболивающее, а также седативное действие. Достаточно ведения наркотиков, снять симптомы болевого шока.- В случае развития тяжелого резистентного болевого симптома применяют закись азота. Средство поступает с воздухом в виде 50% смеси.
- Противошоковым действием обладает также гепарин, который применяют для предотвращения тромбообразования. С целью предотвращения сосудистого свертывания применяют фраксипарин.
- Тромболитические препараты в первые, часы растворяют тромб и снимают боль. Применяют альтепалзу по строгим показаниям: отсутствие кровотечения, язвенной болезни, инсульта. Тромболитики противопоказаны также в послеоперационный период и при остром инсульте.
- По показания вводят антиаритмические препараты, введение изокета и мочегонных средств.
- Обезболивающим действие обладает кислород, поэтому, чтобы снять ангинозный приступ при острой форме инфаркта миокарда бывает достаточно ингаляции кислорода. Кислород применяют при снижении насыщения крови кислородом ниже 95%.
В специализированном отделении в первые часы уже возможно применение хирургического вмешательства ангиопластики, шунтирования со стентированием. Интенсивную терапию продолжают до прекращения ангинозного статуса под контролем электрокардиографического мониторинга.
Профилактика
Как предотвратить сердечный приступ? Пациентам с ишемией сердца нужно соблюдать следующие рекомендации:
- Регулярно посещать врача-кардиолога и проходить ЭКГ-обследование.
- Принимать назначенные препараты от ишемии.
- Контролировать уровень АД.
- Избегать переедания.
- Исключить вредные привычки.
- Соблюдать умеренную физическую активность.
- По возможности беречь себя от стрессов, а при необходимости принимать легкие седативные препараты («Валокордин», «Корвалол»).
Эти меры помогут снизить риск возникновения ангинозной боли.
Причины
В группе риска ангинозной формы инфаркта миокарда мужчины после 45 лет. Женщины страдают такой патологией чаще после 55 лет.
Предрасполагающим фактором часто является атеросклероз коронарных артерий. В сосудах появляются бляшки, способные перекрыть в них просвет. Риск такой возможности значительно повышается при наличии следующих факторов:
- лишний вес;
- низкая физическая активность;
- сахарный диабет;
- злоупотребление алкоголем;
- неправильное питание;
- артериальная гипертония.
Инфаркт может возникнуть также на фоне порока сердца, когда коронарные артерии аномально отходят от аорты.
Причины
В группе риска ангинозной формы инфаркта миокарда мужчины после 45 лет. Женщины страдают такой патологией чаще после 55 лет.
Предрасполагающим фактором часто является атеросклероз коронарных артерий. В сосудах появляются бляшки, способные перекрыть в них просвет. Риск такой возможности значительно повышается при наличии следующих факторов:
- лишний вес;
- низкая физическая активность;
- сахарный диабет;
- злоупотребление алкоголем;
- неправильное питание;
- артериальная гипертония.
Инфаркт может возникнуть также на фоне порока сердца, когда коронарные артерии аномально отходят от аорты.
Кардиологические ангинозные боли
Болевые ощущения ангинозного типа могут быть нескольких видов:
- Боли, спровоцированные каким-либо коронарогенным нарушением работы сердца вследствие ишемических заболеваний (инфаркт миокарда, стенокардия).
- Боли, вызванные тем или иным ревматическим, или воспалительным недугом, при ВСД (вегето-сосудистая дистония), а также в результате порока сердца или гипертонии артериального происхождения.
- Боли, возникающие вследствие атеросклероза, спровоцировавшего появление нарушения кровообращения, и при недостаточности кислорода в миокарде, когда в мышечных волокнах происходит скопление кислоты, которая способствует возникновению болевых ощущений в грудной клетке.
Обследования и диагностика
При возникновении боли в сердце обязательным исследованием является электрокардиограмма
Если ангинозные боли являются признаком инфаркта миокарда, то диагностику и обследование пациента проходит совместно с лечением, так как задержка в лечении может вызвать осложнения, что является нежелательным.
При опросе родных больного и сборе анамнеза доктор с особой тщательностью выявляет продолжительность недуга и его характер. Также он проверяет реакцию болезни на Нитроглицерин.
Обязательным при диагностике является электрокардиограмма, с помощью которой можно выяснить причину развития заболевания. В число анализов входит сдача крови, исследование которой помогает выявить наличие в ней кардиоспецифические ферменты, подтверждающие развитие заболевания.
Если ангинозные боли появились вследствие стенокардии, то устранить их можно в домашних условиях.
Но, чтобы точно поставить диагноз, лучше всего посетить специализированного доктора. При амбулаторной диагностике, следует отличить нестабильную форму болезни от стабильной, а также исключить некоторые недуги, к которым относится невралгия, васкулит, кардиологическая миопатия, злокачественное новообразование легочной плевры и некардинальная патология.
В больнице для этого применяют следующие диагностические процедуры:
В исключительных случаях могут назначить МРТ сердца.
Первая помощь: особенности
Первая помощь при абдоминальном варианте инфаркта миокарда та же, что при классической ангинозной форме патологии. Основная проблема в том, что пациент и его близкие редко связывают атипичные симптомы с сердечными нарушениями. В любом случае при подозрении на развитие инфаркта необходимо:
- вызвать неотложную помощь;
- освободить грудь пациента от одежды, обеспечив ему приток свежего воздуха;
- удобно усадить или уложить больного, согнув его ноги в коленях;
- дать пациенту таблетку Нитроглицерина;
- в случае задержки бригады скорой помощи доставить больного в ближайшее медицинское учреждение.
Можно дать пострадавшему Аспирин. Препарат лучше разжевывать – так он начнет действовать быстрее.
Диагностика усложняется тем, что неспецифичные симптомы инфаркта (жар, повышенное содержание нейтрофилов в крови) могут сопутствовать обострению хронических форм патологий пищеварительного тракта. Иногда пациенты с гастралгическим инфарктом оказываются на операционном столе по ошибочному диагнозу.
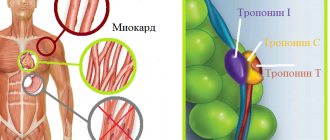
Особая роль отводится электрокардиографическому исследованию. При возникновении сомнений по поводу диагноза его следует проводить как можно скорее. Ориентировочную информацию можно получить при помощи гемостазиограммы (показатели свертываемости крови). В первые часы развития инфаркта миокарда показательны исследования кардиальных ферментов (биохимические маркеры некроза), тропонина (глобулярный белок), миоглобина (малый глобулярный белок).
При необходимости показаны оперативные методы терапии. Одна из наиболее эффективных операций – аортокоронарное шунтирование. Суть ее состоит в создании обходного пути, по которому кровь достигает сердца, минуя заблокированный тромбом участок сосуда.
Абдоминальная форма инфаркта миокарда не предусматривает применения средств народной медицины – это может «размыть» симптомы патологии и еще больше затруднить диагностику. Несвоевременно оказанная первая помощь и запоздалая терапия могут стать причиной внезапной остановки сердца.