Что это такое?
Бласты представляют собой незрелые кровяные клетки, которые продуцируются в костном мозге. В дальнейшем они преобразуются в эритроциты, лейкоциты и тромбоциты. Бластные клетки являются предшественниками зрелых кровяных телец.
У здорового человека бласты в костном мозге составляют не более 5 % клеток. При инфекционных заболеваниях их концентрация может возрастать до 10 %. Однако в норме незрелые клетки не должны попадать в кровоток. Они могут находиться только в пределах костного мозга.
При тяжелых гематологических патологиях у пациента появляются бласты в крови. Что это значит? Такой результат анализа указывает на онкологические болезни системы кроветворения. При этих патологиях в костном мозге образуется чрезмерное количество незрелых элементов. Избыток бластов выбрасывается в кровоток. Их наличие в анализе является тревожным признаком.
В начальной стадии рака крови в костном мозге может находиться около 40 % бластных клеток. В дальнейшем из этих незрелых элементов образуется злокачественная опухоль.
Лейкоцитарная формула (с микроскопией мазка крови при выявлении патологических изменений)
Лейкоцитарная формула – процентное соотношение различных форм лейкоцитов в сыворотке крови и подсчет их числа в единице объема. При наличии атипичных форм клеток проводится исследование крови под микроскопом.
В отличие от эритроцитов, популяция которых является однородной, лейкоциты делятся на 5 типов, отличающихся по внешнему виду и выполняемым функциям: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы.
Cоотношение различных форм лейкоцитов в крови, дифференцированный подсчет лейкоцитов, лейкоцитограмма, лейкограмма, формула крови, подсчет лейкоцитарной формулы.
Синонимыанглийские
Leukocyte differential count, Peripheral differential, WBC differential.
*10^9/л (10 в ст. 9/л).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь за сутки перед сдачей крови.
- Не принимать пищу за 2-3 часа до исследования (можно пить чистую негазированную воду).
- Исключить физическое и эмоциональное перенапряжение и не курить за 30 минут до исследования.
ПОДРОБНЕЕ ПРО: Мазь релиф от морщин — состав и показания к использованию
Общая информация об исследовании
Лейкоциты, как и другие клетки крови, образуются в костном мозге. Основная их функция – борьба с инфекцией, а также ответ на повреждение тканей.
В отличие от эритроцитов, популяция которых является однородной, лейкоциты делятся на 5 типов, отличающихся по внешнему виду и выполняемым функциям: нейтрофилы, лимфоциты, моноциты, эозинофилы, базофилы.
Лейкоциты образуются из стволовых клеток костного мозга. Они живут недолго, поэтому происходит их постоянное обновление. Продукция лейкоцитов в костном мозге возрастает в ответ на любое повреждение тканей, это часть нормального воспалительного ответа.
Разные типы лейкоцитов имеют несколько разные функции, однако они способны к координированным взаимодействиям путем «общения» с использованием определенных веществ – цитокинов.
Долгое время лейкоцитарную формулу высчитывали вручную, однако современные анализаторы позволяют гораздо точнее проводить исследование в автоматическом режиме (врач смотрит 100-200 клеток, анализатор – несколько тысяч).
Если анализатором определяются атипичные формы клеток либо выявляются значительные отклонения от референсных значений, то лейкоцитарная формула дополняется микроскопическим исследованием мазка крови, который позволяет диагностировать некоторые заболевания, такие как, например, инфекционный мононуклеоз, определить степень тяжести инфекционного процесса, описать тип выявленных атипичных клеток при лейкозе.
Нейтрофилы – наиболее многочисленные из лейкоцитов – первыми начинают бороться с инфекцией и первыми появляются в месте повреждения тканей. Нейтрофилы имеют ядро, разделенное на несколько сегментов, поэтому их еще называют сегментоядерными нейтрофилами или полиморфноядерными лейкоцитами.
В очаге инфекции нейтрофилы окружают бактерии и ликвидируют их путем фагоцитоза.
Лимфоциты – одно из важнейших звеньев иммунной системы, они имеют большое значение в уничтожении вирусов и борьбе с хронической инфекцией. Существует два вида лимфоцитов – Т и В (в лейкоцитарной формуле подсчета видов лейкоцитов по отдельности нет).
B-лимфоциты вырабатывают антитела – специальные белки, которые связываются с чужеродными белками (антигенами), находящимися на поверхности вирусов, бактерий, грибов, простейших.
Окруженные антителами клетки, содержащие антигены, доступны для нейтрофилов и моноцитов, которые убивают их. Т-лимфоциты способны разрушать зараженные клетки и препятствовать распространению инфекции. Также они распознают и уничтожают раковые клетки.
Моноцитов в организме не очень много, однако они осуществляют крайне важную функцию. После непродолжительной циркуляции в кровяном русле (20-40 часов) они перемещаются в ткани, где превращаются в макрофаги.
Макрофаги способны уничтожать клетки, так же как нейтрофилы, и держать на своей поверхности чужеродные белки, на которые реагируют лимфоциты. Они играют роль в поддержании воспаления при некоторых хронических воспалительных заболеваниях, таких как ревматоидный артрит.
Эозинофилов в крови содержится небольшое количество, они тоже способны к фагоцитозу, однако в основном играют другую роль – борются с паразитами, а также принимают активное участие в аллергических реакциях.
Базофилов в крови также немного. Они перемещаются в ткани, где превращаются в тучные клетки. Когда они активируются, из них выделяется гистамин, обусловливающий симптомы аллергии (зуд, жжение, покраснение).
Для чего используется исследование?
- Для оценки способности организма противостоять инфекции.
- Для определения степени выраженности аллергии, а также наличия в организме паразитов.
- Для выявления неблагоприятного воздействия некоторых лекарственных препаратов.
- Для оценки иммунного ответа на вирусные инфекции.
- Для дифференциальной диагностики лейкозов и для оценки эффективности их лечения.
- Для контроля за воздействием на организм химиотерапии.
Когда назначается исследование?
- Совместно с общим анализом крови при плановых медицинских осмотрах, подготовке к хирургическому вмешательству.
- При инфекционном заболевании (или подозрении на него).
- Если есть подозрение на воспаление, аллергическое заболевание или заражение паразитами.
- При назначении некоторых лекарственных препаратов.
- При лейкозах.
- При контроле за различными заболеваниями.
Что означают результаты?
Лейкоцитарная формула обычно интерпретируется в зависимости от общего количества лейкоцитов. Если оно отклоняется от нормы, то ориентирование на процентное соотношение клеток в лейкоцитарной формуле может приводить к ошибочным заключениям.
В этих ситуациях оценка производится на основании абсолютного количества каждого вида клеток (в литре – 10 12 /л – или микролитре – 10 9 /л). Увеличение или уменьшение количества какой-либо популяции клеток обозначается как «нейтрофилез» и «нейтропения», «лимфоцитоз» и «лимфопения», «моноцитоз» и «моноцитопения» и т. д.
Анализ крови
Как выявить присутствие в кровотоке бластов? Это можно сделать с помощью общего анализа крови. Это исследование показывает количество зрелых и незрелых клеток.
Для пробы берут кровь из пальца или из вены. Биоматериал изучают под световым микроскопом. Это устройство имеет специальную сетку для подсчета кровяных клеток. С ее помощью и определяют концентрацию бластов. В расшифровке анализа количество незрелых клеток указывается в процентах.
Что такое острый лейкоз?
Острый лейкоз – следствие нарушения в работе кроветворения на сначальных стадиях. В нормальном состоянии бластные клетки превращаются в функциональные клетки крови и выполняют свою миссию. Каждое такое тельце сразу после «появления на свет» имеет свою линию развития. Например: для эритроцитов «производятся» один вид таких клеток, а для лейкоцитов – другой и так далее.
Когда кроветворная система дает сбой, и создание здоровых базовых клеток нарушается, тельца ведут себя по-другому. Они не превращаются в «рабочие» клетки – только потребляют полезные вещества и размножаются. Со временем заменяют здоровые клетки и проникают в кости, разрушая их, не поставляя полезных веществ. Резко снижается количество полезных клеток, падает гемоглобин, тромбоциты и лейкоциты.
Такая болезнь лимфобластная и миелобластная – в зависимости от того, какой тип клеток стал «виновником» заболевания. Подразделяются на другие, более мелкие категории, в зависимости от предназначения поврежденных бластных элементов.
Острый лимфобластный лейкоз
Обозначаться могут, например: острый В-лимфобластный лейкоз, что подразумевает сбой в создании бластов на уровне «производства» таких элементов, как В-лимфоциты или острый монобластный лейкоз, который возник при проблемах в создании моноцитов. В зависимости от степени сложности и вида лейкоза прогнозы на излечение пациента разные.
Показания к исследованию
В каких случаях врачи назначают анализ на бласты? Это исследование показано, если у пациента отмечаются следующие симптомы:
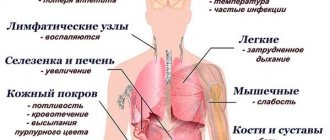
- увеличение лимфатических узлов;
- беспричинное повышение температуры;
- увеличение печени и селезенки;
- слабость;
- воспаление миндалин в тяжелой форме;
- красные точки на коже;
- повышенная кровоточивость.
Очень часто пациенты принимают эти проявления за признаки ангины и других инфекционных болезней. Однако такие симптомы могут свидетельствовать о наличии тяжелой патологии костного мозга. С целью дифференциальной диагностики врачи назначают анализ на наличие бластов в крови.
Пролимфоцитарная форма хронического лимфолейкоза
Пролимфоцитарная форма хронического лимфолейкоза отличается прежде всего морфологией лимфоцитов, которые в мазках костного мозга (иногда и в крови), отпечатках и гистологических препаратах лимфатических узлов и селезенки имеют крупную четкую нуклеолу; конденсация хроматина в ядре, как показывает электронная микроскопия, выражена умеренно и в основном по периферии. Цитохимические особенности у этих клеток отсутствуют.
Иммунологическая характеристика выявляет то B-, то T-клеточную природу лимфолейкоза, но чаще — первую. В отличие от B-лимфоцитов типичного хронического лимфолейкоза при данной форме заболевания на поверхности лейкозных лимфоцитов обнаруживается обилие иммуноглобулинов M или G.
Клинические особенности данной формы лимфолейкоза — быстрое развитие процесса, значительная спленомегалия и незначительное увеличение периферических лимфатических узлов.
По-видимому, данную форму хронического лимфолейкоза следует выделять по совокупности клинических и морфологических признаков, а не только по характеристике лимфоцитов, Встречаются случаи заболевания с пролимфоцитарной характеристикой лейкозных лимфоцитов, но с опухолевой формой хронического лимфолейкоза, которые клинически протекают более благоприятно, чем пролимфоцитарная форма.
Подготовка к анализу
Пробу на бластные клетки обычно берут утром, натощак. Результаты анализа чаще всего бывают готовы уже на следующий день.
Какие правила нужно соблюдать перед взятием биоматериала на бласты? Это исследование не требует сложной подготовки. Нужно придерживаться следующих рекомендаций:
- прекратить прием еды за 8 часов до теста;
- не употреблять алкоголь накануне исследования;
- за 2 часа до взятия крови исключить курение.
Рекомендуется также прекратить прием лекарств за 3 дня до анализа. Если же больной не может прервать курс медикаментозного лечения, то нужно рассказать врачу обо всех принимаемых препаратах.
Нормы бластных клеток в анализе крови, диагностика и расшифровка результатов
Анализ крови на РФМК расшифровка
Получив результаты общего анализа, лечащий врач никогда не будет оценивать лишь один его параметр, не обращая внимания на остальные.
Для того чтобы баланс количественного содержания всех форменных элементов крови помимо нормобластов не был искусственно нарушен, следует на протяжении нескольких дней перед диагностикой придерживаться некоторых правил подготовки.
За неделю до процедуры нужно сообщить специалисту перечень принимаемых препаратов, чтобы он мог оценить степень их воздействия на состав крови. Если некоторые медикаменты вызывают нежелательные изменения, их использование временно приостанавливается. За 3–4 дня из рациона изымаются вредные продукты и напитки, особенно фастфуд, алкоголь, маринады, жирная и жареная пища.
Также необходимо на 1–2 дня прекратить спортивные занятия, бег и плавание не являются исключением. Посещать медицинское учреждение следует натощак. Курить перед диагностикой запрещается. Если пациент спешно пришел в клинику, ему обязательно нужно отдышаться, прежде чем заходить в кабинет.
Не рекомендуется накануне забора крови злоупотреблять кондитерскими изделиями – превышение дневной дозировки сладостей влечет за собой ложный результат исследования
Расшифровка
В норме бласты должны отсутствовать в анализе. В этом случае в результатах исследования указано, что их показатель равен 0 %. У здорового человека в крови могут находиться только зрелые элементы.
Если в анализе присутствует даже малый процент бластов, то это является опасным признаком. Результаты пробы нужно обязательно показать врачу и немедленно приступить к лечению.
Всегда ли повышенный уровень – признак патологии?
Вовсе нет. Например, нормобласты в общем анализе крови у абсолютно здоровых младенцев до 3–4 месяцев – вполне допустимое явление, связанное с активным физиологическим формированием маленького организма. У детей старшего возраста бластоциты должны наблюдаться лишь в области костного мозга, а не в крови.
При подобных обстоятельствах бластные клетки будут свидетельствовать о наличии функциональности защитных механизмов. Более того, люди иногда получают неутешительные результаты, которые перечеркивались показателями повторной диагностики. Поэтому не стоит переживать, увидев тревожные цифры на бланке, нужно спокойно посетить специалиста с целью их подтверждения или опровержения.
Данное исследование проводится в качестве контроля лечения, подбора и коррекции дозы при инсулинотерапии, для оценки степени компенсации сахарного диабета.
Уровень фруктозамина в сыворотке крови (ммоль/л):
- норма — 2-2,8;
- удовлетворительная компенсация диабета — 2,8-3,2;
- декомпенсация — более 3,7.
Если гликированный гемоглобин является достоверным средним показателем содержания сахара в крови за последние 3 месяца, то фруктозамин в крови — за последние 3 недели.
Причина отклонений: лейкоз
Основной причиной появления в пробе бластных клеток является лейкоз. Это заболевание иначе называется лейкемией или раком крови. Патология сопровождается неконтролируемым делением незрелых клеток в костном мозге, которые в дальнейшем образуют опухоль.
Врачи выделяют две формы лейкоза:
- острую;
- хроническую.
При острой лейкемии в крови обнаруживается огромное количество бластных клеток. Их концентрация может быть более 20 %. При хронической форме рака крови показатель незрелых элементов обычно не превышает 5-10 %.
Лейколиз
Лейколиз (греческий leukos белый lysis разрушение, растворение, распад; синонимы лейкоцитолиз) — растворение, распад, разрушение лейкоцитов. Лейколиз вызывается самыми разнообразными агентами, которые могут привести клетку к гибели.
При Лейколиз клетка теряет свою нормальную структуру, контуры её становятся расплывчатыми, нередко цитоплазма совсем отсутствует. При лизисе лимфоцитов сохраняются обычно полуразрушенные глыбчатые ядра с остатками ядрышек (нуклеол).
Лейколиз нейтрофилов в большинстве случаев приводит к распаду всей клетки; иногда можно видеть разрушение цитоплазмы или только части её без резких изменений структуры ядра; в других случаях сохраняются лишь остатки ядра и зернистости.
При распаде эозинофилов обнаруживаются остатки характерной зернистости, при распаде моноцитов — сетчатая структура ядра и светло-серое облако цитоплазмы.
В стадии, предшествующей полному лизису, лейкоциты дистрофически изменяются. Ядра пикнотизируются либо структура их становится разреженной (расплывчатой), может наблюдаться кариорексис, вакуолизация ядра и цитоплазмы.
Разрушенные клетки выявляются в мазках крови после их приготовления. В нормальной крови встречаются единичные разрушенные в результате естественного отмирания клетки.
Продолжительность жизни различных лейкоцитов в организме человека исчисляется от нескольких до 100 и более дней. Лейколиз при некоторых заболеваниях, очевидно, связан с изменением физических-химический и физиологический свойств клеточных мембран.
На проницаемость мембран влияют липиды, которые в виде фосфолипидов и холестерина входят в состав клеточных мембран; возможно, что проницаемость мембран определяется соотношением различных липидных компонентов.
Лейколиз может возникнуть под влиянием токсических веществ различной природы, химический и физических агентов, действия ионизирующего излучения, лейкоцитолитической сыворотки и другие
Лизированные клетки обнаруживаются в крови при брюшном и сыпном тифе, при путём инфекциях, орнитозах, малосимптомном инфекционные лимфоцитозе, остром лейкозе.
Диагностическое значение Лейколиз приобретает при хронический лимфолейкозе, для которого характерны так называемый тени Гумпрехта — разрушенные при приготовлении мазка ядра лимфоцитов с остатками нуклеол.
Их число может сильно варьировать, составляя иногда половину всех лейкоцитов крови. Однако показателем тяжести болезни и прогноза лизированные клетки служить не могут.
Лейколиз наблюдается в начальном периоде острого лучевого поражения. Хронический лучевая болезнь сопровождается небольшим Лейколиз
Лейколиз возникает в случаях незавершённого фагоцитоза, когда поглощённые лейкоцитами микробы не подвергаются перевариванию, сохраняются и размножаются в клетке.
Лимфадениты, вызванные банальной инфекцией, могут сопровождаться значительным Лейколиз Реже Лейколиз отмечается при фагоцитозе лейкоцитами гонококков.
Другие показатели крови
При изучении результатов анализа врач обязательно обращает внимание и на другие показатели клинического исследования. Наличие бластных клеток в биоматериале всегда рассматривается в сочетании с другими параметрами крови. На наличие лейкоза могут указывать следующие данные:
- Лейкоцитоз. Примерно у 15 % больных острой формой лейкемии показатель белых кровяных телец превышает норму в десятки раз.
- Низкий гемоглобин. У пациентов с раком крови отмечается тяжелая анемия и снижение числа эритроцитов.
- Падение уровня тромбоцитов. По этой причине у больных лейкемией отмечается повышенная кровоточивость.
- Снижение ретикулоцитов. Эти клетки являются молодыми формами эритроцитов. Их малое количество приводит к анемии.
- Полное отсутствие эозинофилов и базофилов. Это становится причиной резкого снижения иммунитета.
Вышеперечисленные признаки вместе с появлением бластных клеток в крови позволяют врачу поставить диагноз «лейкоз».
Микроморфология
При лейколизе клетка теряет свою нормальную структуру, контуры её становятся расплывчатыми, нередко цитоплазма совсем отсутствует. При лизисе лимфоцитов сохраняются обычно полуразрушенные глыбчатые ядра с остатками ядрышек (нуклеол).
Лейколиз нейтрофилов в большинстве случаев приводит к распаду всей клетки. Иногда наблюдается разрушение цитоплазмы или только части её без резких изменений структуры ядра; в других случаях сохраняются только остатки ядра и зернистости.
При распаде эозинофилов обнаруживаются остатки характерной зернистости, при распаде моноцитов – сетчатая структура ядра и светло-серое облако цитоплазмы.
В стадии, предшествующей полному лизису, лейкоциты дистрофически изменяются. Ядра пикнотизируются либо структура их становится разреженной (расплывчатой), может наблюдаться кариорексис, вакуолизация ядра и цитоплазмы.
Разрушенные клетки выявляются в мазках крови после их приготовления. В нормальной крови встречаются единичные разрушенные в результате естественного отмирания клетки.
Продолжительность жизни различных лейкоцитов в организме человека исчисляется от нескольких до 100 и более дней. Лейколиз при некоторых заболеваниях, очевидно, связан с изменением физико-химических и физиологических свойств клеточных мембран.
На проницаемость мембран влияют липиды, которые в виде фосфолипидов и холестерина входят в состав клеточных мембран; возможно, что проницаемость мембран определяется соотношением различных липидных компонентов.
Исследование костного мозга
Если у пациента в крови обнаружены бласты, то врачи обычно назначают пункцию костного мозга. Исследование проводят под местным обезболиванием. Специальной длинной иглой делают прокол в области грудины или позвоночника и берут на исследование кусочек ткани костного мозга.
Пунктат исследуют при помощи микроскопа. В биоматериале определяют количество зрелых и незрелых элементов крови. Повышение бластных клеток до 10 % не всегда указывает на лейкемию. Такой результат исследования возможен при сильном стрессе или инфекционном заболевании. Если же концентрация бластов превышает 30 %, то это чаще всего является признаком рака крови. При этом у больного уменьшается количество эритроцитов, тромбоцитов и лейкоцитов в пункционном материале.
При подозрении на лейкоз также проводят цитохимический анализ пунктата. Он позволяет выявить уровень ферментов бластных клеток. Эти вещества вступают в реакцию с некоторыми красителями, что и используется при лабораторном исследовании. Положительные результаты пробы указывают на лейкоз. С помощью измерения уровня каждого бластного фермента можно определить форму рака крови.
Симптомы, течение хронического лимфолейкоза
Хронический лимфолейкоз обычно встречается после 50 лет и в два раза чаще у мужчин. Клиническая картина его чрезвычайно разнообразна, что объясняется стадийностью течения и наличием различных клинико-гематологических вариантов болезни. Как и при хроническом миелолейкозе, выделяют 3 периода течения:
- I — начальный;
- II — период выраженных клинико-гематологических проявлений;
- III — конечный (дистрофический) период.
ПОДРОБНЕЕ ПРО: Отеки под глазами: причины и обзор косметики
В большинстве случаев заболевание характеризуется постепенным началом и длительным латентным течением. Больные на протяжении ряда лет не подозревают о существовании болезни, несмотря на наличие характерных изменений крови.
Поэтому нередко заболевание обнаруживается совершенно неожиданно, благодаря случайному исследованию крови. В ряде случаев начальный период характеризуется увеличением отдельных групп лимфатических узлов без субъективных нарушений и при полном сохранении работоспособности больного. При этом чаще всего поражаются подчелюстные и шейные лимфоузлы.
Длительность начального периода колеблется от нескольких месяцев до нескольких лет. II период характеризуется генерализованным увеличением лимфоузлов селезенки и печени.
Постепенно развивается общая интоксикация организма (повышение температуры, усиленная потливость, общая слабость, анорексия, кожный зуд и т. д.), связанная с повышенным разрушением лейкоцитов и наводнением организма продуктами нуклеиновых соединений.
В этом периоде обычно возникает анемия, которая нарастает при обострении патологического процесса и особенно выражена в III периоде (конечном). Причиной малокровия является лимфоидная метаплазия костного мозга с угнетением эритропоэза.
Наряду с этим анемия может быть обусловлена скрытым гемолизом, связанным с укорочением сроков жизни эритроцитов (что установлено с помощью радиоактивного хрома), или за счет появления в крови аутоантител, продуцируемых лимфатической тканью (иммуногемолитическая анемия).
При осмотре больного отмечается бледность кожных покровов и слизистых оболочек. Иногда на коже появляются неспецифические высыпания в виде крапивницы, эритемы и буллезных образований, напоминающих пузырчатку.
Обращают внимание увеличенные лимфоузлы в различных областях тела, достигающие иногда размеров грецкого ореха и даже куриного яйца. При пальпации лимфоузлы тестоватой консистенции, подвижны, не спаяны между собой и с кожей и безболезненны.
Печень и селезенка иногда увеличены и плотны на ощупь, однако не достигают столь больших размеров, как при хроническом миелозе. Со стороны сердечно-сосудистой системы обнаруживаются те же изменения, что и при миелолейкозе (дистрофия миокарда).
Возможна пневмония, которая нередко присоединяется к специфическим лимфоидным инфильтратам в легочной ткани. Последние при хроническом лимфолейкозе развиваются значительно чаще, чем при миелозе, что связано с выраженным развитием лимфатической ткани в легких.
Весьма часты поражения желудочно-кишечного тракта, что объясняется, с одной стороны, развитием специфических инфильтратов в слизистой и подслизистой оболочке (особенно кишок), богатой лимфатической тканью, а с другой — нарушением трофики кишок вследствие сдавления вен портальной системы увеличенными лимфоузлами.
Поражение пищевого канала проявляется диспепсическими явлениями (поносом или запором). Возможны также изменения со стороны почек в виде пиелита или раздражения канальцевого аппарата с появлением протеинурии и цилиндрурии.
В конечной стадии заболевания резко прогрессируют дистрофические изменения во внутренних органах, связанные с тяжелой гипоксией и интоксикацией. Нарушение трофики тканей приводит к развитию некрозов в различных участках организма с присоединением вторичной инфекции вследствие угнетения гранулопоэза (ангина, плеврит, пневмония, фурункулез, пиодермия, микотический дерматит).
Появляется геморрагический диатез, в патогенезе которого играют роль тромбоцитопения, дефицит ряда факторов свертывания крови, а также нарушение проницаемости сосудистой стенки. В терминальном периоде заболевания кахексия достигает высокой степени.
Картина крови при хроническом лимфолейкозе характеризуется значительным увеличением количества лейкоцитов, в основном за счет зрелых лимфоцитов, среди которых встречаются молодые формы — про-лимфоциты и лимфобласты.
Содержание последних нарастает при обострении процесса, достигая 50- 70%. Особенно характерно для этого заболевания большое количество клеток лейколиза (тельца Боткина-Гумпрехта), что объясняется малой устойчивостью лимфобластов.
При оценке лейкограммы особое значение имеет содержание гранулоцитов, резкое снижение которых свидетельствует об особой тяжести патологического процесса.
В зависимости от, количества лейкоцитов различают 3 формы хронического лимфолейкоза:
- лейкемическую,
- сублецкемическую,
- алейкемическую.
При первой — количество лейкоцитов свыше 50000 в 1 мкл крови, а иногда достигает 200000-300000 в 1 мкл и более. При сублейкемической форме количество лейкоцитов колеблется в пределах 20000-40000 в 1 мкл, а при алейкемической — нормальное или пониженное.
В пунктате костного мозга обнаруживается гиперплазия лимфоидных элементов, количество которых резко нарастает по мере прогрессирования заболевания. В конечной стадии происходит тотальная лимфоидная метаплазия и почти полное исчезновение гранулоцитов и эритроидных элементов.
Проф. Г.И. Бурчинский
«Симптомы, течение хронического лимфолейкоза» статья из раздела Заболевания системы крови
Лечение
Что делать, если анализ крови показал наличие бластных клеток? В этих случаях врач обычно назначает ряд дополнительных анализов. Самым информативным из них является пункция костного мозга. Чрезмерно высокое количество бластов в пунктате является признаком лейкемии.
Если диагноз «лейкоз» подтвердился, то необходимо немедленно приступать к лечению. Важно помнить, что на ранних стадиях рака крови вполне возможно достичь полной или частичной ремиссии. В наши дни применяются следующие методы лечения лейкемии:
- Химиотерапия. Пациенту назначают цитостатики, которые подавляют рост новообразования в костном мозге. Такое лечение может занимать довольно длительное время.
- Переливание крови. Пациенту вводят внутривенно эритроциты и тромбоциты, полученные от донора. Это помогает поднять уровень гемоглобина и уменьшить кровоточивость.
- Радиотерапия. Такой вид лечения показан при хроническом лейкозе. Пациенту облучают увеличенные лимфоузлы и область селезенки.
- Антибактериальная терапия. Пациенты с лейкозом очень подвержены инфекционным патологиям. С целью предотвращения таких заболеваний назначают курсы приема антибиотиков.
- Пересадка костного мозга. Такая операция помогает полностью избавиться от лейкоза. Сложность трансплантации заключается в том, что чужой орган кроветворения не всегда приживается.
После комплексной терапии проводят повторную пункцию костного мозга. Если концентрация бластов снизилась до 5 %, то врачи говорят о полной ремиссии. Если же показатель незрелых клеток не превышает 20 %, то ремиссия считается частичной. В любом случае пациенту необходимо пожизненно соблюдать рекомендации врача. Лейкоз относится к опасным и тяжелым заболеваниям. Даже при полной ремиссии нельзя исключать рецидивы патологии.
Картина крови при остром лимфолейкозе
При остром лимфолейкозе показатели в анализе крови отличаются от хронической формы болезни. У 10% больных показатели остаются в норме, что затрудняет начальную диагностику заболевания. У остальных 90% наблюдаются следующие изменения:
- лейкоциты могут быть в норме, повышены или понижены;
- повышенное количество лимфоцитов вытесняет другие виды лейкоцитов;
- присутствие в крови незрелых лимфоцитов, чего в норме быть не должно;
- понижение показателей эритроцитов и гемоглобина, что говорит об анемии;
- снижение количества тромбоцитов;
- увеличение скорости оседания эритроцитов (СОЭ).
Если происходит снижение количества эритроцитов и тромбоцитов, это говорит о поздних стадиях острого лимфолейкоза. Анемия и тромбоцитопения появляются в результате вытеснения из красного костного мозга всех ростков кроветворения кроме лимфоцитарного.
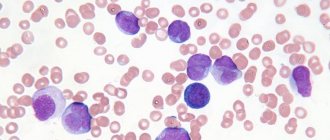
Сами лимфоциты не успевают созревать и выходят в периферическую кровь в виде лимфобластов или молодых незрелых клеток. Для определения лейкоцитарной формулы проводится анализ мазка крови.
Она наносится на лабораторное стекло, затем окрашивается специальными красителями. Анализ проводится визуально под микроскопом путем подсчета количества лейкоцитов разных видов.
Устанавливается не только их соотношение, но и наличие молодых и бластных клеток. При остром лейкозе в крови присутствуют и молодые клетки, и зрелые лимфоциты.
Еще один показатель, который свидетельствует о тяжести течения болезни – это уровень ЛДГ – фермента лактатдегидрогеназы. В норме у лиц мужского пола после 13 лет он составляет 11,4 мккат/л, у женщин – 7,27.
Повышенное содержание фермента в крови является диагностическим маркером. ЛДГ повышается при повреждениях органов. В частности изоферменты (разновидности)
ЛДГ-3 и ЛДГ-4 содержатся в тканях селезенки. В случае развития в ней злокачественных клеток лимфоцитов уровень фермента повышается. Чем выше его показатель в крови, тем тяжелее протекает заболевание. Для проведения анализа кровь забирается из вены.