Лейкемия – это заболевание, относящееся к гемабластозу, в результате которого клетки костного мозга повсюду замещаются на злокачественные.
В крови при лейкемии появляются не только опухолевые лейкоциты, но и эритрокариоциты, и мегакариоциты. Кроме того, образование в крови избыточного числа лейкоцитов при такой патологии необязательно. Злокачественная опухоль активно разрастается и практически не контролируется организмом.
В основном лейкемия потенциально излечима, но при хронической форме в пожилом возрасте прогнозы не очень благоприятные. Однако патологическое течение заболевания можно контролировать в течение длительного периода.
Что это такое?
Лейкемия (лейкоз, рак крови, белокровие) – опухолевое заболевание кроветворной системы (гемобластоз), связанное с заменой здоровых специализированных клеток лейкоцитарного ряда на аномально измененные лейкозные клетки. Лейкемия характеризуется быстрой экспансией и системным поражением организма — кроветворной и кровеносной систем, лимфоузлов и лимфоидных образований, селезенки, печени, ЦНС и др. Лейкемия поражает и взрослых и детей, является наиболее часто встречающимся онкозаболеванием детского возраста.
При нормальном функционировании костного мозга и хорошем здоровье человека он вырабатывает:
- Эритроциты (кровяные тельца красного цвета) – выполняют транспортную функцию, доставляя к внутренним органам кислород и питательные вещества.
- Лейкоциты (белые клетки) – защищают организм от инфекционных болезней, вирусов и прочих чужеродных тел.
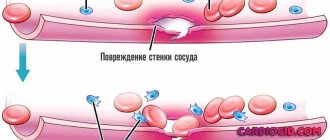
- Тромбоциты – обеспечивают свертываемость крови, что дает возможность избежать большой кровопотери при травмах.
В результате мутации клетки перерождаются в раковые и уже неспособны выполнять свои функции, что провоцирует развитие заболевания и вызывает ряд осложнений. Главной опасностью является то, что попадая в кровеносную систему, они начинают быстро и бесконтрольно делиться, вытесняя и заменяя здоровые.
Измененные кровяные клетки могут попадать во внутренние органы и вызывать в них патологические изменения. Часто это приводит к таким заболеваниям, как анемия, мигрень, артрит и др. Для развития лейкемии достаточно патологического изменения строения и структуры одной клетки и попадания ее в кровеносную систему. Вылечить болезнь и остановить распространение раковых кровяных крайне сложно и часто исход весьма печальный.
Что такое ОЛЛ
Острый лимфобластный лейкоз – это онкологическое заболевание, проявляющееся у детей дошкольного возраста. Может встречаться и у взрослого человека в виде позднего рецидива, когда в истории болезни уже был установлен случай лейкоза. Имея схожие клинические проявления на начальной стадии развития, его легко можно спутать с вирусными и простудными инфекциями.
Лимфобластный лейкоз характеризуется неконтролируемым образованием молодых форм лимфоцитов – лимфобластов и пролимфоцитов. При онкологическом заболевании лимфоциты не продуцируются, поэтому костный мозг, пытаясь восстановить баланс, выбрасывает в периферическую кровь незрелые формы клеток (сдвиг влево).
Появление бластных клеток при любом виде заболевания говорит не только о серьезных нарушениях в органах кроветворения, но и о неблагоприятном прогнозе в лечении пациента. Из-за нарушения строения дезоксирибонуклеиновой кислоты развиваются хромосомные аномалии, и пролимфоциты не дозревают.
Формы
Лимфоцитарные клетки представлены в организме двумя формами: малые и большие. Большими формами являются клетки –NK. Уникальность этих лимфоцитов заключается в способности разрушать раковые образования. Малые формы в свою очередь представлены Т- и В-лимфоцитами.
- Т-лимфоциты – имеют классификацию: Т-хелперы, Т-киллеры и Т-супрессоры. Основная их задача осуществление фагоцитоза – пожирание бактерий и вирусов. Продуцируются Т-лимфоциты в костном мозге, дозревают в вилочковой железе и тимусе. 20 % случаев развития лимфолейкоза относится к Т-клеточному типу. Выявляется он в возрасте 15 лет, когда заканчивается формирование железы вилочковой.
- В-лимфоциты играют важную роль при образовании антител иммунитета. Дозревают В-лимфоциты в лимфоидной ткани. Дети подвержены В-клеточной форме лимфолейкоза. В возрасте 3-4 лет наблюдается активизация костного мозга в продуцировании В-лимфоцитов (формируется гуморальный иммунитет).
Еще больше информации в статье Заболевание лимфолейкоз: что это такое?
В-клеточный лимфолейкоз отличается типовой принадлежностью:
- пре-пре-В-клеточный;
- В-II-клеточный;
- пре-В-клеточный;
- В-зрелоклеточный.
При диагностике острого лимфолейкоза у детей важно определять типовую принадлежность В-клеточного фенотипа, поскольку для каждого подтипа разработан определенный алгоритм лечения. И в том и другом случае страдает красный костный мозг. Нарушается работа в образовании клеток – они не выполняют своих основных функций, более того, зараженные раком, и несущие на поверхности мембраны онкологические клетки, Т-и В-лимфоциты ведут к угнетению клеток другого ряда – эритропоэза.
Стадии заболевания
- Начальная стадия. Характеризуется развитием анемии, но в раннем периоде заболевания гемоглобин не опускается до критически низких показателей (30 -50г/л). Снижается количество тромбоцитов и эритроцитов. Лейкоциты начинают стремительно расти.
- Развернутая стадия. Главной особенностью развернутой стадии является лейкоцитоз. Количество лейкоцитов достигает 250-300*10/9/л. Фиксируется лейкемический провал (преобладание раковых клеток и незрелых форм клеток лейкоцитарного ряда) и лейкемическое окно (отсутствует деление клеток от юных до зрелых форм).
- Ремиссия. В периферической крови исчезают бластные клетки, снижается уровень лейкоцитов, появляются все формы лейкоцитарного ряда. В анализе костного мозга показатели бластов стабильны, но не более чем 5 %.
- Рецидив. Возврат болезни в более или менее выраженной степени клинических проявлений. На данной стадии решается вопрос о дополнительных мерах лечения, либо лечение другими путями.
- Терминальная стадия. Лечебные мероприятия не привели к ожидаемым результатам. Полностью угнетается кроветворение, образование клеток прекращается. Терминальная стадия приводит к летальному исходу, пациенты не выживают.
Причины
Что в действительности вызывает лейкемию, на данный момент достоверно неизвестно. Между тем, имеются определенные представления на этот счет, которые вполне могут поспособствовать развитию этого заболевания.
В частности это:
- Синдром Дауна, а также ряд других заболеваний с сопутствующими хромосомными нарушениями – все это также может спровоцировать острый лейкоз.
- Химиотерапия в адрес тех или иных видов рака также может стать причиной развития в будущем лейкоза.
- Наследственность, на этот раз, значительной роли в предрасположенности к развитию лейкемии не играет. Исключительно редко на практике встречаются случаи, при которых несколько членов семьи заболевают раком в порядке, характерном для выделения наследственности как фактора, его спровоцировавшего. И если случается, что такой вариант действительно становится возможным, то преимущественно он подразумевает под собой хронический лимфоцитарный лейкоз.
- Радиоактивное воздействие: отмечается, что те люди, которые подверглись такому воздействию в значительных объемах облучения, в большей мере рискуют приобрести острый миелобластный лейкоз, острый лимфобластный лейкоз или лейкоз миелоцитарный хронический.
- .Длительный контакт с широко используемыми в области химической промышленности бензенами, в результате воздействия которых, соответственно, повышается риск развития лейкозов определенных их типов. Кстати, бензены содержатся также в бензине и в сигаретном дыме.
Важно также отметить и то, что если вы определили по перечисленным факторам подверженность риску развития лейкемии, это вовсе не является достоверным фактом для обязательного ее развития у вас. Многие люди, отмечая для себя даже одновременно несколько актуальных из перечисленных факторов, с заболеванием, между тем, не сталкиваются.
Причины развития патологии у детей
Причины, вызывающие лейкемию у детей и взрослых не выявлены до сих пор. Однако есть предположение, что острый лимфолейкоз у детей может быть вызван лимфоидным вирусом.
Предполагаемые причины развития ОЛЛ у детей:
- вирусные инфекции матери в процессе вынашивания ребенка;
- асоциальный образ жизни беременной;
- возраст матери на момент зачатия;
- иммунодефицит;
- рентгенография беременной;
- воздействие радиационного излучения на плод;
- хромосомные заболевания (синдром Дауна, циалкия).
Общие причины ОЛЛ:
- вес свыше 4 кг;
- перенесенные заболевания в грудном возрасте;
- наследственная предрасположенность.
Среди самых распространенных причин развития не только лимфолейкоза, но и других видов лейкемии остаются радиационные и канцерогенные воздействия на организм человека (как матери, так и отца).
Также рекомендуем к прочтению статью Хронический миелолейкоз — продолжительность жизни при разных стадиях протекания болезни
Классификация
В зависимости от количества лейкоцитов в периферической крови выделяют несколько типов болезни. Это лейкемический, сублейкемический, лейкопенический и алейкемический лейкоз. По особенностям развития выделяют острую и хроническую патологии. На первую приходится до 60% случаев, при ней наблюдается быстрый рост популяции бластных клеток, которые не созревают.
Острый тип заболевания подразделяется на виды:
- лимфобластный – диагностирован в 85% случаев у заболевших детей 2–5 лет. Опухоль формируется по лимфоидной линии, состоит из лимфобластов;
- миелобластный – поражение миелоидной линии кроветворения, отмечен в 15% случаев у детей, больных лейкозом. При нем разрастаются миелобласты. Лейкоз этого вида делится на миеломонобластный, промиелоцитарный, монобластный, мегакариоцитарный, эритроидный;
- недифференцированный – характеризуется ростом клеток без признаков отличий, представлен однородными мелкими стволовыми бластами.
Болезнь развивается медленно, характеризуется избыточным ростом зрелых неактивных лейкоцитов. При лимфоцитарной форме заболевания развиваются В- и Т-клетки (лимфоциты, отвечающие за поглощение чужеродных агентов), при миелоцитарной – гранулоциты.
При классификации хронического лейкоза выделяют ювенильный, детский, взрослый типы, миеломную болезнь, эритремию. Последняя характеризуется лейкоцитозом и тромбоцитозом. При миеломном типе растут плазмоциты, нарушается обмен иммуноглобулинов.
Стадии лейкемии
При дифференцированных лейкемиях острого типа процесс протекает поэтапно и проходит три стадии.
- Начальная – симптомы выражены в незначительной степени, часто начальная стадия проходит мимо внимания больного. Иногда лейкемия выявляется при случайном исследовании крови.
- Стадия развернутых проявлений, с четкими клиническими и гематологическими признаками болезни.
- Терминальная – отсутствие эффекта от цитостатической терапии, выраженное угнетение нормального кроветворения, язвенно-некротические процессы.
Ремиссия при острой лейкемии может быть полной или неполной. Возможны рецидивы, каждый последующий рецидив прогностически более опасен, чем предыдущий.
Хронические лейкемии характеризуются более доброкачественным и длительным течением, периодами ремиссий и обострений. Различают три стадии хронической лейкемии.
- Хроническая стадия – характеризуется постепенно нарастающим лейкоцитозом, увеличением перепроизводства гранулоцитов, склонностью к тромбоцитозу. Болезнь на этой стадии, как правило, протекает бессимптомно или проявляет себя незначительно выраженными признаками гиперметаболизма, анемическим синдромом.
- Стадия акселерации – изменение картины крови, отражающее снижение чувствительности к проводимой и ранее эффективной терапии. У большинства больных нет новых характерных клинических симптомов или они выражены неотчетливо.
- Стадия бластного криза (острая стадия) – резкое снижение уровня эритроцитов, тромбоцитов и гранулоцитов, что приводит к появлению внутренних кровотечений, язвенно-некротических осложнений, развитию сепсиса.
Разрастание лейкозных клеток в органах и тканях приводит к серьезной анемии, тяжелым дистрофическим изменениям паренхиматозных органов, инфекционным осложнениям, геморрагическому синдрому.
При недиффиренцируемых и малодифференцированных формах лейкемии стадийность патологического процесса отсутствует.
Типы лейкемии
Различные формы лейкемии классифицируются в зависимости от скорости, с которой заболевание проявляется, и в зависимости от типа клетки происхождения.
Исходя из скорости возникновения заболевания, мы различаем:
ОСТРЫЙ ЛЕЙКОЗ
При остром лейкозе происходит накопление в крови, в костном мозге, а иногда также в селезенке и в лимфатических узлах незрелых клеток, которые называются лейкозными «бластами». Эти клетки не работают должным образом , имеют очень долгую среднюю жизнь и отличную способность размножаться, поэтому заболевание возникает и быстро прогрессирует. Острый лейкоз требует быстрой и агрессивной терапии.
ХРОНИЧЕСКИЙ ЛЕЙКОЗ
Хронические лейкемии характеризуются накоплением в крови, костном мозге, селезенке и часто в лимфатических узлах белых кровяных клеток, которые созревают почти нормально, которые растут бесконечно и имеют тенденцию накапливаться в течение длительного времени. В течение определенного периода времени они могут работать нормально. Часто на начальном этапе хронические лейкемии не дают симптомов и не проявляют признаков в течение длительного периода до постановки диагноза.
Однако на основе типа клетки происхождения они различаются:
ЛИМФАТИЧЕСКАЯ ЛЕЙКЕМИЯ
Этот тип лейкемии включает лимфоциты, которые являются частью нашей иммунной системы. Лимфоциты обнаруживаются в циркулирующей крови и лимфатической ткани.
Миелолейкоза — этого типа лейкемии включает в себя клетку миелоидного происхождения, что приводит к красным кровяным клеткам, что клетки крови белым и тромбоциты.
Признаки лейкемии
При лейкемии можно выделить характерные признаки данного онкологического заболевания общего и местного проявления.
К этим симптомам лейкемии у взрослых можно отнести: быструю утомляемость и слабость; бессонницу либо постоянное желание спать; ухудшение концентрации внимания и памяти; бледность кожных покровов и тёмные круги под глазами; незаживающие раны; образование на теле различных гематом без видимых на то причин; кровотечения из носа; часто возникающие ОРВИ и инфекции; спленомегалию и увеличение лимфоузлов, а также печени, подъём температуры.
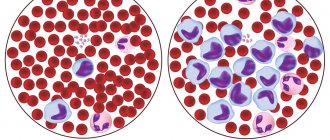
В лабораторных анализах крови выявляют понижение или повышение СОЭ, различного вида лейкоцитозы, тромбоцитопения и анемии.
Имеющийся один или несколько вышеперечисленных признаков ещё не говорят о лейкемии. А в целях исключения или подтверждения диагноза целесообразно обследоваться в специализированной клинике и проконсультироваться у профессионалов.
Симптомы и признаки
Симптоматика напрямую зависит от стадии заболевания, а на ранней стадии имеет общую клиническую картину с вирусной инфекцией: головокружение, недомогание, подъем температуры, вялость и быстрая утомляемость.
К основным симптомам острого лимфолейкоза ребенка относятся:
- Синдром анемии. Из-за неполноценной выработки эритроцитами гемоглобина, организм недополучает кислород. Выражается это в отсутствии аппетита, головокружении, субфебрильной температуре. Кожные покровы бледные и сухие. Характерны предобморочные состояния при гемоглобине менее 80 г/л.
- Синдром геморрагии. Из-за снижения количественных и качественных свойств тромбоцитов на кожных и слизистых покровах появляются мелкие точки (кровоподтеки). Порой появляется рвота с примесями крови.
- Синдром разрастания(гиперпластический симптом). Раковые клетки, затрудняя работу внутренних органов, приводят к увеличению селезенки, печени, лимфатических узлов. В связи с разрастанием костного мозга появляются отеки суставов.
Признаки лейкемии лимфобластного типа связаны со снижением иммунного ответа:
- болевые ощущения в конечностях, тело ломит от боли;
- постоянные простудные заболевания (ангина, бронхит);
- трудности с ритмом дыхания из-за увеличенных лимфоузлов;
- образование абсцессов и фурункулов;
- появление лейкемии – коричневые образования на коже – появляются как подтверждение запущенного процесса ОЛЛ.
Острая форма
Наиболее распространенной формой острой лейкемии у взрослых является острый миелоидный лейкоз (AML). Распространенность этой болезни составляет 1 на 100 000 человек в возрасте от 30 лет и 1 на 10 000 человек в возрасте старше 65 лет. Причины возникновения острой миелоидной лейкемией у взрослых не до конца изучены.
Симптомы острых лейкемий у взрослых:
- Симптомы гриппа – температура, слабость, боль в костях, симптомы воспаления дыхательных путей.
- Симптомы т.н. пурпуры – кровотечение из слизистых оболочек, главным образом, из десен, носа, желудочно-кишечного тракта или половых путей и геморрагическая пурпура на коже и оболочках.
- Симптомы, связанные с ослаблением иммунитета – частые простудные заболевания, активация герпеса, плохое самочувствие, отсутствие аппетита, бактериальные и грибковые инфекции, появление эрозии на оболочках и т.д.
- Кроме того, лейкемия вызывает ряд других симптомов, не все из которых возникают у всех больных и не являются типичными для лейкемии. Но весьма «ценны» при диагностике заболевания.
- При острой лимфобластной лейкемии происходит увеличение селезенки и/или лимфатических узлов у 75% больных, что позволяет производить предварительную дифференциацию по отношению к острой миелоидной лейкемией.
- У некоторых больных лимфобластной лейкемией происходят также нарушения кровотока в мелких сосудах, в результате засорения кровеносными клетками, чаще всего это происходит, когда количество лейкоцитов в крови значительно превышает норму. Проявляться это может в виде расстройств зрения или сознания.
В ходе острой лейкемии очень важно быстрая ее диагностика и принятие немедленного лечения. Острая лейкемия, если ее не лечить, приводит, как правило, к смерти в течении нескольких недель.
Острый лимфобластный лейкоз у детей: что это такое?
Суть заболевания заключается в следующем. До того, как пойти по одному из путей развития и стать полноценным лимфоцитом, клетка находится в красном костном мозге в зародышевом состоянии. Ее называют клеткой-предшественницей или незрелой клеткой.
Если на этой стадии клетка подверглась мутации, она перестает развиваться по предусмотренному сценарию и приобретает черты атипичности. Такие видоизмененные клетки называют бластами или лимфобластами.
Бластная клетка начинает активно делиться и размножаться, угнетая деление других, здоровых клеток. Множественные лимфобласты заполняют собой костный мозг, затем выходят за его пределы, в кровяное русло пациента, и с током крови разносятся по всему организму. В результате состав крови меняется, а органы и ткани не получают нужного питания. Первыми в такой ситуации страдают лимфоузлы, печень, селезенка и головной мозг – именно сюда в первую очередь направляются лимфобласты.
Сопутствующей патологией, ускоряющей развитие злокачественного процесса в красном костном мозге и крови, являются мутации генов, отвечающих за апоптоз, – гибель клеток с нарушениями в ДНК.
В среднем, время от начала деления бласта до появления первых выраженных симптомов при ОЛЛ составляет 2-3 года.
Стадии ОЛЛ у детей
Теперь, рассказав в целом о том, что это – лимфобластный лейкоз у детей, можем детализировать информацию. В медицинской классификации выделяют несколько стадий этой онкологической патологии.
- Начальный период со слабовыраженными симптомами. На этом этапе ОЛЛ у детей диагностируется в единичных случаях.
- Развернутая стадия патологии. Ее также называют первично-активной. Симптомы становятся заметными, более того, они появляются одновременно или один за другим. Именно на этой стадии у детей чаще всего и выявляют острую лейкемию лимфобластного типа.
- Стадия ремиссии. Для нее характерно удовлетворительное самочувствие пациента и снижение количества бластных клеток в крови. Если этот показатель колеблется в пределах 5-20%, принято говорить о неполной ремиссии. Если же атопичных клеток в крови больного менее 5% — можно вести речь о полной ремиссии.
- Стадия рецидива. О ней врачи говорят при обострении болезни в стадии ремиссии, а также при проявлении вторичных нарушений, связанных с основным заболеванием.
- Терминальная стадия. Самый сложный и тяжелый этап детского рака крови по лимфобластному типу с большим количеством бластных клеток, критичным угнетением кроветворной системы и жизнеугрожающими состояниями.
- Стадия выздоровления. Встречается нечасто, чаще всего, у пациента наступает длительная устойчивая ремиссия. Тем не менее в отдельных случаях врачи имеют основание говорить о полном выздоровлении. Его подтверждают нулевой уровень бластов в крови, полное отсутствие клинических проявлений ОЛЛ и последствий заболевания.
Детская острая лейкемия лимфобластного типа: предпосылки возникновения
Достоверно причины острого лимфобластного лейкоза у детей до сих пор не известны. При одинаковых исходных данных и жизненных обстоятельствах у одного ребенка процесс может запуститься, а у второго – нет.
Предположительно предпосылками для проявления ОЛЛ являются:
- наследственные факторы. Сюда входят генетические мутации, хромосомные патологии, врожденные дефекты генов, а также наличие иных генетических заболеваний, например, синдрома Дауна, анемии Фанкони, некоторых других;
- врожденный иммунодефицит;
- воздействие ионизирующего излучения (радиации) как на самого ребенка, так и на мать во время беременности;
- накапливание в организме солей тяжелых металлов, а также пестицидов, гербицидов и промышленных канцерогенов;
- определенные вирусы – Эпштейн-Барр, вирус папилломы человека некоторых видов, герпес и другие;
- прием ребенком или женщиной во время вынашивания плода большого количества нестероидных противовоспалительных препаратов и антибиотиков, а также иммуносупрессоров и цитостатиков, например, в рамках лечения другого онкологического заболевания.
В группу высокого риска по острому лейкозу лимфобластного типа входят дети мужского пола европеоидной расы в возрасте от 2 до 5 лет, близким родственникам которых уже было диагностировано данное заболевание.
Хроническая форма
Этот тип заболевания характеризуется медленным или умеренным течением (от 4 до 12 лет). Проявления болезни наблюдаются в терминальной стадии после метастазирования бластных клеток за пределы костного мозга. Человек резко худеет, у него увеличивается селезенка, развиваются гнойничковые поражения кожи, пневмония.
Симптомы в зависимости от вида хронического лейкоза:
- Миелобластный – учащенное или замедленное биение сердца, стоматит, ангина, почечная недостаточность.
- Лимфобластный – нарушение иммунитета, цистит, уретрит, склонность к гнойникам, легочные поражения, опоясывающий лишай.
Общими симптомами хронической лейкемии у взрослых являются специфические признаки:
- кровотечения – носовые, кожные, обильные менструации у женщин;
- кровоподтеки, которые появляются внезапно, без механических травм;
- суставные боли в зоне грудины, тазовой кости;
- хроническая лихорадка – появляется из-за того, что внутренние воспалительные процессы активизируют работу гипоталамуса, который ответственен за повышение температуры;
- кашель, заложенность носа, частые инфекции, вызванные снижением иммунитета;
- постоянная усталость, слабость, депрессия, которые возникают из-за падения уровня эритроцитов.
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
| Общая слабость (утомляемость, усталость, слабость организма) | 70% |
| Носовые кровотечения (кровь из носа, эпистаксис) | 60% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 60% |
| Снижение массы тела (истощение, похудение, худоба, снижение веса, уменьшение веса) | 60% |
| Тяжесть, боль в левом подреберье | 50% |
| Кровоточивость десны | 40% |
| Высыпания звездчатого характера бордовые, синюшные | 0% |
Осложнения
Многие из осложнений лейкоза зависят от уменьшения количества нормальных клеток крови, а также от побочных эффектов проводимого лечения.
К ним принадлежат частые инфекционные заболевания, кровотечения, снижение веса и анемия. Другие осложнения лейкемии связаны с ее специфическим типом. Например, в 3 – 5% случаев хронической лимфоцитарной лейкемии клетки трансформируются в агрессивную форму лимфомы. Еще одним потенциальным осложнением этого типа лейкоза является аутоиммунная гемолитическая анемия, при которой организм разрушает собственные эритроциты.
Синдром лизиса опухолей – это состояние, вызванное быстрой гибелью раковых клеток при проведении лечения. Он может развиваться при любом раке, включая и лейкоз с большим количеством патологических клеток (например, при острой лейкемии). Быстрое разрушение этих клеток приводит к высвобождению большого количества фосфатов, что может стать причиной метаболических нарушений и почечной недостаточности. У детей, которым проводят лечение острой лимфобластной лейкемии, могут развиваться отдаленные неблагоприятные эффекты, включая нарушения центральной нервной системы, замедление роста, бесплодие, катаракту, увеличение риска развития других видов рака.
Частота этих отдаленных осложнений изменяется в зависимости от возраста на момент лечения, типа и силы проводимой терапии.
Симптоматика
Развитие лимфолейкоза сопровождается появлением целого симптоматического комплекса. В самом начале развития недуга пациент может жаловаться на быструю утомляемость и вялость. У ребенка отсутствует желание участвовать в подвижных играх.
Заболевание вызывает кислородное голодание. Оно возникает по той причине, что при интенсивном размножении патологически измененных клеток деление нормальных клеток оказывается замедленным, равно как и их рост. Как следствие, развивается анемия и кислородное голодание.
Ввиду недостаточного количества лейкоцитов происходит снижение напряженности иммунитета. Недостаток тромбоцитов вызывает частые кровотечения и кровоподтеки.
Рассмотрим основные симптомы развития острого лимфобластного лейкоза у детей:
- Интоксикация организма. Поскольку иммунитет у малыша снижен, то его организм является беззащитным перед всевозможными бактериями и вирусами. Об их деятельности свидетельствуют такие симптомы интоксикации, как вялость, слабость, лихорадочное состояние, бледность кожных покровов. Нередко подобные симптомы сопровождаются повышением температуры.
- Нарушение дыхательной функции. Результатом увеличения лимфоузлов средостения являются нарушения ритма дыхания. В результате возможно наличие кровоизлияний в легочную ткань с симптомами в виде кашля с мокротой, в которой заметна кровь.
- Геморрагии. Речь идет о подкожных кровоизлияниях. Ввиду того, что в организме пациента присутствует сниженное количество тромбоцитов, на слизистых и коже ребенка появляются петехии – небольшие кровоизлияния. Также возможно появление крови в экскрементах, а также кровавая рвота.
- Синдром разрастания или гиперплазии лимфоидной ткани. Увеличивается печень, лимфоузлы и селезенка. Ввиду разрастания костного мозга может проявляться отечность, болезненность суставов. Кости становятся более ломкими, ввиду чего пациент будет подвержен переломам.
- Частое инфицирование кожи. При сниженном иммунитете даже незначительное кожное поражение приводит к последующему инфицированию. Больные лейкозом дети нередко страдают от фурункулеза, появления абсцессов в местах уколов и гнойного воспаления ногтевого ложа.
- Анемия. Характеризуется снижением количества гемоглобина и эритроцитов. Сопровождается сухостью и бледностью кожи и слизистых, снижением аппетита, слабостью.
Диагностика
В случае, когда есть подозрение на лейкоз, человека обязательно направляют в онкогематологический стационар. Пребывание дома при подобном заболевании или подозрении – строго противопоказано! В течении нескольких дней специалисты возьмут все необходимые анализы и выполнят все инструментальные исследования.
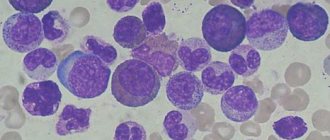
- Первым делом берут общий и биохимический анализ крови. В общем анализе при лейкозах часто отмечается анемия (сниженное количество эритроцитов и гемоглобина), тромбоцитопения (снижение количества тромбоцитов), количество лейкоцитов может быть как снижено, так и повышено. Иногда в крови можно обнаружить бластные клетки.
- Обязательно берут костный мозг и спинно-мозговую жидкость. Анализ костного мозга является самым важным, именно на его основании устанавливают или снимают диагноз лейкоза. Спинно-мозговая жидкость является зеркалом состояния центральной нервной системы. При обнаружении в ней бластных клеток применяются более интенсивные схемы лечения.
Все остальные исследования, такие как УЗИ, компьютерная томография, рентгенография являются дополнительными и необходимы для оценки распространенности процесса.
Диагностические мероприятия
Диагностика острой лимфобластной лейкемии заключается в изучении параметров крови, костного мозга и клинических проявлений лейкоза.
- Взятие крови на развернутый анализ с подсчетом форменных элементов. Биохимические и цитохимические исследования для уточнения фенотипа ОЛЛ.
- Рентгенография и ультразвуковое исследование органов брюшной полости и грудной клетки.
- Миелограмма. Исследование пунктата красного костного мозга для определения состава СМЖ и подсчета форменных элементов. В исключительных случаях проводится биопсия спинного мозга на определение нейролейкемии.
- Генетическая экспертиза. Обнаружение 22-й хромосомы в препарате из СМЖ дает возможность определить правильную тактику лечения.
- Прочие исследования: анализ мочи, ЭКГ, флюорография, МРТ конечностей.
Лечение
Терапия лейкемии дифференцирована, выбор методов лечения зависит от морфологического и цитохимического типа заболевания. Основная задача комплексной терапии – избавление организма от лейкемических клеток.
Основные методы лечения лейкемии:
- химиотерапия – лечение различными комбинациями цитостатиков в высокой дозировке (полихимиотерапия);
- лучевая терапия;
- трансплантация костного мозга – пересадка донорских стволовых клеток (аллогенная трансплантация).
Существует 5 этапов проведения химиотерапии:
- Циторедуктивный предварительный этап лечения – проводят при первой атаке острой лейкемии.
- Индукционная терапия.
- Консолидация ремиссии (2–3 курса).
- Реиндукционная терапия (повторение этапа индукции).
- Поддерживающая терапия.
Для всех форм лейкемии характерно замещение нормальной ткани патологической тканью опухоли, форма лейкемии зависит от того, какая клетка составляет морфологический субстрат опухоли.
При хронической лейкемии в доклинической стадии достаточно общеукрепляющего лечения и постоянного наблюдения врача. При отчетливых признаках перехода заболевания в фазу акселерации и бластного криза проводят цитостатическую терапию. По особым показаниям применяют облучение лимфоузлов, кожи, селезенки, проводят спленэктомию. Хорошие результаты может давать аллогенная трансплантация костного мозга.
Реабилитация после лечения
Процесс восстановления после острого лимфобластного лейкоза длительный и тяжелый, и чем раньше диагностирована болезнь, тем быстрее и лучше удастся ее победить.
Для детей прогноз благоприятен – около 90 % полностью вылечиваются. Рецидивы возникают лишь у 5 % юного населения, но поддаются лечению посредством пересадки костного мозга. Как показывает статистика, вовремя начатое лечение лейкоза у ребенка приводит его к стопроцентной гарантии выздоровления, чего нельзя сказать о взрослой категории населения.
Прогноз
Прогноз для жизни при лейкемии зависит формы заболевания, распространенности поражения, группы риска больного, сроков постановки диагноза, ответа на лечение и др.
Более плохой прогноз лейкемия имеет у пациентов мужского пола, у детей в возрасте старше 10 лет и взрослых старше 60 лет; при высоком уровне лейкоцитов, наличии филадельфийской хромосомы, нейролейкемии; в случаях запоздалой диагностики. Острые лейкемии имеют гораздо худший прогноз из-за стремительного течения и при отсутствии лечения быстро приводят к смерти. У детей при своевременном и рациональном лечении прогноз острой лейкемии более благоприятен, чем у взрослых. Хорошим прогнозом лейкемии считается вероятность 5-ти летней выживаемости 70% и более; риск рецидивов — менее 25% .
Хроническая лейкемия при достижении бластного криза приобретает агрессивное течение с риском летального исхода из-за развития осложнений. При правильном лечении хронической формы можно добиться ремиссии лейкемии на долгие годы.
Гепатит С: первые признаки и схема лечения Псориаз Сахарный диабет Демодекоз у человека: фото, симптомы и лечение Панкреатит Глаукома