В кардиологии существует группа отклонений, которая именуется слишком обобщенно для понимания сути явления.
Одно из них — так называемый сердечный приступ. Это простое, обывательское наименование острой коронарной недостаточности.
По клинической классификации патологический процесс соответствует инфаркту или нестабильной стенокардии в активной фазе (как раз в момент приступа).
Опасность явления налицо. Независимо от типа, наблюдается отмирание или некроз сердечной ткани, миокарда, снижение интенсивности сокращений, падение кровяного выброса и, как итог, ишемия, ослабление общей гемодинамики. Возможна смерть пациента.
Лечение проводится строго в стационаре. На амбулаторном уровне терапия продолжается и корректируется, наблюдение за состоянием ведет кардиолог в поликлинике.
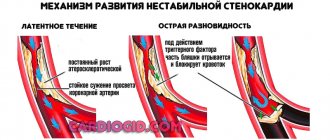
Механизм развития
Независимо от типа болезнетворного процесса, суть примерно одна всегда.
В ходе влияния того или иного фактора, наблюдается нарушение нормального кровоснабжения миокарда по особым артериям, называемым коронарными.
Итогом оказывается острая ишемия (кислородное голодание) тканей. Подобное явление соответствует приступу стенокардии, а если степень нарушения кровотока велика, инфаркту.
В ходе эпизода наблюдается замедление или полное прекращение локальной гемодинамики, некроз кардиомиоцитов (собственно единиц, составляющих активный мышечный слой сердца).
Процесс сопровождается интенсивными болями в грудной клетке и прочими симптомами.
Вне грамотной медицинской помощи происходит снижение сократительной способности миокарда, кровяной выброс оказывается недостаточным.
Питание головного мозга, органов и систем ослабевает. Отсюда дополнительные проявления, вроде обмороков и прочих.
Вероятность смерти зависит от площади поражения. Чем крупнее очаг, тем выше риск летального исхода.
Сердечный приступ — это неотложное состояние, сопровождаемое некрозом кардиомиоцитов и генерализованныи симптомами, нарушениями гемодинамики.
Восстановление проводится в срочном порядке, в условиях стационара или реанимационного отделения.
Частые осложнения после сердечного приступа
Это нарушение часто сопровождается серьезными осложнениями, которые могут представлять опасность для жизни. К ним относятся:
- Аритмия – нарушение сердечного ритма, при котором сердце начинает биться все быстрее и быстрее, а затем останавливается (остановка сердца);
- Кардиогенный шок – состояние, при котором сердечная мышца серьезно повреждается, и перестает снабжать достаточным количеством крови внутренние органы и ткани, что приводит к нарушению многих функций организма;
- Разрыв сердца – разрушение мышечной ткани, стенок или клапанов органа. Осложнения могут возникнуть вскоре после сердечного приступа и являются одной из главных причин смерти.
Многие мужчины могут внезапно умереть от осложнений еще до того, как попадут в больницу, или в течение месяца после инфаркта.
Прогноз часто зависит от следующих факторов:
- Возраст – вероятность тяжелых осложнений увеличивается с возрастом;
- Тяжесть нарушения – насколько сильно была повреждена сердечная мышца во время приступа;
- Сколько времени прошло, до того как была получена медицинская помощь – лечение должно быть начато как можно раньше.
Классификация
Главный критерий — по характеру патологического процесса. Вскользь уже упоминалось, что сердечный приступ — это упрощенное наименование двух явлений.
Каких именно:
Стенокардия
Обычно нестабильная форма. Суть ее заключается в нарушении нормального питания сердечной мышцы. Но объема поражения еще недостаточно для становления обширной деструкции кардиальных структур.
Для данной формы характерно постоянное, плавное или скачкообразное прогрессирование без признаков улучшения даже на фоне полной терапии.
Восстановление требует пожизненного приема препаратов без каких-либо гарантий. Эффективное лечение возможно только на 1-2 стадиях.
Инфаркт
Второй вариант коронарной недостаточности. Развивается в ответ на критическое сужение или закупорку артерий, питающих сердце.
Суть примерно та же — отмирание мышечных структур, только объем разрушенных клеток значительней. Ифаркт протекает сию минуту, лавинообразно, в отличие от стенокардии, когда на развитие того же состояния может потребоваться не один год, в этом основная разница.
Лечение в условиях реанимации, а затем кардиологического отделения. Перспективы туманны. Прогноз зависит от качества первой помощи и площади вовлечения в деструктивный процесс.
Оказание первой помощи до прибытия врача.
- При возникновении острой боли, которую по всем признакам можно принять за сердечный приступ, не исчезающей после приема имеющихся нитратов, следует, не теряя времени, позвонить в службу скорой помощи.
- Больного, с указанными болевыми симптомами, надо попытаться успокоить и уложить в кровать, попросив не проявлять физической активности.
- При появлении признаков нехватки воздуха, больному необходимо придать полу сидящее положение в постели, подложив под спину подушки или другие предметы. Одежду, стесняющую дыхание, расстёгивают. В помещении открывают окна для доступа свежего воздуха.
- Можно предложить половину таблетки ацетилсалициловой кислоты из домашней аптечки. Важно разжевать таблетку, чтобы ацетилсалициловая кислота подействовала быстрее.
- Другие лекарственные средства, использовать до приезда врачей нежелательно, так как есть риск ухудшить течение сердечного приступа и их применение возможно только под врачебным контролем.
Больной, с такими симптомами, нуждается в постоянном квалифицированном наблюдении. Необходимую помощь, в подобных случаях, можно получить только в условиях специализированного стационара, поэтому при появлении признаков развивающегося инфаркта миокарда, не следует отказываться от госпитализации.
Причины
Факторы развития приступа подразделяются на три группы.
- Первые непосредственно создают почву для начала состояния, являясь своего рода фундаментом.
- Вторые повышают риск развития отклонения.
- Третьи же выступают триггерами, спусковыми механизмами начала явления.
Этиологические моменты
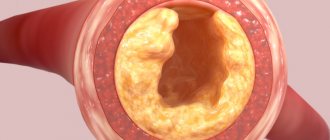
- Атеросклероз. Едва ли не основной процесс (до 93% случаев), обуславливающий становление сердечного приступа (точнее коронарной недостаточности вообще).
В зависимости от характера дефекта, выделяют две формы.
Окклюзия или закупорка считается классическим клиническим случаем. Заключается явление в закрытии просвета артерии холестериновой бляшкой, реже тромбом. Может быть частичной или полной.
Во втором случае возникает непроходимость сосуда, лечение крайне затруднено. Вероятность смерти почти 100%.
Другой клинический вариант — стеноз или сужение просвета коронарной артерии. Суть заключается в нарушении кровотока из-за затрудненного прохождения жидкой соединительной ткани по сосудам.
Итогом становится ишемия (кислородное голодание) тканей, а при стенозе более 70% просвета возникают первые симптомы приступа.
Коррекция проводится оперативными методами. Чаще всего имеет место врожденная или приобретенная аномалия развития магистральных артерий.
- Васкулит. Или же воспалительное заболевание стенок сосудов (эндотелия).
Чаще имеет аутоиммунную природу, течет параллельно прочим патологическим процессам (системная красная волчанка или же ревматизм).
Вирусное происхождение также возможно, но встречается в разы реже. Заболевание всегда вторично, не формируется изолированно от иных патологических процессов.
Требует комплексной терапии. Вне помощи возникает рубцевание артерии с пропорциональным сужением просвета кровеносного сосуда. Это трудно излечимое состояние. Требуется протезирование пораженного участка.
- Гипертоническая болезнь.
Суть ее заключается в стабильном повышении артериального давления. Опасность несет вторая степень и далее.
Первая относительно вяло протекает, кроме того, показатели тонометра непостоянны, да и существенного роста цифр не наблюдается. Но это первый тревожный звонок, указывает он на необходимость лечения.
Трансформация, прогрессирование происходят в короткий промежуток времени, порой достаточно несколько месяцев. Восстановление под контролем кардиолога.
Избыточная нагрузка на сердце приводит к хроническому нарушению питания. Рано или поздно наступит инфаркт. Стенокардии возможна, но не обязательна.
- Сахарный диабет. Системное эндокринное заболевание, связанное с недостаточной продукцией инсулина или же снижением чувствительности тканей к нему.
Оба варианта имеют неблагоприятный прогноз без лечения. Да и терапия не дает стопроцентной гарантии полного восстановления.
Визитной карточкой патологического процесса является генерализованное поражение сосудов, определяется оно стенозом, то есть сужением.
Отсюда вторичный атеросклероз, в том числе структур нижних конечностей, головного мозга, коронарных артерий.
- Прочие заболевания гормонального профиля. Имеет место гиперкотрицизм, то есть чрезмерный синтез веществ щитовидной железы, избыточная выработка кортизола надпочечниками и прочие явления.
Все они оказываются виновниками сужения сосудов. Лечение плановое. Запущенные формы купируются в стационаре под присмотром группы специалистов, во избежание фатальных последствий.
Факторы риска
Вторая категория причин или моменты высокого риска:
- Курение. Пациенты, потребляющие табак рискуют стать жертвами сердечного приступа на 70% больше, чем лица, ведущие здоровый образ жизни. Исследования показывают, что роль играет не только стаж, но и индивидуальная резистентность к отравляющим агентам, которая генетически обусловлена. Потому одно и то же время потребления табака вызовет у двух разных лиц неодинаковые последствия. Капля никотина убивает не всегда, но результаты неминуемы. Когда они возникнут — через месяц, год или более не скажет никто. Нужно смотреть за состоянием пациента.
- Потребление алкоголя. Этиловый спирт приводит к общим нарушениям со стороны сосудов, уровня артериального давления довольно быстро. Но опять же роль играет индивидуальная сопротивляемость этанолу, которая у всех различна.
- Ожирение. Не сам повышенный вес имеет значение, а то, что за ним стоит. В данном случае речь идет про нарушение липидного обмена. Жиры распределяются неравномерно, происходит отклонение их нормального депонирования. Корректируется процесс с большим трудом, основной способ избежать неблагоприятных последствий — изменение самого принципа питания (проще говоря, диета).
- Недостаточная или избыточная физическая активность. В первом случае начинаются застойные процессы, снижается сократимость миокарда, стеноз сосудов. В другом — наблюдается разрастание кардиальных тканей, компрессия коронарных артерий. Оба вариант неблагоприятны. Если первый потенциально излечим, второй имеет негативные перспективы.
- Возраст 45+, принадлежность к мужскому полу.
Триггерные факторы
- Стрессовая ситуация. Сопряжена с выбросом большого количества кортизола и адреналина, которые провоцируют стеноз коронарных артерий. В зависимости от объема сужения, наблюдается один из двух вариантов сердечного приступа.
- Чрезмерная физическая нагрузка. Необходимый уровень активности зависит от индивидуальных особенностей организма пациента, его тренированности. Кому-то достаточно забраться на третий этаж по лестнице, чтобы спровоцировать приступ, другому и километра пробежки не хватит.
- Переохлаждение. Исключение из правил.
Причины сердечного приступа — как кардиальные, так и внекардиальные. Играет роль группа факторов, в комплексе они кладут начало патологическому процессу. Устранить триггер или момент риска недостаточно. Нужно бороться со всеми тремя категориями.
Факторы риска сердечного приступа у мужчин
В зону риска могут попасть даже молодые парни, поэтому следует с особым вниманием подходить к этому пункту.
- Возраст. Чем старше мужчина, тем выше риск.
- Наследственность. Если кто-то из родителей страдал проблемами сердца.
- Вредные привычки. Алкогольные напитки, накрота, курение — даже не обсуждается, всё очевидно.
- Высокий уровень холестерина в крови. В комплексе с вредными привычками и стрессами, холестерин приводит к нарушению работы сердца.
- Сахарный диабет. Диабетики часто страдают от сердечных заболеваний.
- Ожирение и малоподвижность. Сердце обрастает жиром и ему сложнее качать кровь, сосуды теряют эластичность.
- Постоянный стресс. Избегайте ситуаций и мыслей которые заставляют вас нервничать, постоянно переживать.
Симптомы и первые признаки сердечного приступа
Проявления специфичны, но отличий в симптоматике у женщин и мужчин нет. Если приглядеться, это дает основания заподозрить приступ сразу же.
Примерная клиническая картина:
- Боли в грудной клетке разной степени интенсивности — типичные симптомы сердечного приступа. На фоне стенокардии он средний по силе, жжет, давит. Отдает в левую руку и лопатку. Длится не более 30 минут. При инфаркте проявление куда активнее, возникает внезапно, продолжается свыше получаса. Попытки самостоятельно отграничить два состояния бесперспективны. Вместо сомнительных экзерсисов лучше вызвать скорую помощь.
- Одышка. В полном покое. Пациент не способен набрать воздуха для удовлетворения потребности. Такая симптоматика определяются нарушением газообмена.
- Ощущение тревоги, паники, страха. Соответствует невротическому состоянию.
- Потеря сознания. До нескольких раз подряд. Тревожный признак, указывает на ослабление питания головного мозга.
- Цианоз носогубного треугольника. Посинение области вокруг рта.
- Бледность кожных покровов.
- Аритмия по типу брадикардии (ослабление частоты сокращений).
Признаки сердечного приступа развиваются практически в один момент, а длительность эпизода от 10 минут до 30 при стенокардии, и более на фоне текущего инфаркта.
Как распознать неотложное состояние?
Сделать это без квалификации непросто. Отграничение проводится между основными видами коронарной недостаточности, также требуется отличить описанное заболевание от межреберной невралгии, прободной язвы желудка, пневмонии и других явлений.
Что характеризует сердечную боль:
- Отсутствие реакции на дыхание. Вдох и выдох не влияют на интенсивность синдрома. Чего не скажешь про признаки внекардиального дискомфорта.
- Нет изменений при перемещении. Если встать, сесть, лечь — сила проявления будет одинакова. Это черта сердечной боли.
При межреберной невралгии боль усиливается и при вдохе и при движении.
Прободная язва определяется резким, режущим ощущением в животе и надчревной области. Именно такой характер боли дает отграничить состояние от прочих.
Пневмония обуславливает преимущественно дыхательные симптомы.
Диагностика ложится на плечи врачей. Нет смысла гадать на кофейной гуще. Следует вызвать бригаду. Распознать приступ можно по характеру боли, ее длительности, дополнительным проявлениям.
Первая помощь
До прибытия докторов, в домашних условиях нужно лишь стабилизировать состояние пациента. Не вылечить его, а всего лишь нормализовать положение.
Примерный алгоритм:
- Усадить больного, положить под спину валик из одежды или белья. Укладываться нельзя, потому как нарушится нормальный газообмен, наступит отек легких или прочие дополнительные осложнения.
- Открыть форточку, обеспечить приток свежего воздуха в помещение.
- Дать пациенту таблетку Нитроглицерина для ослабления болевого синдрома. При инфаркте мера может быть неэффективна, но других препаратов принимать нельзя. Состояние имеет нестабильный характер, любое влияние извне приводит к усугублению положения вещей.
- Ослабить воротник, снять тугие нательные украшения.
При потере сознания рекомендуется повернуть голову набок, чтобы человек не захлебнулся рвотными массами при рефлекторном освобождении пищеварительного тракта.
По прибытии врачей следует кратко рассказать о состоянии. Показана транспортировка в кардиологический стационар.
Эффективные меры могут быть предприняты только в больнице. Первая помощь при сердечном приступе складывается из двух моментов: вызов скорой, стабилизация состояния пострадавшего человека.
Как необходимо действовать во время сердечного приступа?
Пошаговые рекомендации при внезапно возникшем приступе:
- Придать больному специальную позу: уложить так, чтобы верхняя часть туловища была выше нижней, ноги подняты и согнуты в коленях, можно оставить в полусидячем, но удобном положении.
- Покрытие, на которое кладут человека с приступом, должно быть твёрдым, это позволит снизить нагрузку на сердечную мышцу.
- Следует успокоить человека или дать успокаивающие средства, Валокардин, валериану.
- Для доступа кислорода к лёгким следует открыть окно или включить кондиционер, расстегнуть тесную одежду, особенно около шеи.
- Положить под язык таблетку нитроглицерина, поддерживая у больного нижнюю челюсть.
- Через 15 минут положить ещё одну таблетку.
- Для снятия боли даётся 1 таблетка Аспирина, он разжижает кровь, предотвращает тромбоз.
- До прибытия бригады врачей следует следить за пульсом, дыханием, проверять AD.
- При потере сознания следует сделать резкий и сильный удар в грудину, в область сердца.
- Если предыдущая процедура не дала положительного успеха, то на следующем этапе делается непрямой сердечный массаж, чередуя его с искусственным дыханием.
- Массаж проводится двумя сцепленными руками. Руки надо быстро, в частом ритме, примерно 2 раза в секунду, прижимать в область между грудины, молочными железами.
- Массаж чередуется искусственным дыханием по принципу «рот в рот».
- После 30-35 нажатий на грудную клетку делается 2–3 вдоха-выдоха.
- Если пульс продолжает отсутствовать, то процедуры проводятся до приезда врачей.
- Первые положительные признаки: появление пульса, розовый цвет лица, реакция зрачков на свет.
Необходимые обследования
При поступлении в отделение диагностика проводится в срочном порядке. Обычно результатов не дожидаются, показаны неотложные мероприятия по приведению в норму основных жизненных показателей. Затем уже необходима более тщательная деятельность.
Примерный перечень мероприятий:
- Устный опрос пациента и сбор анамнеза. Имеет значение в том числе какой по счету приступ, как часто они возникают (если раньше были).
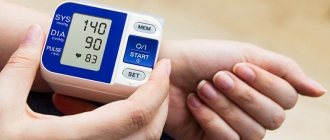
- Измерение артериального давления и скорости сердечных сокращений.
- Суточное мониторирование. Регистрация тех же показателей в течение 24 часовс помощью монитора Холтера. Может проводиться неоднократно для уточнения состояний. Исследование отвечает на вопрос о динамике АД и ЧСС на протяжении дня, зависимости от циркадных явлений.
- Электрокардиография. Показывает даже незначительную аритмию. Все функциональные отклонения хорошо видны.
- Эхокардиография. Демонстрирует дефекты и степень деструкции кардиальных тканей. Это визуальная методика, по сути, представляет собой вариант УЗИ.
- Анализ крови общий, биохимический и на гормоны.
Лечение
Примерная схема медикаментозной коррекции предполагает длительный курс приема таких препаратов:
- Ангиагренганты. Для разжижения крови. Подойдет Аспирин Кардио. Это обязательное фармацевтическое средство.
- Статины. С целью устранения холестериновых бляшек в коронарных артериях и не только. Аторис как основной. Возможно применение аналогов на усмотрение специалиста.
- Бета-блокаторы. Метопролол, Анаприлин.
- Противогипертензивные по мере надобности. Снижают артериальное давление.
- Нитроглицерин для купирования болевого синдрома. Принимают не постоянно, а в рамках снятия дискомфортного ощущения.
- Диуретики. Регулярно (несколько раз в неделю) для выведения лишней жидкости из организма.
- Кардиопротекторы. Милдронат и ему подобные.
- Препараты калия, магния. В целях восстановления местного метаболизма.
Хирургическое лечение показано при аномалиях развития сосудов, существенном стенозе или запущенном атеросклерозе.
Характер вмешательства определяется специалистом. Чаще всего проводится стентирование или шунтирование.
Перенесенный приступ налагает некоторые ограничения на жизнедеятельность пациента:
- Нужно полностью отказаться от курения, спиртного.
- Нельзя физически перегружаться. Только пешие прогулки и легкая физкультура, прописанная врачом.
- Также следует скорректировать рацион. Жирное и жареное исключают, показана витаминизация меню. Соль не более 7 граммов в сутки.
Примерный перечень продуктов указан в лечебном столе №10. Опираясь на представленный список можно сделать выводы. Все спорные моменты рекомендуется обсуждать с диетологом.