Особенности
Развитие ревмокардита происходит у людей любого возраста, но чаще всего страдают подростки и маленькие дети. До пяти лет болезнь возникает в редких случаях.
Если болезнь возникла у ребенка, то она будет протекать гораздо тяжелее, чем, если бы это произошло с взрослым. Болезнь при этом сопровождается множеством симптомов, поражает внутренние органы.
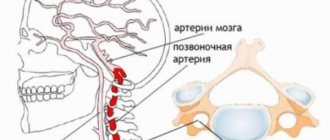
Развивается нарушение после проникновения в организм стрептококков.
Как распознать ревматический процесс?
Самыми первыми шагами в диагностическом поиске считаются:
- Сбор ревматического анамнеза, где особый акцент делается на перенесенные в недавнем прошлом инфекции;
- Осмотр больного для выявления симптомов ревматизма: полиартрит, ревмокардит, хорея и т.д);
- Аускультация (появление или усиление шумов в области верхушки сердца или аорты, нарушение ритма);
Важная роль в диагностике ревматизма отводится назначению анализа крови на определение:
- Скорости оседания эритроцитов – СОЭ и значений лейкоцитарной формулы (обычно назначают сразу развернутый анализ);
- С-реактивного белка (в норме — негативный);
- Титра антител, направленных к стрептококку (антистрептолизин — АСЛ-О) и усиленно «размножающихся» при ревматизме;
- Ревматоидного фактора (РФ), который в норме отрицательный.
К первостепенным мероприятиям также относятся:
- Забор материала из зева с целью его посева и выявления β-гемолитического стрептококка (его наличие о многом говорит);
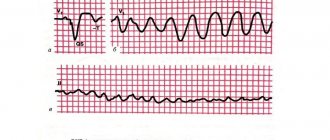
- Электрокардиограмма (удлиненный интервал Р- Q указывает на порок сердца ревматического происхождения);
- Рентгенологические методы обычно дают немного информации при первой атаке ревматизма, однако используются для диагностики изменений, свойственных тяжелому течению ревмокардита у детей и молодых людей;
- Ультразвуковое исследование (УЗИ), как правило, констатирующее наличие или отсутствие порока.
Классификация
Патология может протекать в виде:
- Панкардита. Этот процесс очень опасный, так как распространяется на всю сердечную оболочку. Он приводит к сбоям в функционировании органа, нарушению сократительных способностей, ухудшению кровообращения. Поэтому вероятность остановки сердца очень высока.
- Ревматического миокардита. Наблюдается поражение мышечной оболочки, что сопровождается проявлением недостаточности сердца, что значительно ухудшает качество жизни.
- Ревматического эндокардита. Воспалительный процесс распространяется на внутренний слой сердца, из-за чего возникают пороки, ткани утолщаются и сращиваются.
В процессе развития болезнь проходит через несколько стадий:
- Затяжную. Эту проблему выявляют, если она протекает в течение шести месяцев и не имеет выраженных проявлений.
- Острую. Болезнь появляется резко, симптоматика быстро нарастает. Нужна срочная помощь медиков.
- Подострую. Патологический процесс активно развивается, но протекает умеренно. Признаки слабо проявляются и эффект от лечения незначительный.
- Непрерывно рецидивирующую. Периоды обострений сменяются улучшением состояния.
- Латентную. О болезни человек не подозревает и даже обследование не показывает нарушений. Диагноз часто ставят, когда уже сформировался порок.
Ревмокардит
Ревмокардит — это воспалительное поражение мышцы и клапанов сердца, возникающее на фоне системного заболевания соединительной ткани в организме (ревматизма).
У пациента с первичным ревмокардитом появляются боли в сердечной области, выраженное сердцебиение, одышка после физических нагрузок, общая слабость. Возможно появление болей в суставах. При аускультации прослушиваются шумы, и отмечается нарушение сердечного ритма.
Для излечения ревмокардита пациенту необходимо обратиться к врачу-ревматологу, по отдельным показаниям понадобиться медицинская помощь кардиолога, кардиохирурга.
С учетом выявленных патологических отклонений в организме больного для лечения применяются такие терапевтические методы.
- Немедикаментозное лечение. Рекомендуется постельный режим 2-3 недели и диета богатая белками и витаминами с огрнаничением углеводов и соли.
- Медикаментозная терапия. Обычно применяются антибиотики, нестероидные противовоспалительные препараты, глюкокортикоиды. Для устранения застойных проявлений сердечной недостаточности используются диуретики, блокаторы кальциевых каналов, β-адреноблокаторы, сердечные гликозиды.
- Хирургическое вмешательство. Выполняется для устранения клинических проявлений порока сердца или его осложнений (сердечной недостаточности, легочной гипертензии, стенокардии, мерцательной аритмии).
Какую диагностику проходить при ревмокардите
При общении с пациентом доктор-ревматолог знакомится с жалобами. Устанавливает факт появления симптоматики ревмокардита после переболевания ангиной.
Во время физикального обследования врач наблюдает у больного выраженную температурную реакцию, болезненность суставов (коленного, голеностопного, лучезапястного, локтевого) при пальпации.
Аускультация обнаруживает систолические шумы, нарушение ритма сердца. Для подтверждения диагноза доктор назначает:
- общий анализ крови;
- бактериологическое исследование мазка из зева (выявление гемолитических стрептококков);
- серологические тесты (обнаруживают повышенные титры стрептококковых антител в крови);
- ЭКГ (нарушение сердечного ритма и проводимости);
- ЭхоКГ (для диагностики патологии клапанов).
Последствия ревмокардита
Больному с ревмокардитом важно обратиться за медицинской помощью при первых признаках недуга. Это необходимо для предупреждения развития серьезных осложнений — пороков сердца, мерцательной аритмии, сердечной недостаточности.
Источник: https://likarni.com/illness/symptom/revmokardit
Причины развития
Патология возникает под влиянием перенесенных инфекционных заболеваний. Чаще всего она появляется под воздействием стрептококков группы А. Обычно осложнений диагностируют после ангины, скарлатины, гайморита. При других вирусах таких последствий нет. Только эта бактерия способна вырабатывать токсические вещества, поражающие сердце человека.
Иногда, дело в наследственной предрасположенности к проблеме.
Диагностика
Для диагностики ревмокардита на ранних стадиях, врачам помогут некоторые сведения из жизни больного. Такие как:
- имело ли место первичное появление болезни в детском или подростковом возрасте;
- происходил ли процесс возвратного ревмокардита после перенесённых инфекционных заболеваний;
- долгое выздоровление после недугов инфекционной природы.
Осмотр пациента основан на заострении внимания к:
- бледному цвету кожи;
- посинению губ, носа или ушей;
- отёчности нижних конечностей;
- сильной одышке;
- проблемам сердца – увеличение границ, шумы, ослабленное сердцебиение.
При диагностике проводятся анализы крови – общий, биохимический, а также иммунное исследование.
Диагностика с помощью аппаратов:
- ЭКГ – определяет ритм сердца;
- ФКГ – для выявления характерных шумов;
- рентгенография грудной клетки;
- УЗИ сердца.
Ревмокардит является проявлением общего патологического процесса в организме человека, который перенес инфекцию, вызванную бета-гемолитическим стрептококком группы А, или БГСА-инфекцию.
Для того, чтобы понимать, о чем идёт речь, необходимо определиться с терминологией. Непосредственно ревмокардит, или, другими словами, воспалительные изменения в стенке сердца, возникает вследствие ревматизма. Под ревматизмом понимают осложнения после БГСА-инфекции, развившиеся в суставах (полиартрит), в сердце (кардит), в коже (кольцевидная эритема) и в нервной системе (малая хорея). В настоящее время термин ревматизма считается устаревшим, и его нередко заменяют на понятие острой ревматической лихорадки (ОРЛ).
ревматическое воспаление сердца на примере поражения перикарда (перикардит)
Таким образом, ревмокардит (наряду с хореей, полиартритом и кольцевидной эритемой) является основным клиническим синдромом ОРЛ.
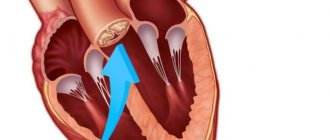
Результатом ревмокардита может стать развитие приобретенных (ревматических) пороков сердца, чаще недостаточности митрального клапана, изолированной либо сочетающейся с поражением аортального клапана.
опасное осложнение воспалительных процессов в сердце — поражение клапанного аппарата
Выявить патологию бывает крайне сложно, поэтому помимо лабораторных тестов и аускультации проводят ряд инструментальных исследований.
- Особое значение играет ЭКГ. При помощи ЭКГ определяют и характер течения болезни.
- Так же применяют УЗИ и рентгенограмму.
- В анализе крови особое внимание обращают на показатели C-реактивного белка, ревматоидный фактор, скорость оседания эритроцитов.
Симптоматика
Основные симптомы ревмокардита точно описать трудно. Проявляться болезнь будет в зависимости от того, какой орган был поврежден. Болезнь приводит к значительному ухудшению самочувствия больного:
- Ощущаются боли в суставах, повышается температура, беспокоит слабость. Такие признаки появляются при ревматической атаке.
- Нарушается и учащается ритм сокращений сердца.
- В области сердца появляются небольшие боли.
- Печень увеличивается в размерах.
- Развивается недостаточность сердца, из-за которой отекают ноги, затрудняется дыхание, приступами возникает влажный кашель.
Ревмокардит у детей начинает проявляться через несколько недель после инфекции. Они становятся капризными, слабыми, жалуются на мышечные боли. Если поражена костная система, то быстро наступает утомление.
Выраженность проявлений зависит от того, насколько глубоко повреждена сердечная мышца.
Основным признаком ревмокардита является ломота в суставах и теле. Именно это говорит о поражении инфекцией тканей.
Задача №12 (ревматизм, активная фаза. Ревматический полиартрит.)
Пациент 17 лет поступил на стационарное лечение в кардиологическое отделение с диагнозом: ревматизм, активная фаза. Ревматический полиартрит.
При сестринском обследовании медсестра получила следующие данные: жалобы на повышение температуры до 37,8°С, боли в коленных, локтевых, лучезапястных суставах, которые носят летучий характер, неприятные ощущения в области сердца, общую слабость, снижение аппетита. Больным себя считает в течение двух недель, заболевание связывает с перенесенной ангиной. Пациент плохо спит, тревожен, выражает беспокойство за исход болезни, боится остаться инвалидом.
состояние средней тяжести, кожные покровы чистые, коленные, локтевые, лучезапястные суставы отечны, горячие на ощупь, болезненные, кожа над ними гиперемирована, движение в суставах не в полном объеме. В легких патологических изменений нет, ЧДД=18 в мин. Границы сердца не увеличены, тоны сердца приглушены, ритмичны, пульс 92 уд./мин., АД=110/70 мм рт. ст. Живот мягкий, безболезненный, печень не увеличена.
—строгий постельный режим, диета № 10;
—общий анализ крови, общий анализ мочи, биохимический анализ крови;
—индометацин по 1 табл. 3 раза в день;
—ампициллин по 0,5 4 раза в день в/м;
—аскорбиновая кислота по 1 таблетке 3 раза в день.
1. Выявите потребности, удовлетворение которых нарушено; сформулируйте проблемы пациента.
2. Составьте план сестринского вмешательства с мотивацией.
3. Объясните пациенту суть его заболевания и необходимость соблюдения строгого постельного режима.
4. Обучите пациента правилам подготовки к биохимическому исследованию крови.
5. Продемонстрируйте на фантоме технику измерения АД.
3. поддерживать нормальную температуру тела,
4. быть здоровым,
—неприятные ощущения в области сердца;
—формирование порока сердца;
—риск развития ревмокардита;
è Приоритетной проблемой пациента : являются боли в суставах.
пациент отметит снижение болей в суставах к концу 7-го дня стационарного лечения.
пациент отметит исчезновение болей и восстановление функции суставов к моменту выписки.
пациент отмечает исчезновение болей, отеков, восстановление функций пораженных суставов, демонстрирует знание по профилактике ревматизма. Цель достигнута.
3. Студент демонстрирует правильный уровень общения с пациентом и доступно объясняет ему суть заболевания.
4. Студент демонстрирует правильно выбранную методику обучения пациента по подготовке к биохимическому исследованию крови.
5. Студент демонстрирует на фантоме технику измерения артериального давления в соответствии с алгоритмом действий.
Задача №13 (язвенная болезнь желудка, фаза обострения.)
Пациент 48 лет находится на стационарном лечении в гастроэнтерологическом отделении с диагнозом: язвенная болезнь желудка, фаза обострения.
При сестринском обследовании медсестра получила следующие данные: жалобы на сильные боли в эпигастральной области, возникающие черезминут после еды, отрыжку воздухом, иногда пищей, запоры, вздутие живота, наблюдалась однократная рвота цвета “кофейной гущи”. Больным считает себя в течении 1,5 лет, ухудшение, наступившее за последние 5 дней, больной связывает со стрессом.
состояние удовлетворительное, сознание ясное, положение в постели активное. Кожные покровы чистые, бледные, подкожно-жировая клетчатка развита удовлетворительно. Пульс 64 уд./мин. АД 110/70 мм рт. ст, ЧДД 18 в мин. Язык обложен белым налетом, живот правильной формы, отмечается умеренное напряжение передней брюшной стенки в эпигастральной области, печень, селезенка не пальпируются.
1. Режим постельный, диета №1а.
2. ФГДС с биопсией, исследование желудочной секреции.
3. Маалокс по 1 суспензии 3 раза в день.
4. Де-нол по 1 капсуле 4 раза в день.
5. Р-р платифиллина 0,2% 2,0 п/к.
1. Выявите потребности, удовлетворение которых нарушено; сформулируйте и обоснуйте проблемы пациента.
2. Определите цели и составьте план сестринских вмешательств с мотивацией.
3. Объясните пациенту, как правильно подготовиться к ФГДС и желудочному зондированию.
4. Обучите пациента правилам приема назначенных лекарственных средств.
5. Продемонстрируйте на фантоме технику проведения желудочного зондирования.
есть, пить, быть здоровым, двигаться, работать.
—боли в эпигастрии,
.3 общая слабость.
.4 развитие желудочного кровотечения,
.7 стеноз привратника,
Из перечисленных проблем пациента
è приоритетной является боль в эпигастральной области.
2.Приоритетнаяпроблема пациента — боль в эпигастральной области.
пациент отмечает стихание боли к концу 7 дня пребывания в стационаре.
пациент не предъявляет жалоб на боли в эпигастральной области к моменту выписки.
больной отмечает исчезновение болей, демонстрирует знания по профилактике обострения язвенной болезни. Цель достигнута.
3. Студент демонстрирует правильно выбранный уровень общения с пациентом, способность грамотно, доступно, аргументированно объяснить пациенту правила подготовки и сущность ФГДС и желудочного зондирования.
4. Студент демонстрирует правильно выбранную методику обучения пациента правилам приема назначенных лекарственных средств и определяет ответную реакцию пациента на проводимое обучение.
5. Студент демонстрирует на фантоме технику проведения желудочного зондирования в соответствии с алгоритмом действия.
Можно ли при диагнозе «ревматизм» избежать поражения сердца? Что для этого нужно предпринять? Что делать, если недуг все же затронул главный орган кровообращения?
Ревматизм называют системным заболеванием, ведь при отсутствии правильно подобранного и своевременно проведенного лечения поражается не только костно-мышечная, но и сердечно-сосудистая, нервная системы.
Если недуг распространяется на сердечно-сосудистую систему, пострадавший испытывает боль в груди и суставах, тошноту, слабость, жалуется на затрудненное дыхание.
Воспалительный процесс может привести центральный орган кровообращения к серьезным поражениям, в том числе пороку сердца.
При суставной форме ревматизма воспалительный процесс возникает сразу в нескольких суставах. Как правило, страдают самые крупные из них: коленные, локтевые, тазовые, плечевые и др.
При отсутствии должного лечения даже обычная простуда может быть чревата серьезными последствиям для организма
Больной испытывает слабость, быстро утомляется даже при минимальных физических нагрузках. Однако основная жалоба – боль в пораженном суставе, который обычно деформируется, отекает.
Одним из осложнений ревматизма может стать поражение нервной системы. Оно выражается в перепадах настроения, нарушениях сна, подвижности. В таком случае у больных детей диагностируется хорея.
Ревматическое воспаление сердца (ревмокардит) может протекать в нескольких формах:
- легкой (имеются лишь незначительные поражения сердечной мышцы, симптоматика, как правило, отсутствует),
- средней (имеются значительные поражения сердечной мышцы, сердце увеличено, больного беспокоят учащенный пульс, неприятные ощущения в области грудины),
- тяжелой (состояние больного ухудшается, он жалуется на боли в сердце, отечность, быструю утомляемость).
Если поражается мышечная оболочка сердца, у больного диагностируется миокардит. Основные проявления этой формы недуга − аритмия, одышка, неприятные ощущения в области сердца. Нередко диагностируется сердечная недостаточность.
Перикардит – повреждение наружной тканевой оболочки сердца, при котором количество перикардиальной жидкости значительно увеличивается. Больные жалуются на одышку, боли в области грудной клетки, сухой кашель, лихорадку, перебои пульса.
Выраженность симптоматики при ревматическом воспалении сердца во многом зависит от состояния иммунной системы организма и стадии заболевания.
При эндокардите повреждается внутренняя оболочка сердца, что приводит к изменению сердечных клапанов. Клинические проявления болезни: лихорадка, озноб, повышенная потливость. Также больной может жаловаться на слабость, головную боль, боль в суставах, значительную потерю веса…
При панкардите повреждаются все слои сердца, из-за чего оно не может нормально работать. В результате нарушается кровообращение и может произойти остановка сердца.
Первые симптомы ревмокардита обычно появляются спустя 2-3 недели после перенесенной инфекции верхних дыхательных путей. У больного повышается температура тела, он испытывает слабость и недомогание. Учащенное сердцебиение и одышка беспокоят даже при выполнении обычных домашних дел.
Среди других жалоб – аритмия, тупая, ноющая боль в сердце, отеки нижних конечностей, кашель.
При обследовании обнаруживается, что размеры печени и сердца значительно увеличены.
Больных беспокоит одышка и тупая боль в сердце
Диагностика заболевания начинается с опроса и осмотра больного.
Жалобы пациента, информация о перенесенных ранее заболеваниях, а также о наличии ревматизма у ближайших родственников – все это позволит врачу более точно поставить диагноз.
Также пациент должен будет сдать кровь на общий и биохимический анализы, иммунный статус.
Больному необходимо будет пройти и инструментальные обследования: электрокардиограмму, фонокардию, рентген грудной клетки, УЗИ сердца.
Чтобы не допустить развития серьезных последствий заболевания, его лечение должно быть начато как можно скорее.
Какие лекарственные препараты показаны при ревмокардите? Прежде всего, антибиотики (для подавления инфекции) и нестероидные противовоспалительные средства (оказывают противовоспалительное, жаропонижающее, болеутоляющее действие).
В запущенных случаях рекомендовано противовоспалительное гормональное лечение, при развитии сердечной недостаточности − сердечные гликозиды и мочегонные препараты.
Санаторное лечение позволит укрепить все системы организма
В активной фазе заболевания больным рекомендовано придерживаться постельного режима. После выписки они должны стать на диспансерный учет у кардиолога и ревматолога. Во время ремиссии показано амбулаторное и санаторно-курортное лечение.
Первичная профилактика ревмокардита как одного из проявлений ревматизма – это укрепление иммунитета и повышение общей сопротивляемости организма. Чтобы не столкнуться с недугом, с детского возраста нужно вести активный образ жизни, заниматься спортом, правильно и полноценно питаться.
Лечение
Терапию назначают для устранения инфекционного процесса. Также должны полностью устранить ее последствия и сохранить сердечную мышцу в нормальном состоянии.
Терапевтические методики
Важной частью лечения считаются физиотерапевтические процедуры:
- Околосуставные ткани и суставы подвергают ультрафиолетовому излучению.
- Используют грязелечение, ванны, сухое тепло.
- Для улучшения иммунитета используют электрофорез.
- Чтобы избежать осложнений при малоподвижном образе жизни и улучшить ток крови, назначают сеансы массажа.
Пациенту рекомендуют больше внимания уделять лечебной физкультуре. Врач определит, какие именно упражнения подходят для каждого конкретного пациента и продолжительность тренировок.
После того, как острая фраза проходит, пациентам рекомендуют отправиться на санаторно-курортное лечение.
Медикаментозная терапия
Если возник ревмокардит, лечение препаратами проводят в условиях стационара. В каждом случае используют комплексный подход. Медикаментозная терапия включает применение противовоспалительных и антибактериальных средств. Но помимо них, назначают и другие препараты. Лечение может дополняться:
- Глюкокортикостероидами. Они нужны, если происходит быстрое развитие ревмокардита. В легких случаях не следует применять данную группу препаратов.
- Нестероидными противовоспалительными средствами с Аспирином. Они помогают бороться с воспалительным процессом. Дозировка и продолжительность терапии определяется лечащим врачом.
- Хинолонами. Если болезнь рецидивирует или протекает в течение длительного времени, то пользуются Делагилом, Плаквенилом. Одновременно с ними используют салицилаты. Продолжительность лечения составляет около двух лет.
- Цитостатическими иммунодепрессантами. Они также применяются при частых рецидивах, но только в случае неэффективности других препаратов. На протяжении всего периода лечения нужно периодически проходить лабораторные исследования.
- Гамма-глобулиновыми средствами. Они позволяют предотвратить развитие сенсибилизации. Но препараты противопоказаны в случае тяжелого течения недостаточности сердца или при активном развитии ревмокардита.
- Диуретиками и сердечными гликозидами. Они необходимы при выраженных нарушениях в работе сердца.
- Витаминами. Назначают большие дозы аскорбиновой кислоты и рутина.
Также читают: В чем опасность кардиомегалии
Медикаменты должны принимать по курсу, который для каждого пациента разрабатывается в индивидуальном порядке. Благодаря такому лечению можно избежать обострений. Но больной и сам должен приложить немало усилий. Следует вести здоровый образ жизни и обязательно своевременно устранять все очаги воспалительного процесса.
В последнее время ученые создали много антибактериальных препаратов для лечения ревмокардита, но назначать их должен врач.
Потенциальная проблема пациента при ревмокардите заключается в повышенном риске формирования пороков. Если наблюдается это осложнение, то прибегают к хирургическому лечению. Оперативное вмешательство возможно только в том случае, когда миновала активная фаза ревмокардита. Чаще всего выполняют вальвулопластику.
Диета
В процессе лечения больной обязательно должен правильно питаться. Соблюдение специальной диеты позволит обеспечить все потребности организма в правильном питании. Пища должна содержать достаточное количество жиров животного и растительного происхождения. В таких продуктах много полноценного белка. Важно отказаться от сладостей, выпечки, мучных изделий, соли, специй, кофеина.
Употреблять пищу нужно в течение дня небольшими порциями. Приемом должно быть около шести, но переедать не стоит, порции должны быть небольшими.
Готовить блюда нужно только способом варки, жареного быть не должно. Чтобы в организм поступало достаточное количество витаминов, нужны свежие овощи и фрукты. Для нормального функционирования сердца важно достаточное поступление калия в организм.
Ревмокардит: механизм развития, признаки и проявления, диагностика, лечение, прогноз
Прогноз данного заболевания определяется степенью выраженности кардита, а также скоростью прогрессирования хронической сердечной недостаточности. При своевременно начатом лечении, полном соблюдении рекомендаций врача, и при полноценной бициллинопрофилактике недостаточность левого желудочка не прогрессирует, ревмокардит не развивается повторно, а риск формирования порока сердца крайне минимален.
Немалую роль в прогнозе играет своевременная диагностика.
- Благоприятный исход терапии будет при выявлении ранней стадии ревматизма, ведь сердце и органы поражены в малой степени.
- Неблагоприятным будет прогноз для рецидивирующего процесса, появившегося в детском возрасте.
В большей части случаев патология приводит к клапанным порокам. По статистике, формирование порока происходит в 15% случаев.
Осложнения и прогноз
Наиболее частый исход ревмокардита – это разрушение клапанов сердца. Даже, если ревматическая атака возникла один раз, то у 20% больных это приводит к порокам. Рубцовые изменения приводят к стенозу или недостаточности клапанов. В результате поражения внутренней оболочки формируются тромбы, что повышает риск инфаркта, инсульта или тромбоэмболии.
Плохая ситуация просматривается и с насосной функцией сердца. Это способствует многочисленным осложнениям во всем организме. Наибольшую опасность представляет недостаточность сердца, которая развивается достаточно быстро. Если ревматические атаки возникают часто, то болезнь протекает в хронической форме и осложняется склерозированием сердечной мышцы.
Очень часто под влиянием ревматических миокардитом происходит острое нарушение ритма сокращений сердца. Подобные осложнения способны вызвать остановку сердца. Есть вероятность и хронической формы аритмии.
Прогноз зависит от того, на какой стадии поставили диагноз и начали лечебные процедуры.
На выздоровление и отсутствие осложнений можно рассчитывать в случае ранней диагностики ревматизма. Болезнь при этом незначительно поразила органы и ткани, поэтому патологический процесс можно обратить.
Неблагоприятный исход возможен, если заболевание развивается у ребенка и постоянно рецидивирует.
В большинстве случаев недуг способствует порокам в сердце, которые поражают каждого четвертого больного.
Характерные признаки патологии
Интенсивность развития симптомов ревматического кардита связана с местом локализации воспаления, а также с интенсивностью его распространения. У взрослых пациентов болезнь отличается легким течением с небольшим болевым дискомфортом в зоне сердца, основным признаком ревмокардита является одышка при физических нагрузках и перебои ритма.
Развитие сердечной патологии у детей до 15-летнего возраста отличается более тяжелым течением. Ребенок жалуется на непрекращающиеся сердечные боли высокой интенсивности, одышка появляется не только при нагрузках, но и в состоянии покоя. Описывая свое состояние, больные отмечают сильный ритм сердцебиения, постоянную тяжесть в левом подреберье, отечность на ногах.
Каждой форме ревматического кардита соответствует определенная симптоматика, но общие признаки недуга в организме следующие:
- яркие симптомы бурного начала острой формы появляются внезапно в течение месяца после того, как человек перенес носоглоточную инфекцию;
- болевой синдром со стороны расположения сердца сопровождается температурой до 38 °С (длительной либо скачкообразной), лихорадкой;
- развиваются кардиологические симптомы (одышка, увеличение сердечного ритма, перебои в работе органа), сопровождаемые отеком нижних конечностей;
- на патологический процесс в организме указывают общие признаки, проявляющиеся слабостью, повышенной утомляемостью, отсутствием аппетита, похудением.
Наиболее ярко сигнализирует ревмокардит острой формы, которая иногда длится до двух месяцев. Заболевание может протекать всухую без ярко выраженной симптоматики либо с выпотом, который представляет собой серозную жидкость. Серозный вид патологии сопровождается одышкой с нарушенным дыханием, отеками шейно-лицевой области, тахикардией на фоне пониженного давления. Поражение сердечных структур при разных видах ревматических заболеваний сигнализирует определенными клиническими симптомами.
Ревматический эндокардит
Воспалением поражается клапанный аппарат, что сопровождается рубцеванием пострадавших клеточных структур. Потеря подвижности оболочек приводит к нарушению функционирования органа, что проявляется развитием сердечных пороков. От воспалительного процесса страдают створки митрального клапана, провоцируя недостаточность миокарда, которую диагностируют по симптомам:
- сильной слабости и головокружению;
- обморочному состоянию;
- частому дыханию с кашлем, одышке;
- проявлениям тахикардии, признакам асцита (скопление жидкости в брюшине).
Важно: Для эндокардита характерен учащенный пульс с болями в сердце, ассоциированными со стенокардией. Но отличительной особенностью болевого всплеска является длительная боль вне зависимости от физической нагрузки. Заболевание трудно поддается лечению, неблагоприятный прогноз – наиболее частый исход ревмокардита этого типа.
Ревматический перикардит
Сердечный недуг проявляется воспалением оболочки органа, может развиваться с выпотом в полость сердечной сумки и без него. Перикардит с выпотом сигнализирует следующими признаками:
- отечностью шеи и лица, узелковыми высыпаниями на коже головы и рук;
- нарушением ритма дыхания, а также одышкой при нагрузках;
- частым сердцебиением при резком падении артериального давления;
- эпигастральным дискомфортом (изжога, отрыжка) по причине застоя желчи.
Во время прослушивания пациента врач обнаруживает приглушенный тон и шумовой эффект, связанный с трением перикарда. При сухой форме заболевания болевой синдром и другие яркие симптомы обычно отсутствуют, появление болей связано с осложнением болезненного процесса.
Ревматический миокардит
Развитие сердечной патологии этого типа сигнализирует воспалением мышечных структур – миокарда. Болезнь может развиваться по легкому типу (очаговая форма) или протекать по тяжелому сценарию (миокардит диффузный). Тяжесть симптомов определяется типом миокардита, неопасную очаговую форму заболевания сопровождают симптомы:
- сердечный дискомфорт в спокойном состоянии;
- различные виды аритмии;
- звуки систолического шума во время прослушивания.
Симптоматика диффузной формы миокардита более тяжелая, чаще приводит к смертельному исходу. Началу приступа сопутствуют перемены во внешнем облике больного:
- лицо с побелевшей кожей искажает гримаса страха и страданий;
- человек пытается найти положение для облегчения состояния;
- шейные вены набухают, ощущается их сильная пульсация;
- область живота выпирает по причине сбоя в работе печени.
Среди других признаков смертельно опасного состояния можно назвать сильную одышку, ее сопровождают симптомы тахикардии, давящей боли по области сердца. Человеку трудно передвигаться из-за ослабления мышечного каркаса, что может привести к потере сознания. Отличительной особенностью диффузного миокардита является периодическое кровохаркание при выраженном лихорадочном синдроме. По ходу выслушивания пациента врач обнаруживает тоны специфических шумов при галопирующем ритме сердца, что проявляется сложными признаками изменений на кардиограмме.
Важно: Самой опасной для жизни формой считается возвратный миокардит непрерывно рецидивирующего типа. Воспаление сердечных мышц (миокардит) с устойчивым ревмосклерозом без экссудата прогрессирует медленно, но вызывает развитие сердечной недостаточности, цирроза печени.
Профилактические меры
Чтобы избежать развития проблемы, следует вовремя проходить лечение стрептококковых инфекций, независимо от того, какая причина их возникновения. Особенно нужно до конца долечивать ангину и рожь, так как именно эти болезни создают благоприятные условия для ревмокардита. За терапевтическим курсом должен наблюдать врач, он же подбирает и средства для устранения воспаления и антибактериальные препараты.
Если все же появился ревмокардит, симптомы его требуют помощи медиков. Нужно избегать ревматических атак. Особенно профилактика этого состояния важна при рецидивирующих формах болезни. Она заключается в употреблении Пенициллина. Требуется продолжительный курс. Иногда требуется пожизненная терапия.