Особенности патологии
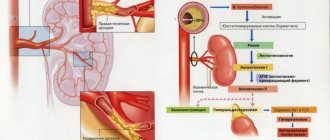
В большинстве случаев холестериновые бляшки откладываются возле устья артерии, либо непосредственно в ней, что приводит к скорому развитию отягощений связанных с функционированием почек.
Потенциальная проблема пациента при атеросклерозе почечной артерии заключает в том, что есть высокий риск прогрессирования артериальной гипертензии.
Чем большего размера будут бляшки в почках, тем хуже будет состояние здоровья пациента и выше риск осложнений.
Также если у человека, у которого развивает атеросклероз почечных артерий, имеется тяжелая наследственность, сахарный диабет или другие сопутствующие заболевания крови или сосудов, то в разы возрастает опасность развития недостаточности почек.
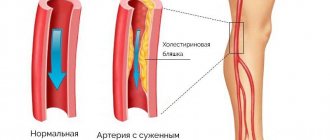
Данная патология является хронической и развивается на протяжении длительного отрезка времени, за который на сосудистых стенках постепенно накапливаются холестериновые отложения, что приводят к дегенеративным изменениям структуры стенок артерий и сужению просвета для тока крови.
При запущенной форме атеросклероза, бляшки могут кальцинироваться, повышая риск формирования тромба.
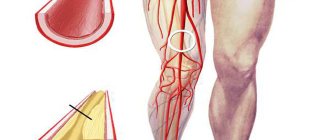
Фибромускулярная дисплазия почечной артерии
Диета и питание
Особым значением обладает поддержание здорового питания. Снизить придется количество употребляемых за день жиров. Однако полностью прекращать их поступление в организм нельзя, поэтому многие вредные животные жиры заменяют на растительные.
Обязательно рацион должен обладать достаточным количеством минералов и витаминов, особенно C и группы B. В остальном следует придерживаться всех принципов, присущих сбалансированному питанию. Особенно важна диета для полных людей, поскольку перед ними стоит задача сброса веса. Нормализация его уровня существенно поможет в лечении атеросклероза почечных артерий.
Стадии
Важно осознавать, что данное заболевание не возникает внезапно. Состояние пациента ухудшается по мере большего перекрытия просвета сосуда. У некоторых оно может развиваться более медленно, а у других – с большей скоростью, что зависит от различных факторов.
Однако для каждого из людей, страдающих атеросклерозом, патология развивается в несколько этапов, приведенных в таблице ниже.
| Стадия | Описание |
| 1 | Стартовый этап развития заболевания. Отмечается появление липидных пятен, но никакой симптоматики на данной стадии не проявляется. Если имеется сразу несколько причин, провоцирующих атеросклеротические отложения, то заболевание развивается с большей скоростью. |
| 2 | Количество липидных пятен значительно увеличивается, что приводит к формированию фиброзной бляшки. Сначала появившиеся пятна воспаляются, скапливая вокруг себя множество иммунных комплексов. Вступая в реакцию с воспалительным процессом, они распадаются и разлагаются на жиры, начинающие обрастать соединительной тканью. Такой процесс приводит к уплотнению бляшки и значительному нарушению кровотока. |
| 3 | Крайняя и самая тяжелая стадия, характеризующаяся прогрессированием серьезных осложнений, которые вызывает атеросклероз. Достаточно часто данная стадия именуется атерокальцинозом, так как в холестериновой бляшке начинаются отложения кальциевых солей. Кровоток сильно нарушается, вплоть до полного перекрытия просвета сосуда. В последствии сильного нарушения кровообращения, развивается постепенное отмирание тканей, что может повлечь к смертельному исходу. |
Причины атеросклероза почечных артерий
Немаловажную роль в прогрессировании заболевания играет возрастная категория. Так формированию атеросклеротических отложений в артериях почек больше подвержены люди возрастом старше 45 лет.
Согласно статистическим данным, мужчины больше подвержены риску развития патологии, чем женщины такого же возраста.
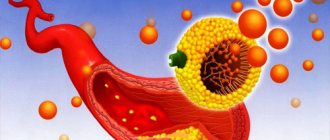
Основным фактором, провоцирующим развитие данного недуга, является нарушение липидного обмена.
В здоровом организме холестерины и липопротеины сбалансированы, а при атеросклерозе – количество холестеринов превышает норму, что и провоцирует их отложения на стенках сосудов.
Почечный атеросклероз развивается после попадания холестериновых бляшек из аорты в почечные артерии.
Основными причинами, которые вызывают атеросклеротические процессы, являются:
- Врожденные патологии почек;
- Гиподинамия – сидячий образ жизни и недостаточная подвижность замедляет ток крови и повышает количество холестеринов в крови;
- Неправильное питание – потребление большего количества жирной и копченой пищи, фастфуда, сладкой газированной воды и т.д.;
- Сигареты – курильщики имеют повышенные риски появления повышенного давления, что непосредственно может повлиять на развитие атеросклеротической болезни. Помимо этого, курение приводит к кислородной недостаточности в крови, что может повлечь гипоксию органов и тканей;
- Воспалительные процессы, развивающиеся в области почек;
- Гипертоническая болезнь – сосудистые стенки интенсивно пропитываются жирами при высоких показателях артериального давления. Однако достаточно часть атеросклероз провоцирует появление гипертензии;
- Нефротический синдром;
- Сахарный диабет – значительно нарушает обменные процессы организма, повышая риск появления атеросклеротических отложений в 7 раз;
- Ожирение – при таком состоянии организма отмечается значительная концентрация холестерина в крови, что приводит к ускоренному его накоплению на стенках сосудов;
- Инфекционные заболевания – наиболее опасными являются хламидиоз и цитомегаловирус;
- Эндокринологические заболевания, провоцирующие снижение выработки половых гормонов;
- Нарушение обмена жиров – может провоцироваться различными заболеваниями или причинами, но значительно повышает риски атеросклероза почечных артерий и других сосудов;
- Наследственная предрасположенность;
- Желчнокаменная болезнь.
Желчнокаменная болезнь
Симптомы
На первой стадии определить заболевание по самочувствию пациента практически нет возможности, так как симптомы отсутствуют. Однако формирование липидных пятен можно обнаружить в ходе обследования.
Активное проявление признаков поражения почечных артерий холестериновыми бляшками происходит на второй стадии заболевания.
Характерно появление следующей симптоматики:
- Повышенное артериальное давление, что провоцируется сужением сосуда атеросклеротическими отложениями, нарушением тока крови, кислородное голодание органов и тканей, а также увеличенная выработка ренина (гормон, отвечающий за скорость кровообращения);
- Появление белка в моче и её потемнение;
- Ощущение постоянной слабости;
- Тошнотный и рвотный рефлексы;
- Зуд поверхности кожи;
- Боли в области брюшной полости и спины. Основным отличием таких болей от почечной колики является то, что они не иррадиируют в паховую зону;
- Возможна повышенная температура тела;
- Появление отеков;
- Упадок зрения;
- Резкая боль в грудной клетке, вызванная недостаточным кровоснабжением сердца;
- Сильные головные боли;
- Нарушение функциональной работы почек с последующим развитием их недостаточности;
- Расстройства в режиме сна.
Развитие атеросклероза почечных артерий может сопровождаться как одним из вышеперечисленных симптомов, так и несколькими сразу. Все зависит от индивидуальных показателей организма и наличия дополнительных заболеваний, которые хранит история болезни пациента.
При обнаружении одного из вышеперечисленных признаков, необходимо обратиться в больницу для обследования.
Ранее обнаруженные заболевания позволит избежать хирургического вмешательства и устранить холестериновые бляшки гораздо быстрее и проще.
Расстройства в режиме сна
Диагностика и лечение брадикардии во время беременности
Брадикардия – одна из разновидностей аритмии, для которой характерно уменьшение частоты сердечных сокращений. В норме ЧСС варьирует от 60-80 ударов в минуту в состоянии покоя до 120-140 при значительных физических нагрузках. Состояния, при которых ЧСС ниже 60 ударов в минуту классифицируются, как разные степени проявления брадикардии.
Во время сна или при понижении температуры окружающей среды сердце работает в экономном режиме, наблюдается физиологическая брадикардия. Пониженная ЧСС, которая фиксируется у спортсменов и людей тяжелого физического труда, тоже обусловлена физиологически и не представляет опасности для здоровья. О патологической брадикардии говорят, если изменения сердечного ритма вызваны другими заболеваниями, возможно и не сопровождающихся непосредственным поражением сердечно-сосудистой системы. В таких случаях аномальный сердечный ритм является одним из неспецифичных симптомов патологического состояния. Брадикардия у беременных встречается сравнительно редко.
В кардиологической практике выделяют три степени замедления сердечного ритма. При ЧСС 50-60 ударов в минуту констатируется легкая степень брадикардии, 40-50 ударов в минуту классифицируются как умеренная брадикардия. Урежение сердечного ритма до менее 40 ударов в минуту называют выраженной брадикардией, которая является потенциально опасной.
Брадикардия любой степени в отдельно взятом случае может рассматриваться как вариант индивидуальной нормы, если аномальный сердечный ритм не сопровождается нарушениями гемодинамики и не влияет на самочувствие пациента.
Брадикардия при беременности
Во время беременности нагрузка на сердечно-сосудистую систему будущей матери сильно возрастает и отличается от обычной. Кровоток затрудняется по причине возникновения фетоплацентарного круга кровообращения, увеличения объема крови и в силу механического сдавления некоторых сосудов. Как правило, сердечный ритм во время беременности несколько ускоряется, развивается компенсаторная тахикардия. Замедление сердечного ритма на фоне беременности косвенно указывает на возможные нарушения функционирования организма
По локализации нарушений проводящей системы сердца различают синусовую брадикардию и брадикардию вследствие синоатриальной или атриовентрикулярной блокады сердца.
Патологическая брадикардия часто сопровождает различные заболевания. В зависимости от особенностей основного заболевания различают сердечные и несердечные причины нарушений сердечного ритма. К группе сердечных причин относят:
Среди внесердечных причин брадикардии во время беременности следует отметить:
- Некоторые виды травм;
- Гипотиреоз;
- Инфекционные заболевания разной этиологии;
- Нарушения электролитного состава крови;
- Заболевания органов пищеварительной системы, в частности, язвенные болезни и опухолевые процессы;
- Тяжелые отравления;
- Некоторые патологии почек.
Клинические проявления брадикардии
Легкая и умеренная брадикардия у беременных часто протекают бессимптомно. Поскольку брадикардия, как и тахикардия, в большинстве случаев является частью симптомокомплексов, свойственных течению заболеваний других органов и систем, ее проявления зависят от специфики основной патологии. На аномально низкий сердечный ритм могут указывать:
- Повышенная утомляемость и хроническая усталость;
- Затруднения дыхания;
- Повышенное потооделение;
- Нарушения процессов памяти и внимания;
- Кратковременные нарушения зрения;
- Ощущение неясного дискомфорта или давления в груди;
- Головокружения, полуобморочные состояния, потеря сознания.
- «Мушки» перед глазами.
Являясь неспецифическим симптомом целого ряда заболеваний, брадикардия провоцирует такие же неспецифичные изменения состояния, часть из которых может быть принята за следствие гормональной перестройки организма.
Опасность представляют случаи выраженной брадикардии, когда ЧСС составляет менее 40 ударов в минуту. Резкое урежение сердечного ритма может сопровождаться развитием потенциально летального состояния, известного как синдром Морганьи-Адамса-Стокса. Для него характерны следующие симптомы:
- Сильное беспокойство, паническая атака;
- Гиперемия кожи лица;
- Нарушения дыхания;
- Головокружение, глубокий обморок;
- Набухание шейных вен;
- Цианоз губ;
- Расширение зрачков;
- Непроизвольные сокращения мышц, выраженные судороги;
- Недержание мочи.
Сердечный ритм может восстановиться через несколько секунд, приходя в себя женщина не помнит произошедшего. Однако приступ брадикардии, сопровождающийся судорогами и затяжным (более минуты) обмороком является потенциально опасным для жизни матери. В таких случаях необходимо немедленно вызывать скорую помощь. Синдром Морганьи-Адамса-Стокса относится к неотложным состояниям, пациентка подлежит немедленной госпитализации в отделение реанимации.
Синусовые формы брадикардии
В случаях врожденного пониженного автоматизма синусового узла брадикардия является обычным состоянием женщины и никаким образом не влияет на течение беременности. Как вариант нормы рассматриваются случаи брадикардии у женщин, которые до беременности активно занимались спортом или тяжелым физическим трудом.
Если брадикардия является симптомом сопутствующих патологий, беременная должна находиться под наблюдением кардиолога. Иногда встречается специфическая разновидность брадикардии, спровоцированная ростом плода. Замедление сердечного ритма может быть вызвано постоянным раздражением или сдавлении ветвей блуждающего нерва увеличивающейся маткой. Синусовые формы брадикардии, как правило, не опасны ни для матери, ни для плода, и основанием для прерывания беременности не являются.
Сердечные блокады как причина брадикардии
В некоторых случаях брадикардия при беременности является следствием нарушения функций проводящей системы сердца. При нарушениях проводимости между синусовым узлом и предсердием констатируется синоаурикулярная блокада. Синоаурикулярная блокада возникает на фоне кардиопатологий разного происхождения. Простейший способ снять приступ слабости или головокружения, спровоцированный понижением частоты сердечных сокращений можно, выпив чашку свежего листового чая, лучше – с небольшим кусочком горького шоколада.
Еще одна разновидность сердечной блокады – атриовентрикулярная, когда нарушается передача импульса между предсердием и желудочками. При брадикардии атриовентрикулярного происхождения пульс редкий, ритм сокращений предсердий и желудочков несогласован. Приступы сопровождаются общей слабостью, головокружением, обмороками. Кислородное голодание головного мозга может спровоцировать приступ Морганьи-Адамса-Стокса.
Диагностика и лечение
Устойчивая брадикардия, сопровождающаяся приступами слабости или иными клиническими проявлениями – повод для более тщательного обследования состояния здоровья беременной. Как правило, потенциально опасными являются нарушения сердечного ритма, возникающие вследствие заболеваний сердечно-сосудистой системы. В таких случаях план ведения беременности и родов разрабатывается индивидуально, будущая мама будет чаще посещать врача для планового осмотра. Обязательно наблюдение кардиолога, при необходимости – дополнительные аппаратные и лабораторные исследования для постановки диагноза.
Контроль сердцебиения плода проводится при каждом посещении женской консультации. Если у беременной обнаруживаются признаки аритмии любого типа, контроль проводится более тщательно. При выявлении признаков брадикардии на КТГ плода, врач направляет беременную на доплеровское исследование. После обследования назначается лечение для коррекции выявленных проблем.
В большинстве случаев брадикардия во время беременности лечения не требует.
Источник: holesterin-lechenie.ru
Осложнения
Несвоевременное обращение к врачу, либо неэффективное лечение может привести к тому, что будут прогрессировать серьезные отягощения, которые приведены в таблице ниже.
| Наименование | Описание |
| Вазоренальная гипертензия | Вторичная форма заболевания, которая развилась по причине ишемии почки с большим количеством выделенного ренина. Данная форма гипертензии тяжело поддается лечению, даже при помощи наиболее современных лекарственных препаратов. Заболевание быстро прогрессирует и может повлечь отмирание тканей сердечной мышцы, либо инсульт. |
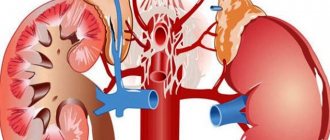
| Аневризма почечной артерии | Увеличение отдельного участка сосуда, спровоцированное отложениями холестерина и воспалительными процессами, что нарушает структуру стенки. При разрыве аневризмы, возникают резкие болевые ощущения в боку или спинной части, появляется бледность кожи и повышается количество сердечных сокращений, снижается артериальное давление, и пострадавший теряет сознание. |
| Отмечается внутреннее кровотечение, которое в 70% случаев влечет к смертельному исходу еще до больницы. Спасение кроется только в срочном оперировании. | |
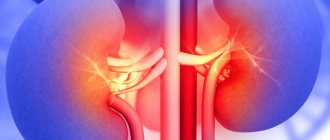
| Почечная недостаточность | Сужение просвета артерии, нарушающее кровообращение, может повлечь к развитию недостаточности почек. Данная патология приводит к потере функциональности почек – остановке вывода мочи, что нарушает водно-солевой баланс. Почечная недостаточность без срочного врачебного вмешательства может привести к смертельному исходу. |
Диагностика атеросклероза почечных артерий
Первоначально врач принимает пациента, проводит первичный осмотр, изучает анамнез и назначает различные исследования. Важно осознавать, что показателей только лабораторных анализов будет мало для постановки диагноза.
Чтобы принять окончательное решение по заболеванию потребуется пройти некоторые аппаратные исследования, основные из которых приведены в таблице ниже.
| Разновидность | Описание |
| Ультразвуковое исследование (УЗИ) | Является наиболее распространенным методом обследования почек, прилегающих артерий и сосудов. Основным его преимуществом является то, что он не облучает организм и не имеет противопоказаний. Позволяет определить степень перекрытия просвета артерии, а также структурные нарушения почек и стенок сосудов. |
| Магнитно-резонансная томография (МРТ) | Является наиболее точным и дорогостоящим методом исследования. Определяет скорость тока крови в артерии, степень её поражения, характер образования и т.д. |
| Эхокардиография (ЭхоКГ) | Используется для определения функциональных нарушений в сердце и прилегающих к нему сосудов. |
| Ангиография | Пациенту вводят контрастное вещество и делают МРТ или рентген, определяя нарушения в сосудах. |
| Допплерография | Разновидность ультразвукового исследования, при которой определяется скорость кровотока в сосудах. |
Окончательная постановка диагноза производится только лечащим врачом на основании проведенных исследований.
Методы диагностики
Подтверждение или опровержение диагноза делается после проведения ряда процедур, среди которых анализы урины и крови.
Заподозрить атеросклероз почек можно по клиническим признакам, что присутствуют у больного, и после проведения общего осмотра. Для подтверждения этого диагноза выполняется УЗИ с допплерографией сосудов. С помощью этого метода можно визуализировать атеросклеротические бляшки и нарушенный кровоток. А также выполняется МРТ с ангиографией, что представляет собой подсвечивание сосудов. Показан ОАМ И ОАК, определение содержания холестерина.
Лечение
Для достижения максимального эффекта применяется комплексное лечение, которое требует не только использования эффективно подобранной терапии, но и соблюдения низкохолестериновой диеты, а также активного образа жизни.
Основными целями терапевтического лечения являются:
- Понижение общего уровня холестерина в организме пациента;
- Улучшение метаболических процессов для ускоренного его вывода из организма;
- Снижение риска прогрессирования тромбоза и эмболии;
- Улучшение эластичности и тонуса стенок сосудов;
- Восстановление функциональности почек и выведения мочи из организма.
Важно понимать, что при серьезной запущенности атеросклероза почечных артерий, лекарственными препаратами не обойтись, потребуется скорейшее операционное вмешательство.
Основными способы лечения данного заболевания приведены в таблице ниже.
| Медикаментозное | Хирургическое |
| · Статины – понижают уровень холестерина в крови; | · Эндоваскулярный метод – через бедренную артерию вводится специальная игла, которая, достигая места перекрытия сосуда, расширяется, оставляя на месте сужения специальный стент; |
| · Фибраты – понижают синтез холестерина организмом; | · Эндартерэктомия – открытое хирургическое вмешательство, при котором холестериновая бляшка попросту удаляется, а место разреза сшивается; |
| · Никотиновая кислота – снижает уровень триглицеридов, липопротеидов низкой плотности (ЛПНП) и холестерина; | · Шунтирование – оперирование, проводимое под общим наркозом, при котором строиться обходной путь из искусственных материалов, минуя холестериновую бляшку. |
| · Секвестранты – требуются для ускорения процессов вывода холестерина и желчных кислот; | |
| · Антигипертензивные препараты – понижают артериальное давление, что снимает нагрузку со стенок сосудов и понижает риски дальнейшего развития атеросклероза почечных артерий. |
При самолечении, особенно народными средствами, могут последовать серьезные осложнения.
Для постановки диагноза и выбора способа лечения обращайтесь к квалифицированному врачу.
Диагностические процедуры
Для установления диагноза необходимо посетить терапевта, который, в первую очередь, визуально осматривает пациента, измеряет его давление и ИMT, проводит сбор анамнеза. Затем больной направляется на прохождение лабораторных исследований:
- Общий анализ крови (OAK);
- Биохимический анализ крови;
- Общий анализ мочи (OAM).
Чтобы выявить атеросклероз почек, используют следующие методы обследования:
- Допплерографию;
- Ультразвуковое исследование (УЗИ) почек;
- Магнитно-резонансную томографию (MРT);
- Почечную ангиографию и сцинтиграфию.
Проведение полной диагностики поможет лечащему врачу установить точный диагноз и назначить соответствующее лечение.
Профилактика
Меры предосторожности, которые помогут избежать данного заболевания, являются аналогичными общей профилактике атеросклероза.
Основная цель таких мероприятий – поддержание нормального баланса холестерина в крови, а также нормализация обменных процессов.
Рекомендуется придерживаться следующего образа жизни:
- Сбалансированное питание (с допускаемой нормой холестеринов);
- Поддержание водного баланса (выпивать не менее 1.5 литров чистой воды в день);
- Отказаться от алкоголя и никотина;
- Умеренная физическая активность – рекомендуется проходить не менее 3 км в день, а также заниматься активными видами спорта (плавание, футбол, бег, легкая атлетика и т.д.).
Какой прогноз на жизнь?
При своевременном лечении патологии на ранних стадиях исход будет благоприятным, так как данное заболевание хорошо поддается лечению при правильном его подборе.
При серьезном перекрытии сосуда потребуется срочное хирургическое вмешательство, что поможет избежать отягощений и даже спасти жизнь.
Самолечение, либо несвоевременное обращение к врачу приведет к прогрессированию дополнительных заболеваний, которые могут привести к смертельному исходу или инвалидности.
Чем грозит атеросклероз почек
Если на стенках почечных артерий образуются холестериновые отложения, нарушается кровоток, а вызывает развитие гипертонии, точнее – вазоренальной симптоматической гипертензии. Эта патология плохо поддается лечению, несмотря на квалификацию современных врачей и наличие эффективных средств последних поколений. Длительное время повышенное артериальное давление может привести к инфаркту или инсульту. А длительная ишемия (недостаточное кровообращение) – к почечной недостаточности и в итоге полной остановке почек.
Учитывая все перечисленные выше осложнения, лечить атеросклероз почек нужно только комплексно. Если начать лечение на ранних стадиях заболевания, то можно уберечь почки без хирургического вмешательства, а также предотвратить инфаркт или инсульт.
Комплексная терапия атеросклероза заключается в следующих мероприятиях:
- Регулировка питания пациента и его образа жизни.
- Прием медикаментов, способствующих снижению холестерина.
- Если выявлена вазоренальная гипертония – то снижение кровяного давления.
- В тяжелых формах болезни – хирургическая операция по восстановлению кровотока в сосудах почек.
Достаточно будет консервативных методов лечения атеросклероза или же есть необходимость в проведении операции, может определить только врач после обследования пациента, изучения истории болезни и результатов анализов.