При закупорке почечной артерии тромбом развивается инфаркт органа. При сохраненном кровоснабжении второй почки она берет на себя всю нагрузку по фильтрации мочи. В случае двустороннего процесса или тромбозе сосудов единственной почки развивается острая почечная недостаточность. Для лечения необходима комплексная медикаментозная терапия, растворение тромба или хирургическое вмешательство.
Виды тромбоза вен почки и причины развития
Состояние может быть двусторонним или односторонним (в большинстве случаев), острым или хроническим.
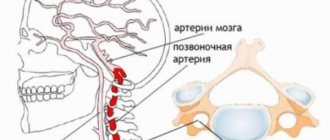
Двусторонний тромбоз связан, как правило, с восходящим тромбозом нижней полой вены. Данное состояние крайне опасно для жизни больного, т.к. приводит к дисфункции обоих почек.
Застойная сердечная недостаточность нередко приводит к тромбозу вен почек. Из-за застойных явлений усиливается процессы свёртывания крови, что и приводит к формированию тромбов. К этой же группе причин относятся любые факторы, «сгущающие» кровь.
У детей тромбоз почечных вен развивается при тяжёлом обезвоживании, вызванном профузным поносом.
Тромбоз почечных вен является одним из симптомов злокачественных новообразований в самой почке или в забрюшинном пространстве – распадающаяся опухоль закупоривает просвет сосуда.
Кроме этого, тромбоз часто сопровождает антифосфолипидный синдром и мембранозную нефропатию.
Причины острого процесса
Тромбоз артерии почки возникает при формировании в ней кровяного сгустка на поверхности разрушенной атеросклеротической бляшки, травмировании стенки при операции или диагностической процедуре, врожденной сосудистой аномалии (аневризма, мальформация). Чаще всего тромб образуется в других частях кровеносной системы или в полости сердца, а в почки попадает с током крови – развивается тромбоэмболия. К вероятным причинам закупорки относятся:
- мерцательная аритмия;
- повышение свертывающей активности крови, наследственная тромбофилия;
- антифосфолипидный синдром;
- травма, особенно удар в живот;
- клапанные пороки, бактериальный эндокардит;
- злокачественные новообразования;
- аутоиммунные заболевания – узелковый периартериит, системная красная волчанка.
Очень часто тромбоз артерии почки является не самостоятельным заболеванием, а сочетается с закупоркой легочной артерии, брюшных ветвей аорты, мозговых и венечных сосудов, поражением нижней конечности. Поэтому их рассматривают как одно из проявлений общей тромбоэмболической болезни.
Рекомендуем прочитать статью о стенозе почечной артерии. Из нее вы узнаете о причинах и симптомах патологии, опасности стеноза, проведении диагностики и лечения. А здесь подробнее об атеросклерозе почечных артерий.
Признаки заболевания
Состояние начинается с боли – поражённая почка отекает, начинают разрушаться нефроны (сосудистые клубочки, осуществляющие фильтрацию). Болеть может как с одной стороны, так и с двух (при двустороннем тромбозе). При поражении двух почек может развиваться олигоурия, вплоть до анурии (не фильтруется моча). В этот момент может измениться цвет мочи – при обследовании выявляется гематурия (следы крови).
Если тромбоз произошёл не на уровне всей почки, а одной доли или сегмента, то состояние может развиваться длительно.
Хронический тромбоз почечных вен нередко связан с небрежным отношением к собственному здоровью – пациенты игнорируют боль (или купируют её медикаментами) и не обращаются к нефрологу или терапевту.
Боли при хроническом процессе становятся ноющими, тупыми. В мочу начинает попадать всё больше белка и форменных элементов крови (протеинурия), развиваются отёки. В некоторых случаях состояние сопровождается повышением артериального давления.
Если тромбоз происходит постепенно (атеросклероз сосудов, тромбоз эмболом), то состояние может протекать бессимптомно, т.к. сосудистая система адаптируется – отток происходит по коллатералям (формируются сосудистые перемычки для сброса лишней крови).
Как выявить проблему
Это состояние, как правило, не возникает спонтанно. В анамнезе таких пациентов есть факторы, провоцирующие образование (отрыв) тромба, эпизоды сосудистых нарушений другой локализации.
Как правило, речь идёт о следующих заболеваниях или состояниях:
- Лежачие пациенты любого профиля;
- Варикозная болезнь, лимфоаденопатия, тромбофлебиты/флеботромбозы;
- Операции на нижних конечностях, травмы (особенно переломы бедренной кости);
- Злокачественный онкопроцесс, вне зависимости от его расположения;
- Длительное назначение петлевых диуретиков (как побочный эффект).
В результате венозного тромбоза нарушается работа участка почки или всего органа, что без адекватного лечения может привести к замещению данного участка соединительной тканью (фиброз).
Врач обращает внимание на болезненность в пояснице, отёки, изменение цвета крови, венозный застой в ногах – ищутся признаки оттока, нарушения проходимости нижней полой вены. При жалобах на продолжительные боли – внимательно изучается брюшная стенка (там могут быть признаки венозных коллатералей, проще говоря – усиливается венозный рисунок).
Методы диагностики
Урография (экскреторная и обзорная) помогает определить олигурию, а также дефекты наполнения чашечно-лоханочной системы почки (из-за сгустков крови), в некоторых случаях видны признаки сформировавшихся коллатералей.
Цитоскопия (анализ клеточного состава) мочи обнаруживает эритроциты в моче. Это исследование позволяет исключить гломерулонефрит как причину гематурии (форменные элементы не деформируются, поскольку не «продавливаются» через клубочки).
Коагулограмма определяет показатели свёртываемости крови. Без неё нельзя назначать тромболитики, антикоагулянты или, наоборот, кровоостанавливающие средства (нельзя лечить тромб, не разобравшись с параметрами тромбообразования).
УЗИ почек помогает оценить состояние главных сосудов и самих почек.
МРТ и КТ с контрастированием дают развёрнутую картину кровообращения почки – видны все сосудистые аномалии, кровоизлияния в паренхиму органа. Данные методы оптимальны для диагностики злокачественных новообразований, симптомом которых, зачастую, и является венозный тромбоз.
Похожие на тромбоз состояния:
- Почечная колика. В данном случае речь также идёт о закупорке, но не сосуда, а мочеточника (камнем, сгустком крови, слизистой пробкой). При этом состоянии не характерно отделение белка с мочой. Вопрос разрешается с помощью УЗИ, КТ или МРТ;
- Гломерулонефрит. Отличается структурой эритроцитов в моче, отсутствием венозных коллатералей;
- Амилоидоз почек. Разница хорошо видна на МРТ с контрастом, иногда проводят биопсию.
Диагностика
Для своевременной помощи огромное значение имеет правильная диагностика. Однако более важным станет обращение пациента при появлении первых симптомов патологии.
Наиболее информативным методом диагностики, в этом случае, станет ультразвуковое исследование с Доплером. Изучение сосудов почки позволит определить место непроходимости вены/артерии, наличие сгустка крови в просвете сосуда, обратное движение крови.
Для определения состояния органа в данной ситуации станет МРТ с контрастным веществом. В ходе исследования можно установить наличие очага некроза или иных повреждений тканей почки.
Лабораторные исследования позволят оценить степень нарушения функций выделительных органов. Стандартными анализами станут: общий анализ крови и мочи; определение скорости оседания эритроцитов, уровня тромбоцитов крови; уровень креатинина; уровень мочевины.
Медикаментозное лечение тромбоза почечных вен
Назначаются тромболитики с целью разрушения «свежего» тромба, низкомолекулярные гепарины (Клексан), препараты ривароксабана (Ксарелто) для предотвращения последующего тромбообразования. Все эти средства опасны при наличии даже небольшого кровотечения (гематурии). Детям с тромбозом вследствие обезвоживания проводится соответствующее водно-электролитное замещение.
Если наблюдается сильная гематурия, назначают гемостатики (этамзилат и т.п.).
Лечение тромбоза вен почек – рискованный процесс, т.к. сопровождается явлением кровотечения и, одновременно, тромбоза. Врач вынужден балансировать между двумя взаимоисключающими терапевтическими тактиками.
Причины
Закупорка главных кровеносных сосудов почки возникает, как вторичная патология (то есть осложнение основного заболевания) на фоне наличия разнообразных заболеваний.
- Нарушение процесса свёртываемости крови.
- Развитие атеросклеротических изменений сосудов.
- Сердечно–сосудистая недостаточность, провоцирующая застойные явления.
- Злокачественные процессы органов мочевыделения.
- Наличие антител к фосфолипидам (АФС синдром).
- Различные аутоиммунные патологии (гломерулонефрит, тромбоцитопеническая пурпура, красная волчанка и т.п.).
- Присутствие в системе кровообращения перемещающихся сгустков крови (мигрирующий тромб).
- Нарушения обменных процессов (белкового, углеводного и пр.).
- Развитие нефротического синдрома.
- Травмирование почек, сильные повреждения области спины (удары, ранения).
- Воспалительные заболевания сосудов.
- Воспалительные процессы, патологии и опухолевидные новообразования органов малого таза и забрюшинного пространства.
Симптоматика
При медленном развитии тромбоза почечной артерии симптомы могут быть выражены слабо или совсем отсутствовать. Если болезнь развивается стремительно, то могут наблюдаться такие признаки патологии:
- тошнота и рвота;
- отечность конечностей;
- повышение температуры тела;
- кровь в моче;
- боль в поясничном отделе;
- уменьшение количества выделяемой мочи;
- бледность кожного покрова.
При поражении сосудов почек могут появиться и другие симптомы, характерные для других заболеваний, например, венозной тромбоэмболии.
Хронический тромбоз почечной вены может проявляться таким образом:
- ноющая или тупая боль в поясничном отделе;
- артериальная гипертензия;
- большое количество белка при мочеиспускании.
Чтобы диагностировать заболевание, врач опрашивает больного, осматривает его и направляет на инструментальную и аппаратную диагностику. Это могут быть:
- венография;
- КТ-ангиография;
- анализы крови;
- анализ мочи;
- урография;
- коагулограмма;
- рентген почечных артерий.
Симптомы
Тромбоз крупных сосудов почек (вены, артерии) может носить односторонний (чаще) и двусторонний характер. При одностороннем поражении, функции пострадавшего органа на себя берёт вторая почка, проявляется эффект компенсации. В связи с этим симптоматика проявляется слабо. При наличии у пациента только одной почки и закупорке сосудов вся клиническая картина будет проявляться ярко, с поэтапным появлением симптоматики.
Опасность тромбоза вен артерий почек состоит в позднем выявлении состояния, когда орган уже продолжительное время находится без кровоснабжения. Виной тому отсутствие типичной симптоматики. Практически все признаки патологии имеют схожесть с симптомами иных заболеваний мочеполовой системы, забрюшинных органов. Поэтому появление одного или нескольких нижеприведённых признаков должно стать сигналом, что необходимо обратиться в медицинское учреждение. В случае развития именно тромбоза промедление угрожает утратой органа.
Тромбоз, как вен, так и артерий почки даёт схожую симптоматику:
- Появление острой, давящей, ноющей или тянущей боли в области поясницы со стороны поражённого органа, иррадиация в половые органы или ногу чаще всего отсутствуют.
- Стремительное или внезапное повышение показателей артериального давления. Особо внимательно нужно относиться к значениям диастолического давления. Диастолическое давление позволяет судить о состоянии сосудов. Чем выше значения «нижнего» давления, тем хуже проницаемость сосудов. Это означает потерю венами и артериями эластичности, проходимости и способности к сокращению. Диастолическое давление — это вторые цифры в результате замера. То есть, в показателях 110/70 диастолическим давлением будет число «70».
- Появление тошноты, рвотных позывов и увеличение показателей температуры тела.
Эти симптомы являются признаками интоксикации, которая развивается вследствие отравления организма продуктами распада. Накопление токсинов случается из-за нарушения выделительных функций почек.
Появление в моче крови, белка, уменьшение количества выделяемой мочи — такая симптоматика свидетельствует о нарушении работы поражённой почки. Появление в урине сгустков, прожилок («червячки») крови представляет особую опасность и является признаком нарастающей почечной недостаточности.
При тромбозе артерий почки, симптоматика будет носить выраженный характер, а болевые проявления напоминать «почечную колику».
Если нарушение кровоснабжения почки не устранить в ближайшие часы, то процесс приобретёт необратимый характер. Ткани той части органа, которая осталась без питания, подвергаются необратимому рубцеванию. Если же ситуация будет повторяться, то функции почки будут нарушены полностью. Как следствие – гибель органа и его последующее удаление.
Причины и симптомы тромбоза почечной вены
У детей, в большинстве случаев, тромбоз почечной вены, как полагают, бывает вызван эпизодами тяжелой дегидратации. Сильное обезвоживание уменьшает объем крови и приводит к ее свертыванию. Дальнейшие симптомы заболевания развиваются очень быстро.
У взрослых людей тромбоз почечной вены может быть вызван повреждением органов живота или спины, злокачественными опухолями почек, образованием рубцовой ткани (стриктура), заболеваниями почек, которые вызывают дегенеративные изменения в клетках почечных канальцев (нефротический синдром).
Почечный тромбоз чаще встречается у больных с нефротическим синдромом, хотя исследования показали высокую изменчивость среди этих пациентов с частотой от пяти до шестидесяти процентов. Нефротический синдром характеризуется аномально низким уровнем альбумина (гипоальбуминемия), аномально высокими уровнями холестерина в крови (гиперхолестеринемия) и задержкой жидкости (отеки). Наиболее распространенная форма нефротического синдрома, которая наблюдается у детей, характеризуется опуханием вследствие задержки жидкости, мочой с пеной и потерей аппетита.
Острое начало тромбоза почечной вены в любом возрасте вызывает боль в нижней части спины и по бокам живота, лихорадку, мочу с кровью, снижение диуреза, а иногда и почечную недостаточность.
Другие симптомы включают высокое артериальное давление или «свистящий» звук при стетоскопии живота. Этот шум издает поток крови, пытающийся пройти через блокированный сосуд. Врач также может почувствовать увеличение почки во время медицинского обследования пальпированием. Некоторые пациенты не имеют никаких симптомов.
Когда обратиться к врачу
Родители должны немедленно обратиться к врачу, если у ребенка есть какие-либо из следующих симптомов:
- высокая температура тела – 38,9°C или выше,
- внезапное начало боли в пояснице,
- внезапное, сильное опухание ног,
- затрудненное дыхание,
- кровь в моче,
- снижение мочеиспускание,
- сухость во рту,
- увеличение или чрезмерная жажда,
- темно-желтая моча,
- раздражительность,
- сильная слабость,
- головокружение или обморок,
- впалые живот, глаза и щеки.
Подпишитесь на наш Ютуб-канал!
Методы лечения
Лечение тромбоза почечной вены проводится в больничных условиях, при этом пациент обязательно должен соблюдать постельный режим. Врач назначает медикаментозные средства из группы антикоагулянтов. Они предназначены для того, чтобы разжижать кровь, предупреждать образование тромбов и избавлять от уже сформировавшихся кровяных сгустков. К ним относят Варфарин в таблетках и Гепарин в виде раствора для инъекций.
Лечение такими лекарственными средствами начинают сразу после выявления тромба в сосуде. Терапия может длиться 6-12 месяцев. Некоторые пациенты с нарушенной свертываемостью крови принимают такие препараты до конца жизни.
Если наблюдается выраженная гематурия (кровь в моче), антикоагулянты противопоказаны. Хорошую эффективность показывает тромболизис — процедура, во время которой в вену вводят специальные ферменты, растворяющие сгустки крови и восстанавливающие работу почки.
При тяжелой форме тромбоза кровеносных сосудов почки проводят оперативное лечение. Выделяют следующие виды хирургического вмешательства:
- Тромбэктомия. Применяют ее в том случае, если лечение антикоагулянтами не принесло эффекта. Показана такая операция при опасных нарушениях работы почек и двухстороннем хроническом тромбозе.
- Нефрэктомия. Проводится она редко — если развился инфаркт почки и при необратимых изменениях одного из органа.
- Удаление почки. Осуществляется в крайнем случае, когда вся почечная ткань поражена инфарктом и не подлежит другому лечению. Такое вмешательство противопоказано при двухстороннем тромбозе.
Если болезнь была диагностирована своевременно, при соблюдении правил лечения кровообращение восстанавливается, то работа почек через некоторое время нормализуется.
Почему может возникнуть тромбоз стента
Отдельной группой патологии является появление тромба в месте оперированного сосуда. Установка стента в артерию почек проводится при ее сужении. Причиной его бывает утолщение мышечного слоя или соединительнотканной оболочки при фиброзно-мышечной дисплазии сосуда. Для восстановления кровотока применяется операция стентирования, в ходе которой после баллонного расширения в артерию помещается металлический каркас. Он предупреждает уменьшение просвета сосуда.
Причиной закупорки стента могут быть:
недостаточное применение антикоагулянтов, самовольное прекращение их приема;
Установка стента в артерию почек
Цены
ЗаболеваниеОриентировочная цена, $
| Цены на обследование и лечение при раке яичка | 3 730 – 39 940 |
| Цены на вапоризацию аденомы простаты “зеленым лазером” | 16 050 |
| Цены на диагностику и лечение импотенции | 1 320 – 50 000 |
| Цены на диагностику мочеполовой системы у мужчин | 5 630 |
| Цены на лечение рака яичка | 15 410 |
| Цены на лечение мочекаменной болезни | 11 760 – 16 180 |
| Цены на лечение рака мочевого пузыря | 21 280 – 59 930 |
| Цены на диагностику простатита | 2 720 |
| Цены на диагностику мужского бесплодия | 6 300 |
| Цены на лечение рака предстательной железы | 23 490 – 66 010 |
ЗаболеваниеОриентировочная цена, $
| Цены на лечение рака почек | 28 720 – 32 720 |
Так как патологии очень различны, методы их лечения также существенно отличаются друг от друга. Сосудистая хирургия в Израиле проводит разнообразные операции по типу, уровню сложности и т.п. которые эффективно помогают устранить проблему и спасти жизнь человеку.
Клиническая картина и диагностика заболевания
Выделяют три основным симптомокомплекса (синдрома), которые в разной степени сопровождают тромбоз почечных вен и артерий:
Гипертонический синдром
Внезапный характер повышения артериального давления является основным признаком, сопровождающим тромбоз почечной вены и артерии. Его выраженность зависит от степени поражения сосуда и наличия сопутствующих нарушений — болезней сердца, легких. При диагностике заболевания важно учитывать повышение показателей давления на фоне наличия других внешних симптомов и изменений показателей крови и работы сердца.
Мочевой синдром
Изменения мочи обусловлены преимущественно повышенной проницаемостью стенок мелких кровеносных сосудов вследствие сужения просвета крупной артерии или вены.
Основные симптомы следующие:
- появление эритроцитов в моче;
- появление белка в моче;
- плотность мочи нормальная;
- количество выделяемой мочи не меняется.
Появление кровянистой мочи, в особенности в сочетании с гипертонией, может указывать на возможный тромбоз почечных вен и артерий.
Болевой синдром
Болезненные ощущения не являются основным диагностическим признаком заболевания, поскольку их характер похож на проявления других патологий органов брюшной полости. Боли, появление которых вызвал тромбоз почечных вен и артерий, возникают внезапно.
Локализация может быть различной:
- в пояснице;
- в области почек;
- в животе;
- в паховой области;
- в боку.
Нередко болевой синдром сопровождают такие симптомы:
- тошнота;
- приступы рвоты;
- запоры;
- повышение температуры.
Основные диагностические мероприятия заключаются в проведении лабораторных и инструментальных исследований.
Лабораторные показатели крови и мочи характеризуются такими отклонениями:
- повышение уровня лейкоцитов;
- повышенное количество нейтрофилов;
- повышенная скорость оседания эритроцитов;
- увеличение концентрации мочевины;
- повышенное содержание азота в крови;
- высокая концентрация креатинина;
- выявление белка в моче;
- появление крови в анализе мочи.
Среди инструментальных методов высокой информативностью отличаются следующие:
- Почечная ангиография.
- УЗИ (ультразвуковое исследование).
- Урография.
- Ренография.
- Рентгенография.
Симптомы и результаты исследований, которые требуется анализировать только в комплексе, помогут поставить правильный диагноз и назначить рациональное и эффективное лечение пострадавшему.
Диагностика состояния
Тромбоз и тромбоэмболия артерии почки по клиническому течению не отличаются от воспалительных заболеваний. А от скорости постановки диагноза зависит прогноз не только для выздоровления, но в особо тяжелых случаях и для жизни пациента. Поэтому как можно быстрее при появлении сильной боли в пояснице на фоне отсутствия болезненного и частого мочеиспускания нужно провести инструментальное обследование.
Тромбоз почечной артерии
Наиболее информативно и доступно ультразвуковое исследование. Нужно отметить, что обычное УЗИ, которое чаще всего назначают при подозрении на болезни почек, не показывает при тромбозе изменений.
При закупорке почечной артерии требуется обязательное допплерографическое сканирование сосудов, оно помогает обнаружить:
- снижение или прекращение кровотока;
- турбулентное движение крови;
- тромб в просвете артерии;
- асимметрию кровообращения в двух почках.
Помимо этого, диагностический поиск включает:
- анализ крови – анемия, повышение тромбоцитов, СОЭ, креатинина, калия, лактатдегидрогеназы;
- анализ мочи – белок, эритроциты, кровь, суточный диурез и плотность мочи снижены;
- ангиография с КТ – инфаркт почки, не применяется при нарушении фильтрации мочи;
- МРТ с контрастированием менее опасна, чем КТ при почечной недостаточности, она помогает обнаружить очаг некроза почечной ткани в сегменте, соответствующем тромбированной артерии.
Компьютерная томография. Тромбоз левой почечной артерии
При мерцательной аритмии проводится эхокардиография, в том числе и чреспищеводная. Для исключения кровотечения из мочевого пузыря может быть назначена цистография.
Неотложная помощь
В первые три часа после тромбоза может быть выполнен тромболизис ферментными препаратами – Стрептокиназа, Урокиназа или Актилизе. Их введение осуществляется в вену или через катетер, проведенный в почечную артерию. При появлении крови в моче тромболизис не проводится. Пациентам также вводят противошоковые и обезболивающие медикаменты.
В дальнейшем больных переводят на Гепарин или более эффективный в таких случаях Арикстра.
При передозировке антикоагулянтов может развиться или усилиться кровотечение из почек, возможен и распад тромба с последующей закупоркой более мелких артериальных ветвей. Поэтому тромболитическая терапия проводится при постоянном контроле коагулограммы и УЗИ.
Лечение
При выявлении тромбоэмболии вен и артерий почки необходимо провести неотложную помощь.
В первую очередь, нужно восстановить проходимость крупного сосуда, то есть провести тромболизис (рассасывание сгустка крови). Для этого пациенту вводят Гепарин, Урокиназу или иные ферментные лекарственные средства. Введение препаратов происходит непосредственно в сосуды почки. Для этого устанавливается специальный катетер.
Следует учитывать, что появление крови в моче становится противопоказанием для проведения тромболизиса. В этом случае, пациенту вводят Этамзилат. Одновременно с этим проводят реанимационные мероприятия по выведению пациента из шокового состояния.
После купирования острого состояния лечащий врач принимает решение о дальнейших действиях. При проведении медикаментозного лечения назначаются препараты способствующие устранению тромбов и предупреждающие повторную закупорку сосудов. При необходимости хирургического метода терапии проводится эндоскопическая операция по устранению препятствий, мешающих нормальному кровотоку.
Лечение тромбоза почечной артерии
Для успешной терапии нужно определить причину развития тромбоза почечной артерии и по возможности ее устранить или максимально уменьшить.
Медикаментозное
В стационаре проводится дальнейшая противосвертывающая терапия. Показаны препараты для нормализации артериального давления – гипотензивные при повышенном и Допамин при сосудистом коллапсе. При почечном кровотечении используют кровоостанавливающие средства.
Снижение выделения мочи может означать наступление почечной недостаточности. В таком случае назначают Лазикс, Маннитол. Больных переводят на безбелковую диету, ограничивают калий в пище. После повышения мочевины до 24 ммоль/л проводится гемодиализ.
Медикаментозное лечение включает в себя прием антикоагулянтов
Диагностика патологии
Чтобы своевременно обнаружить ТПВ, необходимо пройти аппаратную и инструментальную диагностику (в зависимости от возможностей и условий клиники) для обследования сосудов почечного отдела, а также диагностические мероприятия, направленные на исключение заболеваний с похожими симптомами.
Установить диагноз ТПВ помогут такие исследования:
- Венография, при помощи которой в полной мере можно определить характер и тяжесть поражения почечных вен.
- КТ-ангиография, результаты которой позволяют оценить состояние сосудов.
- Анализ крови для исследования ее состава, изменяющегося при тромбозе.
- Анализ мочи, позволяющий определить наличие в жидкости кровяных и белковых примесей вследствие развития патологии.
- Изучение лечащим врачом анамнеза больного для определения причины возникновения ТПВ.
- Опрашивание пациента, во время которого врач должен быть уведомлен больным о приеме им препаратов и наличии у него заболеваний.
- Пальпация и осмотр для определения внешних признаков патологии (отечности и опухания почек).
- Урография для установления размеров почек и их работоспособности.
- Коагулограмма, необходимая для оценки свертываемости крови и стадии тромбообразования.
- Рентген почечных артерий, который нужен для подтверждения диагноза.
Прогноз и профилактика ТПВ
При своевременной диагностике и соблюдении всех правил лечения прогноз при тромбозе почечных вен благоприятен: кровообращение в ходе терапии восстановится, и работоспособность почек со временем нормализуется. В редких случаях патология способна привести к летальному исходу. Происходит это вследствие обострения болезни, ставшей причиной развития ТПВ, или на фоне возникновения сопутствующих осложнений.
СПРАВКА!
Особенно высоки шансы на выздоровление тех пациентов, у которых тромбоз прогрессирует медленно и постепенно, так как медикаментозная терапия способна остановить развитие болезни. Также минимальны риски осложнений при проведении операции в течение первых суток после образования тромба.
Предотвратить развитие болезни возможно. Для этого необходимо:
- своевременно лечить все заболевания и не откладывать походы к врачу;
- следить за состоянием крови, регулярно сдавать анализы для исследования;
- вести здоровый образ жизни.
Важно контролировать показатели здоровья, чтобы заболевания не становились хроническими и не провоцировали возникновения ТПВ.
Способы диагностики
Заподозрить тромбирование вены или артерии при первичном осмотре врачу позволяют следующие симптомы:
- отсутствие в анамнезе больного других случаев повышения давления;
- характерная локализация боли;
- жалобы пациента на пониженную уремию при неизменном количестве выпиваемой жидкости;
- жалобы на появление крови в моче.
При проведении обследования анализы крови показывают в организме наличие воспалительного процесса (повышение СОЭ), а в моче обнаруживаются значительные следы белка. Однако все это лишь первичные способы диагностики.
Диагностировать тромбоз почечной вены или артерии с высокой степенью точности позволяют методики с использованием последних достижений медицинской технологии.
К ним относятся:
- Допплерографическое исследование, основанное на эффекте отражения звуковых волн от движущихся объектов и дающее двухмерное изображение сосудистой системы, показывающее узкие места в кровотоке.
- Рентгенография с использованием контрастного вещества, вводимого внутривенно.
- Ультразвуковое исследование.
- Магнитно-резонансная томография.
- Компьютерная томография.
Все они дают специалисту возможность увидеть «воочию» месторасположение тромба, определить его размеры и состояние, и уже исходя из данных обследования принимать решение о том, какой способ коррекции необходимо применить.
Этиология и патогенез
Тромбоз почечных сосудов подразумевает образование кровяных бляшек и развитие воспалительного процесса. Провоцирующим фактором может стать измененный состав крови на протяжении длительного времени. Кровь становится вязкой, нарушается циркуляция крови, вскоре возникает застой и тромбообразование. Стенки сосудов почек страдают, в первую очередь, из-за напора крови они расширяются, становятся тонкими и хрупкими. Почечная вена перекрывается частично либо полностью, орган «голодает», в таком режиме он не может исправно выполнять функцию фильтра. Различают быструю и постепенную форму перекрывания сосуда. Опасность в том, что часть кровяной бляшки может отделиться и попасть в легочную артерию. Помимо этого, существует ряд провоцирующих факторов:
- диабетическая нефропатия;
- в период вынашивания ребенка прием препаратов, содержащих эстроген;
- гиперкоагуляционные расстройства;
- почечный васкулит;
- СКВ;
- нефропатия при анемии;
- отторжение аллотранплатата.
Симптоматика ТПВ
При медленном течении тромбоза выраженные симптомы могут отсутствовать. Возникновение тромбообразования в почечном отделе со стремительным развитием патологии является острой стадией ТПВ. Проявления болезни данной формы включают следующие признаки острого тромбоза почечных вен:
- тошнота и рвота;
- болезненные ощущения в поясничном отделе;
- кровянистые выделения при мочеиспускании;
- повышение температуры тела;
- отечность конечностей;
- бледность кожного покрова;
- снижение количества выделенной мочи.
СПРАВКА!
Одностороннее поражение почечного отдела может сопровождаться болезненностью только с одной стороны поясничного отдела. Чаще этот признак возникает при опухолевом новообразовании, вызвавшем тромбоз правой почечной вены, когда характерные для него боли в пояснице сильнее ощутимы с правой стороны.
Кроме того, могут присутствовать и другие симптомы заболевания, совпадающие с признаками болезней, вызвавших ТПВ. Так, при тромбозе глубоких вен часто проявляется симптоматика венозной тромбоэмболии, при наличии опухолей тромбообразование сопровождается внешними признаками рака — резким снижением веса, слабостью, потерей аппетита.
Хронический тромбоз почечных вен является следующей после острой формы стадией патологии и сопровождается дополнительными симптомами:
- переменный характер болезненных ощущений в поясничном отделе (ноющий, тупой);
- чрезмерное выделение белка при мочеиспускании (протеинурия);
- артериальная гипертензия.
Также при медленном развитии почечного тромбоза возможна адаптация организма к изменениям в работе кровеносной системы и особенностям кровоснабжения, вследствие чего явная симптоматика заболевания на хронической стадии исчезает.
Будь здоров!
Тромбоз почечных вен — это острая или хроническая окклюзия венозной сети почек. Проявляется болью в животе и пояснице, макрогематурией, олигоанурией, интоксикационным синдромом. При хроническом течении может протекать моносимптомно со стойким повышением АД.
Закупорка ренальных вен традиционно рассматривается как казуистически редкое патологическое состояние, которое обычно развивается у больных с нефротическим синдромом, реже — с другими сопутствующими заболеваниями. По мнению современных урологов, информация о низкой, (до 5%) частоте венозного ренального тромбоза при нефрологической патологии не соответствует действительности.
По данным последних исследований, хроническая окклюзия почечных вен обнаруживается у трети пациентов, длительное время страдающих протеинурией. Тромбоз чаще бывает односторонним, реже поражает обе почечные вены. Актуальность своевременной диагностики заболевания обусловлена его частым осложнением острой или хронической почечной недостаточностью.
Диагностируется с помощью магнитно-резонансной, компьютерной, селективной почечной флебографии, дуплексного сканирования почечных вен. Консервативная терапия предполагает длительное введение прямых и непрямых антикоагулянтов. При угрозе ТЭЛА интракавально устанавливается сетчатый фильтр. По показаниям выполняется регионарный тромболизис, чрескожная или открытая тромбэктомия, нефрэктомия.
Причины
Венозная окклюзия сосудов почек является полиэтиологической патологией, возникающей при нарушении целостности сосудистого эндотелия, замедлении кровотока, коагуляционном дисбалансе. По наблюдениям специалистов в сфере практической урологии, нефрологии и ангиологии, основными причинами тромботической закупорки одной или обеих почечных вен являются:
- Гиперкоагуляция при нефротическом синдроме. В группу повышенного риска входят пациенты с мембранозной нефропатией, у которых риск тромбирования венозных сосудов достигает 50%, мембранозно-пролиферативным гломерулонефритом, амилоидозом почек, липоидным нефрозом. Тромбозом могут осложняться диабетическая нефропатия, поражения почек при серповидно-клеточной анемии, системной красной волчанке.
- Другие расстройства коагуляции. Вероятность венозного тромбоза почек возрастает при врожденном дефиците противокоагуляционных факторов (антитромбина III, протеинов S и C), мутациях протромбина, лейденовского фактора V. Вторичная гиперкоагуляция с окклюзией вен почек возможна при приеме эстрогенов, оральных контрацептивов, гестозах, ДВС-синдроме, трансплантации почек, обезвоживании.
- Неопластический процесс. Нарушение кровотока в почечных сосудах с последующим тромбозом может наблюдаться при прорастании злокачественных опухолей (преимущественно почечно-клеточной карциномы), внешнем сдавлении нижней полой и ренальных вен увеличенным лимфоузлами, объемными новообразованиями, расположенными в забрюшинном пространстве. Усугубляющим фактором при неоплазиях является гиперкоагуляция.
- Сосудистая патология. В основе тромбообразования лежит повреждение эндотелия при почечных васкулитах, травмах. У некоторых больных тромботический процесс распространяется на ренальные сосуды из яичниковой, нижней полой вены, возникает при сдавлении аневризмой аорты. Иногда тромбоз становится следствием мигрирующего тромбофлебита при миеломе, лимфогранулематозе, аллергии и др.
Патогенез
Пусковым моментом тромбоза почечных вен обычно является увеличение активности коагулирующих факторов в сочетании с угнетением ингибиторов свертывания и фибринолитических агентов. Усилению свертываемости способствуют характерные для нефротического синдрома гипоальбуминемия (критический уровень — менее 25-30 г/л), диспротеинемия, повышение уровня фибриногена, протромбина, тромбоцитов. Отдельными звеньями патогенеза ренального венозного тромбоза становятся замедление почечного кровотока при прорастании сосудов опухолями или сдавлении объемными новообразованиями, повреждение сосудистой стенки вследствие воспалительных процессов, во время травм, операций.
Частичная или полная обтурация просвета вены тромбом вызывает ишемию с обратимой или необратимой деструкцией почечной паренхимы. При благоприятном исходе флеботромбоза наблюдается фибринолиз, асептический аутолиз сгустка, организация тромба с его обызвествлением, петрификацией. При медленном развитии тромботического процесса и постепенном прекращении кровотока зачастую происходит разрастание компенсационных коллатералей.
Симптомы
При одномоментной окклюзии одной или двух почечных вен выявляется клиническая картина острого повреждения почек, характеризующаяся такими признаками, как резкая боль в области поясницы и боковых отделах живота, появление крови при мочеиспускании, уменьшение объема мочи вплоть до анурии. Вследствие накопления в организме продуктов азотистого обмена развиваются симптомы интоксикации — тошнота и рвота, слабость, сонливость, головокружение. Может повышаться температура тела.
При наличии системной гиперкоагуляции наблюдаются проявления тромбоза глубоких вен: боли, отечность и пастозность нижних конечностей, видимое расширение венозных коллатералей. У пожилых пациентов болезнь зачастую протекает в стертой форме, единственным симптомом является стойкая артериальная гипертензия, устойчивая к гипотензивным препаратам.
Осложнения
Выраженный венозный стаз в результате тромбоза может привести к инфаркту и разрыву почки. При повышении концентрации азотистых соединений в крови вследствие интоксикационного поражения головного мозга возникают нарушения психической деятельности: чередование периодов возбуждения и заторможенности, дезориентация, спутанность сознания, бред, галлюцинации. Накопление ионов калия при острой почечной недостаточности провоцирует вялые парезы мышц, брадикардию.
Частым осложнением тромбоза является угнетение иммунитета, сопровождающееся присоединением тяжелых бактериальных и вирусных инфекций со склонностью к генерализации. Задержка мочи и электролитов ведет к внеклеточной гипергидратации, асциту, отеку мозга. В редких случаях отмечаются профузные кровотечения из образовавшихся язв желудочно-кишечного тракта. Нестабильные тромбы могут стать причиной тромбоэмболии легочной артерии.
Диагностика
Постановка диагноза при тромбозе почечных вен зачастую затруднена вследствие полиморфности клинической картины. Подозревать венозную окклюзию необходимо у всех пациентов со стойким ухудшением функций почек невыясненной этиологии, тяжелой степенью нефротического синдрома. Наиболее информативными в диагностическом плане являются следующие исследования:
- УЗИ. УЗДС НПВ и ее ветвей часто используется как стартовый способ диагностики заболевания, при помощи которого можно обнаружить тромбоз вен. При дуплексном сканировании существует риск получения ложноположительных и ложноотрицательных результатов. Во время ультразвукового исследования выявляется изменение контуров мочеточников — характерный признак, который возникает при чрезмерном развитии венозных коллатералей.
- Магнитно-резонансная флебография. МРТ является неинвазивным безопасным методом диагностики, позволяющим получить детальные послойные изображения с достаточным для верификации диагноза увеличением. Проведение магнитно-резонансного исследования показано, если скорость клубочковой фильтрации составляет не менее 30 мл/мин. Преимуществом МРТ является выполнение без введения в организм контрастных веществ.
- КТ флебография. Важные преимущества методики — быстрота проведения, обеспечение хорошей детализации анатомических структур, высокая специфичность, чувствительность, безболезненность. Исследование хорошо выявляет точное место тромбоза. Однако при окклюзии почечных вен КТ флебография применяется с осторожностью из-за нефротоксичности рентгеноконтрастных препаратов, которые необходимы для исследования.
- Селективная почечная флебография. Метод считается наиболее информативным для подтверждения тромбоза. Исследование проводится путем направленного введения рентгеновского контраста через нижнюю полую вену, в результате чего врач получает достаточное заполнение основного ствола и дополнительных ветвей венозных сосудов почек. При катетеризации ренальных вен существует риск развития тромбоэмболии.
Дополнительно проводится клинический анализ мочи, в котором обнаруживают признаки нарушения работы почек — протеинурию, умеренную лейкоцитурию, цилиндрурию, снижение удельного веса, гематурию. В биохимическом анализе крови наблюдается повышение уровней креатинина, мочевины, снижение концентрации ионов калия, натрия, анемия. Для комплексной оценки состояния мочеполовой системы выполняют экскреторную урографию, КТ брюшной полости.
Дифференциальную диагностику проводят с аневризмой почечной вены, опухолью почки, острым и злокачественным гломерулонефритом, хроническим пиелонефритом, нефропатиями при аутоиммунных заболеваниях, системных васкулитах, подагре, остром канальцевым, медуллярным, кортикальным некрозом, артериальным тромбозом, гемолитико-уремическим синдромом, кровоизлияниями в ткани надпочечников. Кроме осмотра врача-нефролога пациенту рекомендованы консультации сосудистого хирурга, гематолога, онколога, онкогематолога, инфекциониста.
Лечение
Основными врачебными задачами являются терапия основного заболевания, вызвавшего образование тромба, устранение окклюзии, коррекция существующих клинических проявлений. Лечение патологии, осложнившейся тромбозом, проводится по стандартным протоколам для соответствующей нозологической единицы. Для восстановления кровотока в тромбированной почечной вене используются:
- Антикоагулянтные средства. Предпочтительным методом терапии тромбоза является консервативное ведение пациента с применением противосвертывающих препаратов в течение 6-12 месяцев, а при наличии гиперкоагуляционных расстройств — пожизненно. Наиболее эффективны низкомолекулярные гепарины, непрямые антикоагулянты из группы полусинтетических производных кумарина. Фармакотерапия позволяет предотвратить дальнейшее тромбообразование, реканализировать тромбированные венозные сосуды, улучшить функциональные способности почек.
- Операции на почечных сосудах и почках. При остром двухстороннем тромбозе ренальных вен возможно проведение регионарного тромболизиса через ангиографический катетер. Если противокоагулянтная терапия оказывается неэффективной, тромб не удается растворить фибринолитическими средствами, существует угроза тромбоэмболических осложнений, рекомендована супраренальная установка кава-фильтра, чрескожная катетерная либо открытая тромбэктомия. Массивный венозный инфаркт с поражением всей почки служит показанием для нефрэктомии.
Поскольку острое нарушение тока крови в почечных венах зачастую сопровождается развитием почечной недостаточности, с учетом тяжести состояния пациента показана инфузионная терапия для коррекции метаболических расстройств, устранения гемодинамических нарушений. При выраженной ОПН возможно назначение заместительной почечной терапии (гемодиализа, перитонеального диализа, гемофильтрации, гемодиафильтрации). Больным с почечной артериальной гипертензией рекомендованы гипотензивные средства.
Прогноз и профилактика
Вероятность полного выздоровления зависит от тяжести основной патологии, послужившей причиной закупорки почечных вен. Прогноз благоприятный для молодых пациентов, у которых нет необратимых изменений в почках. Длительное течение болезни у людей с интеркуррентными патологиями приводит к стойкому снижению скорости клубочковой фильтрации.
Специфическая профилактика не разработана. Для предотвращения тромбоза вен необходимо проводить своевременную комплексную терапию состояний, которые закономерно осложняются гиперкоагуляцией. Больным нефротическим синдромом профилактическая антикоагулянтная терапия назначается при снижении концентрации альбумина меньше 30,0 г/л.