Виды флебографии
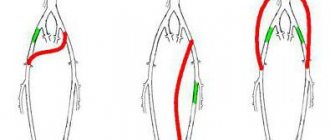
В зависимости от способа проведения флебография вен нижних конечностей подразделяется на два основных вида: восходящая и ретроградная. Восходящая используется для определения формы, размеров, расположения венозных сосудов.
Ретроградная флебография используется для исследования клапанов, которые находятся в венозных сосудах. Особенностью является то, что она проводится с задержкой дыхания. При этом клапаны, не имеющие дефектов в своей работе, задерживают контраст, а те, что имеют какие-либо нарушения, пропускают контраст в обратном направлении.
Как выполняется флебография – техника проведения исследования
Алгоритм выполнения рассматриваемой манипуляции будет зависеть от зоны исследования:
Флебография нижних конечностей
Длится, в среднем, около 30 минут.
- Пациента укладывают на кушетку.
- Контрастный препарат вводят через вену стопы либо голени. Если проколоть вену из-за чрезмерной отечности не удается — ее разрезают, предварительно обезболив рабочий участок. Пациент должен постараться максимально расслабиться. Чтобы указанное вещество распространялось более активно, на конечность накладывают жгут.
- После выполнения прицельных снимков, через эту же иглу вливают физиологический раствор с целью полного вымывания окрашивающего вещества из вен. Только после того, как рентгеноскопия подтвердит, что контрастного препарата в венах нету, иглу извлекают.
- Завершается указанная процедура наложением пластырной повязки.
Пациент может жаловаться на легкое недомогание и упадок сил после флебографии вен нижних конечностей. Подобное состояние – последствие неполного выведения окрашивающего вещества из организма. Чтобы побыстрее прийти в норму, рекомендуется обильное питье.
Флебография головного мозга
Проводится без применения контрастного вещества, поэтому побочных явлений, как правило, после исследования не возникает. Манипуляция длится около 20 минут и проходит, как при стандартном МРТ.
МР-флебография сосудов головного мозга
Пациента укладывают на подвижную кушетку, которая постепенно движется в центр магнитного кольца.
Томограф фиксирует сигналы, исходящие от анатомических структур головного мозга, и создает определенное изображение, на основании которого доктор может подтвердить — либо опровергнуть — предварительный диагноз.
Флебография вен малого таза
Относится к числу инвазивных манипуляций. Ее также именуют чрезматочной флебографией.
- Контрастное вещество вводят в стенку матки путем ее прокалывания.
- Для подведения катетера с иглой к области пункции используют медицинский проводник из фторопласта, который, в отличие от металлического медицинского инструмента, не способен нарушить целостность матки.
- Через несколько секунд после введения окрашивающего препарата осуществляется серия снимков.
В целом, описанная процедура длится 20-30 минут.
Флебография для мужчин
Практикуется для диагностики и контроля над эффективностью лечебных мероприятий варикоцеле. Вследствие высокого риска травмирования тканей, данную методику применяют редко.
После использования местной анестезии осуществляют введения контрастного раствора через вену в корне мошонки. Доктор посредством рентген-оборудования следит за скоростью распространения препарата в зоне паха.
При помощи рассматриваемого вида диагностики возможно выяснить точный диаметр семенной вены и ее структуру.
Видео: Флебография после склерозирования левой яичковой вены
Показания к проведению
Флебография — это метод исследования, который применяется при заболевании вен. В основном ее используют при патологии вен нижних конечностей, органов малого таза. К основным заболеваниям, требующим проведения рентгеноконтрастной флебографии, относятся:
- варикозное расширение вен с неоднозначными результатами функциональных проб, которые проводятся в первую очередь при диагностике варикозной болезни;
- посттромбофлебитический синдром;
- рецидивирующая варикозная болезнь вен нижних конечностей;
- акромегалия (увеличение конечностей вследствие повышенной выработки соматотропного гормона гипофиза) с целью визуализации венозной системы ног;
- трофические язвы как следствие варикозного расширения вен;
- в качестве контроля проведения склеротерапии.
Результаты
В обеих группах больных основным этиологическим фактором развития ВБТ, ВВ и ПВ, по данным анамнеза, служили беременность и роды. Именно во время беременности (первичной или повторной) у женщин возникли ВВ и ПВ, а после родов — тазовые боли. Количество беременностей и родов в группах статистически не различалось и находилось в пределах 1—3. В табл. 1 представлена
Таблица 1. Клиническая характеристика больных 1-й и 2-й групп Примечание. Здесь и в табл. 2, 3: в скобках — процент. клиническая характеристика обследованных больных.
Ультразвуковые исследования.
В 1-й группе у 10 пациенток выявлена клапанная недостаточность левой гонадной вены, у 2 — двустороннее поражение гонадных вен, у 1 — клапанная недостаточность внутренних подвздошных вен (ВПВ). При УЗАС внутритазовых вен не пытались оценить состояние париетальных притоков ВПВ (запирательная, внутренняя срамная и нижняя ягодичная вены), так как, во-первых, их визуализация связана со значительными временными затратами, во-вторых, ультразвуковое исследование представляется малоинформативным способом оценки клапанного аппарата притоков ВПВ и, в-третьих, всем больным планировали выполнение рентгеноконтрастной флебографии, которая до настоящего времени считается наиболее точным методом изучения внутритазовых вен, в том числе притоков внутренних подвздошных вен. Патологии магистральных поверхностных вен нижних конечностей не обнаружено ни в одном наблюдении (табл. 2).
Таблица 2. Результаты УЗАС вен таза, промежности и нижних конечностей у пациенток 1-й и 2-й групп
ППР в 1-й группе обнаружен у 16,6% пациенток, во 2-й — у 100%.
Флебографические исследования.
Каких-либо осложнений в ходе выполнения флебографии и после нее не зарегистрировано. Продолжительность диагностической процедуры составила 20—30 мин.
1-я группа.
Клапанная недостаточность гонадных вен выявлена у 100% больных: у 10 (83,3%) диагностировано левостороннее поражение, у 2 (16,6%) — правостороннее. Ни в одном из случаев по данным флебографии не установлено анатомической связи между яичниковыми и поверхностными венами промежности либо нижних конечностей (рис. 1).
Рис. 1. Флебограммы. а — клапанная недостаточность левой гонадной вены (1); б — клапанная недостаточность гроздьевидного венозного сплетения (2), параметральных (3) и маточных (4) вен (указано стрелками).
Ретроградное контрастирование параметральных вен обнаружено у всех пациенток, маточных вен — у 8 (66,6%). Рефлюкс контрастного вещества по стволу левой ВПВ зарегистрирован у 2 (16,6%) женщин, по левой запирательной вене — у 2 (16,6%) (рис. 2).
Рис. 2. Тазовая флебограмма. Рефлюкс контрастного вещества по левой внутренней подвздошной (1) и левой запирательной (2) венам (указано стрелками).
Следует заметить, что визуализация этого париетального притока получена у одной женщины с клапанной недостаточностью левой ВПВ и у одной без таковой. У остальных пациенток даже селективная катетеризация притоков ВПВ не сопровождалась визуализацией ППР, т. е. не было зарегистрировано рефлюкса контрастного вещества из притоков внутренних в поверхностные вены промежности, включая 2 пациенток с ВВ.
В одном случае выявлен уретероовариальный конфликт, когда правый мочеточник был сдавлен правой гонадной веной, что сопровождалось нарушением пассажа мочи и пиелоэктазией (рис. 3).
Рис. 3. Оварикограмма. Правый мочеточник (1) и правая гонадная вена (2), правосторонняя пиелоэктазия (3) (указано стрелками).
Компрессия левой общей подвздошной вены правой общей подвздошной артерией (синдром Мея—Тернера) диагностирована у 2 пациенток (рис. 4).
Рис. 4. Тазовая флебограмма. Сдавление левой общей подвздошной вены правой общей подвздошной артерией (указано стрелкой).
Таким образом, результаты применения ОГТФ в группе больных ВБТ и ТВП доказали, что этот метод необходим для подтверждения диагноза, выявления особенностей анатомического строения гонадных и внутритазовых вен, тазовых артериовенозных и уретеровенозных конфликтов. Это имеет крайне важное значение для выбора метода лечения и очередности выполнения хирургических вмешательств.
2-я группа.
Клапанная недостаточность левой гонадной вены обнаружена у 15% пациенток. Анатомической связи между гонадными и поверхностными венами промежности и нижних конечностей не выявлено в одном из наблюдений. Рефлюкс контрастного вещества по параметральным венам диагностирован у 100% обследованных, по маточным венам — лишь у 10%. Ретроградное контрастирование ствола левой ВПВ зарегистрировано у 3 (15%) пациенток, левой запирательной вены — у 2 (10%), левой внутренней срамной — у 1 (5%) пациентки (рис. 5).
Рис. 5. Тазовая флебограмма. Катетеризация ствола левой внутренней подвздошной вены. Контрастирование внутренней срамной (1) и запирательной (2) вен (указано стрелками).
Следует заметить, что рефлюкс контрастного вещества по притокам ВПВ выявлен лишь в случае их селективной катетеризации. При введении контраста в ствол ВПВ слева и справа и выполнении пробы Вальсальвы с задержкой дыхания не менее чем на 5 с ретроградного поступления контраста в париетальные притоки ВПВ не обнаружено. Визуализация внутренней срамной и запирательной вен не показала дальнейшего распространения контрастного вещества в поверхностные вены промежности либо нижних конечностей, т. е. согласно результатам флебографии отсутствовала очевидная связь между внутритазовыми, вульварными и промежностными венами, а значит, отсутствовал непрерывный, постоянный ППР.
Артериовенозные и уретеровенозные конфликты в этой группе больных не выявлены.
Результаты ультразвуковых и флебографических исследований показали сопоставимые, практически идентичные результаты (табл. 3).
Таблица 3. Результаты ультразвуковых и рентгенологических методов исследования вен таза, промежности и нижних конечностей у пациенток 1-й и 2-й групп
Противопоказания к проведению
Так как флебография — это рентгеноконтрастный и инвазивный метод исследования, существует ряд противопоказаний к его использованию. Причем у человека могут встречаться как состояния, запрещающие введение контраста, так и те, что исключают применение рентгена в принципе.
К основным противопоказаниям относятся:
- Аллергическая реакция на контраст. В большинстве случаев применяется йодсодержащее контрастное вещество, и если у больного отмечается аллергия на йод, контраст можно заменить на гадолиниевый.
- Хронические заболевания в стадии декомпенсации.
- Острые инфекционные болезни.
- Почечная или печеночная недостаточность в тяжелой стадии. При этих патологиях затруднено выведение контрастного вещества из организма.
- Беременность является противопоказанием к проведению любого рентгенологического обследования, так как рентгеновские лучи пагубно влияют на плод.
- Состояния, при которых возможно развитие кровотечения при введении контраста: гемофилия, тромбоцитопеническая пурпура.
- Наличие воспаления в зоне трофических расстройств.
- Старческий возраст (относительное противопоказание).
Противопоказания
Противопоказания делятся на относительные и абсолютные. При последних исследование не проводят. Относительные – повод для тщательного анализа ситуации и принятия решения по состоянию пациента.
К относительным противопоказаниям относятся:
- возраст за 60;
- беременность;
- сенсибилизация организма.
К абсолютным:
- патология почек, печени в острой стадии;
- опухолевый рост;
- закупорка сосуда;
- индивидуальная непереносимость препарата;
- тяжелое состояние пациента;
- поражение кожи в зоне доступа к вене.
Суть метода
Наличие контраста, который заполняет вены и виден под действием рентгеновских лучей, позволяет рентгенологу увидеть форму и расположение вен, наличие в них дефекта, нарушение тока крови, что специалист опишет как «дефект наполнения контраста».
Что же можно увидеть при помощи флебографии вен нижних конечностей и малого таза? Она позволяет диагностировать:
- наличие эмбола в венах;
- закупорку вен тромбами;
- аномалии строения сосудов как врожденного, так и приобретенного происхождения;
- нарушения в работе венозных клапанов, их проходимость, диаметр;
- количество и структуру коммуникационных вен.
В большинстве случаев флебография не является диагностическим методом выбора, ее проводят после неясных и сомнительных результатов неинвазивных методов обследования. Ее используют не только для диагностики, но и как один из подготовительных методов перед операционным вмешательством. Например, для визуализации вены перед ее шунтированием.
Для снижения лучевой нагрузки на пациента возможно использование крупнокадрового флюорографа, который позволяет сократить процедуру до одной минуты, сделав за это время до 9 снимков.
Интерпретация результатов
Все рентгеновские, МРТ- или КТ-снимки, полученные в результате обследования, должны интерпретироваться только врачом рентгенологом. Полученное заключение передается лечащему врачу пациента, направившему его на процедуру флебографии.
пример результатов КТ-флебографии ног, сделанной для более эффективной подготовки к операции флебэктомии
В протоколе флебографии нижних конечностей при нормальной рентгенологической картине можно увидеть такие фразы, как функция клапанного аппарата вен сохранена, проходимость вен в норме, дефектов наполнения или «обрыва» контраста не обнаружено. В случае наличия тромбоза указанные изменения присутствуют, обусловленные полной или частичной непроходимостью венозного просвета для контраста.
Относительно МРТ-флебографии головного мозга можно сказать, что протокол обследования сложный, со многими нюансами, понятными только специалистам. В случае отсутствия патологических образований в заключении указывается соответствующая фраза; в случае наличия – указываются локализация, размеры и топографическое соотношение патологического образования и здоровых тканей.
При проведении чрезматочной флебографии могут быть выявлены варикозно расширенные вены малого таза, тогда тоже выдается подробная их характеристика. Развитие тромбофлебита и флеботромбоза также проявляется обрывом и дефектом наполнения контраста.
Подготовка к обследованию
Так как метод инвазивный (с применением рентгенологического облучения), то проведение флебографии нижних конечностей требует тщательной подготовки. Основные мероприятия таковы:
- Отказ от еды минимум за 4 часа до проведения флебографии, пить разрешается только воду.
- Перед введением контрастного вещества за 1-2 дня проводится аллергическая проба при помощи подкожного введения 0,1 мл контраста и с последующим наблюдением за кожной реакцией. Наличие любых признаков аллергии (зуд, высыпания, покраснения) является противопоказанием к введению йодсодержащего контрастного вещества.
- За несколько дней до обследования проводится коагулограмма (определение свертываемости крови), общий анализ крови и мочи, электрокардиограмма.
- Прямо перед процедурой больной должен опорожнить мочевой пузырь, полностью раздеться и надеть больничный халат.
- При сильном страхе перед процедурой и тревожностью пациента врач может назначить ему успокаивающие препараты.
- При появлении болевых ощущений во время процедуры больному дают седативные или анальгетики.
Как подготовиться к флебографии, и какая программа подготовки будет назначена перед процедурой?
Незадолго до проведения процедуры доктор должен провести с пациентом беседу на предмет выявления противопоказаний. При наличии каких-либо аллергических реакций пациент должен в обязательном порядке известить врача.
Врач также должен заранее проинформировать о возможных негативных явлениях, которые могут возникать во время флебографии: тошноте, зуде, сдавливающих ощущениях в груди и/или горле. О любом дискомфорте в подобной ситуации нужно сообщать доктору сразу.
После получения всей нужной информации пациент должен подписать документ-согласие на указанный тип исследования.
Кроме того, перед указанной процедурой следует сдать анализ крови на свертываемость.
В день проведения флебографии следует придерживаться следующих рекомендаций:
- Ничего не есть за 4-6 часов до процедуры. Это минимизирует риск развития тошноты на момент исследования. Негазированную воду пить разрешается. При выполнении флебографии сосудов головного мозга подобных ограничений нет.
- Снять предметы из металла, расположенные в области исследования. При изучении состояния вен нижних конечностей необходимо снять с себя одежду и надеть халат. В случае проведения диагностических мероприятий, нацеленных на исследование сосудов головного мозга, пациенту заранее следует позаботиться о снятии украшений, съемных зубных конструкций, слухового аппарата — и прочих предметов, о которых скажет доктор.
- Перед манипуляцией нужно сходить в туалет.
Если пациент слишком мнительный, ему дают седативные средства (при отсутствии противопоказаний).
Методика проведения
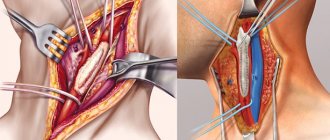
Как делают флебографию? Расположение пациента в рентгенологическом кабинете: горизонтальное, на спине, на твердой поверхности. Под ногами ничего находиться не должно, они должны лежать ровно и неподвижно. Далее накладывают жгут на лодыжку для лучшего введения контраста.
После наложения жгута делается инъекция раствора новокаина для снятия спазма сосудов. Далее рентгеновский стол устанавливается в вертикальное положение и проводится введение физиологического раствора в тыльную артерию стопы с последующим медленным введением контраста в течение 1-1,5 минуты. Если сделать прокол вены не представляется возможным, то делают небольшой ее надрез (венесекцию). Доктор должен предупредить пациента о возможных реакциях на введение контраста: тошноте, жжении, головокружении и пр. При их возникновении пациент должен немедленно сообщить врачу.
Когда контраст введен, рентгенолог наблюдает за распространением контрастного вещества по венам и делает необходимые снимки. Когда результат получен, вводится специальный раствор для выведения контраста. Только когда на рентгеноскопии видно, что контраст полностью удален, наблюдение прекращают и вынимают иглу.
В конце необходимо наложить давящую повязку на конечность в месте введения контраста и обмотать ногу эластичным бинтом. Доктор должен предупредить пациента о том, что тому не стоит двигать конечностью в течение последующих пары часов.
Когда обследуют с МРТ и как
Томография может быть использована на любом участке тела при невозможности провести контрастирование сосудов, а также это основной способ диагностики заболеваний венозной системы головного мозга.
Перед МРТ пациент должен освободиться от всех металлических предметов и лечь на спину на кушетку аппарата для сканирования. Под голову подкладывают небольшую подушку, а под ноги – валики. Голова размещается по направлению магнита. Кушетка задвигается в аппарат, а центр луча фиксируется над зоной исследования.
Вся процедура не занимает больше 20 минут и не сопровождается дискомфортными ощущениями. Относится к наиболее точным способам постановки диагноза.
Смотрите на видео о магнитно-резонансной флебографии в диагностике нарушений венозного оттока:
Возможные осложнения
Как правило, флебография вен нижних конечностей проходит благополучно. Однако иногда могут возникать нежелательные побочные реакции и осложнения:
- воспалительные заболевания в месте введения инъекции (абсцесс, флегмона кожи);
- воспаление венозных сосудов (флебит);
- аллергические реакции на введение контрастного вещества — от легких (крапивница, покраснение кожи, зуд) до тяжелых (анафилактический шок, отек Квинке);
- развитие почечной недостаточности;
- нарушение свертываемости крови (образование кровяных сгустков и закупорка ими сосудов);
- у пациента с острыми вирусными заболеваниями возможно ухудшение состояния.
Возможные осложнения во время и после проведения
Самое опасное состояние – анафилактическая реакция на контрастное вещество. Она проявляется выраженной отечностью, возбуждением, страхом смерти, потемнением в глазах, падением давления, приступом удушья. Может иметь тяжелые последствия для жизни пациента, если помощь не оказана немедленно.
При прохождении контрастного вещества по сосудам бывает тошнота, ощущение тепла или легкого покалывания, иногда отмечается незначительная болезненность. При внутривенном введении может произойти перфорация вены, развитие флебита в месте инъекции.
Внутрикостный способ более опасен возникновением остеомиелита или очага некроза кости. Внутриматочное поступление контраста в редких случаях оканчивается прободением матки, эндометритом. МРТ-диагностика не сопровождается ощутимыми побочными эффектами или осложнениями.
Флебография вен малого таза
Хотя у большинства флебография ассоциируется только с диагностикой патологии вен нижних конечностей, она также применяется и для обнаружения нарушения кровотока в венах малого таза. Наиболее часто ее используют в гинекологии. Она позволяет оценить вены не только малого таза, но и венозное русло матки. Метод позволяет диагностировать расширение вен первой степени, характерным признаком которого является штопорообразный ход сосудов.
Расширение вен малого таза — ранний признак развития недостаточности клапанов задолго до появления какой-либо симптоматики. Если вовремя не диагностировать расширение или эктазию вен, в дальнейшем может развиться варикозная болезнь или расширение и воспаление геморроидальных вен.
Результаты флебографии
Нормальным протоколом обследования можно считать такие заключения:
- клапаны вен не изменены, их функция сохранна;
- проходимость сосудов не нарушена;
- дефектов наполнения вен или обрыва изображения нет.
При обнаружении патологии описывают локализацию тромбов, степени расширения вен, слабости клапанного аппарата. МРТ сканирование подтверждает или снимает предположение о тромбозе вен, сдавлении их извне. При обнаружении аномального образования его фиксируют, замеряют размеры и отмечают локализацию.
Современные методы флебографии
Медицина совершенствуется с каждым днем, в том числе и флебография. Одним из таких современных методов является КТ-флебография. Хотя этот метод также относится к рентгенологическим, он более совершенен. Основные преимущества КТ-венографии:
- проводится при помощи специального аппарата — томографа, который дает возможность более точно визуализировать сосуды и сделать сразу большое количество снимков в разных ракурсах;
- трехмерное изображение позволяет детально рассмотреть вену с разных сторон;
- меньшая лучевая нагрузка благодаря более усовершенствованному механизму компьютерного томографа;
- не требует госпитализации пациента в стационар и дальнейшего наблюдения.
КТ-венография не позволяет увидеть изменение вен в динамике, однако помогает в диагностике поражения вен малого таза, забрюшинного пространства, грудной клетки. Еще один высокоэффективный метод визуализации вен — МРТ-флебография.
Флебография головного мозга
Применение
флебографическая визуализация вен и венозных синусов мозга
Флебография (венография) головного мозга выполняется исключительно с помощью установки МРТ или КТ, без введения рентгеноконтрастного препарата. Это связано с тем, что получение серии прицельных снимков, выполняемых послойно, обладает достаточной информативностью и без введения контраста.
Данный вид исследования позволяет подтвердить или исключить патологию венозных синусов, а также поверхностных и глубоких вен головного мозга. Такая патология может быть обусловлена различными заболеваниями (воспалительные – менингоэнцефалит, опухоли, травмы головного мозга, заболевания системы крови), но опасность их заключается в возникновении тромбозов вен указанной локализации. Как правило, при флебографии исследуются венозные синусы головного мозга, вена Галена, внутренние вены головного мозга.
Подготовка к процедуре
Особой подготовки к проведению МРТ-венографии головного мозга не требуется. Принимать пищу разрешается в любое время, в том числе и завтракать в день исследования. Единственное, о чем следует позаботиться пациенту перед МРТ – это о том, чтобы снять с себя все металлические предметы (часы, украшения, очки), а также оставить за пределами кабинета кредитные карты, съемные зубные протезы, шариковые ручки, слуховой аппарат и некоторые другие предметы. В том случае, когда у пациента имеются имплантированные ферромагнитные (способные намагничиваться при воздействии сильного магнитного поля) предметы медицинского назначения, например, электрокардиостимуляторы, стенты, сосудистые клипсы, слуховые аппараты, ему абсолютно противопоказано проведение МРТ-флебографии. В этом случае допускается выполнение исследования с помощью КТ-установки.
Как проводится исследование?
Венография головного мозга выполняется как обычное исследование с помощью томографа. Пациента приглашают пройти в кабинет с МР-установкой и укладывают его на подвижный стол, который будет постепенно двигаться в центр кольца, образованного магнитом. В это время специальная аппаратура улавливает и регистрирует сигналы, отраженные от внутренних структур головного мозга, в том числе и от сосудов, в результате чего формируется определенная картина, позволяющая подтвердить или исключить предварительный диагноз. В целом исследование не вызывает дискомфорта у пациента, а по времени составляет от 20 до 30 минут.
МРТ-венография: особенности
Основным преимуществом данного метода обследования вен является возможность его проведения у пациентов с аллергией на йодсодержащие контрастные вещества, так как возможно проведение МРТ-флебографии вен без использования контраста.
Также данный метод исследования исключает облучение, поскольку не является рентгенологическим. Суть МРТ заключается в реакции электромагнитного поля на концентрацию ионов водорода в тканях. Так как разные ткани содержат разное количество ионов водорода, то и на МРТ они будут видны разными по насыщенности цветами. Основное противопоказание — наличие в теле каких-бы то ни было металлических предметов (кардиостимулятора, протезов суставов, клипсов на сосудах).
Результаты венографии
При нормальном строении сосудов и отсутствии их патологии флебография вен нижних конечностей показывает, что краситель быстро и равномерно заполняет просвет сосуда. Если же заполнение контрастом замедляется или прекращается вовсе, или если наблюдается дефект наполнения, то у пациента возможно наличие препятствия тока крови по венозным сосудам (тромбоз, эмболия).
В данный момент традиционная рентгенконтрастная венография используется все реже, уступая место более современным методам обследования: КТ, МРТ-венографии, ультразвуковому исследованию сосудов. Однако флебография — это метод, который до сих пор широко используется во многих лечебных и диагностических центрах благодаря своей доступности и невысокой стоимости.
Тазовая флебография
Предыдущая14Следующая
Тазовая флебография внедрена в клиническую практику в 1946— 1950 гг. de la Pena, Amselem, Guilhem et Baux и др. В основу ее методики были положены классические венографические исследования анатома Batson, опубликованные в 1940 г. Batson показал, что контрастная жидкость, будучи введена в глубокую тыльную вену полового члена, быстро и легко выполняет венозные сплетения таза.
Первая опубликованная работа о клиническом применении тазовой флебографии принадлежит Estella (1947). В отечественной литературе первое сообщение о тазовой флебографии было сделано в 1960 г. Г. И. Мгалоблишвили, представившим анализ тазовых флебограмм, произведенных в урологической клинике II Московского медицинского института. К настоящему времени в этой клинике произведено 212 внутрикостных флебографии таза. За последнее десятилетие тазовая флебография находит частое применение не только в урологической, но и в гинекологической практике, особенно для распознавания новообразований мочевого пузыря и внутренних гениталий (Г. И. Мгалоблишвили, 1960, 1963; Oliver, 1951; Zeman, 1955; Kucera, 1956, 1957; Fischer, Dalali, 1954; Diaz Bruzual, 1961; Л. А. Рознерица, 1963; И. М. Грязнова с соавт., 1964).
Основными путями введения рентгеноконтрастной жидкости для тазовой флебографии являются интравенозный и внутрикостный. К интравенозным путям относятся бедренные вены, глубокая и поверхностная тыльные вены полового члена или клитора и венозные сосуды кавернозных тел члена. К внутрикостным путям относятся вены костного мозга тазовых костей (лобковых, седалищных, подвздошных и крестца) и вертелов бедра. Так как при введении контрастной жидкости в поверхностную тыльную вену полового члена не удается в достаточной степени заполнить венозные сплетения таза, в том числе венозные сплетения вокруг пузыря, предпочитают вводить контрастное вещество в глубокую тыльную вену полового члена.
Перед производством флебографии необходимо провести пробу на чувствительность больного к йодистым препаратам, чтобы избежать возможной аллергической реакции (накануне исследования внутривенно вводят 1 мл рентгеноконтрастного препарата, того самого, который предназначается для флебографии).
Введение контрастной жидкости в глубокую тыльную вену полового члена. По наполнении мочевого пузыря 200 мл кислорода производят под местной новокаиновой анестезией небольшой разрез кожи и клетчатки посередине тыльной поверхности полового члена, отступая приблизительно на 1,5—2 см от корня его. Найдя v. dorsalis penis profundae, вводят в нее вначале 10 мл 0,5% раствора новокаина, а затем 20 мл 50—70% трийотраста или кардиотраста. Первый снимок производят в момент введения контрастного вещества, второй— тут же после введения его, третий — через 3—5 секунд, четвертый — через 10 секунд.
Введение контрастной жидкости в кавернозные тела полового члена — кавернозография. Под местной новокаиновой анестезией пунктируют кавернозные тела полового члена и медленно вводят в них физиологический раствор поваренной соли. Если физиологический раствор проходит в кавернозные тела свободно, то через ту же иглу вводят 15—20 мл 50% раствора трехатомного рентгеноконтрастного вещества, под конец вливания которого производят три рентгенограммы.
Этот метод тазовой флебографии для распознавания заболеваний вен таза применяется весьма редко. Он находит применение преимущественно для уточнения локализации участков фибропластической индурации полового члена (Hirtl, 1962), а также перед пластическими операциями на половом члене по поводу так называемого перелома члена, травм его.
Введение контрастной жидкости в костный мозг горизонтальной ветви лобковых костей. За последние 7 лет мы пользуемся исключительно этим методом, так как для распознавания бластоматозных поражений мочевого пузыря, простаты и магистральных вен таза он является наилучшим. Такого же мнения придерживаются многие урологи и хирурги (Salzman, Weise, 1960; Diaz Bruzual, 1961; Olsson, 1962, и др.).
По наполнении мочевого пузыря кислородом (200 мл) вводят в обе лобковые •кости под местной новокаиновой анестезией иглы Дюфо с мандреном при помощи молоточка, либо спицу при помощи дриля Киршнера. По удалении мандрена отсасывают шприцем из костного мозга немного крови, что служит доказательством нахождения иглы в костном мозгу. В костный мозг вводят сначала 0,25% раствор новокаина с гепарином, а затем контрастное вещество. Наиболее целесообразно для тазовой флебографии пунктировать костный мозг лобковых костей при помощи специального аппарата — импульсного соленоида (Г. И. Мгалоблишвили, Л. П. Панин и Г. И. Карвацкий, 1960). Преимущество этого аппарата заключается в том, что иглы безболезненно и мгновенно вводятся в кость на необходимую глубину.
Отступя на 2 см кнаружи от середины симфиза, нащупывают наиболее выступающую часть лобковой кости с каждой стороны и в этой области анестезируют кожу, клетчатку и надкостницу 0,25% раствором новокаина. Затем в строго перпендикулярном направлении .при помощи указанного выше импульсного соленоида вводят иглы, содержащие боковые отверстия, на глубину 2,5—3 см. Установив путем аспирации наличие в шприце крови, что указывает на нахождение игл в губчатом веществе, вводят по ним медленно в костный мозг с каждой стороны по 15 мл 0,5% раствора новокаина, а затем по 10 мл раствора гепарина (1:1000). Этим предупреждается свертывание крови и спазм сосудов. Затем быстро вводят в лобковые кости с каждой стороны по 15 мл 70% трийотраста или кардиотраста и производят снимки. Во время введения контрастного вещества больному предлагают сделать 2 раза глубокий вдох и, вдохнув, задержать дыхание и натужиться. Благодаря этому повышается давление в системе нижней полой вены и облегчается проникновение рентгеноконтрастного раствора в венозные сплетения таза.
Первый снимок производят тотчас по введении контрастного вещества в губчатое вещество лобковых костей, второй — через одну секунду и третий — через 3 секунды. Если необходимо иметь экскреторную урограмму, то делают снимок через 5 минут после внутрикостного введения контрастного вещества, а при необходимости нисходящей цистограммы — снимок через 15—20 минут. По извлечении игл кладут на 2 часа мешочек со льдом на область лобковых, костей.
Преимущество внутрикостного метода флебографии перед внутривенным заключается в следующем:
- благодаря двустороннему введению в лобковые кости контрастного вещества удается получить более интенсивное и равномерное заполнение венозных сплетений таза и, следовательно, значительно лучшее их изображение;
- внутрикостный метод технически прост и, следовательно, более доступен;
- при нем отсутствуют какие-либо осложнения.
Помимо этого, у женщин внутрикостный метод флебографии является почти единственным, если не считать возможность введения у них контрастного вещества в пещеристые тела клитора.
Показания к тазовой флебографии. Флебографию производят для определения степени прорастания мочевого пузыря злокачественной опухолью, а также инфильтрации ею околопузырной клетчатки и соседних органов. Это необходимо для решения вопроса о возможности выполнения той или иной операции, например расширенной резекции мочевого пузыря с уретероцистонеостомией, цистэктомии (Г. И. Мгалоблишвили, 1960; Guilhem et Baux, 1954; Zeman, 1955; Garlsson с сотр. 1961). To же относится и к раку предстательной железы. Благодаря флебографии удается определить наличие или отсутствие метастатических лимфатических узлов в области крупных венозных сосудов таза, а также выявить рецидив злокачественной опухоли пузыря и его распространение. Флебография позволяет установить причину венозного стаза в тазовой области и нижних конечностях, распознать тромб, его локализацию и протяженность в крупных тазовых венах (Kahr, 1953; Salzman u. Weise, 1960; Diaz Bruzual, 1961)
На флебограммах, особенно выполненных внутрикостным методом, удается получить хорошее изображение висцеральных и париетальных вен таза: запирательных венозных сплетений, системы надлобковых и позадилобковых вен, вен санториниева сплетения, основных стволов подчревных вен, общих подвздошных вен, нижнего сегмента полой вены, системы крестцовых вен, подвздошно-поясничной вены. Помимо этого, иногда удается получить на рентгенограмме изображение внутренних срамных вен, седалищных и ягодичных вен, а также проксимальных отрезков бедренных вен.
При интерпретации тазовых флебограмм в зависимости от путей введения рентгеноконтрастного вещества необходимо учитывать:
- степень и форму изображения plexus vesico-prostaticus;
- венозный отток от этого сплетения по латеральным венам таза;
- заполнение поперечных предкрестцовых вен и магистральных вен таза, ретроградный отток по системе бедренных и ягодичных вен.
При тазовой внутрикостной флебографии контрастное вещество с самого начала выполняет венозные запирательные сплетения, пузырное сплетение (plexus Santorini) с венами, окружающими шейку пузыря и находящимися в связи с plexus prostaticus и plexus pudendalis, которые отливают кровь во внутренние подвздошные вены. В результате наполнения мочевого пузыря кислородом достигается хорошее расширение вен околопузырного венозного сплетения. При сравнении правой половины венозных сосудов таза с левой половиной выявляется более сложный венозный отток с левой стороны. Справа венозный отток более простой; помимо наполнения контрастной жидкостью vv. obturatoria, hypogastrica, plexus Santorini, v. iliaca ext., v. cava inferioris, иногда на рентгенограмме выявляется изображение пресакральных вен. Слева, помимо аналогичных, только что перечисленных вен, оказываются заполненными контрастной жидкостью пресакральные анастомозы, функционирующие слева направо. Это обстоятельство имеет значение в диагностике тромбоза вен и в распознавании далеко зашедшей раковой инфильтрации стенок пузыря.
На рис. 76, 77, 78, 79 представлены нормальные тазовые флебограммы при различных видах введения рентгеноконтрастного вещества.
Рис. 76. Тазовая флебограмма. Нормальная архитектоника тазовых вен. Контрастное вещество введено в глубокую тыльную вену полового члена (показано стрелкой).
Рис. 77. Нормальная тазовая флебограмма. Контрастное вещество в количестве 60 мл введено в обе лобковые кости.
1 — plexus Santorini; 2 — v. obturatoria; 3 — v. hypogastrica; 4 — v. iliaca externa;
5 — v. iliaca communis.
Рис. 78. Нормальная тазовая флебограмма. Контрастное вещество в количестве 60 мл введено в оба седалищных бугра. 1 — plexus Santormi; 2 — v. obturatoria; з — v. iliaca communis.
Рис. 79. Нормальная тазовая флебограмма. Контрастное вещество в количестве 30 мл введено в кавернозное тело полового члена.
7 — v. obturatoria; 2 — v. hypogastrica; 3 — v. iliaca externa; 4 — v, iliaca communis;
5 — plexus presacralis.
Необходимо отметить, что даже в норме часто не удается на флебограммах получить четкого изображения таких висцеральных сплетений таза, как заднепузырное и крестцовое. Зато всегда получается отчетливое изображение санториниева сплетения, особенно его переднего отдела, и париетальных сплетений таза.
На флебограммах в случае опухоли мочевого пузыря, инфильтрирующей его стенки, удается видеть слабое наполнение венозной сети соответственно области опухоли, сдавление вен и развитие в окружности опухоли мелкой венозной сети. При сравнении одной стороны с другой обнаруживается значительно выраженная асимметрия венозной архитектоники. Однако флебографии не в состоянии выявить степень прорастания пузыря опухолью при локализации ее на передней стенке и в области верхушки пузыря.
Как известно, наибольшие затруднения в установлении показаний к радикальному оперативному лечению по поводу злокачественных новообразований мочевого пузыря приходится испытывать в тех случаях, когда опухоль располагается на дне пузыря, в области мочеточниковых устий, вовлекая их в бластоматозный процесс. В таких затруднительных случаях решить эту задачу помогает тазовая флебография, и в этом ее большое преимущество перед другими рентгенодиагностическими методами. Тазовая флебография может оказаться полезной и при назначении больным раком мочевого пузыря и других тазовых органов лучевой терапии в тех случаях, когда необходимо определить точное месторасположение пораженных местастазами лимфатических узлов.
Для изучения взаимоотношений лимфатической и венозной сосудистой системы таза и паховых областей Battezzati, Belardi, Donini и Becchi (1963) предложили сочетанную лимфофлебографию по следующей методике. В лимфатические коллекторы стопы и тыла полового члена вводят 8—10 мл маслянистого рентгеноконтрастного вещества. Инъекцию производят под давлением со скоростью 0,3 мл в минуту. К концу инъекции производят 2 рентгеновских снимка таза в прямой и косой проекции. Затем приступают к тазовой флебографии: под местной новокаиновой анестезией по игле, введенной в лобковую кость на 1 см ниже верхнего края и 1 см латеральнее симфиза, вводят водорастворимое контрастное вещество в количестве 15—20 мл в течение 10—15 секунд. К концу инъекции производят 2 снимка в течение 15 секунд.
Предыдущая14Следующая
Дата добавления: 2016-07-11; просмотров: 2423; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ