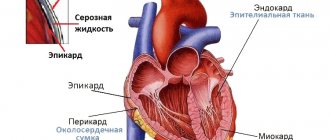
Анатомия
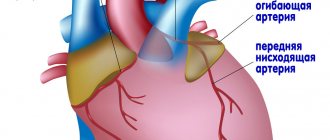
Сообщение левого желудочка и левого предсердия осуществляется через левое атриовентрикулярное отверстие, от правого желудочка ventriculus sinister полностью изолирован межжелудочковой перегородкой. Из данной камеры сердца выходит аорта, по ней кровь, что обогащена кислородом, через более мелкие артерии попадает ко внутренним органам.
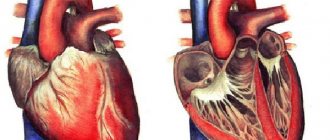
Выглядит левый желудочек как перевернутый конус, и единственный из всех камер принимает участие в образовании верхушки сердца. Благодаря большим, нежели у правого желудочка, размерам, считается, что сердце расположено слева, хотя на самом деле оно занимает практически центр грудной клетки.
Стенки левого желудочка имеют толщину десять-пятнадцать миллиметров, что в несколько раз больше аналогичных показателей у стенки правого желудочка. Связано это с более развитым миокардом с левой стороны вследствие более высоких нагрузок. То есть, чем выше объем выполняемой работы, тем толще сердечная стенка. Левый желудочек проталкивает кровь, участвующую в большом круге кровообращения, тогда как правый желудочек обеспечивает объем крови для малого круга. Вот почему при нормальных условиях последний слабее развит, и толщина его, соответственно, меньше.
Предсердно-желудочковое сообщение (отверстие) с левой стороны закрывается митральным клапаном, состоящим из задней и передней створок. При этом передняя располагается в непосредственной близости от межжелудочковой перегородки, а задняя — снаружи от нее.
От обеих створок отходят хорды — сухожильные нити, крепящие створки к сосочковым мускулам. За счет данных мышц клапан и выполняет свои функции, то есть во время систолы не происходит возврата крови обратно в предсердие.
Крепятся сосочковые мышцы к специальным миокардиальным выступам (мясистым трабекулам), что располагаются на внутренней плоскости желудочка. Такие трабекулы особенно развиты в районе межжелудочковой перегородки и верхушки сердца, однако количество их в желудочке слева меньше, нежели справа.
Длина и количество хорд левого желудочка индивидуальны.
С возрастом их длина постепенно возрастает, находясь в обратной зависимости от длины сосочковых мышц. Чаще всего хорды, что идут от одного мускула, прикреплены к одной створке. Кроме того, обнаруживаются хорды, что соединяют сосочковые мускулы с трабекулами.
В месте выхода аорты расположен полулунный клапан, благодаря которому кровь не возвращается из аорты в сердце.
Нервный импульс на левожелудочковый миокард поступает через пучок Гисса (его левую ножку). Стоит отметить, что только к левому желудочку импульс направляется через две ветви — переднюю и заднюю.
Патологии
Патологические изменения в папиллярных мышцах могут возникать как первично, так и вследствие заболеваний других частей сердца.
Первичное поражение СМ в виде гипоплазии или аплазии встречается при:
- врожденной регургитации на митральном клапане;
- синдроме трисомии-18 (Эдвардса);
- аномалии Эбштейна – формировании створок из мышечной ткани желудочков.
Врожденные пороки митрального клапана (МК), которые служат основанием для дефекта папиллярных мышц:
- Добавочный МК – имеется дополнительный элемент с нетипичным креплением.
- Аркадный митральный клапан – СМ имеют аномальное строение, зачастую слиты в одну и гипертрофированы.
- Дополнительные створки (трех-, четырехстворчатый МК) – обнаруживаются добавочные группы сосочковых мышц.
- Парашютообразный МК – на ЭхоКГ определяется увеличенная папиллярная мышца, которая «связывает» одновременно две створки МК.
Во всех вышеперечисленных случаях неполноценные сосочковые мышцы усугубляют клинические проявления клапанной недостаточности.
Ткани СМ могут поражаться опухолевым процессом (чаще всего – лимфомой). Также папиллярные мышцы нередко подвергаются повреждению вследствие инфекционных заболеваний (эндокардита, ревматизма).
После перенесенной язвенного варианта инфекционного эндокардита наблюдается сращение между собой соседних сосочковых мышц с формированием клапанного порока с преобладанием недостаточности.
Изменения папиллярных мышц при пороках трикуспидального клапана:
- притупление верхушек СМ (в особенности передних);
- сращение передних папиллярных мышц с краевой зоной створок трикуспидального клапана;
- краевое срастание СМ со стенкой правого желудочка.
Изменения структуры сосочковых мышц при приобретенном стенозе митрального клапана:
- утолщение и удлинение СМ;
- срастание папиллярных мышц в единый конгломерат;
- припаивание краев СМ к поверхности левого желудочка;
- верхушки мышц припаяны к створкам митрального клапана.
Увеличение в размере СМ наблюдается при гипертрофической кардиомиопатии, поскольку папиллярные мышцы – продолжение внутреннего слоя миокарда желудочков. Увеличенные в размерах СМ сокращают полезный объем левых отделов, что снижает фракцию выброса и усугубляет гемодинамические расстройства.
В последние 70 лет появился термин «цирротическая кардиомиопатия» – изменение структуры и функционирования миокарда вследствие метаболических и гемодинамических расстройств, вызванных циррозом печени. Нарушение сократительной функции папиллярных мышц у таких пациентов ведет к формированию митральной и трикуспидальной недостаточности при интактной (неповрежденной) ткани клапана.
Разрыв сосочковых мышц
Разрыв сосочковой мышцы – тяжелое состояние, вызванное травмой или инфарктом миокарда с последующим «растворением» волокон. Такое осложнение в 5% случаев становится причиной смерти пациента.
Чаще некрозу подвергается задняя папиллярная мышца, что объясняется более скудным кровоснабжением в сравнении с передней.
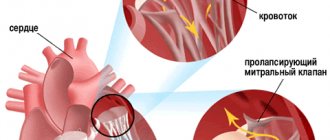
Вследствие разрыва СМ во время систолы желудочка одна из створок митрального клапана (МК) проваливается в полость левого предсердия. Несостоятельность МК способствует перемещению крови в обратном направлении, что вызывает тяжелую недостаточность. Нарушение оттока жидкости ведет к повышению давления в легочных венах (кардиогенный отек) и падению показателей системной гемодинамики.
Основные симптомы и параклинические признаки разрыва:
- внезапное начало – боль в грудной клетке, учащенное сердцебиение, тяжелая одышка, выделение пенистой мокроты;
- аускультативно: мягкий шум в IV межреберье слева, усиливающийся во время систолы и проводится в подмышечную область;
- ослабление I тона на верхушке сердца;
- ЭхоКГ – М-образная хлопающая створка митрального клапана, которая при сокращении желудочков открывается в полость предсердия;
- допплерография – разной степени регургитация с турбулентным током крови.
Лечение разрывов сосочковых мышц – исключительно хирургическое, после предварительной медикаментозной стабилизации показателей. Суть вмешательства в постановке искусственного МК или удалении части створки с пластикой атриовентрикулярного отверстия. Ранняя летальность достигает 50% после ургентных кардиохирургических операций.
Также при Q-инфаркте миокарда у большинства пациентов к концу первой недели развивается дисфункция СМ, обусловленная ишемией и ремоделированием (перестройкой) мышечного «каркаса». Хирургического лечения это состояние не требует, симптомы уменьшаются на фоне интенсивной терапии инфаркта.
Особенности левого желудочка и его функции
Относительно других отделов сердца, левый желудочек расположен книзу, сзади и влево. Наружный его край несколько закруглен и именуется легочной поверхностью. В процессе жизни объем данной камеры возрастает от 5.5 см3 (для новорожденных) до 210 см3 (к восемнадцати-двадцати пяти годам).
В сравнении с правым, левый желудочек обладает более выраженной овально-продолговатой формой, гораздо мускулистее и немного длиннее его.
В структуре левого желудочка выделяют несколько отделов:
- Передний (артериальный конус) сообщается с аортой посредством артериального отверстия.
- Задний (собственно полость желудочка), что сообщается с правым предсердием.
Как упоминалось выше, благодаря более развитому миокарду, толщина левожелудочковой стенки составляет одиннадцать-четырнадцать миллиметров.
Функцией левого желудочка является выброс обогащенной кислородом крови в аорту (соответственно в большой круг кровообращения), а затем через сеть более мелких артерий и капилляров происходит питание органов и тканей всего организма.
Что представляют собой сосочковые мышцы сердца?
Сосочковые мышцы (папиллярные) – продолжение внутреннего слоя сердечной мускулатуры, которое выступает в полость желудочков, и с помощью прикрепленных к верхушке хорд обеспечивает однонаправленный ток крови по камерам.
Анатомическая классификация сосочковых мышц (СМ):
- Правого желудочка: Передняя.
- Задняя.
- Перегородочная.
- Передняя.
Физиология
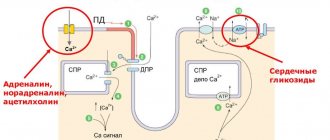
При нормальных условиях левый и правый желудочки функционируют синхронно. Их работа происходит в две фазы: систола и диастола (соответственно, сокращение и расслабление). Систола, в свою очередь, подразделяется на два периода:
- Напряжение: включает асинхронное и изометрическое сокращение;
- Изгнание: включает быстрое и медленное изгнание.
Асинхронное напряжение характеризуется неравномерным сокращением мышечных волокон миокарда, вследствие неравномерного распределения возбуждения. Атриовентрикулярный клапан в это время закрыт. После того как возбуждение охватывает все волокна миокарда, а давление в желудочках увеличивается, клапан закрывается, а полость замыкается.
После того как воздействующее на стенки желудочка давление крови возрастает до восьмидесяти мм рт. ст., а разница с давлением на аорту составляет 2 мм рт. ст., полулунный клапан открывается, и кровь устремляется в аорту. При возникновении обратного кровяного тока из аорты створки полулунных клапанов захлопываются.
После этого желудочковый миокард расслабляется и через митральный клапан из предсердия кровь поступает в желудочек. Затем процесс повторяется.
Основные функции
Конечная цель работы сосочковых мышц – обеспечение однонаправленного тока крови из предсердия в желудочек.
Во время систолы желудочков СМ сокращаются синхронно с миокардом и регулируют натяжение сухожильных хорд, крепящихся к краям атриовентрикулярных клапанов. Они натягивают створки на себя, не давая вернуться крови внутрь предсердий во время систолы. Тем самым, при помощи папиллярных мышц создается достаточный градиент давления на легочном и аортальном клапанах.
В начальной стадии систолы желудочков полулунные (аортальный и легочной) клапаны еще закрыты, а кровь по пути наименьшего сопротивления направляется обратно в предсердия. Но этому препятствует сокращение сосочковых мышц и быстрое смыкание створок клапана. На некоторое время создаются замкнутые полости желудочков, необходимые для нагнетания достаточного давления открытия полулунных клапанов.
Сосочковые мышцы обеспечивают правильное функционирование клапанной системы сердца. СМ не крепятся к створкам аортального и клапана легочной артерии, поскольку для их пассивного смыкания не требуется резкого перепада градиента давления.
Клапаны атриовентрикулярных соединений более массивны и требуют для эффективного закрытия быстрого и сильного давления обратного тока крови на протяжении нескольких миллисекунд.
Дисфункция левого желудочка
Выделяют систолическую и диастолическую дисфункции данной камеры сердца.
При систолической дисфункции снижается способность желудочка выталкивать кровь из полости в аорту, что является наиболее распространенной причиной возникновения сердечной недостаточности.
Подобная дисфункция, как правило, возникает вследствие падения сократимости, что приводит к уменьшению ударного объема.
Диастолическая дисфункция левого желудочка — это снижение его способности наполнять кровью свою полость (то есть обеспечение диастолического наполнения). Данное состояние может приводить к вторичной гипертензии (как венозной, так и артериальной), что сопровождается одышкой, кашлем и пароксизмальным ночным диспноэ.
Пороки сердца
Бывают приобретенными и врожденными. Последние являются следствием нарушений развития в эмбриональном периоде. В категорию врожденных пороков включены неверно сформированные клапаны, дополнительные в левом желудочке либо с несоответствующей длиной хорды, незаращенная перегородка между желудочками, транспозиция (аномальное расположение) магистральных сосудов.
При наличии у ребенка дефекта межжелудочковой либо межпредсердной перегородок, венозная и артериальная кровь смешиваются. Дети с подобными пороками при сочетании их с транспозицией сосудов, имеют синюшную кожу, что вначале является единственным симптомом.
Если транспозиция присутствует в качестве изолированного порока, то гипоксия приводит к наступлению мгновенной смерти. В некоторых случаях (при обнаружении порока до рождения) возможно проведение операции.
Проведение оперативного лечения необходимо и при других пороках левого желудочка (например, пороки клапана аорты либо митрального клапана).
Причины развития фиброза сердца
Фиброзные волокна замещают очаг некроза или воспаления в миокарде. По структуре такая ткань напоминает рубец. Самыми распространенными причинами утраты клапанами своей гибкости и подвижности являются:
- возрастное уменьшение питания створок,
- ревматическая атака,
- тонзиллит, гайморит, отит,
- скарлатина,
- бактериальный эндокардит или миокардит,
- синдром Марфана с пролапсом митрального клапана,
- атеросклеротическое отложение холестерина на клапанах аорты,
- инфаркт миокарда,
- аутоиммунные процессы.
Рекомендуем прочитать статью о митральном пороке сердца. Из нее вы узнаете о пороках клапанов сердца и их причинах, симптомах, методах диагностики и лечения, прогнозе для больных.
А здесь подробнее об атеросклерозе аорты и клапанов.
Левожелудочковая гипертрофия
Характеризуется уплотнением стенки желудочка.
Причинами данного состояния могут быть:
- Постоянные длительные тренировки (профессиональный спорт).
- Гиподинамия.
- Курение табака.
- Алкоголизм.
- Болезнь Фарби.
- Мышечная дистрофия.
- Стрессы.
- Патологии периферических сосудов.
- Ожирение.
- Атеросклероз.
- Сахарный диабет.
- Ишемия.
- Гипертония.
Вначале заболевание протекает бессимптомно, а по мере прогрессирования процесса возникает кардиалгия, обмороки, головокружения, утомляемость. Затем присоединяется сердечная недостаточность, характеризующаяся одышкой (в том числе и в покое).
Как лечить левый желудочек сердца
Как упоминалось выше, пороки сердца чаще всего нуждаются в оперативном лечении.
Гипертрофию левого желудочка сердца можно лечить сочетанием бета-блокаторов и «Верапамила». Такой метод позволяет уменьшить клинические проявления патологии. Кроме лекарственных средств, рекомендуется соблюдение диеты и отказ от вредных привычек, снижение веса и уменьшение количества потребляемой соли.
Рацион следует обогатить кисломолочными и молочными продуктами, фруктами, морепродуктами и овощами. Кроме того, обязательным является сокращение количества жиров, сладостей и мучного. Рекомендуется умеренная физическая нагрузка.
Кроме консервативной терапии, применяется и оперативное лечение, направленное на удаление участка гипертрофированного миокарда. Необходимо помнить, что данная патология развивается в течение нескольких лет.
Если речь идет о левожелудочковой недостаточности, то в этом случае используют специальные «сердечные» препараты: «Коргликон», «Коразол», «Строфантин», «Камфора», «Кордиамин», а также ингаляции кислородом и постельный режим.