59
Автор статьи: Марина Дмитриевна
2017.07.17
28 004
Симптомы
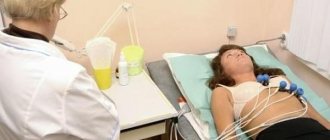
Когда болит в области сердца, большинство людей настораживается, ведь от работы этого органа зависит полноценная жизнь человека. Многие обращаются в больницу на прием к кардиологу. Однако проведение электрокардиографии не всегда отвечает на все их вопросы. Может ли болеть у человека сердце, если кардиограмма хорошая? Почему болит сердце не один месяц?
В каких случаях назначают электрокардиограмму
Если у человека присутствуют ниже описанные симптомы, то врач-кардиолог направляет его на электрокардиограмму:
- отекают ноги;
- обморочные состояния;
- есть одышка;
- боль в грудине, в спине, боли в шее.
ЭКГ обязательно назначается беременным женщинам для обследования, людям при подготовке к операции, медосмотре.
Также результаты ЭКГ требуются в случае поездки в санаторий или если нужно разрешение на какие-либо спортивные занятия.
Для профилактики и если у человека нет никаких жалоб, врачи рекомендуют снимать электрокардиограмму один раз в год. Часто это может помочь диагностировать сердечные патологии, протекающие бессимптомно.
Что определяет электрокардиограмма
- Частота сердечных сокращений — ЧСС.
- Ритмы сокращений сердца.
- Инфаркт.
- Аритмии.
- Ггипертрофия желудочков.
- Ишемические и кардистрофические изменения.
Самый неутешительный и серьезный диагноз на электрокардиограмме — это именно инфаркт миокарда. В диагностике инфарктов ЭКГ играет важную и даже главную роль. При помощи кардиограммы выявляется зона некроза, локализация и глубина поражений участка сердца. Также при расшифровке ленты кардиограммы можно распознать и отличить острый инфаркт миокарда от аневризмы и прошлых рубцов. Поэтому при прохождении медкомиссии нужно обязательно делать кардиограмму, ведь врачу очень важно знать, что покажет ЭКГ.
Чаще всего инфаркт связывают непосредственно с сердцем. Но это не совсем так. Инфаркт может происходить в любых органах. Случается инфаркт легких (когда ткани легких частично или полностью отмирают, если произошла закупорка артерий).
Существует инфаркт головного мозга (по-другому ишемический инсульт) — отмирание тканей мозга, причиной которого может стать тромбоз или разрыв сосудов мозга. При инфаркте головного мозга могут полностью сбиться или исчезнуть такие функции, как дар речи, физические движения и чувствительность.
Когда у человека случается инфаркт, в его организме происходит отмирание или омертвение живой ткани. Организм теряет ткань или участок какого-либо органа, а также выполняемые этим органом функции.
Инфаркт миокарда – это отмирание или ишемический некроз участков или участка непосредственно сердечной мышцы вследствие полной или частичной потери кровоснабжения. Клетки сердечной мышцы начинают гибнуть приблизительно через 20-30 минут после того, как прекращается кровоток. Если у человека случается инфаркт миокарда, нарушается циркуляция крови. Один или несколько кровеносных сосудов при этом выходят из строя. Чаще всего инфаркты случаются из-за закупорки сосудов тромбами (атеросклеротическими бляшками). Зона распространения инфаркта зависит от выраженности нарушения работы органа, например, обширный инфаркт миокарда или микроинфаркт. Поэтому не стоит сразу же приходить в отчаяние, если ЭКГ показывает инфаркт.
Это становится угрозой для работы всей сердечно-сосудистой системы организма и угрожает жизни. В современный период инфаркты являются главной причиной смертности среди населения развитых стран мира.
Покажет ли экг сердечную недостаточность – Лечение гипертонии
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
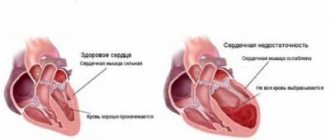
Хроническая сердечная недостаточность является синдромом, при котором прогрессирующие структурные и функциональные изменения сердца приводят к неспособности сердца обеспечить выброс кислородосодержащей крови в количестве, необходимом всем тканям и органам.
Острая и хроническая сердечная недостаточность по уровню смертности лидирует во всем мире. Это больше чем летальность при раковых патологиях и инфекциях.
Откуда берется хроническая сердечная недостаточность
Хроническая сердечно-сосудистая недостаточность – самая распространенная из вариантов недостаточности кровообращения.
К хронической сердечной недостаточности приводят либо факторы прямого повреждающего миокард действия (инфекции, травмы, лекарственные или химические кардиотоксичные препараты), либо факторы, приводящие к функциональной сердечной перегрузке. Такая перегрузка возникает либо при большем объеме притекающей крови, либо при увеличении сопротивления сосудов (прогрессирование пороков клапанов, кардиосклероз, сужение сосудов при гипертонии).
Характерно прогрессирующее уменьшение толерантности сердечно-сосудистой системы к нагрузкам, задержка жидкости, снижение длительности и качества жизни.
Предпринимаются разные попытки классификации хронической недостаточности сердца. Здесь приведены наиболее востребованные, следовательно, наиболее удобные.
Классификация по Н.Д. Стражеско (по стадиям)
I начальная, наиболее легкая. Недостаточность сердца проявляет только значительная физическая нагрузка.
Не придирчивые к своему здоровью могут списать появляющуюся одышку, ощущение сердцебиения и быструю утомляемость на возраст, загруженность работой.
В отсутствии нагрузки и любого напряжения все проявления исчезают самостоятельно. Инструментальные методы тоже не покажут никаких отклонений у пациента в покое.
II стадия имеет 2 периода. В периоде А явления недостаточности кровообращения проявляются и в покое, но умеренно. Уже больше наблюдается снижение толерантности к нагрузкам. Усталость наступает быстро. Одышка может появиться и при вставании с кровати, частота сердечных сокращений увеличена всегда. Гемодинамика нарушается в обоих кругах кровообращения.
Период Б характеризуется уже значительно выраженными явлениями сердечной недостаточности без какой-либо нагрузки. Одышка становится таковой, что начинает мешать в обычном течении жизни. Появляются значительные отеки на ногах, частота сердечных сокращении еще более растет.
III конечная стадия, при которой появляются значительные, необратимые нарушения в органах.
Классификация с учетом выраженности основной симптоматики
Хроническая сердечная недостаточность 1степени – компенсированная. Жалобы на утомляемость, нарушение сна, нарушение дыхания после повышенной нагрузки.
2 степень – субкомпенсированная (умеренная). При 2А степени характерна одышка при умеренной нагрузке, частое сердцебиение. 2Б степень гораздо тяжелее. Одышка в покое, печень увеличена, появляются отеки, синюшность кожи, частота сокращений сердца до 100 в минуту, возможны боли в груди.
Хроническая недостаточность 3 степени необратима. Состояние значительно утяжеляться: одышка не прекращается, распространяются отеки по всему телу. Кашель возможен с кровянистой мокротой.
Она больше популярна в США. В ней выделены 4 функциональных класса, ориентированных на уровень возможной физической активности.
I класс объединяет тех, кто, имея болезни сердца, чувствует себя хорошо и не имеет надобности ограничивать свою прежнюю активность.
II класс включает нуждающихся в умеренном ограничении своей активности.
III класс объединяет тех, кто не в состоянии не ограничивать себя в физической активности ввиду сердечной патологии.
IV класс включает тех, кто испытывает выраженный дискомфорт при малейшей нагрузке.
Патогенез хронической сердечной недостаточности состоит в неспособности сердца, как насоса, при существующем сопротивлении сосудов, перекачать в них необходимую кровь, поступившую в сердце через вены. От этого голодания и отсутствия возможности вывести с кровью все токсические продукты метаболизма страдают в разной степени все системы органов.
Длительное время хроническая сердечная недостаточность компенсируется.
Например, сердце увеличивает число своих сокращений, чтобы компенсировать недостаточный объем выброса, возникает вазоконстрикция сосудов (рефлекторное сужение сосудов) на периферии во избежание недостатка кровоснабжения основных органов (головного мозга, сердца), гипертрофируется миокард (нарастает мышечная масса сердца для усиленной работы) и другие. Тогда человек чувствует себя практически здоровым.
Но вот однажды механизмы истощаются. В результате страдают все ткани и органы от недостатка наполненной кислородом крови, а, следовательно, кислорода, и избытка продуктов метаболизма клеток. И тогда появляются жалобы.
В результате того, что приток крови не соответствует необходимому для органов, нарушаются химические процессы тканей. В результате запускаются необратимые дистрофические изменения в органах.
Почки реагируют на сужение своих сосудов и нарушение микроциркуляции задержкой натрия и жидкости в организме. В результате нарушается постоянство внутренней среды, нарастают отеки.
Из-за недостаточной насосной функции сердца нарастает преднагрузка, возникает длительный застой крови в органах. Особенно страдают легкие и печень. В них развивается фиброз тканей, уменьшается количество способных нормально функционировать клеток. Эти синдромы составляют основу патогенеза хронической сердечной недостаточности.
Проявления хронической недостаточности кровообращения
Клинические симптомы хронической сердечная недостаточности варьируют у каждого больного. Одним из первых проявлений, как правило, является одышка. Присоединяется тахикардия, отеки, кашель, синюшность кожных покровов.
Отеки у лежачих больных появляются в области крестца, боковых сторон живота. У пациентов без ограниченной подвижности отеки начинаются с лодыжек и распространяются выше. При декомпенсации развивается гидроторакс, гидроперикард, асцит.
Нарастает цианоз кожи.
Хроническая сердечная недостаточность диагностируется уже после внимательного клинического осмотра. Диагноз подтверждается ЭКГ, рентгенологическим исследованием сердца и легких. Показательно ЭХОКГ (ультразвуковое исследование) сердца.
Направления лечения
Лечение больше симптоматическое. Его цель – уменьшить проявления недостаточности и продлить жизнь человеку. Лечение хронической сердечной недостаточности заключается в лечении первопричины, приведшей к ХСН.
Обязательна диета с низким содержанием соли, специальный режим физической активности, регулярные осмотры кардиолога.
Из медицинских препаратов применяются ингибиторы АПФ, блокаторы бета-адренергических рецепторов, диуретики, сердечные гликозиды, антагонисты альдостерона. Препараты назначаются исключительно кардиологом, который учитывает тяжесть состояния больного, сопутствующие заболевания.
Сегодня пишутся на тему хроническая сердечная недостаточность рефераты, статьи, диссертации. Но она все равно оставляет вопросы, на которые еще нет однозначных ответов, не вызывающих сомнения.
Например, до сих пор спорят, какой механизм отеков ведущий, кто чаще болеет – мужчины или женщины. Возможно, когда-нибудь на них найдут ответы.
И может быть найдут лекарство, которое сделает эту болезнь обратимой.
Посмотрите видео анимацию про сердечную недостаточность:
Источник: https://lechenie-gipertoniya.ru/serdechnaya-nedostatochnost/pokazhet-li-ekg-serdechnuyu-nedostatochnost/
Причины возникновения инфаркта
- Атеросклероз.
- Ревматизм.
- Врожденный порок сердца.
- Сахарный диабет.
- Курение, ожирение.
- Артериальная гипертония.
- Васкулит.
- Повышенная вязкость крови (тромбозы).
- Ранее перенесенные инфаркты.
- Тяжелые спазмы коронарной артерии (например, при приеме кокаина).
- Возрастные изменения.
Также ЭКГ позволяет выявить и другие заболевания, такие как тахикардия, аритмия, ишемические нарушения.
Аритмия
Что же делать, если ЭКГ показало аритмию?
Аритмия может характеризоваться многочисленными изменениями сокращения сердцебиения.
Аритмией считается состояние, при котором наблюдается нарушение сердечного ритма и частоты сердечных сокращений. Чаще эта патология отмечается сбоем сердцебиения; у больного то учащенное, то замедленное сердцебиение. Возрастание наблюдается при вдохе, а снижение — при выдохе.
Болезни, выявляемые с ее помощью
Благодаря ЭКГ удается диагностировать многие отклонения в сердечной деятельности. Основные из их:
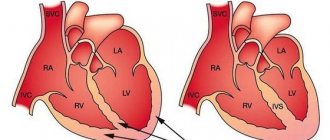
- Гипертрофия отделов.
Данная проблема возникает из-за нарушений гемодинамики. Отклонения в движении крови по сосудам становятся причиной перегрузки камер органа, из-за чего предсердия или желудочки увеличиваются в размерах.Определить эту проблему можно по следующим признакам:
- Изменение электрической оси сердца.
- Рост амплитуды зубца R.
- Смена положения переходной зоны.
Увеличение вектора возбуждения.
Когда приступы болезни отсутствуют, могут отсутствовать и ее признаки на ЭКГ.
При этом заболевании проявляются следующие особенности:
- Расположение сегмента S-T ниже изолинии.
Изменения в отображении зубца T.
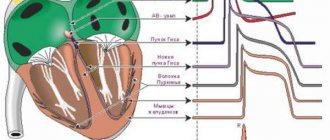
При наличии этой патологии возникают нарушения в формировании импульса. Из-за этого происходят сбои в ритме пульса.
На ЭКГ проявляется так:
- Имеются колебания в отображении P-Qи Q-T.
Отклонения от нормы в интервале между R-зубцами.
Это один из видов аритмии, при котором частота сердечного ритма увеличивается.
Ее признаки на кардиограмме:
- Промежуток между R-зубцами меньше нормы.
Уменьшается участок P-Q.
Это еще один вид аритмии, при котором частота пульса снижается. Признаки:
- Промежуток между Rи Rувеличен.
Наблюдается рост участка Q-T.
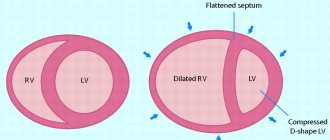
В этом случае увеличивается миокарда из-за изменений в мышечных слоях или патологий в развитии органа при внутриутробном периоде.
При экстрасистолии в сердце формируется очаг, способный к созданию электрического импульса, из-за чего нарушается ритм синусового узла.
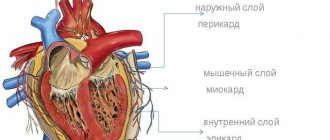
Это заболевание характеризуется воспалением слоев околосердечной сумки.
Среди других болезней, которые можно выявить посредство кардиограммы, называют ИБС, инфаркт миокарда, миокардит, сердечная недостаточность и пр.
Стенокардия
В случае если у больного наблюдаются приступы боли под грудиной или слева от нее в области левой руки, которая может длиться несколько секунд, а может продолжаться и до 20 минут, то ЭКГ покажет стенокардию.
Боли обычно усиливаются при поднятии тяжестей, тяжелых физических нагрузках, при выходе на холод и может исчезать в состоянии покоя. Снижаются такие боли в течение 3-5 минут при принятии нитроглицерина. У больного бледнеет кожа и становится неравномерным пульс, что вызывает перебои в работе сердца.
Стенокардия – эта одна из форм ишемической болезни сердца. Часто диагностировать стенокардию бывает достаточно непросто, потому что такие отклонения могут проявляться и при других сердечных патологиях. Стенокардия может в дальнейшем приводить к инфарктам и инсультам.
Тахикардия
Многие очень переживают, когда узнают, что ЭКГ показало тахикардию.
Тахикардия – увеличение частоты сердечных сокращений в состоянии покоя. Ритмы сердца при тахикардии могут доходить до 100-150 ударов в минуту. Такая патология может возникать и у людей, независимо от возраста, при подъеме тяжестей или при повышенных физических нагрузках, а также при сильном психоэмоциональном возбуждении.
Все-таки тахикардия считается скорее не болезнью, а симптомом. Но это не менее опасно. Если сердце начинает биться слишком быстро, то оно не может успевать наполниться кровью, что в дальнейшем приводит к снижению выброса крови и недостатку кислорода в организме, а также самой мышцы сердца. Если тахикардия длится более месяца, это может привести к дальнейшим сбоям в работе сердечной мышцы и к увеличению размеров сердца.
Покажет ли кардиограмма сердечную недостаточность – Лечение гипертонии
Кровяное давление – важный параметр функционирования сердечно-сосудистой и кровеносной системы. Посредством измерения показателей оценивается состояние сердечной мышцы, кровеносных сосудов и артерий.
Систолическое (верхнее) значение регистрируется в момент выброса крови сердечной мышцей, зависит от силы и скорости сокращения оной. В норме обозначение на тонометре варьируется от 101 до 139 мм ртутного столба.
Диастолическое давление (нижнее) фиксируется в период расслабления миокарда. Величина колеблется в зависимости от уровня сопротивления сосудов, общего объема циркулирующей жидкости в человеческом организме.
Выясним, что означают СД и ДД, почему они могут повышаться и какие причины приводят к патологическому отклонению? Как проводится диагностика и лечение артериальной гипертензии?
Когда сокращается предсердие (систола), происходит выталкивание крови из миокарда. Однако естественному физиологическому процессу способна «мешать» повышенная вязкость крови, сужение просвета сосудистых стенок, что приводит к нарушению циркуляции в организме.
Вследствие гипоксии – дефицита кислорода, а также питательных веществ или избытка токсичных компонентов, образующихся в процессе метаболизма, нарушается функциональность внутренних органов и систем.
Систолический параметр может колебаться под воздействием различных причин и провоцирующих факторов. Доминирующая причина увеличения – образование атеросклеротических бляшек, так как в организме расстраивается обмен белков и углеводов.
Отложения вредного холестерина ведут к разрастанию соединительной ткани, в ней скапливаются нерастворимые соли кальция, просветы между сосудами становятся меньше, наблюдается их закупорка.
СД часто повышается из-за лишнего веса. У тучных мужчин и женщин, особенно пожилого возраста, гипертрофированная жировая ткань пережимает кровеносные сосуды, что приводит к затрудненному кровотоку и росту АД.
Верхняя цифра может понизиться вследствие следующих причин:
- Остеохондроз шейного отдела.
- Неврозы, заболевания вегетативной системы.
- Нарушения функциональности желудочно-кишечного тракта.
- Внутреннее или внешнее кровотечение.
- Дефицит витаминных и минеральных веществ.
- Неадекватная терапия гипотензивными лекарствами.
- Инсульт головного мозга.
У абсолютно здорового человека артериальное давление способно повышаться, и это не является патологией. Например, чрезмерная физическая активность приводит к кратковременному скачку значений.
От 5 до 20-летнего возраста СД растет, до 40 лет оно стабилизируется, после снова увеличивается.
Нижняя цифра
Следующая фаза после систолы предполагает сокращение желудочков и расслабление предсердия. Общий сердечный цикл заканчивается небольшой паузой, длящейся около 0,4 секунды. После кровь поступает в периферические сосуды, предсердие и желудочки заполняются.
ДД показывает состояние сосудов на периферии, так как в момент регистрации значения на тонометре сердце находится в расслабленном состоянии. То есть не участвует в формировании данного значения.
Величина будет зависеть от скорости кровотока. Если обозначение растет, это свидетельствует о препятствиях, то есть нарушенном кровообращении.
Отмечается, что увеличение нижнего показателя до 100-110 говорит о патологиях сердечно-сосудистой системы. Статистика отмечает высокий уровень летального исхода вследствие данных расстройств.
В норме почечный параметр составляет 80 мм ртутного столба. Его предел – 89 мм. При регистрации от 90 и выше диагностируется патология.
Пониженное ДД является следствием причин:
- Заболевания сердечно-сосудистой системы (врожденные и приобретенные).
- Отравление организма.
- Неправильное лечение гипертонической болезни.
- Хронические стрессы, шок.
- Воспалительные процессы.
- Инфекционные болезни.
- Гормональный дисбаланс.
Параметры диастолического давления отклоняются от нормальных из-за недугов почек, дефицита минералов и витаминов. Низкое значение может сигнализировать об опухолевых образованиях.
С пониженным АД сталкиваются женщины в возрасте 25-45 лет. Отмечается, что гипотония у них диагностируется чаще, чем у мужчин, это обусловлено физиологией, особенностями гормональной системы, определенной разницей в кровообращении.
С возрастом норма почечного давления увеличивается. Для пожилого человека нормой принято считать значение 90 мм.
Патологическое и нормальное АД
Допустимые границы нижнего и верхнего АД варьируются в зависимости от возрастной группы человека. Для подростков норма составляет 129 на 69. Для взрослых людей среднего возраста в идеале – 120/80 мм.
Если у пожилого систолическое значение выросло до 140 мм, это обозначает высокий риск развития осложнений со стороны сердечно-сосудистой системы. При обозначении на тонометре 140 на 90 и выше говорят об артериальной гипертензии 1 степени.
При лечении основная цель – достижение значения 135/70-85. Если в анамнезе атеросклеротические изменения кровеносных сосудов, то показатели нужно снижать медленно и постепенно, так как имеется значительный риск инфаркта либо инсульта.
Когда гипертоническая болезнь обусловлена нарушением функциональности почек, целевой уровень составляет 120-130/85 мм ртутного столба.
Нижние границы АД у здорового человека 101/65. Если оно еще больше снизится, то у пациента наблюдаются признаки нарушения кровообращения, ухудшается общее самочувствие – головная боль, слабость, тошнота и пр.
Нормальное СД и ДД у женщин несколько ниже, чем у мужчин. После 60-летнего возраста показатели уравниваются у обоих полов.
Соотношение СД и ДД
Пульсовое давление (ПД) представляет разницу между двумя параметрами, для него существует своя норма, составляющая вариабельность от 30 до 40 мм ртутного столба. Разница определяет проходимость артерий и вен, сосудов, их эластичность, наличие или отсутствие воспаления в определенной области.
Если ПД маленькое, отклоняется от соответствующей нормы, то это сигнализирует о серьезных нарушениях в организме. К ним относят инсульт левого желудочка, сердечную недостаточность, миокардит, кардиосклероз и т.д.
Когда разница увеличивается – это более опасное состояние, так как быстро изнашиваются сосуды, сердце, головной мозг и почки, работающие с двойной и тройной нагрузкой. Как правило, такая разница выявляется у гипертоников.
Другие факторы высокого ПД:
- Температура.
- Сильный стресс, шоковое состояние.
- Сердечная блокада.
- Воспалительные процессы во внутренней оболочке сердце.
- Малокровие.
Чтобы нормализовать разницу проводится медикаментозная терапия. Назначают препараты для укрепления сосудистых стенок. Пациенту дополнительно рекомендуется гимнастика при гипертонии.
Когда на фоне большой разницы увеличивается пульс, для его стабилизации назначают Фенобарбитал, Пустырник, Персен, Реланиум.
Диагностика и лечение
АД в норме должно соответствовать значениям 120-139/80-89. Если цифры на тонометре увеличиваются, возникает подозрение о развитии гипертонической болезни. Существует несколько степеней заболевания в зависимости от регистрируемых показателей крови.
Во время посещения врача в первую очередь осуществляется измерение давления и пульса. Для постановки точного диагноза рекомендуется пройти СМАД – суточный мониторинг артериальных показателей.
Исследование предоставит средние значения за сутки, покажет динамику лабильности показателей в дневное и ночное время.
Диагностические мероприятия включают общий анализ мочи и крови, кардиограмму, артериографию, ультразвуковое исследование, компьютерную томографию и другие методы инструментальной диагностики.
Схема лечения зависит от уровня АД. При 140 на 90 рекомендуют исключить факторы, способные повысить параметры кровяного «напора». К ним относят алкоголь, курение, неправильное питание, сидячий образ жизни и пр.
Если немедикаментозные способы не дают желаемого результата, назначают группы лекарств:
- Бета-блокаторы.
- Диуретики.
- Ингибиторы АПФ.
- Антагонисты кальция.
Основное условие терапии – это строгое соблюдение всех рекомендаций доктора, изменение образа жизни и ежедневный контроль параметров.
Артериальное давление – один из доминирующих показателей состояния здоровья. От его значения зависит эмоциональный фон, работоспособность, длительность жизни. При лабильности СД и ДД необходимо посетить кардиолога, нефролога и гастроэнтеролога.
Лучшее современное средство от гипертонии и высокого давления. 100% гарантия контроля давления и отличная профилактика!
ДОКТОРУ
как к вам обращаться?:
Email (не публикуется)
Тема вопроса:
Вопрос:
Последние вопросы специалистам:
- Помогают ли капельницы при гипертонии?
- Если принимать элеутерококк, это понижает или повышает давление?
- Можно ли голоданием лечить гипертонию?
- Какое давление нужно сбивать у человека?
Как проводится диагностика этого заболевания?
Определить наличие болезни можно путем проведения нехитрых процедур. Когда человек жалуется врачу на определенные недуги, его отправляют на обследование возможных ЭКГ признаков. С помощью особого устройства замеряется ритм сердца. Кардиограмма сразу покажет — есть ли тахикардия или нет.
В редких случаях такое обследование не видит патологии. Для полной уверенности специалисты советуют пройти УЗИ, которое показывает работу сердца в целом. На данном этапе можно обнаружить участки, в которых появляется аритмии.
Как врачи борются с недугом?
Не редко медиками прописываются антиаритмические медикаменты. В других случаях — продолжительное лечение с удалением кардиовертера-дефибриллятора. А, например, тахикардия с пароксизмами (пируэты) диктует обязательное амбулаторное лечение.
Лечение желудочковой тахикардии неустойчивого типа пируэт можно не относить к экстренному варианту. Только если удлинились приступы, увеличилась частотность биения органа. Тогда врач назначает лекарство противоаритмическое.
обязанность лечащего врача — не допустить смерти пациента. Вторым по значимости является устранение аритмии. Имплантация кардиовертера-дефибриллятора — оптимально решение в серьезных ситуациях.
Продолжительное лечение неуместно, если болезнь появилась вследствие перенесенного в недавнее время инфаркта миокарда. В других случаях пациентам нужна госпитализация.
Какие осложнения возможны?
- Острая форма снижения кровообращения головного мозга с последующей потерей сознания при тихой желудочковой тахикардии. Такое осложнение нередко погружает пациента в длительную кому.
- Сердечная недостаточность с характерным отеком легких. Если своевременно не лечить заболевание, осложнение станет регулярным вплоть до летального исхода.
- Прекращение циркуляции крови.
Оптимальное решение здесь — перезапуск органа с помощью дефибрилляции и имплантация кардиостимулятора.